دليلك الشامل لجراحة إصلاح وتر أخيل بالتدخل المحدود
الخلاصة الطبية
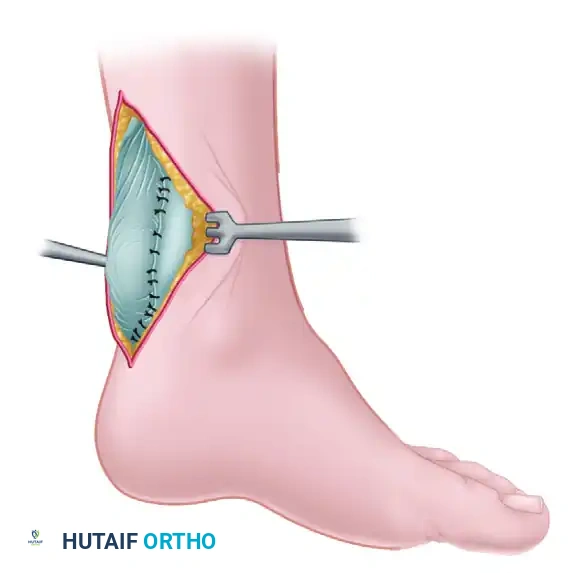
عملية إصلاح وتر أخيل بالتدخل المحدود هي إجراء جراحي متطور يهدف إلى خياطة الوتر الممزق عبر شقوق دقيقة جداً. تتميز هذه التقنية بتقليل الألم، تسريع فترة التعافي، وخفض مخاطر المضاعفات مثل العدوى، مما يساعد المريض على استعادة قدرته على الحركة بأمان وفعالية.
الخلاصة الطبية السريعة: عملية إصلاح وتر أخيل بالتدخل المحدود هي إجراء جراحي متطور يهدف إلى خياطة الوتر الممزق عبر شقوق دقيقة جداً. تتميز هذه التقنية بتقليل الألم، تسريع فترة التعافي، وخفض مخاطر المضاعفات مثل العدوى، مما يساعد المريض على استعادة قدرته على الحركة بأمان وفعالية.
مقدمة شاملة حول إصلاح وتر أخيل بالتدخل المحدود
شهدت طرق علاج تمزق وتر أخيل الحاد تطوراً كبيراً وملحوظاً في السنوات الأخيرة. كان الهدف الأساسي من هذا التطور هو تحقيق توازن دقيق بين استعادة القوة العضلية الكاملة للقدم (خاصة حركة الثني الأخمصي التي تسمح بالوقوف على أطراف الأصابع) وبين تقليل معدلات المضاعفات العالية التي كانت ترتبط تاريخياً بالجراحات المفتوحة التقليدية.
لقد تم تطوير العديد من التقنيات الجراحية المبتكرة التي تسمح بإجراء عملية إصلاح وتر أخيل بالتدخل المحدود عبر شقوق جراحية صغيرة جداً. تهدف هذه التقنيات إلى تسريع عملية التعافي وتقليل المضاعفات الخطيرة التي قد تصيب الأنسجة الرخوة، وعلى رأسها الالتهابات العميقة، ومشاكل التئام الجروح، والتلف غير المقصود للعصب الربلي المجاور للوتر.
أثبتت الدراسات والأبحاث الطبية الموسعة أن النتائج الوظيفية لتقنيات التدخل المحدود أو الإصلاح عبر الجلد تضاهي تماماً تلك التي يتم الحصول عليها من الجراحات المفتوحة. والأهم من ذلك، أن تقنيات التدخل المحدود توفر فوائد إضافية للمريض تتمثل في تقليل مضاعفات الجروح، وتحقيق نتائج تجميلية أفضل، مع عدم وجود زيادة ملحوظة في خطر تمزق الوتر مرة أخرى، خاصة عند الالتزام ببرامج إعادة التأهيل الوظيفي الحديثة والمسرعة.
التشريح الوظيفي والميكانيكا الحيوية لوتر أخيل
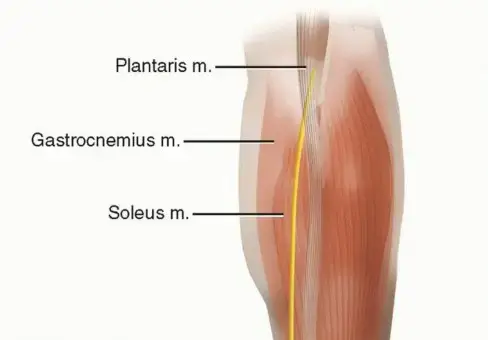
يُعد وتر أخيل أكبر وأقوى وتر في جسم الإنسان على الإطلاق. يتكون هذا الوتر من التقاء عضلات الساق الخلفية (عضلة الساق التوأمية والعضلة النعلية)، ويمتد ليرتبط بعظمة الكعب. يتميز هذا الوتر بقدرة هائلة على تحمل أوزان وقوى تعادل عشرة أضعاف وزن الجسم أثناء ممارسة الأنشطة الرياضية القوية مثل الجري والقفز.
من الناحية التشريحية، لا يمتلك وتر أخيل غشاءً زلالياً حقيقياً كباقي الأوتار، بل يُغلف بطبقة رقيقة تعرف باسم "محيط الوتر" أو الغلاف المحيط بالوتر. هذه الطبقة عبارة عن نسيج ضام غني بالأوعية الدموية، وهي المسؤولة عن توفير الجزء الأكبر من التروية الدموية الخارجية للوتر.
تحدث معظم التمزقات في منطقة تُعرف طبياً باسم "منطقة ضعف التروية"، وتقع على بُعد 2 إلى 6 سنتيمترات أعلى نقطة اتصال الوتر بعظمة الكعب. تتميز هذه المنطقة بضعف شديد في تدفق الدم الطبيعي إليها. صُممت تقنيات إصلاح وتر أخيل بالتدخل المحدود خصيصاً للحفاظ على الغلاف المحيط بالوتر وشبكة الأوعية الدموية الدقيقة المحيطة به، مما يهيئ أفضل بيئة بيولوجية ممكنة لالتئام الوتر ويقلل من خطر موت الأنسجة الجلدية المحيطة.
الأسباب وعوامل الخطر لتمزق وتر أخيل
على الرغم من قوة وتر أخيل، إلا أنه عرضة للتمزق تحت ظروف معينة. يحدث التمزق عادةً عندما يتعرض الوتر لضغط مفاجئ أو إجهاد يفوق قدرته على التحمل. من أهم الأسباب وعوامل الخطر التي تؤدي إلى هذه الإصابة ما يلي
- الأنشطة الرياضية المفاجئة ممارسة الرياضات التي تتطلب توقفاً وانطلاقاً مفاجئاً أو قفزاً متكرراً مثل كرة السلة، كرة القدم، والتنس.
- التقدم في العمر تقل مرونة الأوتار مع التقدم في السن، مما يجعلها أكثر عرضة للتمزق، وتكثر الإصابات في الفئة العمرية بين 30 و 50 عاماً.
- استخدام بعض الأدوية أثبتت الدراسات أن تناول بعض أنواع المضادات الحيوية (مثل الفلوروكينولونات) أو حقن الكورتيزون في منطقة الوتر قد يضعف نسيج الوتر ويزيد من خطر تمزقه.
- زيادة الوزن يشكل الوزن الزائد ضغطاً إضافياً ومستمراً على وتر أخيل أثناء المشي والحركة.
- عدم الإحماء الكافي ممارسة الرياضة دون تهيئة العضلات والأوتار بشكل صحيح يزيد من احتمالية الإصابات الحادة.
الأعراض والعلامات التحذيرية لتمزق وتر أخيل
عند حدوث تمزق في وتر أخيل، يشعر المريض عادةً بمجموعة من الأعراض الواضحة والمفاجئة التي تتطلب تدخلاً طبياً سريعاً. تشمل هذه الأعراض
- الشعور بفرقعة أو سماع صوت طقطقة في الجزء الخلفي من الساق عند لحظة الإصابة.
- ألم حاد ومفاجئ في منطقة الكعب والساق الخلفية.
- تورم سريع وكدمات تظهر حول منطقة الإصابة.
- عدم القدرة على ثني القدم للأسفل أو الوقوف على أطراف أصابع القدم المصابة.
- الشعور بفجوة أو فراغ عند لمس الجزء الخلفي من الساق فوق الكعب مباشرة.
- صعوبة شديدة في المشي أو العرج الواضح عند محاولة تحميل الوزن على القدم المصابة.
التشخيص والتقييم الطبي لتمزق وتر أخيل
يبدأ التشخيص الدقيق بأخذ التاريخ الطبي المفصل للمريض وفهم كيفية حدوث الإصابة. يقوم الطبيب المختص بإجراء فحص سريري دقيق يتضمن جس منطقة الوتر للبحث عن أي فجوة ملموسة.
يُعد اختبار "ثومبسون" من أهم الاختبارات السريرية المستخدمة؛ حيث يطلب الطبيب من المريض الاستلقاء على بطنه، ثم يقوم بالضغط على عضلة الساق (السمانة). في الحالة الطبيعية، يؤدي هذا الضغط إلى تحرك القدم للأسفل، أما في حالة التمزق الكامل لوتر أخيل، فإن القدم لا تتحرك.
في حالات التمزق الحاد والواضح، قد يكون الفحص السريري كافياً لتأكيد التشخيص. ومع ذلك، قد يلجأ الطبيب إلى استخدام التصوير بالموجات فوق الصوتية أو التصوير بالرنين المغناطيسي لتقييم حجم التمزق بدقة، خاصة في الحالات التي يكون فيها التشخيص غير مؤكد أو في حالات التمزق المزمن لتحديد المسافة بين طرفي الوتر الممزق.
خيارات العلاج والتقنيات الجراحية الحديثة
يعتمد اختيار طريقة العلاج على عدة عوامل، منها عمر المريض، مستوى نشاطه البدني، وحجم الفجوة بين طرفي الوتر. تُعد جراحة إصلاح وتر أخيل بالتدخل المحدود الخيار المفضل للعديد من المرضى النشطين والرياضيين.
تقنية الإصلاح عبر الجلد
تُعد تقنية "ما وجريفيث" من التقنيات الأساسية والموثوقة في الإصلاح الجراحي عبر الجلد لتمزقات وتر أخيل الحادة. تعتمد هذه التقنية على إحداث سلسلة من الشقوق الدقيقة الاستراتيجية لتمرير خيوط جراحية قوية غير قابلة للامتصاص عبر طرفي الوتر الممزق، مما يسمح بتقريبهما وتثبيتهما بأمان دون الحاجة إلى شق طولي كبير.
خطوات إجراء العملية بالتفصيل
الخطوة الأولى تمرير الخيوط في الجزء العلوي
يقوم الجراح بتحديد موقع الفجوة في الوتر. يتم عمل شقوق دقيقة على جانبي وتر أخيل أعلى منطقة التمزق. باستخدام أداة طبية صغيرة، يتم تحرير غلاف الوتر بعناية لحماية العصب الربلي. بعد ذلك، يُمرر خيط جراحي قوي من الشق الجانبي ليعبر جسم الوتر ويخرج من الشق الداخلي.

الخطوة الثانية التكوين المتقاطع للخيوط
يتم تمرير الإبر والخيوط بشكل متقاطع داخل جسم الوتر، ثم تخرج من الجلد أسفل موقع التمزق مباشرة. يتم توسيع مواقع خروج الإبر قليلاً لتجنب شد الجلد. تُسحب الخيوط بالكامل لضمان تثبيتها بقوة داخل الجزء العلوي من الوتر الممزق.
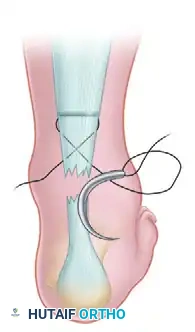
الخطوة الثالثة التمرير الجانبي السفلي
باستخدام إبرة منحنية، يتم تمرير الخيط الجانبي مرة أخرى عبر الشق الأخير ليخرج من منتصف الجزء السفلي للوتر الممزق من الجهة الجانبية.
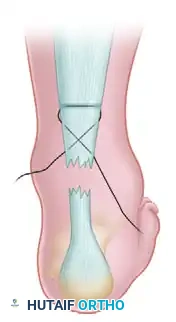
الخطوة الرابعة تحرير الأنسجة تحت الجلد
تُستخدم أداة طبية لتحرير الأنسجة تحت الجلد بعناية من غلاف الوتر عند الشقوق السفلية. هذه الخطوة حيوية جداً لضمان انزلاق الخيوط بحرية وعدم احتجاز الجلد أو الأعصاب السطحية عند شد الخيوط.
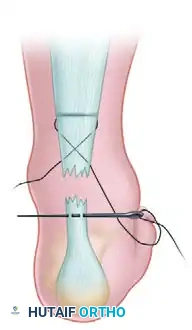
الخطوتان الخامسة والسادسة التمرير العرضي السفلي
يتم تمرير الخيط الجانبي بشكل عرضي عبر جسم الجزء السفلي من الوتر ليخرج من الجهة الداخلية، مع توسيع الشق الجلدي الصغير لتسهيل خروج الخيط.
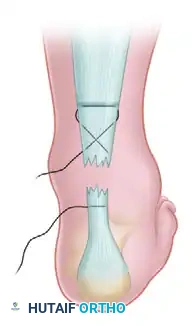
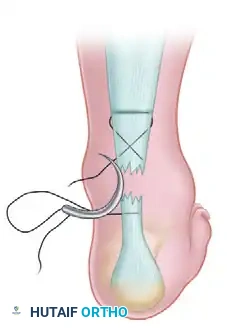
الخطوة السابعة التمرير الداخلي السفلي
تُستخدم إبرة منحنية لتمرير الخيط من الشق السفلي الداخلي ليخرج من الشق الأوسط على الجانب الداخلي للوتر الممزق.
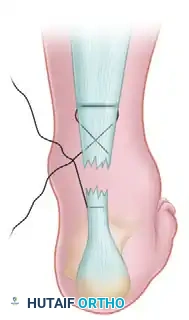
الخطوتان الثامنة والتاسعة شد الخيوط وربط العقدة
يتم توجيه الكاحل إلى وضعية الثني الأخمصي (توجيه أصابع القدم للأسفل بزاوية 20 إلى 30 درجة) لتقريب أطراف الوتر الممزق. يتم شد الخيوط المتقاطعة بقوة لإلغاء الفجوة بين طرفي الوتر. تُربط الخيوط بإحكام في هذه الوضعية، وتُدفن العقدة بعناية عميقاً داخل الجرح لمنع تهيج الأنسجة الرخوة بعد الجراحة.
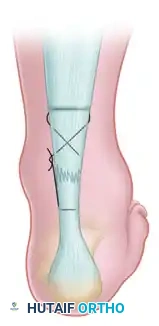
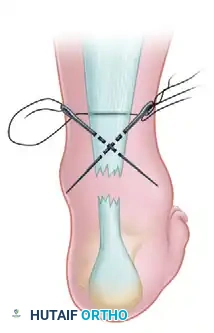
لا تتطلب هذه الشقوق الدقيقة عادةً خياطة للجلد. يتم وضع ضمادة معقمة مباشرة على الشقوق، ويُوضع الساق فوراً في جبيرة أو قالب جبس والقدَم موجهة للأسفل قبل استيقاظ المريض، وذلك لمنع أي حركة لا إرادية قد تؤدي إلى فشل الإصلاح الجراحي.
علاج تمزق وتر أخيل المزمن
يُصنف تمزق وتر أخيل على أنه "مزمن" أو مهمل إذا تم تشخيصه بعد مرور 4 إلى 6 أسابيع من حدوث الإصابة الأولية. تمثل هذه الإصابات تحدياً جراحياً أكثر تعقيداً مقارنة بالتمزقات الحادة.
بعد حوالي أسبوع من التمزق الحاد، يبدأ التجمع الدموي داخل الفجوة في التنظيم، ويمتلئ الفراغ بين أطراف الوتر المتباعدة بنسيج ندبي كثيف وغير وظيفي. إذا تُرك دون علاج، يلتئم الوتر في وضع ممدود ومترهل. هذا الاستطالة تغير بشكل جذري العلاقة الميكانيكية لعضلات الساق، مما يترك المريض غير قادر على توليد قوة كافية للاندفاع أثناء المشي.
يعاني مرضى التمزق المزمن من صعوبة بالغة في الجري، القفز، وأداء الأنشطة اليومية مثل صعود ونزول السلالم. يظهر الفحص السريري عادةً ضموراً شديداً في عضلة الساق، وفقداناً للشكل الطبيعي لوتر أخيل.
يُعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم التمزقات المزمنة. فهو يساعد بشكل كبير في تقدير الفجوة الدقيقة بين أطراف الوتر المتراجعة والمتحللة، وهو ما يحدد خطة إعادة البناء الجراحية.
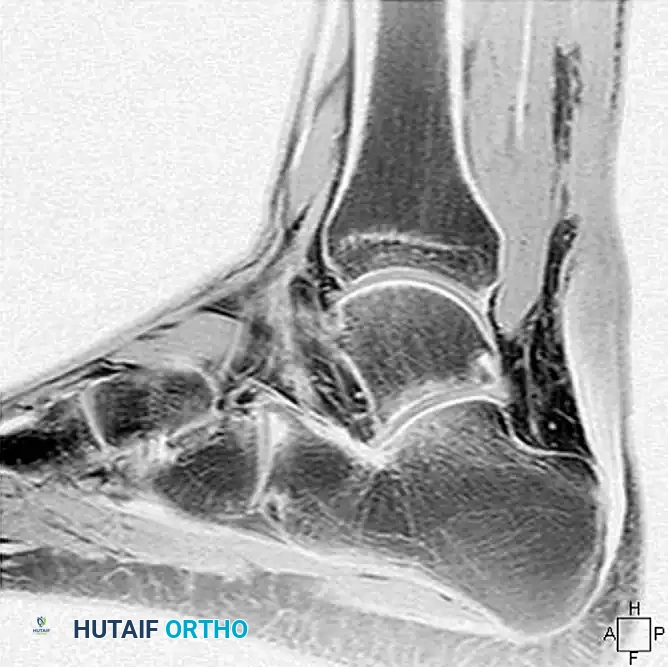
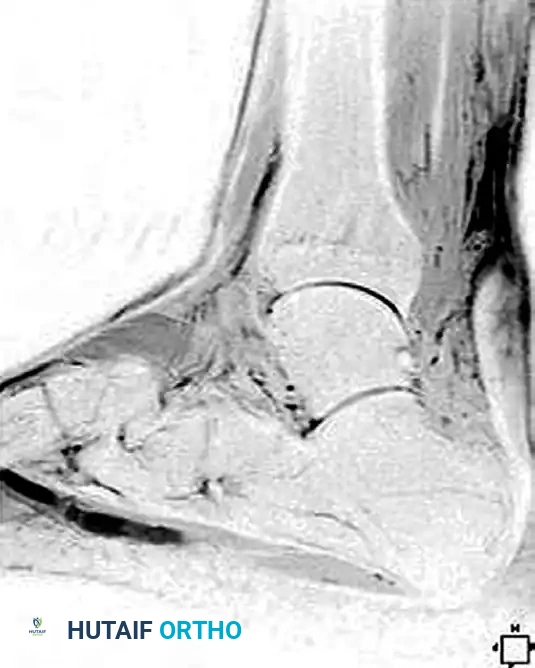
الخيارات الجراحية حسب حجم الفجوة
تعتمد الاستراتيجية الجراحية لعلاج التمزق المزمن بشكل أساسي على حجم الفجوة المتبقية في الوتر بعد إزالة الأنسجة الندبية التالفة للوصول إلى أنسجة وترية سليمة وحية.
| حجم الفجوة | الوصف الجراحي | الخيارات الجراحية المتاحة |
|---|---|---|
| فجوة صغيرة (أقل من 3 سم) | يمكن عادةً إجراء إصلاح مباشر من طرف إلى طرف. | خياطة مباشرة باستخدام خيوط قوية، مع توجيه القدم للأسفل لتقليل الشد. |
| فجوة متوسطة (من 3 إلى 6 سم) | الإصلاح المباشر سيؤدي إلى شد مفرط وفشل العملية. | استخدام تقنيات إطالة الأنسجة مثل (V-Y Plasty) أو استخدام سديلة من غشاء العضلة التوأمية. |
| فجوة كبيرة (أكبر من 6 سم) | تتطلب نقل أنسجة موضعية أو استخدام طعوم أو مواد صناعية. | نقل وتر العضلة المثنية الطويلة لإبهام القدم (FHL)، أو استخدام طعوم وترية، أو شبكات صناعية لدعم النمو النسيجي. |
بروتوكول التعافي وإعادة التأهيل بعد الجراحة
تُعد مرحلة إعادة التأهيل بعد الجراحة بنفس أهمية التنفيذ الجراحي الدقيق. يتطلب التعافي التزاماً تاماً من المريض بالبرنامج الزمني المحدد لضمان عودة الوتر لقوته الطبيعية.
- الأسابيع من 0 إلى 4 يُرتدى قالب جبس قصير للساق مع منع تام لتحميل الوزن على القدم المصابة. يتم الحفاظ على الكاحل في وضعية توجيه الأصابع للأسفل لحماية الوتر المرمم من الشد.
- الأسابيع من 4 إلى 8 يُزال الجبس الأولي، ويُستبدل بحذاء طبي داعم (CAM boot) مزود بدعامات للكعب (أسافين). يُسمح للمريض بالبدء في تحميل الوزن تدريجياً.
- الأسابيع من 8 إلى 12 يُزال الحذاء الطبي، ويبدأ المريض برنامجاً رسمياً للعلاج الطبيعي. يشمل ذلك تمارين تقوية عضلات الساق ورفع الكعب. يتم إرجاع القدم تدريجياً إلى الوضع المحايد (المسطح) على مدار 4 أسابيع عن طريق إزالة دعامات الكعب تدريجياً.
- الأشهر 3 وما بعدها يبدأ المريض بتمارين إطالة متقدمة لوتر أخيل وتدريبات رياضية مخصصة. قد تستغرق العودة الكاملة للرياضات التنافسية والقوية من 6 إلى 9 أشهر.
الأسئلة الشائعة حول جراحة وتر أخيل
ما هي نسبة نجاح عملية إصلاح وتر أخيل بالتدخل المحدود
تُعتبر نسبة نجاح هذه العملية عالية جداً وتتجاوز 90% في معظم الحالات. بفضل التقنيات الحديثة، يتمكن معظم المرضى من استعادة وظيفة القدم بشكل كامل والعودة إلى ممارسة أنشطتهم اليومية والرياضية بكفاءة عالية، بشرط الالتزام ببرنامج العلاج الطبيعي.
هل العملية الجراحية مؤلمة
تُجرى العملية تحت تأثير التخدير (الموضعي، النصفي، أو العام)، لذا لن تشعر بأي ألم أثناء الإجراء. بعد الجراحة، من الطبيعي الشعور ببعض الألم والانزعاج، ولكن يمكن السيطرة عليه بفعالية باستخدام الأدوية المسكنة التي يصفها الطبيب. تقنية التدخل المحدود تقلل من الألم بشكل كبير مقارنة بالجراحة المفتوحة.
متى يمكنني العودة للمشي الطبيعي بعد العملية
يبدأ تحميل الوزن التدريجي باستخدام الحذاء الطبي الداعم بعد حوالي 4 أسابيع من الجراحة. يمكنك عادةً العودة للمشي بدون أي دعامات أو أحذية طبية بعد مرور 8 إلى 12 أسبوعاً، اعتماداً على تقدمك في العلاج الطبيعي وتقييم الطبيب المعالج.
متى يسمح لي بقيادة السيارة بعد الجراحة
إذا كانت الإصابة في القدم اليمنى، فقد يستغرق الأمر من 8 إلى 12 أسبوعاً حتى تستعيد القوة وسرعة الاستجابة اللازمة للضغط على الدواسات بأمان. أما إذا كانت الإصابة في القدم اليسرى (وكنت تقود سيارة أوتوماتيكية)، فقد يُسمح لك بالقيادة بمجرد التوقف عن تناول المسكنات القوية والشعور بالراحة.
متى يمكنني العودة لممارسة الرياضة التنافسية
العودة للرياضات الخفيفة مثل السباحة وركوب الدراجة الثابتة قد تبدأ بعد 3 إلى 4 أشهر. أما العودة للرياضات التي تتطلب قفزاً أو تغيير اتجاه مفاجئ (مثل كرة القدم أو التنس) فتستغرق عادةً من 6 إلى 9 أشهر لضمان التئام الوتر بالكامل واستعادة قوته القصوى.
ما الفرق بين الجراحة المفتوحة والتدخل المحدود
تتطلب الجراحة المفتوحة شقاً طولياً كبيراً في الجزء الخلفي من الساق، مما يزيد من خطر مشاكل التئام الجرح والعدوى. بينما تعتمد جراحة التدخل المحدود على شقوق دقيقة جداً، مما يقلل من تلف الأنسجة، يسرع التعافي، ويترك ندبات تجميلية غير ملحوظة تقريباً، مع تحقيق نفس النتائج الوظيفية الممتازة.
ما هو خطر إصابة العصب الربلي أثناء الجراحة
العصب الربلي هو عصب حسي يمر بالقرب من وتر أخيل. في التقنيات القديمة للإصلاح عبر الجلد، كان هناك خطر لإصابة هذا العصب. لكن مع التقنيات الحديثة واستخدام أدوات التوجيه الدقيقة والتحرير الحذر للأنسجة تحت الجلد، انخفض هذا الخطر بشكل كبير جداً.
هل يمكن علاج التمزق المزمن لوتر أخيل
نعم، يمكن علاج التمزقات المزمنة التي مر عليها أسابيع أو أشهر. ومع ذلك، تكون الجراحة أكثر تعقيداً وقد تتطلب تقنيات إضافية مثل إطالة الأنسجة المجاورة أو نقل وتر آخر من القدم لتعويض الفجوة الناتجة عن تآكل وتراجع أطراف وتر أخيل الأصلي.
ما هي مدة بقاء القدم في الجبس بعد العملية
عادةً ما توضع القدم في جبيرة أو قالب جبس لمدة تتراوح بين أسبوعين إلى أربعة أسابيع لحماية الوتر المرمم في مراحله الأولى من الالتئام. بعد ذلك، يتم استبدال الجبس بحذاء طبي داعم يسمح بتعديل زاوية القدم تدريجياً.
هل هناك خطر لتمزق الوتر مرة أخرى بعد الجراحة
خطر التمزق المتكرر بعد الإصلاح الجراحي منخفض جداً (أقل من 5%). الالتزام الصارم بتعليمات الطبيب، وتجنب الحركات المفاجئة في الأسابيع الأولى، وإكمال برنامج العلاج الطبيعي لتقوية العضلات المحيطة، هي العوامل الأساسية لمنع حدوث التمزق مرة أخرى.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك