تمزق وتر العرقوب (أخيل): دليلك الشامل للتشخيص والعلاج والتعافي على يد أفضل الخبراء في صنعاء
الخلاصة الطبية
تمزق وتر العرقوب هو إصابة شائعة ومؤلمة تحدث غالبًا عند الرياضيين الهواة، وتتطلب تشخيصًا دقيقًا وعلاجًا فوريًا. يشمل العلاج الخيارات الجراحية وغير الجراحية، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: تمزق وتر العرقوب هو إصابة شائعة ومؤلمة تحدث غالبًا عند الرياضيين الهواة، وتتطلب تشخيصًا دقيقًا وعلاجًا فوريًا. يشمل العلاج الخيارات الجراحية وغير الجراحية، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
مقدمة عن تمزق وتر العرقوب وانتشاره
يُعد تمزق وتر العرقوب (أو وتر أخيل) إصابة شائعة ومُعيقة تؤثر بشكل خاص على الأفراد في منتصف العمر الذين يمارسون الرياضات الترفيهية. غالبًا ما يكون المريض النموذجي ذكرًا يتراوح عمره بين 30 و50 عامًا، ويُشار إليه غالبًا باسم "محارب عطلة نهاية الأسبوع"، يشارك في أنشطة تتطلب حركات دفع مفاجئة أو تغييرات سريعة في الاتجاه، مثل كرة السلة أو التنس أو كرة القدم. في حالات أقل شيوعًا، يمكن أن تحدث التمزقات لدى الأفراد الذين يتبعون نمط حياة خامل أو بالاشتراك مع حالات جهازية مثل داء السكري، أو التهاب المفاصل الروماتويدي، أو استخدام الكورتيكوستيرويدات، والتي قد تضر بسلامة الوتر.
تشير التقارير إلى أن معدل الإصابة بتمزق وتر العرقوب في تزايد مستمر، حيث تتراوح التقديرات بين 5 و30 حالة لكل 100,000 نسمة سنويًا. يُعزى هذا الاتجاه غالبًا إلى تزايد أعداد السكان المسنين الذين لا يزالون نشطين بدنيًا. تُعد هذه الإصابة مؤلمة وتحد من القدرة على المشي والقيام بالأنشطة اليومية، مما يجعل فهمها وعلاجها أمرًا بالغ الأهمية.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق بتمزق وتر العرقوب، بدءًا من التشريح الدقيق وآلية الإصابة، مرورًا بخيارات التشخيص والعلاج المتطورة، وصولًا إلى برامج التعافي وإعادة التأهيل التي تضمن عودة المريض إلى حياته الطبيعية. إن الهدف من هذا الدليل هو تزويد المرضى بمعلومات دقيقة وموثوقة لمساعدتهم على اتخاذ قرارات مستنيرة بشأن صحتهم.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من أبرز الخبراء في علاج إصابات وتر العرقوب في صنعاء واليمن. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات الجراحية وغير الجراحية، يقدم الدكتور هطيف رعاية طبية متميزة تضمن أفضل النتائج لمرضاه.
التشريح وفهم وتر العرقوب الحيوي
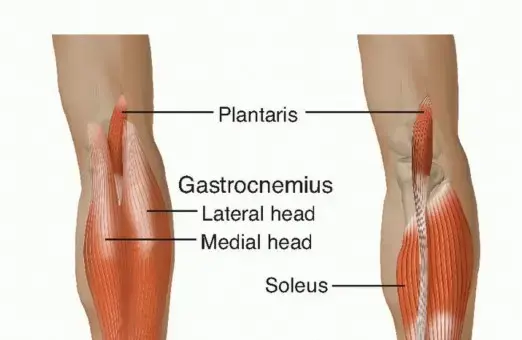
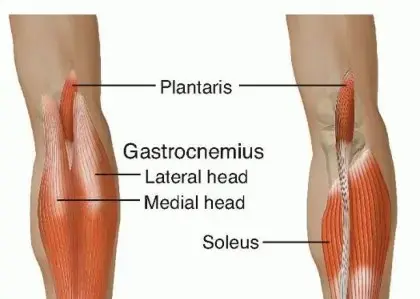
وتر العرقوب، أو الوتر العقبي، هو أسمك وأقوى وتر في جسم الإنسان، يتكون من التقاء أوتار عضلات الساق الخلفية (عضلات الساق التوأمية والنعلية، التي تُعرف بمجمع العضلة ثلاثية الرؤوس الساقية) ويدخل في الجزء الخلفي من عظم الكعب (العقب).
تركيب وتر العرقوب ووظيفته
يتكون وتر العرقوب بشكل أساسي من ألياف الكولاجين من النوع الأول، مرتبة بطريقة منظمة للغاية ومتوازية، مما يمنحه قوة شد كبيرة. تتجمع ألياف الكولاجين في حزم، تحيط بها بطانة داخلية (Endotenon). يحيط بالوتر بأكمله غمد خارجي (Paratenon)، وهو نسيج ضام رخو يسهل الانزلاق ويحتوي على شبكة وعائية غنية. على عكس الأوتار التي تحتوي على غمد زليلي حقيقي، يوفر الغمد الخارجي لوتر العرقوب إمداده الدموي الخارجي الأساسي.
تُظهر الحزم داخل وتر العرقوب مسارًا حلزونيًا مميزًا على طوله، حيث تدور بزاوية تصل إلى 90 درجة من الجزء القريب إلى البعيد. يُعتقد أن هذا الترتيب الحلزوني يوزع الإجهاد بالتساوي عبر الوتر أثناء الحركة ويساهم في كفاءته الميكانيكية الحيوية.
تساهم العضلة التوأمية (Gastronemius) التي تنشأ من لقمات الفخذ، والعضلة النعلية (Soleus) التي تنشأ من الظنبوب والشظية، بشكل كبير في الأنشطة التي تتطلب الدفع، والدفع إلى الأمام، والتثبيت أثناء المشي.
منطقة ضعف التروية الدموية (Watershed Zone)
من الناحية التشريحية والسريرية، توجد منطقة حرجة داخل وتر العرقوب تُعرف باسم "منطقة ضعف التروية الدموية" أو "المنطقة الحرجة". تقع هذه المنطقة على بعد حوالي 2 إلى 6 سم من نقطة ارتباط الوتر بعظم الكعب. تتميز هذه المنطقة بنقص نسبي في الأوعية الدموية المباشرة مقارنة بالأجزاء القريبة والبعيدة من الوتر.
تعتبر هذه المنطقة ذات أهمية بالغة لأنها:
*
الموقع الأكثر شيوعًا للتمزق:
بسبب ضعف إمدادها الدموي، تكون هذه المنطقة أكثر عرضة للتغيرات التنكسية التي تسبق التمزق.
*
تؤثر على عملية الشفاء:
يؤثر نقص التروية الدموية في هذه المنطقة بشكل كبير على قدرة الوتر على الشفاء بعد الإصابة، بغض النظر عن طريقة العلاج.
فهم الخصائص المحددة لهذه المنطقة أمر بالغ الأهمية للإدارة الفعالة والتنبؤ بالنتائج.

الأعصاب والأوعية الدموية
يتم تغذية مجمع العضلة ثلاثية الرؤوس الساقية بواسطة العصب الظنبوبي (S1, S2). ومن الأهمية الجراحية الخاصة العصب الربلي (Sural nerve)، وهو عصب حسي ينشأ من العصب الظنبوبي والعصب الشظوي المشترك، ويمتد تحت الجلد على طول الساق الخلفية، وغالبًا ما يمر بالقرب من الحافة الجانبية لوتر العرقوب. وهو عرضة للإصابة العرضية أثناء العمليات الجراحية الخلفية.
يُعد الإمداد الوعائي لوتر العرقوب معقدًا ومتعدد الأوجه، وينشأ من ثلاثة مصادر رئيسية:
1.
المفصل العضلي الوتري (قريب):
فروع من الشريان الظنبوبي الخلفي والشريان الشظوي تغذي الثلث القريب.
2.
الغمد الخارجي (الجزء الأوسط):
شبكة قوية من الأوعية داخل الغمد الخارجي توفر الإمداد الأساسي للجزء الأوسط من الوتر.
3.
المفصل العظمي الوتري (بعيد):
فروع من الشريان الشظوي، الشريان الظنبوبي الخلفي، وقوس الشريان العقبي تغذي موقع الالتصاق.
الأسباب وعوامل الخطر وآلية الإصابة
يمكن لوتر العرقوب أن يتحمل قوى شد كبيرة، تُقدر بما يصل إلى 10 أضعاف وزن الجسم. يحدث التمزق عادةً عندما يتجاوز الحمل المفاجئ قوة الشد القصوى للوتر، وغالبًا ما يكون ذلك في وجود تغيرات تنكسية كامنة.
العوامل التي تزيد من خطر التمزق
- العمر والنشاط: الرجال الذين تتراوح أعمارهم بين 30 و50 عامًا، والذين يمارسون الرياضات الترفيهية بشكل متقطع ("محاربو عطلة نهاية الأسبوع")، هم الفئة الأكثر عرضة للخطر.
- الرياضات عالية التأثير: الأنشطة التي تتطلب حركات دفع مفاجئة، أو قفزات، أو تغييرات سريعة في الاتجاه، مثل كرة السلة، وكرة القدم، والتنس، والجمباز.
- التغيرات التنكسية في الوتر: حتى لدى الأفراد الذين يبدون أصحاء، غالبًا ما تُلاحظ تغيرات تنكسية نسيجية في الأوتار الممزقة، بما في ذلك تنكس مخاطي، واضطراب في تنظيم الكولاجين، وموت الخلايا الوترية. تكون هذه التغيرات أكثر وضوحًا في منطقة ضعف التروية الدموية (Watershed zone) المذكورة سابقًا.
-
الحالات الطبية:
- داء السكري: يؤثر على الدورة الدموية وصحة الأنسجة.
- التهاب المفاصل الروماتويدي: يمكن أن يضعف الأوتار.
- استخدام الكورتيكوستيرويدات: سواء عن طريق الفم أو الحقن الموضعي، يمكن أن يقلل من سلامة الوتر.
- بعض المضادات الحيوية: مثل الفلوروكينولونات، يمكن أن تزيد من خطر تمزق الوتر.
- نمط الحياة الخامل: يمكن أن يحدث التمزق أيضًا لدى الأفراد الذين لا يمارسون الرياضة بانتظام، مما يشير إلى أن ضعف الوتر قد يكون موجودًا بغض النظر عن مستوى النشاط.
آلية الإصابة بتمزق وتر العرقوب
الآلية الأكثر شيوعًا للإصابة تتضمن حملًا مفاجئًا وقويًا على وتر العرقوب، غالبًا ما يحدث أثناء ثني الكاحل ظهريًا (رفع مقدمة القدم نحو الساق) بينما تنقبض عضلة الساق (مجمع العضلة التوأمية النعلية) بشكل لا مركزي (أي أن العضلة تطول بينما تحاول الانقباض).
أمثلة على هذه الحركات:
*
الهبوط من قفزة:
عند الهبوط بقوة بعد القفز.
*
التسارع المفاجئ:
عند بدء الجري بسرعة.
*
السقوط من ارتفاع:
عند الهبوط على القدمين.
يؤدي الإجهاد الميكانيكي، المقترن بضعف التروية الدموية المحلية في منطقة ضعف التروية، إلى فشل الوتر بشكل كامل.
الأعراض وعلامات تمزق وتر العرقوب
عادة ما يكون تشخيص تمزق وتر العرقوب واضحًا سريريًا، ويتميز بمجموعة من الأعراض والعلامات المميزة التي يصفها المريض ويؤكدها الفحص البدني.
الأعراض التي يصفها المريض
- إحساس بـ "فرقعة" أو "طقطقة" مفاجئة: غالبًا ما يصف المرضى هذا الإحساس بأنه يشبه التعرض لضربة قوية من الخلف على الساق، وكأن شخصًا ما ركلهم أو أصابهم بشيء. هذا الإحساس غالبًا ما يكون مؤشرًا مباشرًا للحظة التمزق.
- ألم فوري وشديد: يتبع الإحساس بالفرقعة ألم حاد في الجزء الخلفي من الكاحل أو الساق.
- صعوبة في الدفع بالقدم: يصبح المريض غير قادر على دفع القدم للأسفل (القيام بحركة الانثناء الأخمصي)، مما يجعل المشي أو الوقوف على أطراف الأصابع مستحيلًا أو صعبًا للغاية.
- تورم وكدمات: قد يلاحظ المريض تورمًا في منطقة الكاحل والساق الخلفية، وقد تظهر كدمات بعد فترة قصيرة من الإصابة.
- إحساس بالضعف أو عدم الثبات: يشعر المريض بضعف كبير في الساق المصابة.
العلامات السريرية التي يلاحظها الطبيب
عند الفحص البدني، يقوم الطبيب بالبحث عن علامات محددة تؤكد التشخيص:
- فجوة محسوسة في الوتر: غالبًا ما يمكن للطبيب أن يلمس فجوة أو فراغًا في مسار وتر العرقوب، عادةً ما تكون على بعد 2-6 سم فوق الكعب، وهي المنطقة الأكثر شيوعًا للتمزق.
- ضعف في الانثناء الأخمصي: يطلب الطبيب من المريض محاولة دفع قدمه للأسفل ضد مقاومة، أو الوقوف على أطراف الأصابع. في حالة التمزق، تكون هذه الحركة ضعيفة جدًا أو مستحيلة.
-
اختبار طومسون الإيجابي (Thompson Test):
هذا الاختبار هو علامة سريرية حاسمة. يقوم الطبيب بضغط عضلة الساق الخلفية للمريض بينما يكون مستلقيًا على بطنه وقدمه متدلية.
- في الحالة الطبيعية: يؤدي الضغط على عضلة الساق إلى انثناء أخمصي تلقائي للقدم (تتحرك القدم للأسفل).
- في حالة تمزق وتر العرقوب: لا يحدث هذا الانثناء الأخمصي، أو يكون ضعيفًا جدًا، مما يشير إلى أن الاتصال بين العضلة والقدم قد انقطع.
تشخيص تمزق وتر العرقوب
على الرغم من أن التشخيص السريري غالبًا ما يكون كافيًا لتحديد تمزق وتر العرقوب، إلا أن الفحوصات التصويرية يمكن أن توفر معلومات إضافية قيمة، خاصة في الحالات المعقدة أو المزمنة.
الفحص السريري
يُعد الفحص السريري هو حجر الزاوية في تشخيص تمزق وتر العرقوب. يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل يتضمن:
1.
أخذ التاريخ المرضي:
يسأل المريض عن كيفية حدوث الإصابة، الأعراض التي شعر بها، تاريخه الطبي، وأي أدوية يتناولها.
2.
الفحص البصري:
يبحث عن أي تورم، كدمات، أو تشوه في الساق والكاحل.
3.
الجس:
يتحسس وتر العرقوب بحثًا عن فجوة محسوسة، والتي غالبًا ما تكون مؤشرًا واضحًا للتمزق.
4.
تقييم الحركة:
يطلب من المريض محاولة تحريك القدم في اتجاهات مختلفة، وخاصة الانثناء الأخمصي.
5.
اختبار طومسون:
يُجرى هذا الاختبار الحاسم لتأكيد التشخيص، كما هو موضح في القسم السابق.
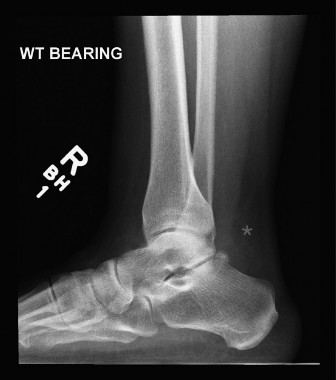
الفحوصات التصويرية
بينما ليس دائمًا ضروريًا للحالات الحادة، يمكن أن تؤكد الفحوصات التصويرية التشخيص وتوفر تفاصيل مهمة:
-
الموجات فوق الصوتية (Ultrasound):
- تُعد أداة سريعة وغير مكلفة.
- يمكنها تأكيد وجود التمزق وتحديد حجم الفجوة.
- تسمح بالتقييم الديناميكي للوتر أثناء الحركة، مما يساعد في تحديد مدى تباعد أطراف الوتر.
- مفيدة في التوجيه في الوقت الفعلي خلال بعض تقنيات الإصلاح بالحد الأدنى من التدخل الجراحي.
- تعتمد دقتها على خبرة الفاحص.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد المعيار الذهبي لتأكيد التشخيص وتوفير معلومات مفصلة.
- يحدد بدقة موقع التمزق وحجم الفجوة ومدى تراجع أطراف الوتر.
- يُقيّم جودة نسيج الوتر، ويكشف عن التغيرات المزمنة أو الأنسجة الندبية.
- يساعد في استبعاد أي أمراض أخرى قد تسبب أعراضًا مشابهة.
- مفيد بشكل خاص عند التخطيط للعلاج في الحالات المزمنة أو المعقدة حيث قد تكون هناك حاجة للتطعيم أو التقوية.
بناءً على التقييم السريري ونتائج التصوير، يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار عوامل مثل العمر، مستوى النشاط، والحالة الصحية العامة.
خيارات العلاج المتاحة لتمزق وتر العرقوب
لا يزال علاج تمزق وتر العرقوب الحاد موضوع نقاش مستمر، حيث أظهرت كل من الاستراتيجيات الجراحية وغير الجراحية نتائج وظيفية قابلة للمقارنة في العديد من الدراسات، وإن كان ذلك مع اختلاف في ملفات المخاطر. تُعد عملية اتخاذ القرار فردية، وتأخذ في الاعتبار عوامل المريض، وخصائص الإصابة، وتفضيلات الجراح.
يُقدم الأستاذ الدكتور محمد هطيف في صنعاء تقييمًا دقيقًا لكل حالة لتحديد أفضل مسار علاجي، مع التركيز على تحقيق أقصى قدر من الشفاء والعودة للوظيفة.
العلاج غير الجراحي
يُستخدم العلاج غير الجراحي بشكل متزايد، خاصة مع التطورات في بروتوكولات إعادة التأهيل الوظيفي التي تتضمن الحركة المبكرة المحمية وتحمل الوزن. غالبًا ما يُفضل للمرضى الذين تفوق مخاطر الجراحة الفوائد المحتملة.
- الأفراد المسنون أو الخاملون: الذين لديهم متطلبات وظيفية أقل ورغبة منخفضة في العودة إلى الأنشطة الرياضية عالية المستوى.
- الحالات الطبية الهامة: المرضى الذين يعانون من داء السكري، أو أمراض الأوعية الدموية الطرفية، أو كبت المناعة، أو غيرها من الحالات التي تزيد من مخاطر الجراحة (مثل مضاعفات التئام الجروح، العدوى، تجلط الأوردة العميقة).
- فجوة وترية صغيرة: أقل من 1 سم مع تلاقي جيد لأطراف الوتر، مما يشير إلى احتمالية أعلى للشفاء غير الجراحي الناجح.
- المرضى غير الراغبين أو غير القادرين على الخضوع للجراحة: لأسباب شخصية، أو اجتماعية، أو مالية.
- خطر كبير لمضاعفات الجراحة: تاريخ سابق لمضاعفات الجروح، أو مشاكل جلدية كبيرة، أو اعتلال عصبي ربلي معروف.
- المرضى غير الملتزمين: الذين من غير المرجح أن يلتزموا ببروتوكولات إعادة التأهيل الصارمة بعد الجراحة.
يتضمن العلاج غير الجراحي عادةً تثبيت الكاحل في وضع انثناء أخمصي خفيف باستخدام جبيرة أو حذاء طبي خاص (CAM boot)، مع تقليل تحميل الوزن تدريجيًا ثم زيادته مع تقدم الشفاء.
العلاج الجراحي
يُفضل العلاج الجراحي عمومًا للمرضى الذين يسعون إلى تحقيق أقصى قدر من القوة والقدرة، بهدف العودة بشكل أسرع إلى الأنشطة الرياضية عالية المستوى، أو في الحالات التي يكون فيها العلاج غير الجراحي أكثر عرضة للفشل.
- الشباب النشطون: خاصة الرياضيون أو أولئك الذين لديهم متطلبات وظيفية عالية.
- فجوة وترية كبيرة: أكثر من 1 سم عند الفحص السريري أو التصوير، مما يشير إلى تراجع كبير ويجعل الشفاء غير الجراحي أقل قابلية للتنبؤ.
- التأخر في التشخيص أو العرض: عادةً بعد أكثر من 2-4 أسابيع من الإصابة، غالبًا ما تتطلب التمزقات المزمنة تدخلًا جراحيًا بسبب التندب، والتراجع، وضعف إمكانية الشفاء للفجوة.
- إعادة التمزق بعد العلاج غير الجراحي: يشير إلى عدم كفاية قدرة الشفاء أو عدم كفاية الإدارة الأولية.
- فشل العلاج غير الجراحي: ألم مستمر، ضعف، أو عدم القدرة على رفع الكعب بساق واحدة.
- الرغبة في إصلاح أقوى وأكثر موثوقية: يقلل من خطر إعادة التمزق مقارنة بالعلاج غير الجراحي، على الرغم من أن هذه الفائدة محل نقاش في بروتوكولات إعادة التأهيل الحديثة.
مقارنة بين العلاج الجراحي وغير الجراحي
| الميزة / المؤشر | العلاج الجراحي (مفضل) | العلاج غير الجراحي (مفضل) |
|---|---|---|
| عمر المريض | الشباب (أقل من 60 عامًا) | كبار السن (أكثر من 60-65 عامًا) |
| مستوى النشاط | نشط، رياضي، متطلبات عالية | خامل، متطلبات منخفضة |
| فجوة الوتر (حادة) | كبيرة (أكثر من 1 سم) | صغيرة (أقل من 1 سم)، تلاقي جيد |
| الوقت من الإصابة | حادة، متأخرة (أكثر من 2-4 أسابيع) | حادة (خلال 1-2 أسبوع) |
| إعادة التمزق | نعم (تاريخ سابق) | لا يوجد تمزق سابق |
| الأمراض المصاحبة | قليلة، تحت السيطرة الجيدة | متعددة، غير مسيطر عليها (سكري، أمراض أوعية دموية) |
| النتيجة المرجوة | زيادة القوة، عودة سريعة للرياضة | تجنب مخاطر الجراحة، وظيفة مقبولة |
| مخاطر الجراحة | مقبولة | عالية (مثل الجروح، العدوى) |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك