الدليل الشامل لعملية إصلاح تمزق وتر أخيل المفتوحة وتقنياتها الجراحية
الخلاصة الطبية
عملية إصلاح تمزق وتر أخيل المفتوحة هي إجراء جراحي يهدف إلى إعادة توصيل نهايات الوتر الممزق باستخدام خيوط طبية شديدة المتانة. تعتبر الخيار الأمثل للرياضيين والشباب لضمان استعادة القوة العضلية الكاملة وتقليل فرص التمزق المتكرر، وتتضمن تقنيات متقدمة لتدعيم الوتر وتسريع عملية الشفاء.
الخلاصة الطبية السريعة: عملية إصلاح تمزق وتر أخيل المفتوحة هي إجراء جراحي يهدف إلى إعادة توصيل نهايات الوتر الممزق باستخدام خيوط طبية شديدة المتانة. تعتبر الخيار الأمثل للرياضيين والشباب لضمان استعادة القوة العضلية الكاملة وتقليل فرص التمزق المتكرر، وتتضمن تقنيات متقدمة لتدعيم الوتر وتسريع عملية الشفاء.
مقدمة شاملة عن تمزق وتر أخيل وأهمية التدخل الجراحي
يُعد وتر أخيل (العرقوب) أكبر وأقوى وتر في جسم الإنسان على الإطلاق، حيث يمتلك القدرة على تحمل قوى هائلة تصل إلى عشرة أضعاف وزن الجسم أثناء ممارسة الأنشطة الرياضية مثل الجري والقفز. على الرغم من بنيته القوية وحجمه الكبير، إلا أنه يُعد من أكثر الأوتار عُرضة للتمزق والإصابة، خاصة لدى الأشخاص النشطين والرياضيين.
عند حدوث تمزق في وتر أخيل، يجد المريض نفسه أمام خيارين رئيسيين للعلاج العلاج التحفظي (غير الجراحي) والعلاج الجراحي. في حين أن العلاج التحفظي قد يكون مناسباً لبعض الحالات، إلا أن عملية إصلاح تمزق وتر أخيل المفتوحة تظل الخيار الذهبي والمفضل للشباب، والأشخاص النشطين، والرياضيين المحترفين، وكذلك في الحالات التي يتأخر فيها التشخيص أو توجد فيها فجوة كبيرة بين نهايتي الوتر الممزق.
تتميز الجراحة المفتوحة بقدرتها الفائقة على توفير صلابة ميكانيكية حيوية ممتازة للوتر، مما يسمح باستعادة الطول التشريحي الدقيق للعضلة والوتر، وهو أمر بالغ الأهمية لاستعادة قوة الدفع أثناء المشي والجري. والأهم من ذلك، أثبتت الدراسات الطبية والتاريخية أن الإصلاح الجراحي يقلل بشكل كبير من معدلات إعادة التمزق مقارنة بالعلاج التحفظي، مما يمنح المريض ثقة أكبر في العودة إلى نمط حياته النشط.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بعملية إصلاح وتر أخيل المفتوحة، بدءاً من فهم طبيعة الوتر وتشريحه، مروراً بأحدث التقنيات الجراحية المستخدمة عالمياً، وصولاً إلى برنامج التأهيل الشامل الذي يضمن لك عودة آمنة وقوية لحياتك الطبيعية.
التشريح الحيوي لوتر أخيل والاعتبارات الوعائية
لفهم سبب حدوث التمزق وكيفية نجاح العملية الجراحية، يجب علينا أولاً فهم الطبيعة التشريحية الفريدة لوتر أخيل. الفهم العميق للتشريح الخلفي للكاحل هو حجر الزاوية الذي يعتمد عليه الجراحون لضمان نجاح العملية وتقليل أي مضاعفات محتملة.
التروية الدموية وغلاف الوتر
على عكس العديد من الأوتار الأخرى في الجسم، لا يمتلك وتر أخيل غمداً زلالياً حقيقياً. بدلاً من ذلك، يُحاط بغلاف نسيجي رقيق وغني جداً بالأوعية الدموية يُعرف باسم "الباراتينون" أو غلاف الوتر الخارجي. يعتمد الوتر في تغذيته الدموية على ثلاثة مصادر رئيسية نقطة اتصال العضلة بالوتر من الأعلى، ونقطة انغراس الوتر في عظمة الكعب من الأسفل، والأوعية الدموية القادمة من غلاف الباراتينون في المنتصف.
تكمن المشكلة الطبية في وجود منطقة تُعرف باسم "منطقة ضعف التروية الدموية"، وتقع على بُعد حوالي اثنان إلى ستة سنتيمترات أعلى نقطة اتصال الوتر بعظمة الكعب. هذه المنطقة هي الأكثر عُرضة للتمزق بسبب ضعف وصول الدم إليها. أثناء الجراحة، يولي الجراح اهتماماً بالغاً بالحفاظ على غلاف الباراتينون، فهو بمثابة "شريان الحياة" البيولوجي الذي يضمن التئام الوتر بعد خياطته ويمنع موت الأنسجة.
الأعصاب والأوردة المحيطة
يمر العصب الربلي (Sural Nerve) والوريد الصافن الصغير على طول الجانب الخلفي الجانبي (الخارجي) للساق. يعبر هذا العصب الحساس الحافة الجانبية لوتر أخيل على بُعد حوالي عشرة سنتيمترات تقريباً أعلى الكعب. ولحماية هذا العصب من أي إصابة أثناء الجراحة، يقوم الجراحون دائماً بعمل الشق الجراحي مائلاً نحو الجانب الخلفي الإنسي (الداخلي) للساق. حماية هذا العصب تمنع حدوث أي تنميل أو ألم مزمن في القدم بعد العملية.
الأسباب وعوامل الخطر المؤدية لتمزق وتر أخيل
لا يحدث تمزق وتر أخيل من فراغ، بل هو غالباً نتيجة لمجموعة من العوامل الميكانيكية والبيولوجية التي تتضافر لتتجاوز قدرة الوتر على التحمل. فهم هذه الأسباب يساعد في الوقاية من الإصابة المتكررة مستقبلاً.
الإجهاد الميكانيكي المفاجئ
السبب الأكثر شيوعاً هو التعرض لضغط ميكانيكي هائل ومفاجئ. يحدث هذا غالباً في الرياضات التي تتطلب تسارعاً مفاجئاً، أو تغييرات حادة في الاتجاه، أو القفز، مثل كرة السلة، وكرة القدم، والتنس، والسكواش. الحركة الكلاسيكية التي تسبب التمزق هي الدفع القوي بالقدم بينما تكون الساق مفرودة بالكامل.
التغيرات التنكسية والعمر
مع التقدم في العمر، خاصة في العقدين الرابع والخامس من العمر (بين ثلاثين وخمسين عاماً)، تبدأ ألياف الكولاجين المكونة للوتر في فقدان مرونتها وقوتها، وتضعف التروية الدموية بشكل طبيعي. هذا يجعل الوتر أكثر هشاشة وأقل قدرة على امتصاص الصدمات. ظاهرة "محاربي عطلة نهاية الأسبوع" (الأشخاص الذين لا يمارسون الرياضة بانتظام ثم يجهدون أنفسهم بشدة في العطلات) هي من أبرز مسببات هذه الإصابة.
الأدوية والحالات الطبية
هناك بعض الأدوية التي تزيد بشكل كبير من خطر تمزق الأوتار. على رأس هذه القائمة تأتي المضادات الحيوية من عائلة الفلوروكينولونات، وكذلك استخدام حقن الكورتيزون الموضعية بالقرب من الوتر، والتي تضعف بنيته الهيكلية. بالإضافة إلى ذلك، بعض الحالات الطبية مثل السمنة المفرطة، والنقرس، واضطرابات الغدة الدرقية قد تلعب دوراً في إضعاف الأنسجة الضامة.
الأعراض والعلامات التحذيرية لتمزق وتر أخيل
يتميز تمزق وتر أخيل بأعراض واضحة ومباشرة تجعل تشخيصه المبدئي من قبل المريض أو المحيطين به أمراً ممكناً في كثير من الأحيان.
الإحساس بالانقطاع والصوت المسموع
يصف الغالبية العظمى من المرضى لحظة الإصابة بأنهم سمعوا أو شعروا بصوت "فرقعة" أو "طقطقة" عالية قادمة من مؤخرة الساق. يترافق هذا الصوت مع شعور حاد ومفاجئ وكأن شخصاً ما قد ركلهم بقوة من الخلف أو ضربهم بعصا على وتر العرقوب، لدرجة أن العديد من المرضى يلتفتون للخلف بحثاً عن الشخص الذي ضربهم.
الألم وفقدان الوظيفة الحركية
يتبع الإصابة ألم حاد وشديد في الجزء الخلفي من الساق والكاحل. العرض الأكثر وضوحاً هو عدم القدرة المطلقة على الوقوف على أطراف الأصابع (رفع الكعب عن الأرض) في القدم المصابة. كما يجد المريض صعوبة بالغة في المشي الطبيعي، ويميل إلى سحب قدمه أو العرج بشكل واضح.
التورم والفجوة الملموسة
يبدأ التورم في الظهور سريعاً حول منطقة الكاحل، وقد يصاحبه كدمات زرقاء تمتد نحو الكعب. عند تحسس المنطقة المصابة بلطف، يمكن للطبيب أو حتى المريض الشعور بوجود "فجوة" أو انخفاض واضح في مسار الوتر فوق الكعب مباشرة، وهو المكان الذي انفصلت فيه نهايتا الوتر الممزق.
التشخيص والتقييم الطبي قبل الجراحة
التشخيص الدقيق هو الخطوة الأولى نحو خطة علاج ناجحة. يعتمد أطباء جراحة العظام على مزيج من الفحص السريري والتصوير الطبي لتأكيد التشخيص وتحديد مدى شدة التمزق.
الفحص السريري والاختبارات الحركية
يقوم الطبيب بإجراء اختبارات سريرية محددة، أشهرها "اختبار طومسون". في هذا الاختبار، يستلقي المريض على بطنه مع تدلي قدميه من حافة السرير. يقوم الطبيب بالضغط على عضلة الساق (السمانة). في الحالة الطبيعية، يؤدي هذا الضغط إلى حركة القدم لأسفل. أما إذا كان الوتر ممزقاً، فلن تتحرك القدم على الإطلاق، مما يؤكد الانقطاع التام للوتر. كما يلاحظ الطبيب زاوية راحة القدم مقارنة بالقدم السليمة.
التصوير الطبي المتقدم
على الرغم من أن الفحص السريري غالباً ما يكون كافياً لتشخيص التمزق، إلا أن الطبيب قد يطلب إجراء فحص بالموجات فوق الصوتية أو التصوير بالرنين المغناطيسي. تساعد هذه الفحوصات في تحديد موقع التمزق بدقة، ومعرفة حجم الفجوة بين نهايتي الوتر، وتقييم جودة الأنسجة المحيطة، وهو ما يساعد الجراح في التخطيط المسبق للتقنية الجراحية الأنسب.
العلاج والتقنيات الجراحية المتقدمة لإصلاح وتر أخيل
الهدف الأساسي من عملية إصلاح وتر أخيل المفتوحة هو إعادة توصيل نهايات الوتر الممزق بدقة متناهية، واستعادة التوتر الطبيعي للوتر لضمان عودة القوة العضلية الكاملة. يتطلب هذا الإجراء تخطيطاً دقيقاً واستخدام تقنيات جراحية متطورة.
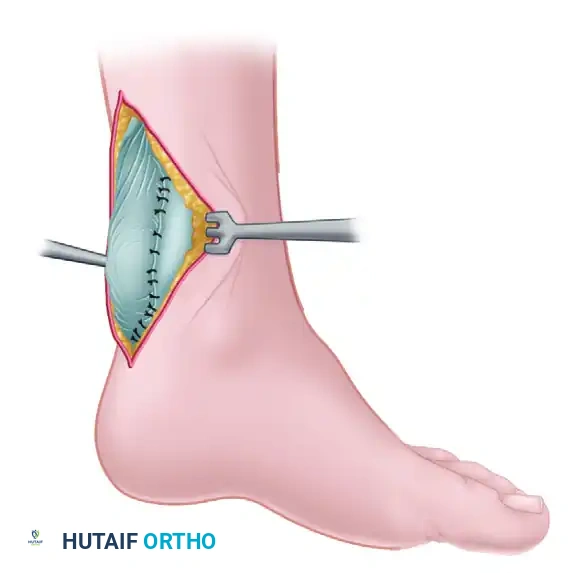
التحضير والتخدير ووضعية المريض
تُجرى العملية عادة تحت التخدير العام أو التخدير النصفي، وغالباً ما يتم دمجها مع إبرة تخدير موضعي للأعصاب المحيطية لضمان راحة المريض وتخفيف الألم بعد العملية. يُوضع المريض على طاولة العمليات في وضعية الاستلقاء على البطن، مما يمنح الجراح وصولاً مباشراً ومريحاً للجزء الخلفي من الساق. يتم تعقيم الساق بالكامل وتجهيزها بعناية فائقة.
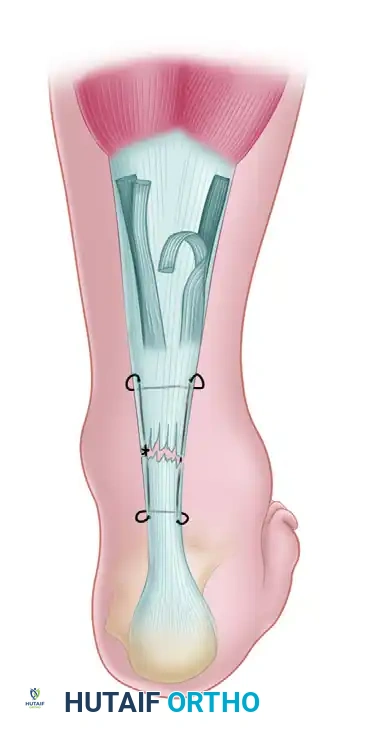
تقنية كراكوف للإصلاح الأساسي
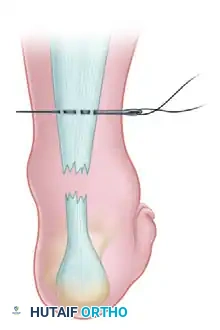
تُعد هذه التقنية المعيار الذهبي في جراحات خياطة الأوتار. تعتمد على استخدام غرزة قفلية خاصة تُعرف باسم "غرزة كراكوف". تكمن العبقرية الميكانيكية لهذه الغرزة في قدرتها على تحويل قوى الشد الطولية إلى ضغط عرضي، مما يعني أنها تمسك بقوة بألياف الكولاجين المكونة للوتر دون أن تنزلق أو تمزق الأنسجة.
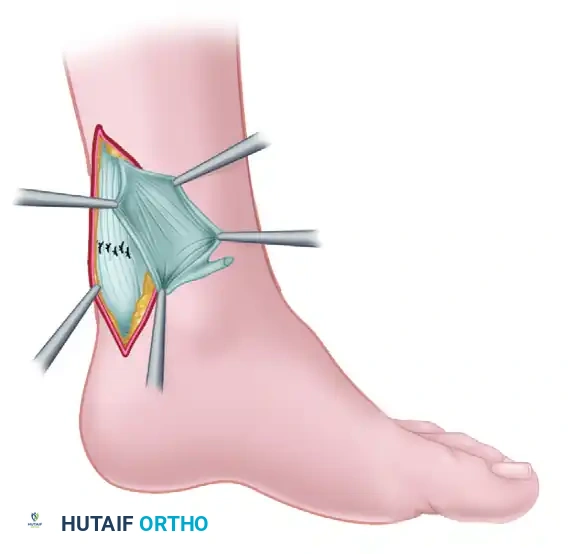
يقوم الجراح بعمل شق طولي في الجانب الخلفي الداخلي للساق للوصول إلى الوتر. يتم تنظيف نهايات الوتر الممزق من أي أنسجة تالفة أو تجمعات دموية. بعد ذلك، تُستخدم خيوط طبية حديثة وفائقة القوة (مصنوعة من البولي إيثيلين عالي الوزن الجزيئي) لخياطة نهايتي الوتر معاً. يتم ربط الخيوط بينما تكون الركبة مثنية والقدم موجهة لأسفل لضمان التوتر الصحيح للوتر المطابق للقدم السليمة.
تقنية ليندهولم للتدعيم باستخدام شريحة عضلية
في بعض الحالات المعقدة، مثل تأخر المريض في طلب العلاج (التمزق المزمن) أو وجود تهتك شديد في أنسجة الوتر يخلق فجوة كبيرة لا يمكن سدها بالخياطة المباشرة، يلجأ الجراح إلى تقنية "ليندهولم".
تعتمد هذه التقنية على أخذ شريحة نسيجية (رقعة) من الغشاء المغلف لعضلة الساق العلوية (عضلة السمانة). يتم قص شريحتين طويلتين مع تركهما متصلتين من الأسفل للحفاظ على التروية الدموية. يتم طي هاتين الشريحتين لأسفل وتدويرهما لتغطية الفجوة في وتر أخيل الممزق وتدعيم منطقة الإصلاح. توفر هذه التقنية جسراً بيولوجياً قوياً يعزز من فرص التئام الوتر الضعيف.
تقنية لين باستخدام وتر بلانتاريس كغشاء داعم
هذه التقنية هي إحدى الإبداعات الجراحية التي تستفيد من وجود وتر صغير وضامر في جسم الإنسان يُسمى "وتر بلانتاريس"، وهو متواجد لدى حوالي تسعين بالمائة من البشر ولا يؤثر غيابه على وظيفة القدم.
بعد إجراء الخياطة الأساسية لوتر أخيل، يقوم الجراح بفصل وتر بلانتاريس من الأسفل. باستخدام أدوات دقيقة، يتم فرد هذا الوتر الأنبوبي وتوسيعه ليصبح مثل غشاء أو مروحة عريضة.

بعد ذلك، يتم وضع هذا الغشاء البيولوجي المستخلص من جسم المريض نفسه مباشرة فوق منطقة خياطة وتر أخيل. يتم تثبيته بغرز دقيقة ليحيط بالوتر الممزق. يعمل هذا الغشاء كدرع بيولوجي قوي يدعم منطقة الإصلاح، ويوفر بيئة مثالية لنمو الخلايا الجديدة، ويمنع التصاق الوتر بالجلد أو الأنسجة المحيطة أثناء فترة الشفاء.
التعافي وبرنامج التأهيل ما بعد الجراحة
نجاح عملية إصلاح وتر أخيل لا يعتمد فقط على مهارة الجراح، بل يعتمد بنسبة مساوية على التزام المريض ببرنامج التأهيل والعلاج الطبيعي. تميل البروتوكولات الطبية الحديثة إلى الحركة الوظيفية المبكرة لتحفيز التئام الأنسجة ومنع تيبس المفاصل.
| المرحلة الزمنية | الأهداف الرئيسية | الإجراءات والمسموحات | الممنوعات |
|---|---|---|---|
| المرحلة الأولى (الأسابيع 0 - 2) | حماية الجرح والوتر المصلح، تقليل التورم | وضع القدم في جبيرة خلفية أو جبس قصير، رفع الساق المستمر | يمنع منعاً باتاً تحميل أي وزن على القدم، يمنع تحريك الكاحل |
| المرحلة الثانية (الأسابيع 2 - 6) | الحركة المبكرة الآمنة، بدء التحميل التدريجي | إزالة الغرز، ارتداء حذاء طبي (CAM boot) مع دعامات لرفع الكعب، بدء المشي التدريجي، تمارين حركة خفيفة | يمنع الشد السلبي (رفع القدم لأعلى بقوة) لحماية الوتر من الاستطالة |
| المرحلة الثالثة (الأسابيع 6 - 12) | تقوية العضلات، استعادة نمط المشي الطبيعي | إزالة دعامات الكعب تدريجياً، الانتقال للأحذية العادية مع وسادة كعب سيليكون، تمارين التقوية والتوازن | تجنب الحركات المفاجئة أو الركض السريع |
| المرحلة الرابعة (الأشهر 4 - 6 وما بعدها) | العودة للرياضة والأنشطة عالية الجهد | الجري الخفيف، تمارين القفز، العودة للرياضة التنافسية عند الوصول لقوة تعادل 90% من القدم السليمة | عدم العودة للرياضة قبل اجتياز اختبارات القوة الوظيفية |
المضاعفات المحتملة وكيفية الوقاية منها
كأي تدخل جراحي، تحمل عملية إصلاح وتر أخيل المفتوحة بعض المخاطر المحتملة. ومع ذلك، فإن اختيار جراح متمرس واتباع التعليمات يقلل من هذه المخاطر بشكل كبير.
مشاكل التئام الجرح والعدوى
نظراً لضعف التروية الدموية في منطقة مؤخرة الكاحل ورقة الجلد في تلك المنطقة، يُعد تأخر التئام الجرح أو حدوث التهاب سطحي من المضاعفات الواردة. للوقاية من ذلك، يقوم الجراح بإغلاق طبقات الأنسجة بعناية فائقة. يُطلب من المريض الحفاظ على الجرح جافاً ونظيفاً، والأهم من ذلك التوقف التام عن التدخين، حيث يقلل النيكوتين من تدفق الدم ويبطئ عملية الشفاء بشكل خطير.
إصابة العصب المحيطي
كما ذكرنا في قسم التشريح، يمر العصب الربلي بالقرب من منطقة الجراحة. في حالات نادرة، قد يتعرض هذا العصب للتهيج أو الإصابة، مما يؤدي إلى شعور بالتنميل أو الوخز في الحافة الخارجية للقدم. غالباً ما تكون هذه الأعراض مؤقتة وتتحسن بمرور الوقت، ويتخذ الجراحون كافة التدابير الوقائية لتجنب المساس بهذا العصب.
إعادة التمزق أو استطالة الوتر
تحدث إعادة التمزق في نسبة ضئيلة جداً تتراوح بين اثنين إلى خمسة بالمائة من الحالات الجراحية. السبب الأكثر شيوعاً لذلك هو عدم التزام المريض بتعليمات الطبيب، مثل إزالة الحذاء الطبي مبكراً، أو تحميل وزن زائد قبل الأوان، أو التعثر والسقوط. من ناحية أخرى، قد يحدث تمدد أو استطالة في الوتر إذا تم شده بقوة أثناء فترة التعافي، مما يؤدي إلى ضعف دائم في قوة دفع القدم. الالتزام الصارم ببرنامج العلاج الطبيعي هو خط الدفاع الأول ضد هذه المضاعفات.
الأسئلة الشائعة
ضرورة التدخل الجراحي لعلاج تمزق وتر أخيل
يعتمد القرار على عمرك ومستوى نشاطك. إذا كنت شاباً أو شخصاً يمارس الرياضة بانتظام، فالجراحة هي الخيار الأفضل لأنها تقلل من فرص التمزق مرة أخرى وتساعد في استعادة القوة الكاملة للقدم بشكل أفضل من العلاج التحفظي الذي يعتمد على الجبس فقط.
مدة الشفاء التام من عملية وتر أخيل
الشفاء من هذه الجراحة يتطلب صبراً. يستغرق التئام الوتر الأولي حوالي ستة أسابيع، ولكن العودة إلى المشي الطبيعي بدون مساعدة تستغرق من شهرين إلى ثلاثة أشهر. أما الشفاء التام واستعادة القوة الكاملة للعودة للرياضات العنيفة، فقد يستغرق من ستة أشهر إلى عام كامل.
توقيت المشي بدون عكازات
في الأسبوعين الأولين يمنع المشي على القدم تماماً. بعد ذلك، ستستخدم حذاءً طبياً مخصصاً يسمح لك بتحميل الوزن تدريجياً باستخدام العكازات. يتخلى معظم المرضى عن العكازات ويبدأون المشي بالحذاء الطبي فقط بين الأسبوع الرابع والسادس بعد العملية، بناءً على تعليمات الطبيب.
العودة إلى ممارسة الرياضة بعد الجراحة
العودة للرياضة تتم على مراحل. السباحة وركوب الدراجة الثابتة يمكن البدء بهما بعد حوالي ثلاثة أشهر. أما الجري والرياضات التي تتطلب قفزاً وتغييراً مفاجئاً للاتجاه (مثل كرة القدم أو التنس)، فلا يُسمح بها عادة قبل مرور ستة إلى تسعة أشهر، وبعد اجتياز اختبارات قوة محددة مع أخصائي العلاج الطبيعي.
استعادة القوة الطبيعية للوتر
نعم، الغالبية العظمى من المرضى الذين يخضعون للجراحة ويلتزمون ببرنامج العلاج الطبيعي يستعيدون قوة وظيفة الوتر بشكل مقارب جداً للقدم السليمة. التدخل الجراحي يضمن ضبط طول الوتر بشكل دقيق، وهو السر وراء استعادة قوة الدفع أثناء المشي والجري.
وظيفة الحذاء الطبي المخصص
الحذاء الطبي (CAM boot) هو حذاء صلب يحتوي على دعامات (أسافين) توضع تحت الكعب. وظيفته هي إبقاء القدم موجهة قليلاً لأسفل لتقليل الشد على الوتر المصلح حديثاً. يقوم الطبيب بإزالة هذه الدعامات تدريجياً كل أسبوعين لزيادة تمدد الوتر ببطء وأمان حتى تصل القدم للوضع المسطح الطبيعي.
إدارة الألم بعد العملية الجراحية
من الطبيعي الشعور بألم متوسط إلى شديد في الأيام الثلاثة الأولى. يتم السيطرة على هذا الألم بفعالية باستخدام الأدوية المسكنة الموصوفة، ورفع الساق فوق مستوى القلب لتقليل التورم والضغط، واستخدام الكمادات الباردة خلف الركبة. يقل الألم بشكل ملحوظ بعد الأسبوع الأول.
طرق العناية بجرح العملية
يجب الحفاظ على الجرح والضمادة جافة ونظيفة تماماً حتى موعد إزالة الغرز (غالباً بعد أسبوعين). يُمنع الاستحمام المباشر للقدم المصابة. بعد إزالة الغرز والتئام الجلد تماماً، قد ينصحك الطبيب بتدليك منطقة الندبة بلطف باستخدام كريمات مرطبة لمنع التصاق الجلد بالأنسجة الداخلية.
نسبة نجاح عملية وتر أخيل
تُعد عملية إصلاح وتر أخيل من العمليات الجراحية الناجحة جداً في مجال جراحة العظام. تتجاوز نسبة النجاح خمسة وتسعين بالمائة، حيث يعود معظم المرضى لممارسة حياتهم الطبيعية وأنشطتهم الرياضية بكفاءة عالية، مع انخفاض كبير جداً في احتمالية تعرض الوتر للتمزق مرة أخرى مقارنة بالعلاج غير الجراحي.
القيادة بعد جراحة وتر أخيل
إذا كانت الإصابة في القدم اليمنى، فلا يُسمح بالقيادة إطلاقاً حتى تتخلى عن الحذاء الطبي وتستعيد القوة الكافية للضغط على دواسة الفرامل بقوة وسرعة (غالباً بعد ثلاثة أشهر). أما إذا كانت الإصابة في القدم اليسرى وتقود سيارة أوتوماتيكية، فيمكنك القيادة بمجرد توقفك عن تناول الأدوية المسكنة القوية وقدرتك على الجلوس براحة.