الدليل الشامل لعلاج تمزق وتر أخيل جراحيا بتقنية لين
الخلاصة الطبية
تمزق وتر أخيل هو إصابة شائعة تفصل وتر العرقوب وتعيق الحركة. تعتبر تقنية لين الجراحية من أفضل طرق العلاج، حيث تستخدم وترا صغيرا مجاورا كدعامة حيوية لتقوية الوتر الممزق، مما يسرع الشفاء ويقلل من احتمالية تكرار التمزق ويسمح بالعودة للنشاط الرياضي بأمان.
الخلاصة الطبية السريعة: تمزق وتر أخيل هو إصابة شائعة تفصل وتر العرقوب وتعيق الحركة. تعتبر تقنية لين الجراحية من أفضل طرق العلاج، حيث تستخدم وترا صغيرا مجاورا كدعامة حيوية لتقوية الوتر الممزق، مما يسرع الشفاء ويقلل من احتمالية تكرار التمزق ويسمح بالعودة للنشاط الرياضي بأمان.
مقدمة عن تمزق وتر أخيل وتقنية لين
يعد تمزق وتر أخيل من الإصابات الرياضية والحركية الشائعة التي تسبب إحباطا كبيرا للمريض، حيث يفقد القدرة على المشي الطبيعي أو ممارسة أنشطته اليومية والرياضية. لطالما كان علاج هذه الإصابة موضع نقاش واسع في الأوساط الطبية، وذلك للموازنة بين مخاطر التدخل الجراحي وبين احتمالية تكرار التمزق العالية إذا تم العلاج بالطرق التحفظية غير الجراحية.
بالنسبة للأشخاص النشطين والرياضيين، يعتبر التدخل الجراحي الخيار الأمثل لاستعادة الطول الطبيعي للوتر وتوفير بنية قوية تسمح ببدء التأهيل الحركي المبكر. وهنا تبرز واحدة من أهم التقنيات الجراحية وأكثرها ابتكارا وهي تقنية لين.
تعتبر تقنية لين التي تم وصفها لأول مرة في عام ألف وتسعمائة وستة وستين بمثابة ثورة بيولوجية في جراحة العظام. تعتمد هذه التقنية على إدراك حقيقة أن أطراف الوتر الممزق تكون ضعيفة ومتهتكة تشبه خيوط الممسحة البالية. بدلا من مجرد خياطة هذه الأطراف الضعيفة معا، ابتكرت هذه التقنية طريقة لتعزيز الإصلاح باستخدام وتر صغير مجاور يسمى وتر العضلة الأخمصية. يتم فرد هذا الوتر الصغير ليصبح غشاء حيويا يغلف منطقة التمزق، مما يوفر قوة ميكانيكية إضافية وسقالة بيولوجية تحفز نمو الخلايا وتسرع من عملية الشفاء.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بتمزق وتر أخيل، وكيف تقدم تقنية لين الجراحية حلا جذريا وفعالا، بدءا من لحظة الإصابة وحتى عودتك الكاملة لممارسة حياتك الطبيعية.
التشريح المبسط لوتر أخيل
لفهم طبيعة الإصابة وكيفية علاجها، من الضروري التعرف على البنية التشريحية الرائعة للمنطقة الخلفية من الكاحل.
أهمية وتر أخيل
وتر أخيل هو أكبر وأقوى وتر في جسم الإنسان على الإطلاق. يتكون هذا الوتر من اندماج أنسجة عضلات الساق الخلفية عضلة السمانة وينزل ليرتبط بعظمة الكعب. أثناء نزوله تلتف أليافه بشكل حلزوني مما يمنحه قوة هائلة لتحمل أوزان مضاعفة أثناء القفز والجري.
من المهم أن تعرف أن وتر أخيل لا يمتلك غمدا زلاليا حقيقيا كباقي الأوتار، بل يحيط به غلاف رقيق غني بالأوعية الدموية يسمى الباراتينون. الحفاظ على هذا الغلاف أثناء الجراحة يعد أمرا حاسما لضمان وصول الدم للوتر وتسريع شفائه. وتوجد منطقة معينة في الوتر تقع أعلى الكعب بمسافة اثنين إلى ستة سنتيمترات تعاني من ضعف نسبي في التروية الدموية، وهذه المنطقة تحديدا هي المكان الأكثر عرضة للتمزق.
وتر العضلة الأخمصية ودوره في تقنية لين
العضلة الأخمصية هي عضلة صغيرة جدا تقع خلف الركبة، ويمتد منها وتر طويل ورفيع جدا ينزل بجوار وتر أخيل ليلتصق بالكعب. هذا الوتر يعتبر من البقايا التطورية في جسم الإنسان ولا يلعب دورا حركيا كبيرا.
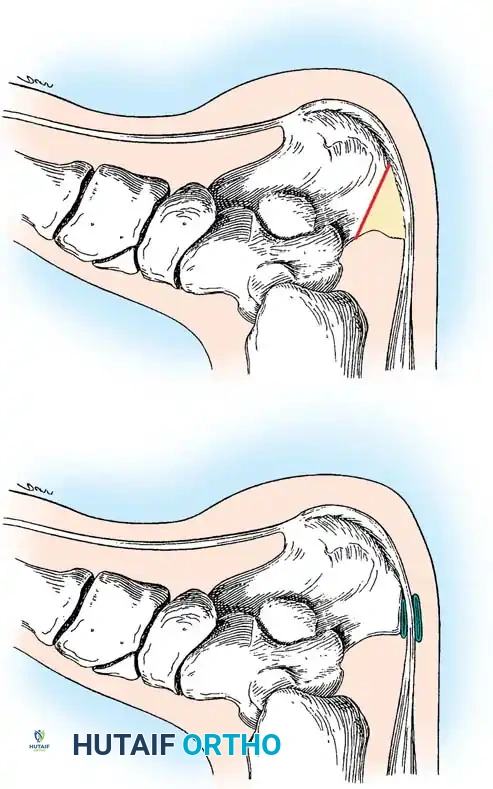
في تقنية لين الجراحية يتحول هذا الوتر الصغير المهمل إلى بطل العملية. حيث يقوم الجراح بفرده وتحويله إلى شريط عريض يبلغ عرضه حوالي اثنين ونصف سنتيمتر، ويستخدمه كغلاف حيوي يلف به وتر أخيل الممزق. هذا الغلاف يوزع الضغط الميكانيكي بعيدا عن خيوط الجراحة، ويوفر بيئة غنية بالكولاجين لنمو أنسجة جديدة، ويخلق سطحا أملس يمنع التصاق الوتر بالجلد أثناء التئامه.
الأسباب وعوامل الخطر
لا يحدث تمزق وتر أخيل من فراغ، بل هو نتيجة لتضافر عدة عوامل تؤدي إلى فشل الوتر في تحمل الضغط المفاجئ.
أسباب التمزق المباشرة
يحدث التمزق عادة عندما يتعرض الوتر لضغط شديد ومفاجئ يفوق قدرته على التحمل. من أبرز السيناريوهات التي تؤدي إلى ذلك:
* الانطلاق المفاجئ أو زيادة السرعة بقوة أثناء ممارسة الرياضة مثل كرة القدم أو التنس أو كرة السلة.
* السقوط من ارتفاع والنزول بقوة على القدم.
* التعثر أو السقوط في حفرة غير مرئية مما يؤدي إلى ثني الكاحل بشكل عنيف ومفاجئ.
* الدفع القوي بالقدم ضد مقاومة عالية.
عوامل تزيد من خطر الإصابة
هناك العديد من العوامل التي قد تجعل وتر أخيل أكثر عرضة للتمزق حتى مع الحركات البسيطة:
* التقدم في العمر حيث تقل مرونة الأوتار وتضعف التروية الدموية لها بعد سن الثلاثين.
* الجنس حيث أثبتت الدراسات أن الرجال أكثر عرضة للإصابة بتمزق وتر أخيل بخمس مرات مقارنة بالنساء.
* ممارسة الرياضة المتقطعة خاصة للأشخاص الذين لا يمارسون الرياضة بانتظام ويلعبون مباريات قوية في عطلة نهاية الأسبوع فقط.
* استخدام بعض أنواع المضادات الحيوية مثل الفلوروكينولونات التي تزيد من هشاشة الأوتار.
* حقن الكورتيزون الموضعية في منطقة الكاحل والتي قد تضعف نسيج الوتر.
* السمنة المفرطة التي تضع حملا إضافيا ومستمرا على الوتر.
الأعراض والعلامات التحذيرية
التعرف المبكر على أعراض تمزق وتر أخيل يساهم بشكل كبير في سرعة تلقي العلاج وتجنب المضاعفات.
الأعراض وقت الإصابة
غالبا ما يصف المرضى لحظة الإصابة بتمزق وتر أخيل بتجربة درامية ومؤلمة. تشمل الأعراض الفورية ما يلي:
* سماع أو الشعور بصوت فرقعة أو طقطقة واضحة في مؤخرة الساق.
* الشعور بضربة قوية أو ركلة مفاجئة من الخلف في منطقة الكاحل رغم عدم وجود أحد خلفك.
* ألم حاد ومفاجئ في الجزء الخلفي من الكاحل أو الساق.
* عدم القدرة التامة على الوقوف على أطراف الأصابع في القدم المصابة.
* صعوبة بالغة في المشي أو دفع القدم للأمام أثناء الخطو.
الأعراض المستمرة
بعد زوال الصدمة الأولى، تظهر مجموعة من العلامات السريرية التي تؤكد وجود التمزق:
* تورم ملحوظ في الجزء الخلفي من الساق والكاحل.
* ظهور كدمات وتغير في لون الجلد حول منطقة الإصابة.
* وجود فجوة ملموسة أو فراغ يمكن تحسسه باليد في مكان الوتر الممزق أعلى الكعب.
* ضعف شديد في حركة توجيه القدم للأسفل.
التشخيص والتقييم الطبي
التشخيص الدقيق والمبكر هو حجر الأساس لتحديد خطة العلاج المناسبة واختيار تقنية لين كحل جراحي.
الفحص السريري
يعتمد الطبيب المختص في جراحة العظام بشكل أساسي على الفحص السريري لتشخيص التمزق. من أشهر الاختبارات المستخدمة هو اختبار طومسون. في هذا الاختبار يطلب منك الطبيب الاستلقاء على بطنك وترك قدمك تتدلى من حافة السرير. ثم يقوم الطبيب بالضغط على عضلة السمانة. في الحالة الطبيعية يجب أن تتحرك القدم للأسفل، أما في حالة التمزق الكامل لوتر أخيل فلن تتحرك القدم على الإطلاق. كما سيقوم الطبيب بتحسس الفجوة في الوتر وتقييم مدى فقدان القوة العضلية.
التصوير الطبي
على الرغم من أن الفحص السريري غالبا ما يكون كافيا للتشخيص، إلا أن الطبيب قد يطلب بعض الفحوصات التصويرية لتأكيد التشخيص والتخطيط للجراحة:
* الموجات فوق الصوتية وتعتبر وسيلة سريعة وفعالة لتأكيد التمزق وتحديد حجم الفجوة بين طرفي الوتر، كما تساعد في التأكد من وجود وتر العضلة الأخمصية الذي سيستخدم في الجراحة.
* التصوير بالرنين المغناطيسي ويستخدم في الحالات المعقدة أو إذا كان التمزق قديما، حيث يوفر صور عالية الدقة توضح جودة أنسجة الوتر وحالة العضلات المحيطة.
العلاج الجراحي بتقنية لين
عندما يتم اتخاذ القرار بالتدخل الجراحي، تعتبر تقنية لين خيارا استثنائيا يقدم نتائج وظيفية ممتازة ويقلل من نسب فشل الجراحة.
ما هي تقنية لين
تقنية لين هي إجراء جراحي بيولوجي متقدم. الفكرة الأساسية هي عدم الاكتفاء بخياطة طرفي الوتر الممزقين واللذين يكونان عادة متهتكين وضعيفين. بدلا من ذلك، يتم استخدام وتر العضلة الأخمصية المجاور، حيث يتم فصله من الكعب وفرد أليافه بعناية فائقة ليتحول إلى غشاء رقيق وقوي. يتم لف هذا الغشاء حول منطقة التمزق بالكامل وتثبيته بالخيوط الجراحية ليصنع ما يشبه الكم أو الغلاف الحيوي الداعم.
مميزات تقنية لين للمريض
توفر هذه التقنية فوائد ميكانيكية وبيولوجية هائلة تجعلها تتفوق على الطرق التقليدية:
* توزيع الأحمال حيث يعمل الغلاف الحيوي كمساعد قوي يمتص الضغط عن الخيوط الجراحية الأساسية مما يسمح ببدء العلاج الطبيعي في وقت مبكر.
* السقالة البيولوجية حيث يوفر هذا الغشاء الطبيعي بيئة خصبة لنمو الأوعية الدموية وهجرة الخلايا البانية للأنسجة مما يسرع التئام الجرح بشكل طبيعي ومستدام.
* سطح انزلاقي ناعم حيث يمنع الغشاء الأملس تكون الالتصاقات المزعجة بين الوتر والجلد مما يضمن حركة انسيابية للقدم بعد التعافي.
* الحفاظ على طول الوتر حيث تمنع هذه التقنية الجراح من قص الأطراف المتهتكة للوتر مما يحافظ على الطول الطبيعي للوتر ويضمن عدم ضعف قوة الدفع مستقبلا.
متى تكون هذه التقنية مناسبة
تعتبر تقنية لين مثالية في حالات محددة لضمان أعلى نسب النجاح:
* التمزقات الحديثة التي لم يمر عليها أكثر من عشرة أيام، حيث يكون وتر العضلة الأخمصية لا يزال سليما ولم يندمج مع الأنسجة الندبية.
* التمزقات التي تحدث في منتصف الوتر بعيدا عن منطقة اتصاله بعظمة الكعب.
* المرضى ذوي المتطلبات البدنية العالية مثل الرياضيين والشباب الذين يحتاجون لعودة قوية وسريعة لنشاطهم.
التحضير قبل الجراحة
قبل الدخول لغرفة العمليات، سيقوم الفريق الطبي بإجراء تقييم شامل لحالتك الصحية. سيتم مناقشة نوع التخدير المناسب والذي قد يكون تخديرا كليا أو نصفيا. يتم وضع المريض على بطنه أثناء الجراحة مع ثني الركبتين قليلا لإرخاء عضلات الساق وتقليل الشد على الوتر. كما يتم استخدام عاصبة طبية حول الفخذ لمنع تدفق الدم مؤقتا وتوفير مجال رؤية واضح للجراح.
خطوات العملية الجراحية بتبسيط
لتبديد أي مخاوف، إليك تبسيط لخطوات الجراحة التي يقوم بها الطبيب:
* يقوم الجراح بعمل شق طولي دقيق على الجانب الداخلي للوتر لتجنب إصابة الأعصاب الحسية وتقليل احتكاك الندبة بالحذاء لاحقا.
* يتم فتح الغلاف المحيط بالوتر بعناية فائقة للحفاظ عليه.
* يتم تنظيف منطقة التمزق من التجمعات الدموية دون قص الأطراف المتهتكة للوتر للحفاظ على طوله.
* يتم تقريب طرفي الوتر الممزق وخياطتهما بخيوط طبية قوية.
* يتم البحث عن وتر العضلة الأخمصية وفصله من الأسفل، ثم يتم فرده بلطف ليصبح غشاء عريضا.
* يتم لف هذا الغشاء الحيوي حول منطقة الإصلاح الجراحي وتثبيته بإحكام.
* أخيرا يتم إغلاق الغلاف المحيط بالوتر بدقة لمنع الالتصاقات، ثم إغلاق طبقات الجلد بعناية تامة.
التعافي وإعادة التأهيل
نجاح الجراحة يمثل خمسين بالمائة فقط من العلاج، بينما يعتمد النصف الآخر على التزامك التام ببرنامج التأهيل. يمر التعافي بعد جراحة تقنية لين بأربع مراحل أساسية.
| مرحلة التعافي | المدة الزمنية | الأهداف الرئيسية | الأنشطة المسموحة |
|---|---|---|---|
| الحماية القصوى | من صفر إلى أسبوعين | حماية الجرح وتقليل التورم | الراحة التامة، رفع الساق، عدم تحميل الوزن |
| الحركة المبكرة | من أسبوعين إلى ستة أسابيع | بدء الحركة التدريجية ومنع التيبس | ارتداء حذاء طبي بكعب عالي، مشي تدريجي، تمارين خفيفة |
| التقوية | من ستة إلى اثني عشر أسبوعا | استعادة القوة العضلية والمشي الطبيعي | التخلي عن الحذاء الطبي، تمارين المقاومة، التوازن |
| العودة للرياضة | من ثلاثة إلى ستة أشهر فأكثر | العودة للنشاط الرياضي الكامل | الجري، القفز، الرياضات التنافسية (بموافقة الطبيب) |
المرحلة الأولى الحماية القصوى
تبدأ هذه المرحلة فور انتهاء الجراحة وتستمر لأسبوعين. يتم وضع القدم في جبيرة أو دعامة مبطنة بحيث تكون القدم موجهة للأسفل لتقليل الشد على الوتر. يمنع منعا باتا المشي أو تحميل أي وزن على القدم المصابة. يجب رفع الساق فوق مستوى القلب معظم الوقت لتقليل التورم ومنع مضاعفات الجرح. بعد أسبوعين يتم زيارة الطبيب لفك الغرز والاطمئنان على التئام الجلد.
المرحلة الثانية الحركة المبكرة
من الأسبوع الثاني وحتى السادس، يتم الانتقال لارتداء حذاء طبي مخصص يحتوي على دعامات لرفع الكعب. يسمح لك الطبيب ببدء تحميل الوزن تدريجيا بمساعدة العكازات. يتم إزالة دعامة من الكعب كل أسبوعين تقريبا لتخفيض زاوية القدم تدريجيا حتى تصل للوضع الطبيعي. في هذه المرحلة تبدأ تمارين تحريك الكاحل برفق تحت إشراف أخصائي العلاج الطبيعي.
المرحلة الثالثة التقوية
بين الأسبوع السادس والثاني عشر، يتم الاستغناء عن الحذاء الطبي والعودة لارتداء الأحذية الرياضية العادية، مع إمكانية استخدام وسادة سيليكون صغيرة للكعب لفترة قصيرة. يركز العلاج الطبيعي هنا على تمارين المقاومة لتقوية عضلة السمانة واستعادة التوازن والتناسق العصبي العضلي. ستلاحظ تحسنا كبيرا في قدرتك على المشي بدون عرج.
المرحلة الرابعة العودة للرياضة
بعد الشهر الثالث تبدأ مرحلة التأهيل الرياضي المتقدم. يتم إدخال تمارين الهرولة الخفيفة والقفز البسيط عندما تصل قوة ساقك المصابة إلى سبعين بالمائة على الأقل من الساق السليمة. العودة للرياضات التي تتطلب تغيير اتجاه مفاجئ مثل كرة القدم أو التنس تتم عادة بين الشهر الخامس والسادس، وذلك بعد اجتياز اختبارات حركية دقيقة يحددها طبيبك.
المضاعفات المحتملة وطرق الوقاية
رغم أن تقنية لين تعتبر آمنة وفعالة للغاية، إلا أن أي تدخل جراحي يحمل بعض المخاطر التي يجب أن تكون على دراية بها وبكيفية تعامل الأطباء معها.
مشاكل التئام الجرح
المنطقة الخلفية للكاحل تعاني بطبيعتها من ضعف في التروية الدموية، مما يجعل التئام الجرح تحديا. قد يحدث التهاب سطحي أو تأخر في التئام الجلد.
للوقاية من ذلك، يحرص الجراح على التعامل اللطيف مع الأنسجة أثناء العملية، ويجب على المريض الالتزام التام برفع الساق والامتناع عن التدخين الذي يدمر الأوعية الدموية الدقيقة. في حالة حدوث التهاب، يتم علاجه بالمضادات الحيوية والعناية الموضعية بالجرح.
تكرار التمزق
على الرغم من أن الغلاف الحيوي في تقنية لين يقوي الوتر بشكل كبير، إلا أن التمزق قد يحدث مجددا، وغالبا ما يكون ذلك بسبب عدم التزام المريض بتعليمات عدم تحميل الوزن في الأسابيع الأولى، أو التعرض لسقوط مفاجئ.
للوقاية يجب الالتزام الصارم ببرنامج التأهيل واستخدام الدعامات والأحذية الطبية كما يصفها الطبيب. إذا حدث التمزق مرة أخرى، قد يتطلب الأمر جراحة مراجعة معقدة تستخدم أوتارا أخرى من القدم.
الأسئلة الشائعة
ما هي نسبة نجاح عملية وتر أخيل بتقنية لين
تعتبر نسب النجاح عالية جدا وتتجاوز الخمسة وتسعين بالمائة في استعادة الوظيفة الحركية وتقليل نسب تكرار التمزق مقارنة بالطرق الجراحية القديمة، وذلك بفضل الدعم البيولوجي والميكانيكي الذي يوفره الغشاء الحيوي.
هل سأتمكن من المشي بشكل طبيعي مرة أخرى
نعم بالتأكيد. الغرض الأساسي من الجراحة والتأهيل هو إعادتك للمشي الطبيعي بدون ألم أو عرج. يستغرق الأمر عادة من ثلاثة إلى أربعة أشهر للوصول لمشية طبيعية تماما ومريحة.
هل وتر العضلة الأخمصية ضروري لقدمي
لا. وتر العضلة الأخمصية يعتبر من البقايا التطورية في جسم الإنسان ولا يساهم بشكل فعال في قوة القدم أو حركتها. استخدامه في الجراحة لا يؤثر على قوة الساق بل يحول وترا غير مستخدم إلى دعامة منقذة لوتر أخيل.
متى يمكنني قيادة السيارة بعد الجراحة
يعتمد ذلك على القدم المصابة. إذا كانت الإصابة في القدم اليسرى وأنت تقود سيارة أوتوماتيكية، يمكنك القيادة بمجرد التوقف عن تناول مسكنات الألم القوية حوالي أسبوعين. أما إذا كانت الإصابة في القدم اليمنى، فقد تحتاج للانتظار من ستة إلى ثمانية أسابيع حتى تستعيد قوة الدفع الكافية للضغط على المكابح بأمان.
هل العملية الجراحية مؤلمة
تتم العملية تحت تأثير التخدير ولن تشعر بشيء. بعد العملية، من الطبيعي الشعور بألم وتورم في الأيام الأولى، ولكن يتم السيطرة عليه بفعالية من خلال الأدوية المسكنة الموصوفة والالتزام برفع الساق.
هل يمكنني تجنب الجراحة وعلاج التمزق بالجبس فقط
نعم يمكن العلاج التحفظي بالجبس، ولكنه يحمل نسبة أعلى لتكرار التمزق مستقبلا، وقد يؤدي لالتئام الوتر وهو أطول من الطبيعي مما يضعف قوة الساق. الجراحة مفضلة للشباب والرياضيين والأشخاص النشطين.
ماذا لو اكتشف الطبيب عدم وجود وتر العضلة الأخمصية لدي
هذا احتمال وارد، حيث يغيب هذا الوتر خلقيا لدى حوالي عشرة بالمائة من البشر. الأطباء الجراحون مدربون على خطط بديلة، وإذا لم يجد الطبيب الوتر، سيقوم باستخدام جزء من الغلاف العضلي لعضلة السمانة لعمل نفس الدعامة الحيوية.
متى يمكنني الاستحمام بعد العملية
يجب الحفاظ على الجرح جافا تماما حتى يلتئم ويقوم الطبيب بفك الغرز بعد حوالي أسبوعين. خلال هذه الفترة يمكنك الاستحمام مع تغطية الساق بكيس بلاستيكي مقاوم للماء وإبقائها خارج حوض الاستحمام.
هل تترك الجراحة ندبة كبيرة وواضحة
يقوم الجراح بعمل شق طولي دقيق ومدروس على الجانب الداخلي للوتر. مع العناية الجيدة بالجرح واستخدام كريمات التجميل الطبية بعد الالتئام، تتلاشى الندبة بمرور الوقت وتصبح غير ملفتة للنظر.
هل يمكنني العودة للعب كرة القدم بعد التعافي
نعم، العديد من الرياضيين المحترفين عادوا لممارسة الرياضات التنافسية بعد جراحة تقنية لين. يتطلب الأمر صبرا والتزاما ببرنامج تأهيل رياضي مكثف، وعادة ما يسمح بالعودة للملاعب بعد ستة إلى تسعة أشهر من الجراحة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك