الدليل الشامل لعلاج تمزق وتر أخيل المزمن والمهمل جراحيا
الخلاصة الطبية
تمزق وتر أخيل المزمن هو إصابة لم يتم علاجها لأكثر من أربعة أسابيع مما يؤدي إلى انكماش الوتر وتكون أنسجة ندبية. يتطلب العلاج تدخلا جراحيا متقدما مثل استخدام رقعة نسيجية أو تقنية الإطالة لسد الفجوة واستعادة قوة القدم وقدرتها على الحركة الطبيعية.
الخلاصة الطبية السريعة: تمزق وتر أخيل المزمن هو إصابة لم يتم علاجها لأكثر من أربعة أسابيع مما يؤدي إلى انكماش الوتر وتكون أنسجة ندبية. يتطلب العلاج تدخلا جراحيا متقدما مثل استخدام رقعة نسيجية أو تقنية الإطالة لسد الفجوة واستعادة قوة القدم وقدرتها على الحركة الطبيعية.
مقدمة عن تمزق وتر أخيل المزمن
يعد وتر أخيل أقوى وأكبر وتر في جسم الإنسان، وهو الحبل الليفي المتين الذي يربط عضلات الساق الخلفية بعظمة الكعب. عندما يتعرض هذا الوتر للتمزق ولا يتم تشخيصه أو علاجه في الوقت المناسب، فإنه يتحول إلى ما يعرف طبيا باسم تمزق وتر أخيل المزمن أو المهمل. يتم تعريف هذه الحالة عادة عندما يمر أكثر من أربعة إلى ستة أسابيع على حدوث الإصابة الأصلية دون تدخل طبي مناسب.
يمثل علاج هذه الحالة تحديا كبيرا في مجال جراحة العظام. ففي حالات التمزق الحديثة، يمكن عادة تقريب طرفي الوتر المقطوع وخياطتهما بسهولة. أما في الحالات المزمنة والمهملة، يحدث انكماش وتراجع كبير في الجزء العلوي من الوتر نحو الساق، وتتكون أنسجة ندبية ليفية تملأ الفراغ بين الطرفين، بالإضافة إلى حدوث ضعف وتلف في عضلات الساق نفسها. محاولة خياطة الطرفين مباشرة في هذه الحالة تعتبر شبه مستحيلة وتؤدي إلى شد مفرط قد يتسبب في فشل الجراحة أو تمزق الوتر مرة أخرى. لذلك، يتطلب الأمر تقنيات جراحية متقدمة لإعادة بناء الوتر واستعادة قدرة المريض على المشي بشكل طبيعي.
تشريح وتر أخيل وأهميته الحركية
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على تشريح هذه المنطقة الحيوية. يتكون وتر أخيل من اندماج الأوتار السفلية لعضلات الساق الخلفية، وينزل ليلتصق بالجزء الخلفي من عظمة الكعب. وظيفته الأساسية هي نقل القوة من عضلات الساق إلى القدم، مما يسمح لك بالوقوف على أطراف أصابعك، والمشي، والجري، والقفز.
عندما يتمزق هذا الوتر، تفقد القدم قوة الدفع الأساسية. وفي حالة إهمال الإصابة، تبدأ العضلات المرتبطة بالوتر في الضمور والضعف بسبب عدم الاستخدام، وتتحول بعض الألياف العضلية إلى دهون، وهو ما يزيد من تعقيد العملية الجراحية ويجعل مرحلة التأهيل أطول وأكثر أهمية.
أسباب تأخر علاج تمزق وتر أخيل
يتساءل الكثيرون عن الأسباب التي تؤدي إلى إهمال تمزق وتر أخيل وتحوله إلى حالة مزمنة. في الواقع، هناك عدة عوامل تساهم في هذا التأخير، منها ما يتعلق بالتشخيص ومنها ما يتعلق بالمريض نفسه.
- التشخيص الخاطئ في البداية حيث قد يعتقد المريض أو حتى الطبيب في قسم الطوارئ أن الإصابة مجرد التواء شديد في الكاحل.
- قدرة المريض على تحريك قدمه للأسفل باستخدام عضلات أخرى مساعدة، مما يعطيه انطباعا خاطئا بأن الوتر سليم.
- تجاهل المريض للألم والتورم الأولي وتأجيل زيارة الطبيب المختص.
- عدم توفر الرعاية الطبية المتخصصة في بعض المناطق مما يؤدي إلى تأخير التقييم الصحيح.
- الاعتماد على المسكنات والراحات المؤقتة دون إجراء الفحوصات التصويرية اللازمة.
أعراض تمزق وتر أخيل المهمل
تختلف أعراض التمزق المزمن عن التمزق الحاد، حيث يقل الألم الحاد تدريجيا، وتظهر مجموعة أخرى من العلامات التي تدل على خلل وظيفي دائم في القدم والساق.
- ضعف شديد وملحوظ عند محاولة الدفع بالقدم للأمام أثناء المشي.
- عدم القدرة المطلقة على الوقوف على أطراف أصابع القدم المصابة.
- تغير في طريقة المشي وظهور عرج واضح.
- الشعور بفجوة أو تقعر في الجزء الخلفي من الكاحل عند لمس مسار الوتر.
- تورم مزمن وسماكة غير طبيعية في منطقة الإصابة نتيجة تكون الأنسجة الندبية.
- تعب سريع وإرهاق في الساق عند المشي لمسافات قصيرة.
التشخيص والتقييم الطبي
التشخيص الدقيق هو حجر الأساس لنجاح خطة العلاج. يبدأ الطبيب المختص بأخذ التاريخ الطبي المفصل ومعرفة كيفية وتاريخ حدوث الإصابة، ثم يقوم بفحص سريري دقيق يتضمن اختبارات حركية لتقييم قوة القدم ووجود الفجوة الوترية.
يعد التصوير بالرنين المغناطيسي الأداة الأهم والأكثر حسما في تقييم حالات التمزق المزمن. يسمح هذا الفحص المتقدم للطبيب الجراح برؤية التفاصيل الدقيقة التي تحدد نوع الجراحة المطلوبة. من خلال الرنين المغناطيسي، يمكن قياس طول الفجوة بين طرفي الوتر بدقة متناهية، وتقييم مدى جودة الأنسجة المتبقية، وتحديد نسبة التلف أو التغير الدهني في عضلات الساق. بناء على هذه المعطيات، يقرر الجراح التقنية الأنسب لإعادة بناء الوتر.
التحضير للعملية الجراحية
تتطلب جراحة إصلاح وتر أخيل المزمن تحضيرا دقيقا لضمان أفضل النتائج وتقليل المخاطر. يتم تجهيز المريض في غرفة العمليات بعناية فائقة.
يستلقي المريض على بطنه على طاولة العمليات، ويتم وضع وسائد خاصة لدعم الصدر وضمان تنفس مريح أثناء التخدير. يتم وضع الركبتين في وضعية تسمح بثنيهما أثناء الجراحة، وهو أمر بالغ الأهمية للجراح لكي يتمكن من تقييم مدى شد الوتر بعد إصلاحه ومقارنته بالقدم السليمة.
يستخدم التخدير العام أو التخدير النصفي حسب حالة المريض ورؤية طبيب التخدير. لضمان رؤية واضحة ودقيقة أثناء الجراحة، يتم استخدام جهاز عاصبة ضاغطة على الفخذ لمنع تدفق الدم مؤقتا إلى منطقة الجراحة، مما يساعد الجراح على تمييز الأنسجة السليمة من الأنسجة الندبية وحماية الأعصاب الدقيقة المجاورة.
الخيارات الجراحية لعلاج تمزق وتر أخيل المزمن
الهدف الأساسي من التدخل الجراحي هو سد الفجوة الناتجة عن انكماش الوتر، واستعادة الطول الطبيعي للوتر، وإعادة قوة الدفع للقدم. نظرا لاستحالة خياطة الطرفين مباشرة، يعتمد الجراحون على تقنيات متقدمة لإعادة البناء. نوضح هنا أبرز التقنيات المستخدمة بأسلوب مبسط.
تقنية الترقيع النسيجي
تعتبر هذه التقنية، المعروفة طبيا باسم تقنية بوزورث، خيارا قويا وفعالا للحالات التي تكون فيها الفجوة بين طرفي الوتر كبيرة جدا تتجاوز ثلاثة سنتيمترات، أو عندما تكون جودة الأنسجة المتبقية ضعيفة. تعتمد هذه الطريقة على استخدام جزء من الغشاء النسيجي القوي المغلف لعضلة الساق الخلفية لعمل جسر يربط بين طرفي الوتر المقطوع.
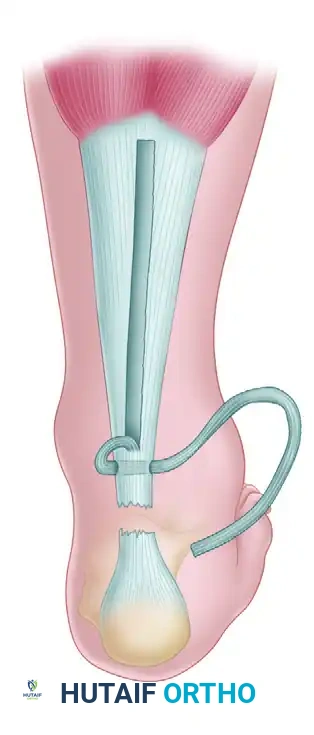
يبدأ الجراح بعمل شق طولي خلف الساق للوصول إلى الوتر. يتم أولا إزالة جميع الأنسجة الندبية الميتة والضعيفة حتى يصل الجراح إلى أنسجة وترية صحية وقوية، حتى لو أدى ذلك إلى زيادة حجم الفجوة. بعد ذلك، يقوم الجراح باقتطاع شريحة طولية من الغشاء النسيجي لعضلة الساق، مع ترك قاعدتها متصلة بالجزء العلوي من الوتر لضمان استمرار التروية الدموية لها.

يتم طي هذه الشريحة النسيجية للأسفل وتمريرها عبر الجزء العلوي من الوتر وتثبيتها بغرز قوية. هذه الخطوة تضمن عدم تمزق الشريحة من قاعدتها وتوفر نقطة ارتكاز صلبة.
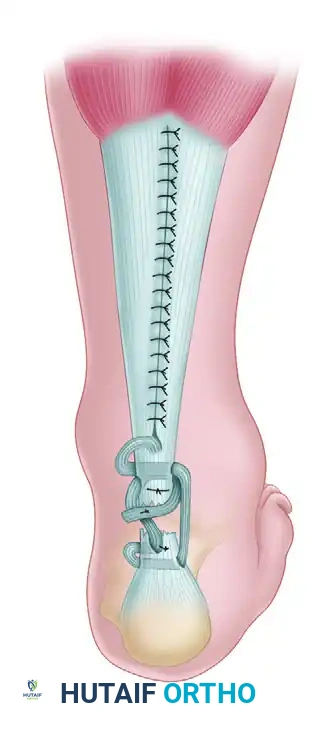
بعد ذلك، يتم تمرير الشريحة النسيجية بمهارة عبر الفجوة ثم إدخالها في الجزء السفلي من الوتر المتصل بالكعب. يتم تمرير الشريحة من الأمام إلى الخلف لإنشاء عقدة قوية تمنع الانزلاق.
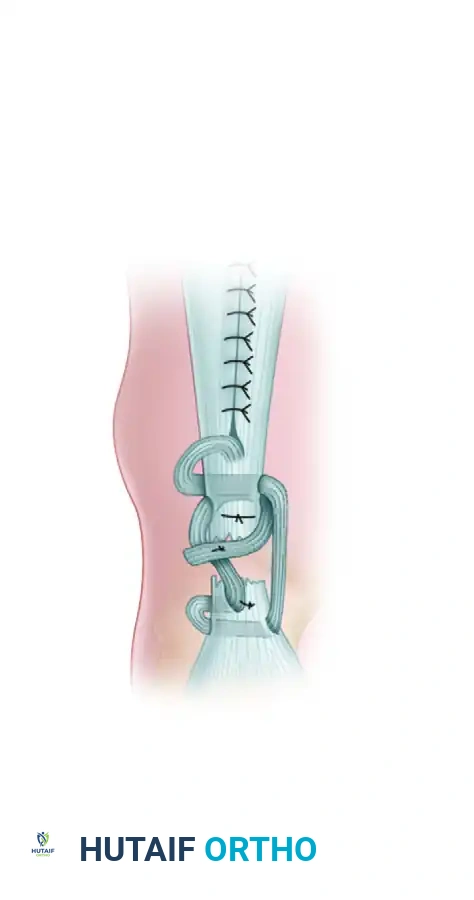
في هذه المرحلة الدقيقة، يقوم مساعد الجراح بثني الركبة وتوجيه القدم للأسفل لتقليد الوضع الطبيعي للقدم. يتم شد الشريحة النسيجية وتثبيتها بغرز متينة لضمان استعادة الشد الطبيعي للوتر. أخيرا، يتم تمرير الجزء المتبقي من الشريحة للأعلى مرة أخرى وخياطته لتعزيز قوة الجسر النسيجي، ثم يتم إغلاق الجرح بعناية فائقة.
تقنية الإطالة الوترية
تستخدم هذه التقنية، المعروفة باسم إطالة أبراهام وبانكوفيتش، عندما تكون الفجوة بين طرفي الوتر متوسطة تتراوح بين سنتيمتر واحد وثلاثة سنتيمترات بعد إزالة الأنسجة الندبية. تتميز هذه الطريقة بأنها تحافظ على الاستمرارية الهيكلية للوتر وتعتمد على إطالة الأنسجة العلوية لسد الفجوة.
يقوم الجراح بعمل شق جراحي متعرج لتقليل الشد على الجلد. يتم إزالة الأنسجة التالفة وقياس الفجوة بدقة. بعد ذلك، ينتقل الجراح إلى الجزء العلوي من الساق ويقوم بعمل قطع على شكل حرف V مقلوب في الغشاء النسيجي للعضلة. يتم حساب طول أذرع هذا القطع بدقة لتكون أطول من الفجوة بمرة ونصف.
هذا التصميم الهندسي يسمح للغشاء النسيجي بالانزلاق للأسفل، مما يعطي طولا إضافيا للوتر العلوي. يتم سحب الجزء العلوي للأسفل حتى يلتقي بالجزء السفلي، ويتم خياطتهما معا بخيوط قوية جدا. بعد ذلك، يتم إغلاق القطع العلوي الذي كان على شكل حرف V ليصبح على شكل حرف Y، مما يثبت الأنسجة في وضعها الجديد الممتد.
| وجه المقارنة | تقنية الترقيع النسيجي | تقنية الإطالة الوترية |
|---|---|---|
| حجم الفجوة المناسب | أكثر من 3 سنتيمترات | من 1 إلى 3 سنتيمترات |
| مصدر الأنسجة | شريحة مقطوعة من غشاء العضلة | إطالة الغشاء العضلي نفسه |
| قوة التحمل | ممتازة وتوفر دعامة إضافية | ممتازة وتحافظ على شكل الوتر |
| التعقيد الجراحي | يتطلب دقة في نسج الشريحة | يتطلب دقة هندسية في حساب القطع |
مخاطر ومضاعفات الجراحة المحتملة
كما هو الحال في أي تدخل جراحي معقد، هناك بعض المخاطر والمضاعفات التي يجب أن يكون المريض على دراية بها. جراحات وتر أخيل المزمن تحمل نسبة مخاطر أعلى قليلا من جراحات التمزق الحديث بسبب طبيعة الأنسجة المتضررة وضعف التروية الدموية في هذه المنطقة.
من أبرز التحديات هي مشاكل التئام الجرح. الجلد في الجزء الخلفي من الكاحل رقيق والتروية الدموية فيه محدودة، مما قد يؤدي في بعض الحالات إلى تأخر التئام الجرح أو حدوث التهابات موضعية. يحرص الجراحون على التعامل مع الأنسجة بمنتهى الرقة واستخدام تقنيات خياطة خاصة لتقليل هذا الخطر.
هناك أيضا خطر إصابة العصب الربلي، وهو عصب حسي يمر بالقرب من منطقة الجراحة. إذا تعرض هذا العصب للشد أو الإصابة، قد يشعر المريض بتنميل أو ألم مزمن في الجزء الخارجي من القدم. لذلك، يقوم الجراح بتحديد مسار العصب وحمايته بعناية طوال فترة العملية.
من المضاعفات الأخرى المحتملة هي الإطالة الزائدة للوتر. إذا لم يقم الجراح بضبط شد الوتر بدقة ليتطابق مع القدم السليمة، قد يعاني المريض من ضعف دائم في قوة الدفع وعدم القدرة على المشي السريع. وأخيرا، يبقى خطر إعادة التمزق قائما، خاصة إذا لم يلتزم المريض بتعليمات الطبيب وبرنامج العلاج الطبيعي، أو إذا قام بالتحميل المبكر على القدم قبل التئام الوتر تماما.
برنامج التعافي وإعادة التأهيل
نجاح جراحة وتر أخيل المزمن لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير ومحوري على التزام المريض ببرنامج إعادة التأهيل. رحلة التعافي طويلة وتتطلب صبرا ومثابرة، وتنقسم إلى عدة مراحل متدرجة لضمان التئام الوتر واستعادة قوته بأمان.
المرحلة الأولى بعد الجراحة
تمتد هذه المرحلة عادة من يوم العملية وحتى الأسبوع السادس. الهدف الأساسي هنا هو حماية الوتر الجديد والسماح للأنسجة بالالتئام الأولي. يتم وضع ساق المريض في جبس طويل يمتد من الفخذ وحتى أصابع القدم، مع تثبيت الركبة في وضعية انثناء خفيف والقدم موجهة للأسفل. هذه الوضعية تمنع أي شد على منطقة الجراحة. يمنع منعا باتا المشي أو التحميل على القدم المصابة خلال هذه الفترة، ويجب استخدام العكازات للتنقل.
المرحلة الثانية وبدء الحركة
تبدأ هذه المرحلة من الأسبوع السادس وتستمر حتى الأسبوع العاشر تقريبا. يتم إزالة الجبس الطويل واستبداله بجبس قصير أو حذاء طبي بلاستيكي داعم. يبدأ المريض في هذه المرحلة بالتحميل الجزئي والتدريجي على القدم باستخدام العكازات، بناء على توجيهات الطبيب. يتم وضع دعامات أو كعوب طبية لرفع كعب القدم داخل الحذاء لتقليل الشد على الوتر، ويتم تقليل ارتفاع هذه الكعوب تدريجيا بمرور الأسابيع.
المرحلة الثالثة وتقوية العضلات
تبدأ هذه المرحلة بعد إزالة الحذاء الطبي، عادة في الشهر الثالث. هنا يبدأ الدور الحقيقي للعلاج الطبيعي. يبدأ المريض بتمارين الإطالة اللطيفة لزيادة مرونة مفصل الكاحل، تليها تمارين تقوية متدرجة لعضلات الساق التي تكون قد ضعفت بشكل كبير. يستمر العلاج الطبيعي لعدة أشهر، ويتم إدخال تمارين التوازن والمشي الصحيح تدريجيا. العودة للأنشطة الرياضية الكاملة قد تستغرق من ستة أشهر إلى عام كامل حسب استجابة المريض وقوة الوتر.
الأسئلة الشائعة حول تمزق وتر أخيل المزمن
الفرق بين التمزق الحديث والمزمن
التمزق الحديث هو الذي يتم تشخيصه وعلاجه خلال الأسابيع الأربعة الأولى من الإصابة، وتكون أطراف الوتر قريبة من بعضها ويسهل خياطتها. أما التمزق المزمن فهو الذي يمر عليه أكثر من شهر دون علاج، مما يؤدي إلى تباعد أطراف الوتر وتكون أنسجة ندبية، ويحتاج لتقنيات جراحية معقدة لترقيعه.
إمكانية العلاج بدون جراحة للحالات المزمنة
في حالات التمزق المزمن، يكون العلاج التحفظي (بدون جراحة) غير فعال غالبا للشباب والأشخاص النشطين، لأن الفجوة بين طرفي الوتر تمنع التئامه بشكل طبيعي، مما يؤدي إلى عرج دائم وضعف في المشي. قد يقتصر العلاج غير الجراحي على كبار السن جدا أو من لديهم موانع طبية خطيرة تمنع التخدير.
مدة البقاء في المستشفى بعد العملية
في معظم الحالات، تعتبر جراحة إصلاح وتر أخيل المزمن من جراحات اليوم الواحد أو تتطلب البقاء في المستشفى لليلة واحدة فقط للملاحظة وإدارة الألم بعد الجراحة، ثم يعود المريض لمنزله لبدء رحلة التعافي.
نسبة نجاح جراحة وتر أخيل المهمل
تعتبر نسب نجاح هذه العمليات عالية جدا بفضل التقنيات الجراحية الحديثة، حيث يستعيد الغالبية العظمى من المرضى قدرتهم على المشي الطبيعي وممارسة حياتهم اليومية بدون ألم، شريطة الالتزام التام ببرنامج العلاج الطبيعي.
متى يمكن العودة للمشي الطبيعي
العودة للمشي الطبيعي بدون عكازات أو أحذية طبية تستغرق عادة من ثلاثة إلى أربعة أشهر بعد الجراحة. ومع ذلك، قد يستمر المريض في ملاحظة تحسن في طريقة مشيته وقوة قدمه لمدة تصل إلى عام كامل مع الاستمرار في التمارين.
العودة لممارسة الرياضة بعد الجراحة
العودة للرياضات الخفيفة مثل السباحة وركوب الدراجة يمكن أن تبدأ في الشهر الرابع أو الخامس. أما الرياضات التي تتطلب الجري والقفز وتغيير الاتجاهات السريعة، فلا ينصح بالعودة إليها قبل مرور تسعة إلى اثني عشر شهرا، وبعد اجتياز اختبارات قوة حركية محددة.
كيفية العناية بالجرح في المنزل
يجب الحفاظ على الجرح والجبس جافا ونظيفا تماما. عند الاستحمام، يجب تغطية الساق بأكياس بلاستيكية عازلة للماء. يمنع إدخال أي أدوات داخل الجبس للحك، ويجب رفع القدم على وسائد عند الجلوس أو النوم لتقليل التورم.
الشعور بالتنميل بعد العملية
من الطبيعي الشعور ببعض التنميل الخفيف حول منطقة الجرح في الأسابيع الأولى بسبب تورم الأنسجة وتأثر الأعصاب السطحية الدقيقة. غالبا ما يتحسن هذا التنميل تدريجيا بمرور الوقت مع تراجع التورم.
أهمية العلاج الطبيعي بعد الجراحة
العلاج الطبيعي ليس خطوة اختيارية بل هو جزء أساسي ومكمل لنجاح العملية. الجراحة تقوم بتوصيل الوتر، لكن العلاج الطبيعي هو ما يعيد للعضلات قوتها وللمفصل مرونته ويمنع تيبس القدم ويؤهلك للعودة لحياتك الطبيعية.
علامات الخطر التي تستدعي زيارة الطبيب
يجب التواصل مع الطبيب فورا إذا شعرت بألم شديد ومفاجئ لا يستجيب للمسكنات، أو إذا لاحظت ارتفاعا في درجة حرارة جسمك، أو وجود إفرازات ذات رائحة كريهة من الجرح، أو تورم غير طبيعي في أصابع القدم مصحوبا ببرودة أو تغير في لونها.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

