الدليل الشامل حول تمزق وتر أخيل الأسباب والتشخيص وطرق العلاج
الخلاصة الطبية
تمزق وتر أخيل هو قطع جزئي أو كلي في الوتر الذي يربط عضلات الساق الخلفية بعظمة الكعب. يتميز بألم مفاجئ وصوت فرقعة عند الإصابة، ويعتمد العلاج على التدخل الجراحي أو الجبائر الوظيفية المتقدمة مع العلاج الطبيعي المبكر لضمان استعادة الحركة والقوة بشكل كامل.
الخلاصة الطبية السريعة: تمزق وتر أخيل هو قطع جزئي أو كلي في الوتر الذي يربط عضلات الساق الخلفية بعظمة الكعب. يتميز بألم مفاجئ وصوت فرقعة عند الإصابة، ويعتمد العلاج على التدخل الجراحي أو الجبائر الوظيفية المتقدمة مع العلاج الطبيعي المبكر لضمان استعادة الحركة والقوة بشكل كامل.
مقدمة حول تمزق وتر أخيل
تمثل إصابات وتر أخيل، والمعروف أيضاً باسم وتر العرقوب، عبئاً كبيراً ومتزايداً في عيادات جراحة العظام والطب الرياضي. يُعد هذا الوتر الأقوى والأكبر في جسم الإنسان، وهو المسؤول الأساسي عن القدرة على المشي، والجري، والقفز، والوقوف على أطراف الأصابع. على الرغم من قوته الهائلة، إلا أنه عرضة للتمزق نتيجة للإجهاد المفاجئ أو التغيرات التنكسية التي تحدث مع مرور الوقت.
شهدت العقود القليلة الماضية زيادة ملحوظة في معدلات الإصابة بتمزق وتر أخيل، حيث ارتفعت النسبة من حالتين لكل مائة ألف شخص في عام 1986 إلى حوالي عشر حالات لكل مائة ألف شخص في السنوات الأخيرة. يُعزى هذا الارتفاع بشكل رئيسي إلى ظاهرة "رياضيي عطلة نهاية الأسبوع"، وهم الأشخاص في منتصف العمر الذين يمارسون رياضات تتطلب مجهوداً عالياً بشكل متقطع وغير منتظم.
تشير الدراسات السريرية إلى أن اضطرابات وتر أخيل، مثل التهاب الوتر والاعتلال الوتري، تمثل نسبة كبيرة من شكاوى الأطراف السفلية، وتصل نسبة حدوث التمزق الكامل إلى مستويات تجعله ثالث أكثر الأوتار عرضة للتمزق في جسم الإنسان. تبلغ ذروة الإصابة بين سن الثلاثين والأربعين عاماً لدى كل من الرجال والنساء. ومن الأهمية بمكان أن يدرك المريض الذي يتعرض لتمزق حاد في وتر أخيل أن هناك خطراً كبيراً ومستمراً للتعرض لإصابة مماثلة في القدم الأخرى في المستقبل، حيث تزداد احتمالية التمزق في الوتر المقابل بنحو مائتي ضعف مقارنة بالأشخاص العاديين.
التشريح والميكانيكا الحيوية لوتر العرقوب
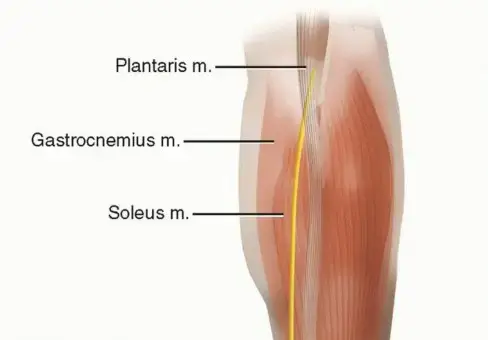
لفهم طبيعة تمزق وتر أخيل، يجب النظر في التركيب التشريحي الفريد لهذا الوتر. يرتبط الوتر تشريحياً بتشابك عضلتين رئيسيتين في الساق وهما عضلة السمانة وعضلة النعل، ليمتدا معاً ويرتبطا بعظمة الكعب. ترتبط فيزيولوجيا التمزق بشكل وثيق بالتشريح الوعائي للوتر، حيث أثبتت الدراسات وجود منطقة توصف بأنها "ضعيفة التروية الدموية" تقع على بُعد اثنين إلى ستة سنتيمترات فوق نقطة اتصال الوتر بعظمة الكعب.
يأتي الإمداد الدموي الرئيسي للوتر من خلال غلافه الخارجي، وتحديداً من الشبكة الوعائية الأمامية. ومع تقدم الإنسان في العمر، يقل هذا الإمداد الدموي بشكل تدريجي، مما يجعل هذه المنطقة المحددة أكثر عرضة للتنكس والتمزق.
بالإضافة إلى نقص التروية، تحدث تغيرات مرتبطة بالعمر في بنية الكولاجين المكون للوتر، مما يؤدي إلى زيادة صلابته وفقدانه لمرونته الطبيعية. تفترض النظرية الطبية السائدة أن الصدمات الدقيقة والمتكررة في هذه المنطقة ضعيفة التروية تؤدي إلى عملية التهابية ترميمية. وبسبب ضعف تدفق الدم، تفشل الخلايا الوترية في إصلاح التلف المجهري بالسرعة الكافية، مما يؤدي في النهاية إلى ضعف الوتر وتمزقه بشكل كارثي عند تعرضه لحمل ميكانيكي مفاجئ.
الأسباب وعوامل الخطر المؤدية للتمزق
تعتبر أسباب تمزق وتر أخيل متعددة العوامل، وتتطلب فهماً شاملاً لكل من الاستعداد التشريحي الداخلي والعوامل البيئية الخارجية التي تزيد من احتمالية حدوث الإصابة.
العوامل الداخلية والتكوين التشريحي
تشمل العوامل الداخلية التي تزيد من خطر الإصابة بتمزق وتر أخيل مجموعة من الخصائص التشريحية والميكانيكية الحيوية للمريض، ومنها:
- فرط الكب: وهو ميلان القدم للداخل بشكل مفرط أثناء المشي أو الجري.
- اختلال المحاذاة: وجود تقوس مفرط في الجزء الخلفي أو الأمامي من القدم.
- ضعف العضلات: وجود خلل في التوازن العضلي بين عضلات الساق الخلفية والأمامية.
- اختلاف طول الأطراف: عدم تساوي طول الساقين مما يضع ضغطاً غير متكافئ على الأوتار.
- زيادة الوزن: ارتفاع مؤشر كتلة الجسم يضع حملاً إضافياً هائلاً على الوتر مع كل خطوة.
- التقدم في العمر: يؤدي إلى انخفاض معدل تجديد الكولاجين وزيادة تصلب الأنسجة.
العوامل الخارجية والأخطاء الرياضية
ترتبط العوامل الخارجية غالباً بالأنشطة التي يمارسها المريض والبيئة المحيطة به، وتشمل:
- أخطاء التدريب: الزيادة المفاجئة في مدة الجري أو تكراره أو شدته دون تدرج مناسب.
- الأسطح الصلبة: ممارسة الرياضة على أسطح غير مألوفة أو صلبة جداً لا تمتص الصدمات.
- العوامل الدوائية: يعتبر استخدام بعض الأدوية من أهم عوامل الخطر، خاصة المضادات الحيوية من عائلة الفلوروكينولون (مثل سيبروفلوكساسين)، حيث تؤدي إلى تحفيز إنزيمات تكسر الكولاجين. كذلك، فإن استخدام الكورتيكوستيرويدات سواء الموضعية أو الجهازية يضعف بنية الوتر بشكل كبير.
ملاحظة طبية هامة: الجمع بين تناول دورة حديثة من مضادات الفلوروكينولون الحيوية والعودة المفاجئة إلى ممارسة أنشطة رياضية عالية التأثير يُعد جرس إنذار كلاسيكي يزيد من خطر التمزق الحاد للوتر.
تتضمن آليات الإصابة الأكثر شيوعاً ما يلي:
1. الدفع القوي بالقدم الأمامية الحاملة للوزن مع تمديد الركبة في نفس الوقت (مثل بدء الانطلاق في الجري أو القفز).
2. الانثناء المفاجئ وغير المتوقع للكاحل للأعلى (مثل التعثر في حفرة مفاجئة).
3. الانثناء العنيف للأعلى لقدم كانت في وضعية الانثناء للأسفل (مثل السقوط من ارتفاع).
4. التعرض لضربة مباشرة وحادة على وتر مشدود أو حدوث قطع بآلة حادة.
الأعراض والعلامات السريرية
عند حدوث تمزق حاد في وتر أخيل، يختبر المريض مجموعة من الأعراض الكلاسيكية التي لا يمكن تجاهلها. غالباً ما يصف المرضى لحظة الإصابة بأنها شعور بتلقي ركلة قوية أو ضربة مفاجئة في الجزء الخلفي من الساق، يترافق معها أحياناً سماع صوت فرقعة مسموع.
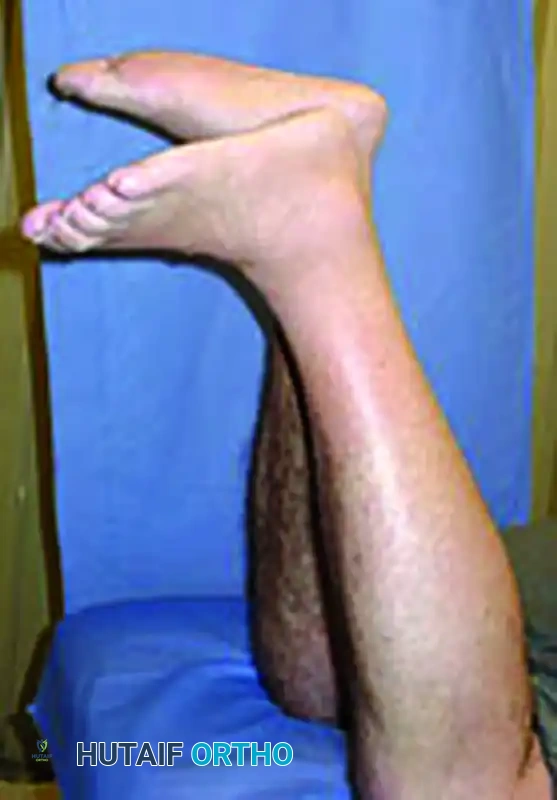
تتضمن الأعراض الشائعة ألماً حاداً ومفاجئاً في منطقة الكعب والساق الخلفية، يتبعه تورم سريع وظهور كدمات دموية في المنطقة. يلاحظ المريض ضعفاً شديداً في القدرة على دفع القدم للأسفل أثناء المشي، مما يؤدي إلى عرج واضح. كما يفقد المريض القدرة تماماً على الوقوف على أطراف أصابع القدم المصابة.
التشخيص والفحوصات الطبية
يُعد تشخيص تمزق وتر أخيل الحاد تشخيصاً سريرياً في المقام الأول، ويمكن إجراؤه بدقة وموثوقية عالية من قبل جراح العظام المتخصص دون الحاجة الماسة إلى التصوير المتقدم في معظم الحالات الواضحة.
الفحص السريري المباشر
يعتمد الطبيب على ثلاثية كلاسيكية من علامات الفحص البدني لتأكيد التشخيص:
1. وجود فجوة ملموسة في الوتر في المنطقة ضعيفة التروية الدموية.
2. عدم قدرة المريض على أداء رفع الكعب والوقوف على أصابع قدم واحدة في الجانب المصاب.
3. إيجابية اختبار عصر الساق.
اختبار عصر الساق: يُجرى هذا الاختبار والمريض مستلقٍ على بطنه وقدماه تتدليان من حافة سرير الفحص. يقوم الطبيب بعصر الكتلة العضلية لبطة الساق. في الحالة الطبيعية للوتر السليم، يؤدي هذا الإجراء إلى سحب ميكانيكي لوتر أخيل، مما ينتج عنه انثناء لاإرادي للقدم للأسفل. يكون الاختبار إيجابياً ويدل على تمزق كامل عندما لا يؤدي عصر الساق إلى أي حركة في القدم.
اختبار ثني الركبة: يُطلب من المريض المستلقي على بطنه أن يثني ركبتيه بفعالية إلى زاوية تسعين درجة. يؤدي ثني الركبة النشط إلى تقصير عضلة السمانة، مما يجعل القدم السليمة تستقر في وضعية انثناء طفيف للأسفل. إذا سقطت القدم المصابة في وضعية محايدة أو انثناء للأعلى مقارنة بالجانب السليم، فإن ذلك يشير بقوة إلى تمزق وتر أخيل.

اختبار الإبرة الموجهة: يتم إدخال إبرة طبية دقيقة عبر الجلد في منتصف الجزء العلوي من الوتر. يتم بعد ذلك تحريك القدم سلبياً في نطاق حركتها. إذا كان الوتر سليماً، ستميل الإبرة في الاتجاه المعاكس لحركة القدم. أما إذا كان ممزقاً، فستبقى الإبرة ثابتة، مما يشير إلى غياب الاتصال الميكانيكي في الوتر.
دور التصوير الطبي
على الرغم من أن الفحص السريري كافٍ غالباً، إلا أن الطبيب قد يلجأ إلى التصوير بالموجات فوق الصوتية أو الرنين المغناطيسي في حالات التمزق الجزئي، أو لتحديد مدى التباعد بين طرفي الوتر الممزق، وهو أمر حاسم في اتخاذ قرار العلاج التحفظي.
العلاج والخيارات الطبية المتاحة
يظل قرار علاج تمزقات وتر أخيل الحادة، سواء بالطرق غير الجراحية أو الجراحية، واحداً من أكثر المواضيع التي تحظى بنقاش واسع في مجال جراحة العظام والطب الرياضي. تعتمد الخطة العلاجية على تقييم شامل لحالة المريض، وعمره، ومستوى نشاطه البدني، والأمراض المصاحبة.
أصدرت الأكاديمية الأمريكية لجراحي العظام إرشادات سريرية لتوجيه هذا القرار، حيث يُنصح بتوخي الحذر الشديد عند التفكير في العلاج الجراحي للمرضى الذين يعانون من مرض السكري، أو الاعتلال العصبي، أو نقص المناعة، أو كبار السن فوق 65 عاماً، أو المدخنين، أو من يعانون من السمنة المفرطة، أو أمراض الأوعية الدموية الطرفية.
العلاج التحفظي غير الجراحي
تطور العلاج غير الجراحي الحالي بشكل كبير وتجاوز مفهوم التثبيت الطويل في الجبس التقليدي. تستخدم البروتوكولات الحديثة الجبائر الوظيفية المتقدمة وبرامج إعادة التأهيل المكثفة التي تسمح بالحركة المبكرة والمحمية.
تتضمن المعايير القائمة على الموجات فوق الصوتية لاختيار العلاج غير الجراحي ما يلي:
* وجود فجوة في الوتر تقل عن 5 ملم عند أقصى انثناء للقدم للأسفل.
* وجود فجوة تقل عن 10 ملم مع وضع القدم في الوضع المحايد.
* تلامس أكثر من 75% من أنسجة الوتر مع وضع القدم في زاوية 20 درجة من الانثناء للأسفل.
تاريخياً، كان يُعتقد أن العلاج الجراحي يوفر معدلات أقل بكثير لتكرار التمزق مقارنة بالعلاج التحفظي. ومع ذلك، أظهرت التجارب السريرية العشوائية الحديثة وعالية الجودة أنه عندما يقترن العلاج غير الجراحي بإعادة التأهيل الوظيفي المبكر، فإن معدلات تكرار التمزق والنتائج الوظيفية تكون متقاربة جداً إحصائياً بين الطريقتين.
العلاج الجراحي لتمزق وتر أخيل
على الرغم من نجاح الجبائر الوظيفية، غالباً ما يُفضل الإصلاح الجراحي للرياضيين ذوي المتطلبات البدنية العالية الذين يسعون إلى زيادة قوة الدفع إلى أقصى حد وتقليل أي استطالة محتملة في الوتر قد تؤثر على أدائهم الرياضي.
| وجه المقارنة | العلاج الجراحي | العلاج غير الجراحي |
|---|---|---|
| المرضى المستهدفون | الرياضيون، الشباب، الأشخاص ذوي النشاط العالي | كبار السن، مرضى السكري، غير الرياضيين |
| مخاطر تكرار التمزق | منخفضة جداً | منخفضة (إذا تم الالتزام بالتأهيل المبكر) |
| مخاطر المضاعفات | احتمالية التهاب الجرح، مشاكل التئام الجلد | لا توجد مخاطر جراحية، احتمالية استطالة الوتر |
| قوة الدفع المستقبلية | ممتازة ومطابقة للطبيعة | جيدة جداً إلى ممتازة |
التقنيات الجراحية الحديثة
تتنوع التقنيات الجراحية لإصلاح التمزقات الحادة، بدءاً من الإصلاح المفتوح التقليدي وصولاً إلى التقنيات طفيفة التوغل عبر الجلد. يعتمد اختيار التقنية على خبرة الجراح وحالة الأنسجة.
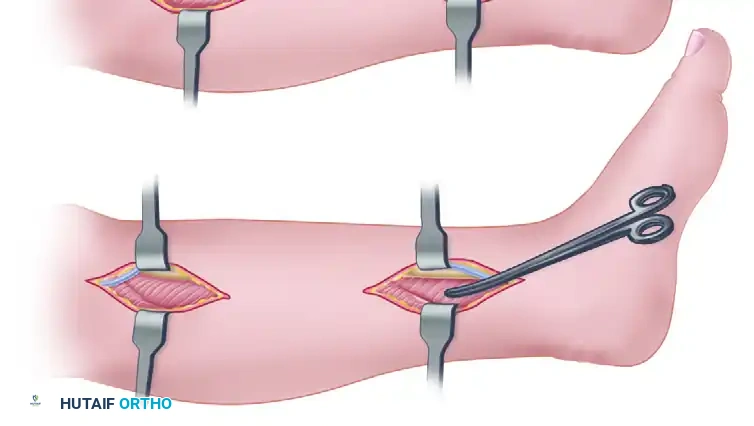
تتضمن مبادئ الإصلاح المفتوح وضع المريض على بطنه واستخدام عاصبة لتقليل النزيف. يتم إجراء شق طولي خلفي مع الانتباه الشديد لتجنب إصابة العصب الربلي. من أهم خطوات الجراحة الحفاظ بدقة على غلاف الوتر الخارجي، حيث يوفر هذا الغلاف الإمداد الدموي الخارجي اللازم للشفاء ويمنع التصاق الجلد بالوتر.
يتم تنظيف أطراف الوتر الممزقة برفق، ثم تُستخدم خيوط جراحية قوية وغير قابلة للامتصاص أو بطيئة الامتصاص لربط الأطراف. تُعد تقنية الخياطة المتشابكة القوية من التقنيات المفضلة لمقاومتها العالية للشد.
فيما يخص استخدام العلاجات البيولوجية مثل حقن البلازما الغنية بالصفائح الدموية، لا يزال الأمر مثيراً للجدل طبياً. فبينما تقترح بعض الدراسات فوائد محتملة، تشير دراسات أخرى إلى عدم وجود تأثير إيجابي واضح، بل قد يكون لها تأثير سلبي في بعض الحالات، ولذلك لا يُنصح باستخدامها بشكل روتيني حتى الآن.
متلازمة الحيز الجهدي المزمن
بينما تهيمن أمراض وتر أخيل على آلام الجزء الخلفي من الساق، تُعد متلازمة الحيز الجهدي المزمن في الحيز الخلفي العميق سبباً مهماً آخر لآلام الساق لدى الرياضيين، والتي تتطلب تدخلاً جراحياً دقيقاً عندما تفشل التدابير التحفظية.
التدخل الجراحي لمتلازمة الحيز
من المعروف أن تخفيف الضغط عن الحيز الخلفي العميق يُعد أمراً صعباً بسبب موقعه التشريحي العميق وقربه من الهياكل العصبية والوعائية الحيوية. توفر تقنية الشقين الجراحيين تحريراً آمناً وشاملاً للضغط.
خطوات الجراحة:
- الشق والتشريح السطحي: يتم إجراء شقين عموديين على طول الحافة الداخلية لعظمة القصبة. يجب تحديد الوريد الصافن والعصب بدقة وسحبهما للأمام لمنع تكوين ورم عصبي علاجي المنشأ أو نزيف وريدي.
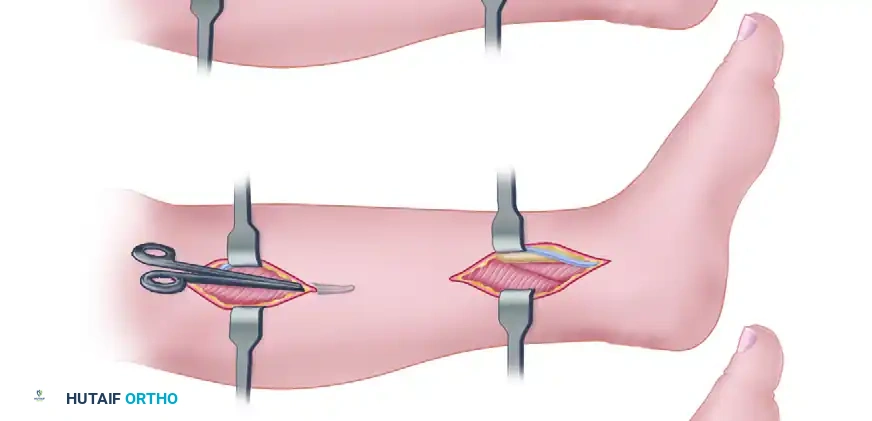
- تحرير الحيز السطحي: يتم تحديد اللفافة التي تغطي الحيز الخلفي السطحي (عضلات السمانة والنعل) واختراقها وتحريرها طولياً.
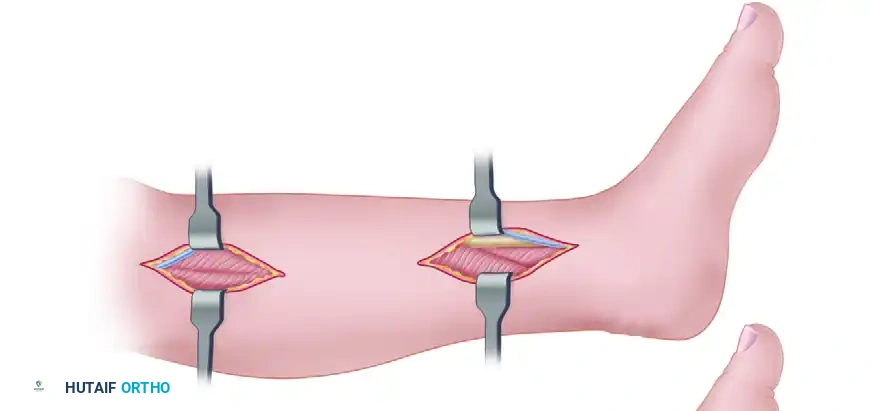
- تخفيف الضغط عن الحيز الخلفي العميق: يتم بعد ذلك تحديد اللفافة العميقة. يجب على الجراح تحديد الحزمة العصبية الوعائية والوتر الظنبوبي الخلفي. يُعد الوتر الظنبوبي الخلفي المفتاح التشريحي لتخفيف الضغط عن الحيز الخلفي العميق، ويتم قطع اللفافة التي تغطيه بالكامل لضمان تحرير جميع الأربطة المقيدة.
تتضمن الرعاية ما بعد الجراحة لمتلازمة الحيز تشجيع تمارين نطاق الحركة المبكرة للكاحل وأصابع القدم فوراً في غرفة الإفاقة، ويُسمح بتحمل الوزن حسب القدرة باستخدام العكازات في اليوم التالي للجراحة.
التعافي وبرنامج إعادة التأهيل
سواء اختار المريض العلاج الجراحي أو التحفظي لتمزق وتر أخيل، فإن برنامج إعادة التأهيل هو العامل الحاسم في نجاح العلاج. يجب أن يدرك المريض أن التعافي هو ماراثون وليس سباق سرعة.
تبدأ المرحلة الأولى بحماية الوتر الملتئم باستخدام جبيرة وظيفية مزودة بكعوب متدرجة الارتفاع لتقليل الشد على الوتر. يُسمح بتحمل الوزن الجزئي والمبكر وفقاً لتوجيهات الطبيب. مع تقدم الأسابيع، يتم تقليل ارتفاع الكعب تدريجياً حتى تصل القدم إلى الوضع المستوي.
يتضمن العلاج الطبيعي تمارين لتقوية عضلات الساق، وتحسين التوازن، واستعادة نطاق الحركة الكامل للكاحل. قد يستغرق العودة إلى الأنشطة الرياضية التنافسية من ستة إلى تسعة أشهر، ويجب أن يتم ذلك تحت إشراف طبي دقيق لتجنب تكرار الإصابة. من المهم الإشارة إلى أن نسبة من المرضى قد يعانون من بعض الضعف الطفيف أو نقص في قوة الدفع القصوى حتى بعد التعافي الكامل.
الأسئلة الشائعة حول تمزق وتر أخيل
طبيعة الألم عند حدوث التمزق
يصف معظم المرضى الألم بأنه حاد ومفاجئ، يشبه التعرض لضربة قوية أو ركلة من الخلف في منطقة الساق السفلية، ويترافق غالباً مع سماع صوت فرقعة واضحة، يليه تورم سريع وصعوبة بالغة في المشي.
إمكانية المشي بعد الإصابة مباشرة
على الرغم من أن بعض المرضى قد يتمكنون من المشي بخطوات مسطحة مع وجود عرج شديد، إلا أنه من المستحيل عليهم الوقوف على أطراف أصابع القدم المصابة أو دفع القدم بقوة للأسفل أثناء المشي.
الفرق بين التمزق الجزئي والكلي
التمزق الجزئي يعني قطع بعض ألياف الوتر مع بقاء جزء منه متصلاً، بينما التمزق الكلي يعني انفصال الوتر تماماً إلى جزأين. الفحص السريري والتصوير الطبي هما ما يحددان نوع التمزق بدقة لاختيار العلاج الأنسب.
نسبة نجاح العلاج غير الجراحي
بفضل برامج التأهيل الوظيفي المبكر والجبائر الحديثة، أصبحت نسب نجاح العلاج غير الجراحي عالية جداً ومقاربة للعلاج الجراحي، مع ميزة تجنب مضاعفات الجراحة مثل التهابات الجروح، بشرط التزام المريض التام ببرنامج العلاج الطبيعي.
تأثير العمر والوزن على الشفاء
يلعب العمر والوزن دوراً حاسماً؛ فالتقدم في العمر يقلل من سرعة تجديد الخلايا وتدفق الدم، بينما تشكل السمنة وزيادة الوزن ضغطاً ميكانيكياً هائلاً على الوتر الملتئم، مما قد يبطئ من عملية التعافي ويزيد من خطر تكرار الإصابة.
متطلبات العودة لممارسة الرياضة
تتطلب العودة للرياضة استعادة نطاق الحركة الكامل، والقدرة على أداء تمارين القفز والتوازن دون ألم، واستعادة قوة العضلات لتكون قريبة جداً من قوة الساق السليمة. يستغرق هذا عادة من ستة إلى تسعة أشهر من التأهيل المستمر.
احتمالية إصابة القدم الأخرى في المستقبل
تعتبر هذه النقطة بالغة الأهمية، حيث أثبتت الدراسات أن المريض الذي تعرض لتمزق في وتر أخيل لديه خطر متزايد يقدر بنحو مائتي ضعف للتعرض لتمزق في وتر القدم الأخرى مقارنة بالأشخاص العاديين، مما يستوجب الحذر وتعديل نمط التدريب الرياضي.
دور حقن البلازما في تسريع الشفاء
لا تزال الأبحاث الطبية حول استخدام حقن البلازما الغنية بالصفائح الدموية متضاربة. لم تثبت الدراسات السريرية المعتمدة حتى الآن تفوقاً واضحاً لهذه الحقن في تسريع شفاء تمزق وتر أخيل، ولا يُنصح بها كعلاج روتيني أساسي.
كيفية النوم بشكل مريح مع الجبيرة
يُنصح برفع الساق المصابة على وسائد أثناء النوم في الأسابيع الأولى لتقليل التورم والألم. يجب التأكد من أن الجبيرة الوظيفية مثبتة بشكل صحيح ومريح ولا تسبب ضغطاً موضعياً شديداً على الجلد لتجنب التقرحات.
علامات الخطر التي تستدعي زيارة الطبيب فورا
يجب مراجعة الطبيب فوراً في حال الشعور بزيادة مفاجئة وشديدة في الألم، أو تغير لون أصابع القدم إلى الأزرق أو الشحوب، أو الشعور بخدر وتنميل مستمر، أو ارتفاع درجة حرارة الجسم، أو خروج إفرازات من الجرح في حالة الخضوع لعملية جراحية.