تطويل العظام في اليمن: حلول متقدمة لفرق طول الأطراف مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تطويل العظام هو إجراء جراحي آمن وفعال لتصحيح فرق طول الأطراف، يتم فيه تمديد العظم تدريجياً لزيادة طوله. يستخدم الأستاذ الدكتور محمد هطيف تقنيات حديثة مثل إليزاروف أو المثبت أحادي المستوى لضمان أفضل النتائج وتحسين نوعية حياة المرضى في اليمن والخليج العربي.
هل تعاني من فرق في طول أطرافك؟ هل يؤثر ذلك على مشيتك، يسبب لك الألم، أو يحد من أنشطتك اليومية؟ ليس عليك أن تتعايش مع هذه المشكلة! مع التقدم الهائل في طب جراحة العظام، أصبح تطويل العظام حلاً فعالاً وآمناً لإعادة التوازن لأطرافك وتحسين جودة حياتك بشكل كبير.
في هذه المقالة الشاملة، سنتعمق في فهم عملية تطويل العظام، الأسباب التي تستدعيها، أحدث التقنيات المستخدمة، وكيف يمكن لخبرة الأستاذ الدكتور محمد هطيف، أحد أبرز أطباء وجراحي العظام في اليمن والوطن العربي، أن تحدث فرقاً حقيقياً في رحلتك نحو التعافي والعودة إلى حياة طبيعية ومفعمة بالنشاط. بفضل خبرته التي تتجاوز العشرين عاماً، وكونه أستاذاً في جامعة صنعاء، والتزامه بأحدث التقنيات العالمية مثل الجراحة الميكروسكوبية ومناظير المفاصل بتقنية 4K وجراحات استبدال المفاصل، يقدم الدكتور هطيف رعاية لا مثيل لها قائمة على النزاهة الطبية المطلقة والنتائج المتميزة.
ما هو تطويل العظام؟ فهم شامل للعملية الجراحية والعلم وراءها
تطويل العظام هو إجراء جراحي متقدم يهدف إلى زيادة طول عظم معين في الجسم، سواء كان ذلك في الساقين (عظم الفخذ أو الساق)، الذراعين (عظم العضد أو الساعد)، وحتى عظام اليد والقدم في حالات معينة. لا يقتصر الأمر على زيادة الطول فحسب، بل يهدف بشكل أساسي إلى تصحيح الفروقات الكبيرة في طول الأطراف التي قد تنجم عن أسباب مختلفة، وإعادة التوازن الوظيفي والجمالي للجسم.
تعتمد هذه العملية على مبدأ بيولوجي مذهل يسمى "تكوين العظم بالشد" (Distraction Osteogenesis)، وهو قدرة الجسم على تجديد وتكوين نسيج عظمي جديد استجابةً لشد تدريجي ومتحكم به. يتم ذلك عبر الخطوات الأساسية التالية:
- القطع العظمي (Osteotomy): يتم إجراء قطع دقيق ومتحكم به في العظم المراد تطويله، عادة ما يكون قطعًا صغيرًا لا يؤثر على الأوعية الدموية والأعصاب المحيطة.
- مرحلة الكمون (Latency Phase): فترة قصيرة بعد الجراحة (عادة 5-7 أيام) تسمح للجسم ببدء عملية الشفاء وتكوين نسيج ليفي بين طرفي العظم المقطوع.
- مرحلة الإطالة (Distraction Phase): هذه هي المرحلة الأساسية حيث يتم فصل طرفي العظم المقطوع ببطء وتدريجياً، عادة بمعدل 1 ملم يومياً (مقسماً على عدة مرات خلال اليوم). هذا الشد اللطيف والمستمر يحفز الخلايا الجذعية في النسيج الليفي على التحول إلى خلايا عظمية وتكوين عظم جديد (Callus). خلال هذه المرحلة، تتطاول أيضاً الأنسجة الرخوة المحيطة مثل العضلات والأعصاب والأوعية الدموية.
- مرحلة التوحيد (Consolidation Phase): بعد الوصول إلى الطول المطلوب، تتوقف عملية الشد، ويُترك العظم الجديد ليتصلب ويقوى. هذه المرحلة تستغرق عادة ضعف مدة مرحلة الإطالة أو أكثر، حيث يتحول العظم الجديد تدريجياً من نسيج لين إلى عظم صلب ومكتمل النمو. خلال هذه المرحلة، يصبح المريض قادراً على تحمل الوزن بشكل تدريجي.
الهدف من هذا الإجراء ليس فقط تحقيق التوازن في طول الأطراف، بل تحسين وظيفة الطرف المتأثر، وتقليل الآلام المصاحبة، وتصحيح المشية، وإعادة للمريض قدرته على المشي والحركة بشكل طبيعي ومريح، مما ينعكس إيجاباً على جودة حياته النفسية والجسدية. يتطلب هذا الإجراء دقة جراحية فائقة، متابعة طبية لصيقة، والتزاماً صارماً من المريض ببرنامج العلاج الطبيعي والتأهيل.
تشريح الأطراف السفلية والعلوية وعلاقتها بتطويل العظام
لفهم أهمية ودقة عملية تطويل العظام، من الضروري الإلمام بالتشريح الأساسي للأطراف. الأطراف السفلية والعلوية تتكون من شبكة معقدة من العظام، المفاصل، العضلات، الأعصاب، والأوعية الدموية التي تعمل بتناغم لتمكين الحركة والوظيفة.
الأطراف السفلية (الساقين):
تتكون كل ساق من:
*
عظم الفخذ (Femur):
أطول وأقوى عظم في الجسم، يمتد من الورك إلى الركبة.
*
عظم الظنبوب (Tibia):
عظم الساق الأكبر، يحمل معظم وزن الجسم.
*
عظم الشظية (Fibula):
عظم الساق الأصغر، يقع بجانب الظنبوب ويدعم استقرار الكاحل.
*
الرضفة (Patella):
عظم الركبة.
*
المفاصل الرئيسية:
مفصل الورك، مفصل الركبة، مفصل الكاحل.
*
العضلات:
مجموعات عضلية قوية (رباعية الرؤوس، أوتار الركبة، عضلات الساق) ضرورية للحركة وتحمل الوزن.
*
الأعصاب:
العصب الوركي، العصب الفخذي، العصب الشظوي، والعصب الظنبوبي، وهي مسؤولة عن الإحساس والحركة.
*
الأوعية الدموية:
الشرايين والأوردة الرئيسية التي تغذي الساق بأكملها.
الأطراف العلوية (الذراعين):
تتكون كل ذراع من:
*
عظم العضد (Humerus):
يمتد من الكتف إلى الكوع.
*
عظم الزند (Ulna):
العظم الأكبر في الساعد، يمتد من الكوع إلى الرسغ.
*
عظم الكعبرة (Radius):
العظم الأصغر في الساعد، يدور حول الزند.
*
المفاصل الرئيسية:
مفصل الكتف، مفصل الكوع، مفصل الرسغ.
*
العضلات:
عضلات البايسبس والترايسبس في العضد، وعضلات الساعد المسؤولة عن حركة اليد والأصابع.
*
الأعصاب:
العصب الزندي، العصب الكعبري، العصب المتوسط، وهي حيوية للإحساس والحركة الدقيقة.
*
الأوعية الدموية:
الشرايين والأوردة التي تغذي الذراع.
العلاقة بتطويل العظام:
إن أي فرق في طول هذه العظام، خاصة في الأطراف السفلية، يمكن أن يخل بالتوازن الميكانيكي الحيوي للجسم. على سبيل المثال، فرق بسيط في طول الساقين يمكن أن يؤدي إلى:
*
ميلان الحوض:
مما يضع ضغطاً غير متساوٍ على العمود الفقري.
*
آلام الظهر:
بسبب تعويض الجسم لهذا الميلان.
*
مشاكل في الركبة والورك:
نتيجة لتوزيع الوزن غير المتماثل.
*
تغيرات في المشية:
مما يزيد من استهلاك الطاقة ويقلل من الكفاءة.
تتطلب عملية تطويل العظام فهماً عميقاً لهذه التشريحات لضمان أن يتم القطع العظمي في المكان الصحيح، وأن الأوعية الدموية والأعصاب الحيوية تُحمى، وأن الأنسجة الرخوة (العضلات والأوتار) يتم إطالتها بشكل متزامن ومتناغم مع العظم الجديد. يلعب الأستاذ الدكتور محمد هطيف، بصفته جراح عظام خبيراً، دوراً حاسماً في التخطيط الدقيق للجراحة مع مراعاة جميع هذه الجوانب التشريحية والوظيفية لضمان أفضل النتائج للمريض.
لماذا قد تحتاج إلى تطويل العظام؟ الأسباب الشائعة والمخفية لفرق طول الأطراف
تتعدد الأسباب التي قد تؤدي إلى تفاوت في طول الأطراف، مما يستدعي النظر في خيار تطويل العظام. يمكن تصنيف هذه الأسباب بشكل عام إلى خلقية (موجودة منذ الولادة) ومكتسبة (تحدث خلال الحياة).
أسباب خلقية (Congenital Causes):
تحدث هذه الفروقات نتيجة لخلل في نمو العظام أثناء التطور الجنيني، وتشمل:
-
نقص التنسج الطرفي (Limb Hypoplasia):
حيث يولد الطفل بطرف أقصر بشكل ملحوظ بسبب عدم اكتمال نمو عظم أو أكثر. أمثلة:
- نقص التنسج الخلقي لعظم الفخذ (Congenital Short Femur): حيث يكون عظم الفخذ أقصر من الطبيعي.
- نقص تنسج الشظية (Fibular Hemimelia): غياب جزئي أو كلي لعظم الشظية، مما يؤدي إلى قصر الساق وتشوهات القدم.
- نقص تنسج الظنبوب (Tibial Hemimelia): غياب جزئي أو كلي لعظم الظنبوب.
- العيوب الخلقية في العمود الفقري: مثل نصف الفقرة (Hemivertebra) التي يمكن أن تسبب جنفاً يؤثر على توازن الجسم وقد يؤدي إلى فرق وظيفي في طول الأطراف.
- متلازمات وراثية معينة: مثل متلازمة بروتيوس (Proteus Syndrome) أو متلازمة فايفر (Pfeiffer Syndrome) التي قد تسبب نموًا غير متماثل للعظام.
أسباب مكتسبة (Acquired Causes):
تحدث هذه الفروقات بعد الولادة نتيجة لعوامل مختلفة، وتشمل:
-
الإصابات والكسور (Trauma and Fractures):
- كسور صفيحة النمو (Growth Plate Fractures): خاصة في الأطفال، حيث يمكن أن يؤدي تلف صفيحة النمو إلى توقف نمو العظم في جانب واحد أو بشكل كامل، مما يسبب قصرًا.
- الالتئام السيء للكسور (Malunion): عندما يلتئم كسر في وضع خاطئ، قد يؤدي إلى قصر العظم أو تشوهه.
- فقدان جزء من العظم (Bone Loss): نتيجة لإصابات شديدة أو حوادث تتسبب في فقدان جزء من العظم.
-
الالتهابات (Infections):
- التهاب العظم والنقي (Osteomyelitis): العدوى المزمنة في العظم يمكن أن تدمر صفيحة النمو أو تؤثر على نمو العظم بشكل عام.
-
الأورام وعلاجها (Tumors and Their Treatment):
- الأورام التي تصيب العظام أو الأنسجة المحيطة بها، خاصة في منطقة صفيحة النمو، يمكن أن تعيق النمو.
- العلاج الإشعاعي للسرطان في مرحلة الطفولة يمكن أن يضر بصفيحة النمو ويسبب قصرًا في الطرف المعالج.
-
الحالات العصبية (Neurological Conditions):
- شلل الأطفال (Polio): يسبب ضعفًا وتلفًا في العضلات والأعصاب، مما يؤثر على نمو العظام ويؤدي إلى قصر.
- الشلل الدماغي (Cerebral Palsy): يمكن أن يسبب تشنجات عضلية تؤثر على تطور العظام والمفاصل، مما يؤدي إلى فرق في الطول.
-
الحالات التطورية (Developmental Conditions):
- مرض بيرثيس (Perthes Disease): يؤثر على إمداد الدم لرأس عظم الفخذ، مما قد يؤدي إلى تشوه وقصر في عظم الفخذ.
- انزلاق مشاش رأس الفخذ (Slipped Capital Femoral Epiphysis - SCFE): يمكن أن يؤدي إلى قصر في عظم الفخذ.
- جراحات سابقة: بعض الإجراءات الجراحية السابقة قد تؤثر على نمو العظم أو تسبب قصرًا في الطرف.
يُعد التشخيص الدقيق للسبب الكامن وراء فرق طول الأطراف أمراً بالغ الأهمية لتحديد خطة العلاج الأنسب. يعتمد الأستاذ الدكتور محمد هطيف على تقييم شامل يشمل التاريخ المرضي المفصل، الفحص السريري الدقيق، واستخدام أحدث تقنيات التصوير (مثل الأشعة السينية، الأشعة المقطعية، والرنين المغناطيسي، وقياس الطول بالأشعة السينية المسماة Scanogram) لتحديد السبب وحجم الفرق في الطول بدقة متناهية.
جدول 1: أسباب فرق طول الأطراف وأمثلة عليها
| نوع السبب | الوصف | أمثلة شائعة | تأثيره على طول الأطراف |
|---|---|---|---|
| خلقية | خلل في نمو العظام منذ الولادة. |
- نقص تنسج عظم الفخذ الخلقي.
- نقص تنسج الشظية أو الظنبوب. - بعض المتلازمات الوراثية. |
قصر ملحوظ في أحد الأطراف منذ الطفولة المبكرة. |
| مكتسبة | عوامل تحدث بعد الولادة وتؤثر على نمو العظام. |
- كسور صفيحة النمو في الأطفال.
- التهاب العظم والنقي. - أورام العظام أو علاجها الإشعاعي. - شلل الأطفال أو الشلل الدماغي. - الالتئام السيء للكسور. |
يمكن أن يظهر القصر تدريجياً أو فجأة بعد الإصابة أو المرض. |
أعراض وعلامات فرق طول الأطراف: متى يجب أن تستشير الأستاذ الدكتور محمد هطيف؟
يمكن أن يتراوح فرق طول الأطراف من طفيف وغير ملحوظ إلى شديد ومؤثر بشكل كبير على جودة الحياة. من المهم التعرف على الأعراض والعلامات التي قد تشير إلى وجود هذه المشكلة، حيث أن التشخيص المبكر يفتح الباب أمام خيارات علاجية أفضل. إليك أبرز الأعراض والعلامات التي تستدعي استشارة الأستاذ الدكتور محمد هطيف:
- الفرق المرئي في الطول: قد يكون الطرف الأقصر واضحاً عند مقارنة الطرفين، خاصة عند الوقوف أو الجلوس. في الأطفال، قد يلاحظ الوالدان أن أحد الساقين يبدو أقصر.
- العرج أو المشية غير المتوازنة (Limping/Gait Abnormalities): هذه واحدة من أكثر العلامات شيوعاً. يحاول الجسم تعويض فرق الطول عن طريق المشي بطريقة غير طبيعية، مثل رفع الورك في الجانب الأقصر أو المشي على أطراف الأصابع.
- آلام في الظهر، الورك، أو الركبة: بسبب فرق الطول، يميل الحوض إلى الميلان، مما يضع ضغطاً غير متساوٍ على العمود الفقري والمفاصل المحيطة. هذا يمكن أن يؤدي إلى آلام مزمنة في أسفل الظهر، الورك، أو الركبة في الجانب الأطول أو الأقصر.
- التعب العضلي: العضلات في الطرف الأقصر والأطول قد تعمل بجهد أكبر لتعويض الفرق، مما يؤدي إلى التعب السريع، خاصة بعد المشي لمسافات طويلة أو ممارسة الأنشطة البدنية.
- صعوبة في ممارسة الأنشطة اليومية والرياضية: قد يجد الشخص صعوبة في الركض، القفز، ممارسة الرياضة، أو حتى المشي على الأسطح غير المستوية.
- مشاكل وضعية الجسم (Postural Issues): قد يلاحظ ميلان في الكتفين أو الحوض، أو انحناء في العمود الفقري (الجنف الوظيفي) نتيجة لمحاولة الجسم التكيف مع فرق الطول.
- تآكل غير متساوٍ لأحذية القدم: قد تلاحظ أن حذاء القدم في الطرف الأطول يتآكل بشكل أسرع أو بطريقة مختلفة عن حذاء الطرف الأقصر.
- التأثير النفسي: قد يشعر الأفراد، وخاصة المراهقون، بالخجل أو عدم الثقة بالنفس بسبب المظهر غير المتماثل أو الصعوبات في الأنشطة الاجتماعية والرياضية.
متى يجب استشارة الأستاذ الدكتور محمد هطيف؟
إذا لاحظت أياً من هذه الأعراض لديك أو لدى طفلك، فمن الضروري استشارة جراح عظام متخصص مثل الأستاذ الدكتور محمد هطيف. فهو يمتلك الخبرة والمعرفة اللازمة لتقييم الحالة بدقة، تحديد السبب، وتقديم خطة علاجية مخصصة. لا تتردد في طلب المشورة الطبية؛ فالتدخل المبكر يمكن أن يمنع تفاقم المشكلة ويحسن النتائج على المدى الطويل.
جدول 2: قائمة تحقق أعراض فرق طول الأطراف
| العرض/العلامة | هل تعاني منه؟ (نعم/لا) | ملاحظات (متى بدأ، شدته، ما الذي يزيده/ينقصه) |
|---|---|---|
| فرق مرئي في طول الأطراف | ||
| العرج أو المشية غير المتوازنة | ||
| ألم في أسفل الظهر | ||
| ألم في الورك | ||
| ألم في الركبة | ||
| تعب عضلي سريع في الساقين | ||
| صعوبة في ممارسة الرياضة أو الأنشطة البدنية | ||
| ميلان في الكتفين أو الحوض | ||
| تآكل غير متساوٍ لأحذية القدم | ||
| الشعور بالخجل أو عدم الثقة بالنفس بسبب المظهر |
خيارات العلاج المتاحة لفرق طول الأطراف: من الحلول التحفظية إلى التدخل الجراحي المتقدم
يعتمد اختيار العلاج المناسب لفرق طول الأطراف على عدة عوامل، بما في ذلك حجم الفرق في الطول، عمر المريض، السبب الكامن، الحالة الصحية العامة، وتوقعات المريض. يمكن تقسيم خيارات العلاج إلى تحفظية وجراحية.
العلاج التحفظي: الحلول غير الجراحية
تُستخدم هذه الخيارات عادةً في حالات فرق الطول البسيط (أقل من 2-3 سم) أو كحل مؤقت، وقد لا تكون مناسبة للجميع.
-
رافعات الأحذية (Shoe Lifts/Orthotics):
- الوصف: إضافة نعل داخلي أو كعب خارجي للأحذية لتعويض الفرق في الطول.
- المزايا: غير جراحي، غير مكلف نسبياً، يمكن إزالته، فعال لفرق الطول البسيط.
- العيوب: لا يعالج المشكلة الأساسية، قد يكون غير مريح، قد يسبب عدم استقرار الكاحل إذا كان الرفع كبيراً، غير جمالي في بعض الحالات، لا يصلح لفرق الطول الكبير.
-
العلاج الطبيعي (Physical Therapy):
- الوصف: يركز على تقوية العضلات المحيطة، تحسين المرونة، وتصحيح المشية. لا يغير الطول الفعلي للعظم ولكنه يمكن أن يحسن الوظيفة ويقلل الألم المرتبط بالتعويض.
- المزايا: يحسن القوة والمرونة، يقلل الألم، يحسن المشية الوظيفية.
- العيوب: لا يصحح فرق الطول الفعلي، لا يمنع المشاكل طويلة الأمد المرتبطة بميلان الحوض والعمود الفقري.
-
المراقبة (Observation):
- الوصف: في حالات فرق الطول الطفيف جداً (أقل من 0.5 سم) أو في الأطفال الذين لا يزالون في طور النمو مع توقع تحسن تلقائي أو تدخل جراحي لاحق.
- المزايا: لا يوجد تدخل طبي.
- العيوب: قد تتفاقم المشكلة بمرور الوقت، لا تعالج المشكلة الموجودة.
العلاج الجراحي: الحل الجذري والدائم
يُعد العلاج الجراحي الخيار الأكثر فعالية وديمومة لفرق الطول الكبير أو الذي يسبب أعراضاً وظيفية أو ألمًا شديدًا. هناك نوعان رئيسيان من الإجراءات الجراحية:
1. إجراءات تقصير العظام (Bone Shortening Procedures):
تُستخدم هذه الإجراءات عندما يكون فرق الطول متوسطاً (عادةً 2-5 سم) ويكون المريض مستعداً لتحمل قصر طفيف في الطرف الأطول.
*
تثبيت صفيحة النمو (Epiphysiodesis):
*
الوصف:
إجراء جراحي يُجرى للأطفال الذين لا يزالون في طور النمو. يتم إيقاف نمو صفيحة النمو (Growth Plate) في الطرف الأطول بشكل دائم أو مؤقت، مما يسمح للطرف الأقصر باللحاق به مع مرور الوقت.
*
المزايا:
إجراء بسيط نسبياً، لا يتطلب أجهزة إطالة خارجية أو داخلية، نتائج دائمة.
*
العيوب:
يتطلب توقيتًا دقيقًا، لا يمكن عكسه إذا كان دائماً، لا يصلح بعد اكتمال النمو، لا يمكن استعادة الطول المفقود.
*
استئصال جزء من العظم (Ostectomy/Resection):
*
الوصف:
يتم إزالة جزء صغير من العظم من الطرف الأطول لتقصيره.
*
المزايا:
فعال لفرق الطول المتوسط، نتائج فورية.
*
العيوب:
يقلل من الطول الكلي للمريض، قد يؤثر على قوة العظم، يتطلب تثبيتاً داخلياً (مسامير أو صفائح).
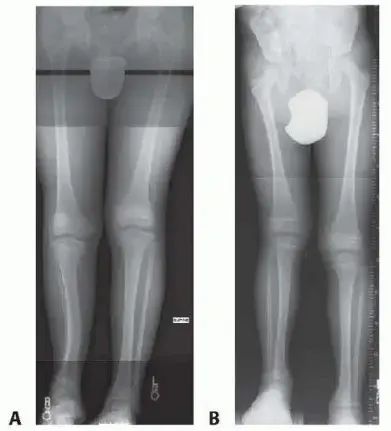
2. إجراءات تطويل العظام (Bone Lengthening Procedures):
هذه هي التقنيات الأكثر شيوعاً وفعالية لزيادة طول العظم الفعلي.
-
طرق التثبيت الخارجي (External Fixation):
- الوصف: يتم تثبيت جهاز معدني خارجي (مثل جهاز إليزاروف أو المثبتات الأحادية - Monorail fixators) على العظم بعد إجراء قطع جراحي (Osteotomy). يقوم المريض أو مقدم الرعاية بتعديل الجهاز يومياً ببطء شديد لفصل طرفي العظم، مما يحفز تكوين عظم جديد.
- جهاز إليزاروف (Ilizarov Method): نظام معقد من الحلقات والأسلاك والقضبان. يسمح بتطويل العظم وتصحيح التشوهات المعقدة في نفس الوقت.
- المثبتات الأحادية (Monorail Fixators): أبسط في التصميم، عبارة عن قضيب واحد يمتد على طول العظم.
- المزايا: متعدد الاستخدامات، يمكنه تصحيح التشوهات المعقدة، يمكن إزالة الجهاز بعد انتهاء مرحلة التوحيد.
- العيوب: الجهاز ظاهر خارج الجسم، قد يكون غير مريح، يتطلب رعاية دقيقة لمواقع المسامير لمنع الالتهاب، فترة علاج طويلة، قد يحد من الحركة.
-
طرق التثبيت الداخلي (Internal Lengthening Nailing):
- الوصف: تُعد هذه التقنيات الأكثر تقدماً. يتم زرع مسمار خاص داخل نخاع العظم بعد القطع الجراحي (Osteotomy). يتم التحكم في تمدد المسمار عن بعد باستخدام جهاز مغناطيسي أو ميكانيكي، مما يؤدي إلى الإطالة التدريجية للعظم.
-
أمثلة:
- مسمار PRECICE (Precision External Remote Control Internal Lengthening System): يستخدم مجالاً مغناطيسياً لتمديد المسمار.
- مسمار STRYDE: نسخة محسنة من PRECICE، تسمح بتحمل وزن أكبر في وقت أبكر.
- مسمار FITBONE: يستخدم محركاً دقيقاً داخل المسمار يتم التحكم فيه عن بعد.
- المزايا: الجهاز غير مرئي خارج الجسم، راحة أكبر للمريض، تقليل خطر العدوى مقارنة بالمثبتات الخارجية، فترة تعافي أسرع، نتائج جمالية أفضل.
- العيوب: تكلفة أعلى، لا يمكنه تصحيح التشوهات المعقدة بنفس فعالية إليزاروف، يتطلب جراحة لإزالة المسمار بعد الانتهاء، مخاطر مرتبطة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك