خشونة الركبة: دليل شامل للمرضى في اليمن مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
خشونة الركبة هي تآكل الغضروف المفصلي الذي يغطي أطراف العظام في مفصل الركبة، مما يسبب ألماً وتيبساً وصعوبة في الحركة. تبدأ الأعراض عادة بألم خفيف يتفاقم مع النشاط، وتتضمن العلاجات الراحة، الأدوية، العلاج الطبيعي، وقد تصل للجراحة لاستعادة وظيفة المفصل.
الخلاصة الطبية: خشونة الركبة هي تآكل الغضروف المفصلي الذي يغطي أطراف العظام في مفصل الركبة، مما يسبب ألماً وتيبساً وصعوبة في الحركة. تبدأ الأعراض عادة بألم خفيف يتفاقم مع النشاط، وتتضمن العلاجات الراحة، الأدوية، العلاج الطبيعي، وقد تصل للجراحة لاستعادة وظيفة المفصل.
خشونة الركبة: دليل شامل للمرضى في اليمن مع الأستاذ الدكتور محمد هطيف
1. مقدمة شاملة حول خشونة الركبة
تُعد خشونة الركبة، أو ما يُعرف طبياً بالتهاب المفاصل التنكسي في الركبة (Osteoarthritis of the Knee)، واحدة من أكثر أمراض المفاصل شيوعاً وتأثيراً على جودة حياة الملايين حول العالم، وفي اليمن على وجه الخصوص، حيث تزداد معدلات الإصابة بها مع التقدم في العمر وتغير أنماط الحياة. هذا المرض المزمن يتسم بتآكل تدريجي للغضروف المفصلي الذي يغطي أطراف العظام داخل مفصل الركبة، وهو الغضروف الذي يعمل كوسادة ناعمة تسمح بحركة سلسة وغير مؤلمة للمفصل. عندما يتآكل هذا الغضروف، تحتك العظام ببعضها البعض مباشرة، مما يؤدي إلى الألم، التورم، التيبس، وصعوبة في أداء الأنشطة اليومية البسيطة مثل المشي، صعود الدرج، أو حتى الوقوف لفترات طويلة.
تتجاوز خشونة الركبة كونها مجرد ألم بسيط، لتصبح تحدياً حقيقياً يؤثر على الاستقلالية الشخصية والقدرة على العمل والمشاركة في الحياة الاجتماعية. يمكن أن تبدأ الأعراض بشكل خفيف وغير ملحوظ، لكنها تتفاقم تدريجياً مع مرور الوقت إذا لم يتم التدخل المناسب. في مجتمعنا اليمني، حيث تعتمد الكثير من الأنشطة اليومية على الحركة والجهد البدني، يمكن أن يكون تأثير خشونة الركبة مدمراً، مما يؤدي إلى الإعاقة وتقليل الإنتاجية. لذلك، فإن فهم هذا المرض، أسبابه، أعراضه، وأهمية التشخيص المبكر، يُعد خطوة حاسمة نحو إدارة فعالة وتحسين جودة حياة المرضى.
يُعاني الكثيرون من خشونة الركبة دون أن يدركوا طبيعة مرضهم، أو ينسبون الأعراض إلى مجرد "آلام الشيخوخة" أو "إرهاق العمل"، مما يؤخر طلب المساعدة الطبية المتخصصة. هذا التأخير يمكن أن يؤدي إلى تفاقم الحالة وتدهور المفصل بشكل أكبر، مما يجعل العلاج أكثر تعقيداً وأقل فعالية. إن التشخيص المبكر لخشونة الركبة يفتح الباب أمام مجموعة واسعة من الخيارات العلاجية، بدءاً من التغييرات في نمط الحياة والعلاج الطبيعي وصولاً إلى التدخلات الجراحية المتقدمة، والتي يمكن أن تبطئ تطور المرض، تخفف الألم، وتحسن وظيفة المفصل بشكل كبير.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وسجله الحافل في جراحة العظام والمفاصل، المرجع الأول والأكثر ثقة للمرضى الذين يعانون من خشونة الركبة. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومخصصة لكل مريض، مع التركيز على التشخيص الدقيق ووضع خطة علاجية متكاملة تتناسب مع حالة المريض واحتياجاته الفردية. إن الوعي بأهمية استشارة خبير مثل الدكتور هطيف في المراحل المبكرة من المرض يمكن أن يُحدث فرقاً جوهرياً في مسار العلاج والتعافي. هذا الدليل الشامل يهدف إلى تمكين المرضى وعائلاتهم بالمعرفة اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، ويسلط الضوء على أهمية الرعاية الطبية المتخصصة في مواجهة هذا التحدي الصحي.
2. التشريح المبسط لفهم المشكلة
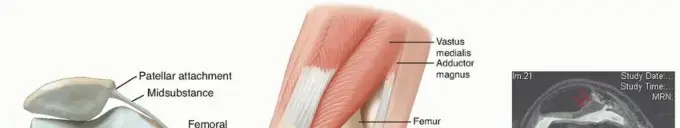
لفهم خشونة الركبة بشكل مبسط، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي لمفصل الركبة، وهو أحد أكبر وأكثر المفاصل تعقيداً في جسم الإنسان، ومفتاح حركتنا اليومية. يتكون مفصل الركبة بشكل أساسي من التقاء ثلاثة عظام رئيسية: عظم الفخذ (Femur) في الأعلى، عظم الساق (Tibia) في الأسفل، والرضفة (Patella) أو عظمة الركبة التي تقع في مقدمة المفصل. هذه العظام الثلاثة تتفاعل مع بعضها البعض لتشكيل مفصل يسمح بالثني والمد، بالإضافة إلى بعض الحركات الدورانية الطفيفة.
السطوح التي تلتقي فيها هذه العظام مغطاة بطبقة ناعمة ومرنة تُسمى الغضروف المفصلي (Articular Cartilage). هذا الغضروف، الذي يتكون بشكل أساسي من الماء والكولاجين، يعمل كوسادة طبيعية لامتصاص الصدمات وتقليل الاحتكاك بين العظام أثناء الحركة. تخيل هذا الغضروف كطبقة من الجل الناعم جداً التي تسمح للعظام بالانزلاق فوق بعضها البعض بسلاسة تامة ودون أي ألم. عندما يكون الغضروف سليماً، تكون حركة الركبة سهلة ومريحة.
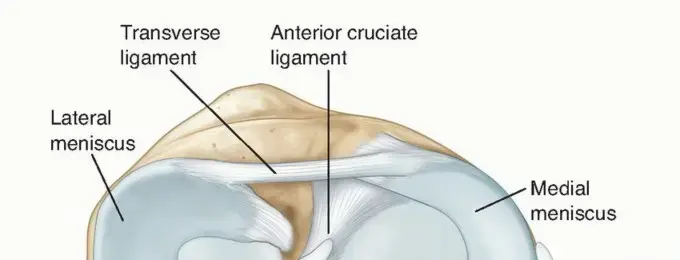
يُحيط بالمفصل كبسولة مفصلية (Joint Capsule) قوية، مبطنة من الداخل بغشاء رقيق يُسمى الغشاء الزليلي (Synovial Membrane). هذا الغشاء يُنتج سائلاً لزجاً يُعرف بالسائل الزليلي (Synovial Fluid)، والذي يُشبه زيت المحرك، حيث يعمل على تغذية الغضروف وتليين المفصل، مما يسهل الحركة ويقلل الاحتكاك. داخل المفصل أيضاً، توجد تراكيب غضروفية أخرى تُسمى الغضاريف الهلالية (Menisci)، وهي عبارة عن وسادتين على شكل حرف C تقعان بين عظم الفخذ وعظم الساق. تعمل الغضاريف الهلالية على زيادة استقرار المفصل وتوزيع الضغط على الغضروف المفصلي بشكل متساوٍ.
للحفاظ على استقرار هذه العظام والتراكيب معاً، توجد مجموعة من الأربطة القوية (Ligaments) التي تربط العظام ببعضها البعض. أهم هذه الأربطة هي الأربطة الصليبية الأمامية والخلفية (Anterior and Posterior Cruciate Ligaments) التي تقع داخل المفصل، والأربطة الجانبية الإنسية والوحشية (Medial and Lateral Collateral Ligaments) التي تقع على جانبي المفصل. هذه الأربطة تعمل معاً لتوفير الثبات ومنع الحركة المفرطة أو غير الطبيعية للركبة.
في حالة خشونة الركبة، تبدأ المشكلة الأساسية بتآكل وتلف الغضروف المفصلي. بدلاً من أن يكون ناعماً وأملساً، يصبح الغضروف خشناً، متشققاً، وقد يتآكل تماماً في بعض المناطق، مما يكشف العظم الأساسي. هذا التآكل يؤدي إلى احتكاك العظام ببعضها البعض مباشرة، مما يسبب الألم، الالتهاب، وتكون نتوءات عظمية صغيرة تُسمى النوابت العظمية (Osteophytes) أو "الزوائد العظمية" حول حواف المفصل. هذه التغيرات تؤثر على حركة المفصل وتؤدي إلى الأعراض المميزة لخشونة الركبة. فهم هذه المكونات وكيفية عملها يساعد المرضى على استيعاب طبيعة مرضهم وأهمية التدخلات العلاجية.
3. الأسباب وعوامل الخطر
تُعد خشونة الركبة حالة معقدة تتطور نتيجة لتفاعل مجموعة من العوامل، ولا يمكن عادةً عزوها إلى سبب واحد فقط. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر والإدارة الفعالة للمرض. يمكن تقسيم هذه العوامل إلى فئتين رئيسيتين: عوامل قابلة للتعديل يمكن للمريض التحكم فيها أو تغييرها، وعوامل غير قابلة للتعديل لا يمكن تغييرها.
من أبرز الأسباب وعوامل الخطر التي تساهم في تطور خشونة الركبة:
-
العمر المتقدم: يُعد التقدم في العمر هو العامل الأكثر شيوعاً والأقوى ارتباطاً بخشونة الركبة. مع مرور السنوات، يفقد الغضروف المفصلي مرونته وقدرته على إصلاح نفسه، مما يجعله أكثر عرضة للتآكل والتلف. تبدأ التغيرات التنكسية في الغضروف عادةً في منتصف العمر وتزداد سوءاً مع التقدم في السن، لتصبح الأعراض أكثر وضوحاً في الفئة العمرية فوق الخمسين.
-
السمنة وزيادة الوزن: تُشكل السمنة عبئاً هائلاً على مفاصل الركبة. كل كيلوغرام إضافي من وزن الجسم يضع ضغطاً يعادل عدة كيلوغرامات على الركبتين أثناء المشي أو صعود الدرج. هذا الضغط الميكانيكي المستمر يؤدي إلى تسريع تآكل الغضروف المفصلي. علاوة على ذلك، تُفرز الخلايا الدهنية مواد كيميائية التهابية (السيتوكينات) يمكن أن تساهم في تدهور الغضروف بشكل مباشر، حتى في المفاصل التي لا تحمل وزناً كبيراً.
-
الإصابات السابقة في الركبة: أي إصابة سابقة في الركبة، مثل كسور العظام حول المفصل، تمزق الأربطة (خاصة الرباط الصليبي الأمامي)، أو تمزق الغضاريف الهلالية، يمكن أن تزيد بشكل كبير من خطر الإصابة بخشونة الركبة في وقت لاحق من الحياة. هذه الإصابات قد تغير من ميكانيكا المفصل، أو تسبب تلفاً مباشراً للغضروف، أو تؤدي إلى التهاب مزمن يسرع من عملية التآكل.
-
الاستخدام المفرط للمفصل والأنشطة المتكررة: بعض المهن أو الأنشطة الرياضية التي تتطلب ثني الركبة بشكل متكرر، حمل أوزان ثقيلة، أو التعرض لجهد بدني متواصل على الركبتين، يمكن أن تزيد من خطر خشونة الركبة. على سبيل المثال، الرياضيون الذين يمارسون رياضات تتضمن القفز والجري والتوقف المفاجئ، أو العمال الذين يتطلب عملهم الركوع أو القرفصاء لفترات طويلة.
-
الاستعداد الوراثي: تلعب الوراثة دوراً مهماً في قابلية الشخص للإصابة بخشونة الركبة. إذا كان أحد الوالدين أو الأشقاء يعاني من خشونة الركبة، فإن خطر الإصابة بها يزداد لدى الأفراد الآخرين في العائلة. يُعتقد أن هناك جينات معينة تؤثر على جودة الغضروف أو على كيفية استجابة الجسم للإصابات والالتهابات.
-
التشوهات الخلقية أو المكتسبة في المفصل: قد تؤدي التشوهات في شكل عظام الركبة أو محاذاة المفصل، سواء كانت خلقية (مثل الركبة الروحاء أو الركبة الفحجاء) أو مكتسبة نتيجة لإصابات سابقة، إلى توزيع غير متساوٍ للضغط على الغضروف، مما يسرع من تآكله في مناطق معينة.
-
الأمراض الالتهابية الأخرى: بعض الأمراض الروماتيزمية الالتهابية، مثل التهاب المفاصل الروماتويدي أو النقرس، يمكن أن تسبب تلفاً في الغضروف المفصلي وتزيد من خطر الإصابة بخشونة الركبة الثانوية. هذه الأمراض تسبب التهاباً مزمناً في المفصل يؤدي إلى تآكل الغضروف والعظام.
-
ضعف العضلات المحيطة بالركبة: تُعد عضلات الفخذ القوية، وخاصة العضلة الرباعية، ضرورية لدعم واستقرار مفصل الركبة. ضعف هذه العضلات يزيد من الضغط على المفصل ويقلل من قدرته على امتصاص الصدمات، مما يساهم في تطور خشونة الركبة.
-
الجنس: تُعد النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد سن اليأس، ويُعتقد أن التغيرات الهرمونية تلعب دوراً في ذلك.
إن إدراك هذه العوامل يمكن أن يساعد الأفراد على اتخاذ خطوات وقائية، مثل الحفاظ على وزن صحي، ممارسة الرياضة بانتظام لتقوية العضلات، وتجنب الأنشطة التي تضع ضغطاً مفرطاً على الركبة. وفي حال ظهور أي أعراض، فإن استشارة الأستاذ الدكتور محمد هطيف في صنعاء يُعد أمراً حيوياً للتشخيص الدقيق ووضع خطة علاجية شاملة.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن (يمكن التحكم بها من خلال الحمية والرياضة) | العمر المتقدم (لا يمكن تغييره) |
| ضعف العضلات المحيطة بالركبة (يمكن تقويتها بالتمارين) | الاستعداد الوراثي (لا يمكن تغييره) |
| الإصابات المتكررة أو الإجهاد المفرط على الركبة (يمكن تجنبها أو إدارتها) | الجنس (النساء أكثر عرضة، لا يمكن تغييره) |
| بعض المهن أو الأنشطة الرياضية عالية التأثير (يمكن تعديلها أو اتخاذ احتياطات) | التشوهات الخلقية في المفصل (تتطلب تدخلاً طبياً مبكراً، لكنها ليست قابلة للتعديل ذاتياً) |
| سوء التغذية ونقص الفيتامينات والمعادن (يمكن تحسينها) | الأمراض الروماتيزمية المزمنة (يمكن إدارتها لكن لا يمكن تغيير وجودها) |
4. الأعراض والعلامات التحذيرية
تتطور خشونة الركبة عادةً ببطء على مدى سنوات، وتبدأ الأعراض في الظهور بشكل تدريجي، وقد تكون خفيفة في البداية ثم تتفاقم مع مرور الوقت. من المهم جداً للمرضى في اليمن، وخاصة في صنعاء، أن يكونوا على دراية بهذه الأعراض والعلامات التحذيرية لطلب المساعدة الطبية في الوقت المناسب من خبير مثل الأستاذ الدكتور محمد هطيف. إن تجاهل هذه العلامات قد يؤدي إلى تفاقم الحالة وصعوبة أكبر في العلاج.
إليك شرح مفصل لأبرز الأعراض والعلامات التحذيرية لخشونة الركبة:
-
الألم في الركبة: هذا هو العرض الأكثر شيوعاً. في البداية، قد يكون الألم خفيفاً ويظهر فقط بعد النشاط البدني أو بعد فترات طويلة من الوقوف أو المشي. مع تقدم المرض، يصبح الألم أكثر شدة وتكراراً، وقد يظهر حتى أثناء الراحة أو أثناء النوم. يصف المرضى الألم عادةً بأنه ألم عميق، أو وجع، أو إحساس بالحرقان داخل المفصل. يمكن أن يتفاقم الألم بشكل خاص عند صعود أو نزول الدرج، أو عند النهوض من وضعية الجلوس، أو عند المشي لمسافات طويلة. في بعض الأحيان، قد يشعر المريض بألم حاد ومفاجئ عند القيام بحركة معينة.
-
التيبس (Stiffness): يشعر المريض بتيبس في الركبة، خاصة بعد فترات من عدم الحركة، مثل الاستيقاظ من النوم في الصباح، أو بعد الجلوس لفترة طويلة. يستمر هذا التيبس عادةً لأقل من 30 دقيقة في المراحل المبكرة من خشونة الركبة، ويتحسن مع الحركة الخفيفة. لكن مع تقدم المرض، قد يصبح التيبس أطول أمداً وأكثر إزعاجاً، مما يجعل بدء الحركة صعباً ومؤلماً.
-
التورم (Swelling): قد يحدث تورم حول مفصل الركبة نتيجة لتجمع السائل الزليلي الزائد داخل المفصل (انصباب مفصلي) استجابة للالتهاب وتلف الغضروف. يمكن أن يكون التورم خفيفاً وغير ملحوظ في البداية، لكنه قد يصبح واضحاً ومؤلماً، ويجعل الركبة تبدو أكبر حجماً أو منتفخة.
-
صوت طقطقة أو فرقعة (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك داخل الركبة عند تحريكها، خاصة عند ثنيها أو مدها. هذا الصوت ينتج عن احتكاك الأسطح الخشنة للعظام ببعضها البعض بسبب تآكل الغضروف. قد يكون هذا الصوت مصحوباً بألم أو لا يكون.
-
فقدان المرونة ونطاق الحركة (Loss of Flexibility and Range of Motion): مع تقدم خشونة الركبة، يصبح من الصعب على المريض ثني أو مد الركبة بالكامل. قد يشعر بأن الركبة "محدودة" في حركتها، مما يؤثر على قدرته على أداء الأنشطة اليومية مثل الجلوس في وضع القرفصاء، أو الركوع، أو حتى المشي بخطوات واسعة.
-
ضعف العضلات المحيطة بالركبة: قد يؤدي الألم وعدم استخدام الركبة بشكل طبيعي إلى ضعف تدريجي في عضلات الفخذ والساق، مما يزيد من عدم استقرار المفصل ويجعل المشي أكثر صعوبة.
-
عدم الاستقرار أو الشعور بأن الركبة "تتخلى" عنك: في بعض الحالات المتقدمة، قد يشعر المريض بأن ركبته غير مستقرة، أو أنها قد "تتخلى" عنه فجأة أثناء المشي أو الوقوف، مما يزيد من خطر السقوط.
-
تغير شكل الركبة: في المراحل المتأخرة من خشونة الركبة، قد تظهر تشوهات واضحة في شكل الركبة، مثل انحراف الساق إلى الداخل (الركبة الروحاء) أو إلى الخارج (الركبة الفحجاء)، وذلك نتيجة لتآكل الغضروف غير المتساوي وتكون النوابت العظمية.
-
الحساسية للمس: قد تكون الركبة مؤلمة عند لمسها، خاصة على طول خط المفصل.
من الضروري التأكيد على أن هذه الأعراض قد تختلف في شدتها وتكرارها من شخص لآخر. إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على جودة حياتك اليومية، فمن الأهمية بمكان استشارة طبيب متخصص في جراحة العظام والمفاصل. الأستاذ الدكتور محمد هطيف في صنعاء يمتلك الخبرة اللازمة لتقييم حالتك بدقة، وتحديد مدى تقدم خشونة الركبة، وتقديم أفضل خطة علاجية ممكنة. لا تتردد في طلب المساعدة الطبية، فالتشخيص المبكر والعلاج الفعال يمكن أن يقللا بشكل كبير من الألم ويحسنا من وظيفة الركبة.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لخشونة الركبة على مزيج من التقييم السريري الشامل والفحوصات التصويرية، وذلك لتقييم مدى تآكل الغضروف، وتحديد شدة المرض، واستبعاد الحالات الأخرى التي قد تسبب أعراضاً مشابهة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع نهج منهجي ومفصل لضمان الحصول على تشخيص دقيق يمهد الطريق لخطة علاجية فعالة ومخصصة لكل مريض.
إليك أبرز طرق التشخيص الدقيقة لخشونة الركبة:
-
التاريخ المرضي الشامل (Medical History):
يبدأ التشخيص بسؤال الدكتور هطيف عن تاريخك المرضي المفصل. سيسألك عن طبيعة الألم (متى بدأ، ما الذي يزيده سوءاً، ما الذي يخففه)، الأعراض الأخرى التي تعاني منها (مثل التيبس، التورم، الطقطقة)، أي إصابات سابقة في الركبة، تاريخك الصحي العام، الأدوية التي تتناولها، ونمط حياتك. هذه المعلومات حيوية لتكوين صورة أولية عن حالتك. -
الفحص البدني (Physical Examination):
يُعد الفحص البدني جزءاً لا يتجزأ من التشخيص. سيقوم الدكتور هطيف بتقييم ركبتك بعناية، وذلك من خلال:- المعاينة: البحث عن أي تورم، احمرار، تشوهات في شكل الركبة، أو ضمور في العضلات المحيطة.
- الجس: لمس الركبة لتحديد مناطق الألم، وتقييم درجة الحرارة، والشعور بأي نتوءات عظمية أو تجمع للسوائل.
- تقييم نطاق الحركة: قياس مدى قدرتك على ثني ومد الركبة بالكامل، وملاحظة أي قيود أو ألم أثناء الحركة.
- اختبارات الثبات: إجراء بعض المناورات لتقييم ثبات الأربطة والغضاريف الهلالية.
- تقييم المشية: ملاحظة كيفية مشيك، حيث يمكن أن تكشف المشية المتأثرة عن مدى تأثير الألم على وظيفة الركبة.
- تقييم قوة العضلات: اختبار قوة عضلات الفخذ والساق.
-
الفحوصات التصويرية (Imaging Tests):
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتقييم مدى تلف المفصل.-
الأشعة السينية (X-rays): هي الفحص الأول والأكثر شيوعاً لتشخيص خشونة الركبة. على الرغم من أن الأشعة السينية لا تُظهر الغضروف نفسه (لأنه لا يظهر في الأشعة)، إلا أنها تُظهر التغيرات العظمية التي تدل على تآكل الغضروف، مثل:
- ضيق المسافة المفصلية (Joint Space Narrowing): وهو المؤشر الرئيسي لتآكل الغضروف، حيث يقل الفراغ بين عظم الفخذ وعظم الساق.
- تكون النوابت العظمية (Osteophytes): وهي نتوءات عظمية صغيرة تتكون حول حواف المفصل.
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
-
تكيسات تحت الغضروفية (Subchondral Cysts):
جيوب صغيرة مملوءة بالسوائل تتكون في العظم تحت الغضروف.
يتم أخذ الأشعة السينية عادةً في وضع الوقوف (تحميل الوزن) لتقييم مدى ضيق المسافة المفصلية تحت الضغط الطبيعي.
-
التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي فحصاً أكثر تفصيلاً ويُستخدم عادةً عندما تكون هناك حاجة لتقييم الأنسجة الرخوة بشكل أفضل، مثل الغضاريف الهلالية، الأربطة، الغضروف المفصلي نفسه (على الرغم من أنه لا يُظهر التآكل بشكل مباشر مثل الأشعة السينية)، والأوتار. يمكن أن يكشف الرنين المغناطيسي عن التلف المبكر للغضروف، وجود التهاب في الغشاء الزليلي، أو أي إصابات أخرى قد تساهم في الأعراض. يُعد مفيداً بشكل خاص للتخطيط الجراحي.
-
الموجات فوق الصوتية (Ultrasound): يمكن استخدام الموجات فوق الصوتية لتقييم وجود السوائل في المفصل (انصباب مفصلي)، والتهاب الغشاء الزليلي، وأحياناً لتقييم بعض التغيرات في الغضروف أو الأوتار المحيطة.
-
-
تحاليل الدم (Blood Tests):
لا توجد تحاليل دم محددة لتشخيص خشونة الركبة بشكل مباشر. ومع ذلك، قد يطلب الدكتور هطيف بعض تحاليل الدم لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي (عن طريق فحص عامل الروماتويد ومضادات CCP) أو النقرس (عن طريق فحص حمض اليوريك)، والتي قد تسبب أعراضاً مشابهة.
من خلال هذه الطرق التشخيصية المتكاملة، يستطيع الأستاذ الدكتور محمد هطيف تحديد مدى تقدم خشونة الركبة بدقة، ووضع خطة علاجية مخصصة تهدف إلى تخفيف الألم، تحسين وظيفة المفصل، ومنع المزيد من التدهور.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج خشونة الركبة بشكل كبير، وتعتمد الخطة العلاجية المثلى على عدة عوامل، بما في ذلك شدة الأعراض، مدى تآكل المفصل، عمر المريض، حالته الصحية العامة، ونمط حياته. الهدف الرئيسي من العلاج هو تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تقديم نهج علاجي شامل ومتكامل، يبدأ عادةً بالخيارات التحفظية (غير الجراحية) وينتقل إلى التدخلات الجراحية عند الضرورة.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول في علاج خشونة الركبة، ويهدف إلى إدارة الأعراض وتحسين وظيفة المفصل دون الحاجة إلى جراحة.
-
تعديل نمط الحياة:
- إنقاص الوزن: يُعد فقدان الوزن الزائد من أهم الخطوات في علاج خشونة الركبة، حيث يقلل بشكل كبير من الضغط على المفصل ويخفف الألم.
- تعديل الأنشطة: تجنب الأنشطة التي تزيد من الضغط على الركبة، مثل الجري لمسافات طويلة، القفز، أو حمل الأوزان الثقيلة. يمكن استبدالها بأنشطة منخفضة التأثير مثل السباحة، ركوب الدراجات، أو المشي على أرض مستوية.
- استخدام وسائل المساعدة: قد يُنصح باستخدام العكازات أو المشايات لتقليل الحمل على الركبة المصابة، خاصة في فترات الألم الشديد.
-
العلاج الطبيعي والتمارين الرياضية:
- تقوية العضلات: تركز التمارين على تقوية العضلات المحيطة بالركبة، وخاصة العضلة الرباعية في الفخذ، مما يوفر دعماً أفضل للمفصل ويقلل من الضغط عليه.
- تحسين المرونة ونطاق الحركة: تمارين الإطالة تساعد في الحفاظ على مرونة المفصل وتحسين نطاق حركته.
- التمارين الهوائية: تساعد التمارين الهوائية منخفضة التأثير على تحسين اللياقة البدنية العامة وإنقاص الوزن دون إجهاد الركبة.
- العلاج اليدوي: قد يستخدم أخصائي العلاج الطبيعي تقنيات يدوية لتحسين حركة المفصل وتخفيف الألم.
-
الأدوية:
- مسكنات الألم الموضعية: كريمات أو جل تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) يمكن تطبيقها مباشرة على الركبة لتخفيف الألم الموضعي.
- مسكنات الألم الفموية: مثل الباراسيتامول (Paracetamol) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen)، تُستخدم لتخفيف الألم والالتهاب. يجب استخدامها بحذر وتحت إشراف طبي بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والكلى.
- مكملات الجلوكوزامين والكوندرويتين: على الرغم من أن فعاليتها لا تزال محل نقاش، إلا أن بعض المرضى يجدون أنها تساعد في تخفيف الأعراض.
-
الحقن داخل المفصل:
- **
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك