خشونة الركبة أمر لا مفر منه؟ إليك استراتيجيات إبطائها الفعالة

الخلاصة الطبية
تعرف معنا على تفاصيل خشونة الركبة أمر لا مفر منه؟ إليك استراتيجيات إبطائها الفعالة، هي حالة طبيعية تحدث مع تقدم العمر والاستخدام المتواصل للمفصل، ولا يمكن تجنبها كلياً. يمكن تأخير تفاقمها بالعناية الطبية المبكرة ومعالجة أي مشكلة. تساهم عوامل مثل زيادة الوزن ووضعيات الجلوس الخاطئة (كتني الركبة فوق 90 درجة) في تسريعها. الوقاية والمتابعة الطبية ضرورية لإدارة الحالة وتجنب المضاعفات.
مقدمة شاملة: هل خشونة الركبة قدر محتوم؟
يُعد مفصل الركبة أحد أعقد وأهم المفاصل في جسم الإنسان، فهو العمود الفقري لحركتنا واستقلاليتنا. ومع مرور الزمن، واستخدام هذا المفصل الحيوي بشكل متكرر، تتغير حالته بشكل طبيعي. يُنظر إلى خشونة الركبة (التهاب المفاصل التنكسي) غالبًا على أنها جزء لا مفر منه من الشيخوخة، وكأنها ضريبة يدفعها الجميع مقابل السنين. ولكن هل هذا صحيح بالكامل؟ هل نحن مجبرون على تقبّل الألم والحد من الحركة كجزء من مسار الحياة؟
في الحقيقة، وبينما تُعد خشونة الركبة حالة تحدث مع تقدم العمر ومع الاستخدام الدائم للمفصل، إلا أن الاعتقاد بأنها "أمر لا مفر منه" هو تبسيط مخل للحقيقة. فالعلم والطب الحديث يقدمان لنا استراتيجيات فعالة ليس فقط لإبطاء تطورها، بل ولإدارة أعراضها وتحسين جودة الحياة بشكل جذري، حتى في مراحلها المتقدمة. إنها ليست قدرًا، بل هي تحدٍ يمكن مواجهته بالعلم والخبرة والتدخل الصحيح في الوقت المناسب.
من هذا المنطلق، يسعدنا أن نقدم لكم هذا الدليل الشامل والمفصل حول خشونة الركبة، والذي يهدف إلى تبديد المفاهيم الخاطئة، وتزويدكم بالمعلومات الدقيقة والموثوقة، مع التركيز على أحدث التقنيات وأفضل الممارسات العلاجية المتاحة. إن هذه المعلومات مقدمة لكم كخدمة تعليمية، وتستند إلى خبرة واسعة في مجال جراحة العظام، بفضل الله ثم بفضل الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والكتف في اليمن، بخبرة تتجاوز العشرين عامًا، ومعروف بتطبيقه لأحدث التقنيات العالمية كالعمليات الميكروسكوبية، والمناظير 4K، وجراحات استبدال المفاصل، مع التزامه بالصدق الطبي وتقديم الرعاية الأمثل لكل مريض.
يجب على أي شخص يسعى للحصول على مشورة أو مساعدة محددة لجراحة العظام أن يستشير جراح العظام الخاص به لتقييم حالته بدقة وتلقي التوصيات العلاجية المناسبة.
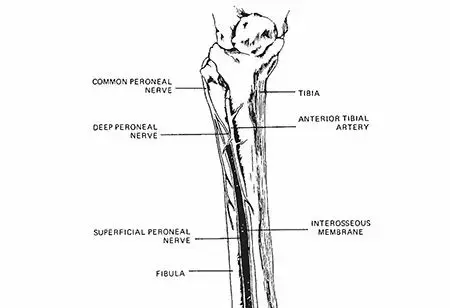
تشريح مفصل الركبة: فهم الأساسيات لحماية صحتك
لكي نفهم خشونة الركبة وكيفية التعامل معها، من الضروري أن نتعرف أولاً على التركيب المعقد والوظائف الحيوية لمفصل الركبة. إنه تحفة هندسية طبيعية، مصمم لتحمل الأحمال الهائلة، وتوفير نطاق واسع من الحركة، مع الحفاظ على الاستقرار.
يتألف مفصل الركبة، وهو الأكبر في الجسم، من التقاء ثلاثة عظام رئيسية:
*
عظم الفخذ (Femur):
العظم الأطول والأقوى في الجسم، يشكل الجزء العلوي من المفصل.
*
عظم القصبة (Tibia):
العظم الأكبر في الساق، ويشكل الجزء السفلي من المفصل.
*
الرضفة (Patella):
المعروفة أيضًا باسم "صابونة الركبة"، وهي عظم صغير مسطح يقع أمام المفصل، ويتحرك في مجرى خاص على عظم الفخذ. وظيفتها الرئيسية هي حماية المفصل وزيادة كفاءة عمل العضلة الرباعية في مد الساق.
إضافة إلى هذه العظام، يضم المفصل مجموعة من المكونات الحيوية الأخرى التي تضمن سلاسة الحركة واستقرارها:
-
الغضاريف المفصلية (Articular Cartilage): وهي طبقة ناعمة ومرنة من الغضروف الزجاجي تغطي نهايات عظم الفخذ والقصبة والسطح الخلفي للرضفة. تعمل هذه الغضاريف كوسائد لامتصاص الصدمات وتقليل الاحتكاك بين العظام أثناء الحركة، مما يسمح لها بالانزلاق فوق بعضها البعض بسلاسة تامة. تآكل هذا الغضروف هو جوهر مشكلة خشونة الركبة.
-
الغضاريف الهلالية (Menisci): يتكون كل مفصل ركبة من غضروفين على شكل حرف C، أحدهما داخلي (الإنسي) والآخر خارجي (الوحشي). وهما يقعان بين عظم الفخذ والقصبة. يلعب الغضروفان الهلاليان دور الوسادة المزدوجة والممتصة للصدمات، كما أنهما يساعدان على توزيع الوزن بالتساوي داخل المفصل، ويعززان من استقرار الركبة، ويساهمان في تغذية الغضاريف المفصلية.
-
الأربطة (Ligaments): وهي أشرطة قوية من الأنسجة الضامة التي تربط العظام ببعضها البعض لتعزيز استقرار المفصل ومنع الحركة المفرطة في الاتجاهات الخاطئة. وتشمل:
- الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL): يقعان داخل المفصل ويتقاطعان على شكل حرف X، ويوفران الاستقرار الأمامي والخلفي للركبة.
- الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL): يقعان على جانبي الركبة ويوفران الاستقرار الجانبي.
-
الأوتار (Tendons): وهي أشرطة قوية من الأنسجة الضامة تربط العضلات بالعظام. في الركبة، يُعد وتر الرضفة (Patellar Tendon) ووتر العضلة الرباعية (Quadriceps Tendon) من الأوتار الرئيسية التي تسمح بحركة مد وثني الساق.
-
المحفظة المفصلية والسائل الزليلي (Joint Capsule and Synovial Fluid): يحيط بالمفصل محفظة ليفية تُسمى المحفظة المفصلية، وبداخلها يوجد الغشاء الزليلي الذي ينتج السائل الزليلي (Synovial Fluid). هذا السائل الشبيه بالزيت يغذي الغضاريف المفصلية، ويقلل الاحتكاك، ويساعد الركبة على الحركة بحرية وسلاسة.
-
الأجربة المفصلية (Bursae): وهي عبارة عن أكياس صغيرة مليئة بالسائل تقع حول المفصل، وتعمل كوسائد لتقليل الاحتكاك بين الأوتار والعظام أو بين الجلد والعظام، مما يسهل حركة الأنسجة فوق بعضها البعض.
إن أي خلل في أي من هذه المكونات، خاصة الغضاريف المفصلية، يمكن أن يؤدي إلى الألم والالتهاب وتدهور وظيفة المفصل، وهي السمات المميزة لخشونة الركبة.
خشونة الركبة: الأسباب، عوامل الخطر، والأعراض الدالة
تُعرف خشونة الركبة طبيًا بالتهاب المفاصل التنكسي (Osteoarthritis - OA)، وهي حالة مزمنة ومتطورة تتميز بتلف الغضاريف المفصلية التي تغطي نهايات العظام في مفصل الركبة. مع تآكل هذا الغضروف الواقي، تحتك العظام ببعضها البعض، مما يسبب الألم، التورم، التصلب، وفقدان وظيفة المفصل تدريجياً.
69% من الأشخاص الذين يعانون من الألم يشتكون منه في مفصل الركبة.
هذه الإحصائية المفزعة تسلط الضوء على الانتشار الواسع لخشونة الركبة وتأثيرها الكبير على جودة حياة الملايين حول العالم. إن فهم الأسباب وعوامل الخطر يساعدنا على اتخاذ خطوات وقائية وعلاجية مبكرة.
أسباب وعوامل خطر خشونة الركبة
بينما لا يوجد سبب وحيد ومباشر لخشونة الركبة، إلا أن هناك مجموعة من العوامل التي تزيد من احتمالية الإصابة بها وتسرّع من تطورها:
-
العمر (Age): يُعد التقدم في العمر هو عامل الخطر الرئيسي. فمع مرور السنين، تفقد الغضاريف قدرتها على الشفاء الذاتي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتآكل. غالبًا ما تبدأ الأعراض في الظهور بعد سن الأربعين أو الخمسين.
-
السمنة وزيادة الوزن (Obesity and Overweight): كل كيلوغرام إضافي من وزن الجسم يضع ضغطًا هائلاً على مفاصل الركبة. تُظهر الأبحاث أن زيادة الوزن تزيد من خطر الإصابة بخشونة الركبة وتسرّع من تطورها، حيث يضاعف الوزن الزائد من القوى المؤثرة على المفصل عند المشي، وتتضاعف هذه القوى بشكل أكبر عند صعود الدرج أو ممارسة الأنشطة البدنية.
-
الإصابات السابقة للركبة (Previous Knee Injuries): أي إصابة سابقة في الركبة، مثل تمزق الغضروف الهلالي، تمزق الأربطة (خاصة الرباط الصليبي الأمامي)، أو الكسور، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بالخشونة لاحقًا، حتى بعد سنوات عديدة من الشفاء من الإصابة الأصلية.
-
الوراثة (Genetics): تلعب الوراثة دورًا مهمًا. إذا كان هناك تاريخ عائلي لخشونة الركبة، فإن خطر الإصابة بها يزداد. قد تكون هناك عوامل وراثية تؤثر على جودة الغضروف أو على شكل المفصل.
-
الإجهاد المتكرر أو الاستخدام المفرط للمفصل (Repetitive Stress or Overuse): بعض المهن أو الأنشطة الرياضية التي تتضمن ثني الركبة المتكرر، القرفصاء، رفع الأثقال، أو القفز، يمكن أن تزيد من الضغط على المفصل وتساهم في تآكل الغضروف بمرور الوقت.
-
التشوهات الهيكلية للمفصل (Joint Deformities): الأشخاص الذين يولدون بتشوهات في مفصل الركبة، مثل الركبة الروحاء (Genu Valgum - X-shaped legs) أو الركبة الفحجاء (Genu Varum - bow-leggedness)، قد يكونون أكثر عرضة لتطور خشونة الركبة بسبب توزيع الضغط غير المتوازن على المفصل.
-
أمراض أخرى (Other Medical Conditions): بعض الأمراض مثل التهاب المفاصل الروماتويدي، النقرس، مرض باجيت، أو بعض الاضطرابات الأيضية يمكن أن تزيد من خطر الإصابة بخشونة الركبة بشكل ثانوي.
-
الجنس (Gender): النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد انقطاع الطمث، ويعتقد أن هذا مرتبط بالتغيرات الهرمونية.
الأعراض الشائعة لخشونة الركبة
تتطور أعراض خشونة الركبة عادة ببطء وتتفاقم بمرور الوقت. قد تبدأ خفيفة ومتقطعة، ثم تصبح أكثر شدة وثباتًا.
-
الألم (Pain):
- عادة ما يكون الألم هو العرض الأول والأكثر شيوعًا.
- يشتد الألم مع الحركة أو بعد النشاط البدني أو الوقوف لفترات طويلة.
- يتحسن عادة مع الراحة في المراحل المبكرة.
- في المراحل المتقدمة، قد يصبح الألم مستمرًا حتى أثناء الراحة أو أثناء النوم.
- قد يزداد الألم سوءًا مع تغيرات الطقس.
-
التصلب (Stiffness):
- تصلب في المفصل، خاصة في الصباح أو بعد فترات من عدم الحركة (مثل الجلوس لفترة طويلة).
- عادة ما يخف هذا التصلب بعد بضع دقائق من الحركة.
-
التورم (Swelling):
- قد يحدث تورم في الركبة بسبب تراكم السائل داخل المفصل كرد فعل للالتهاب أو تكسر الغضاريف.
-
صوت الطقطقة أو الاحتكاك (Crepitus):
- قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك الركبة، خاصة عند ثنيها أو مدها. هذا يشير إلى احتكاك الأسطح الخشنة للعظام ببعضها البعض.
-
نقص نطاق الحركة (Reduced Range of Motion):
- صعوبة في ثني أو مد الركبة بالكامل. قد يشعر المريض بوجود "قفلة" في المفصل.
- مع تقدم الحالة، قد يصبح المشي أو صعود الدرج أكثر صعوبة.
-
ضعف أو وهن في العضلات المحيطة (Weakness or Atrophy of Surrounding Muscles):
- الألم وعدم استخدام المفصل يؤديان إلى ضعف عضلات الفخذ والساق، مما يزيد من عدم استقرار الركبة.
-
التشوه (Deformity):
- في المراحل المتقدمة جدًا، قد يحدث تشوه في شكل الركبة، مثل انحراف الساق إلى الداخل (تقوس X) أو إلى الخارج (تقوس O)، مما يؤثر بشكل كبير على طريقة المشي.
-
عدم الاستقرار (Instability):
- قد يشعر المريض بأن ركبته "تخونه" أو أنها على وشك الانهيار.
مراحل خشونة الركبة (وفقًا لتصنيف Kellgren-Lawrence المبسط)
يُستخدم هذا التصنيف لتقييم شدة خشونة الركبة بناءً على صور الأشعة السينية:
- المرحلة 0 (طبيعية): لا توجد علامات للخشونة.
- المرحلة 1 (مشتبه بها): تآكل طفيف في الغضروف، قد لا تظهر أعراض واضحة.
- المرحلة 2 (خفيفة): تضييق طفيف في المسافة المفصلية، قد يظهر الألم بعد النشاط.
- المرحلة 3 (معتدلة): تضييق واضح في المسافة المفصلية، تآكل متوسط في الغضروف، ألم متكرر وتصلب.
- المرحلة 4 (شديدة): تضييق حاد في المسافة المفصلية، فقدان كبير للغضروف، تكون نتوءات عظمية كبيرة (العظام تحتك بالعظام)، ألم شديد ومستمر، وتشوه واضح.
التشخيص الدقيق: ركيزة العلاج الفعال واستراتيجيات الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق والمبكر لخشونة الركبة أمرًا بالغ الأهمية لتحديد أفضل مسار علاجي وإبطاء تقدم المرض. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع منهج شامل ومتكامل للتشخيص، يجمع بين الخبرة السريرية الواسعة وأحدث التقنيات التصويرية.
-
التاريخ الطبي والفحص السريري (Medical History and Physical Examination):
- يبدأ التشخيص بسؤال المريض عن تاريخه المرضي، بما في ذلك طبيعة الألم (متى بدأ، ما الذي يزيده أو يخففه)، الأعراض الأخرى المصاحبة، تاريخ الإصابات السابقة، والأمراض المزمنة.
-
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق للركبة، لتقييم:
- نطاق الحركة (مدى قدرة الركبة على الثني والمد).
- وجود تورم أو احمرار.
- الاستقرار المفصلي (فحص الأربطة).
- وجود صوت طقطقة أو احتكاك عند تحريك المفصل.
- قوة العضلات المحيطة بالركبة.
- نقاط الألم عند الضغط.
-
الأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الاختبار التصويري الأكثر شيوعًا وفعالية في تشخيص خشونة الركبة.
-
على الرغم من أنها لا تُظهر الغضاريف مباشرة، إلا أنها تكشف عن العلامات المميزة للخشونة مثل:
- تضييق المسافة المفصلية (مؤشر غير مباشر على تآكل الغضروف).
- تكون النتوءات العظمية (Osteophytes).
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis).
- تكون الكيسات تحت الغضروفية (Subchondral Cysts).
- يتم أخذ صور الأشعة عادةً والمريض واقف، لتقييم مدى تضييق المسافة المفصلية تحت تأثير وزن الجسم.
-
الرنين المغناطيسي (MRI - Magnetic Resonance Imaging):
- قد يوصي الأستاذ الدكتور محمد هطيف بالرنين المغناطيسي في حالات معينة، خاصة إذا كانت الأشعة السينية غير كافية، أو إذا كان هناك اشتباه في وجود إصابات أخرى في الأنسجة الرخوة مثل تمزقات الغضروف الهلالي أو الأربطة، أو مشاكل في الغضروف المفصلي نفسه التي لا تظهر بوضوح في الأشعة السينية.
- يوفر الرنين المغناطيسي صورًا تفصيلية للغاية للغضاريف، الأوتار، الأربطة، والعظام، مما يساعد في التخطيط الدقيق للعلاج.
-
فحوصات الدم (Blood Tests):
- لا توجد فحوصات دم محددة لتشخيص خشونة الركبة، ولكن قد يطلب الدكتور هطيف بعض الفحوصات لاستبعاد أسباب أخرى لألم الركبة، مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) أو النقرس (Gout)، حيث يمكن أن تتشابه الأعراض الأولية.
بفضل هذه الأدوات التشخيصية المتكاملة، يمتلك الأستاذ الدكتور محمد هطيف القدرة على تحديد مرحلة خشونة الركبة بدقة، وتقييم مدى تأثيرها على المريض، وبالتالي وضع خطة علاجية مخصصة وفعالة تتناسب مع احتياجات كل حالة. هذا النهج الدقيق يضمن تقديم الرعاية الصحيحة في الوقت المناسب، سواء كان العلاج تحفظيًا أو جراحيًا.
استراتيجيات العلاج الشاملة: من التحفظي إلى الجراحي
يُعد علاج خشونة الركبة رحلة تتطلب صبرًا وتعاونًا بين المريض والفريق الطبي. يتبنى الأستاذ الدكتور محمد هطيف منهجًا علاجيًا متدرجًا يبدأ بالخيارات الأقل توغلًا (العلاجات التحفظية) وينتقل إلى التدخلات الجراحية فقط عندما تستنفد الخيارات الأخرى أو عندما تكون حالة المريض تستدعي ذلك بشكل مباشر. يتم تصميم كل خطة علاجية بشكل فردي، مع الأخذ في الاعتبار عمر المريض، مستوى نشاطه، شدة حالته، وتفضيلاته الشخصية.
أولاً: العلاجات التحفظية (غير الجراحية)
تهدف هذه العلاجات إلى تخفيف الألم، تقليل الالتهاب، تحسين وظيفة المفصل، وإبطاء تطور المرض.
-
تعديل نمط الحياة (Lifestyle Modification):
- إنقاص الوزن (Weight Management): يُعد هذا أحد أهم الخطوات. حتى خسارة بضعة كيلوغرامات يمكن أن تقلل بشكل كبير من الضغط على مفصل الركبة وتخفف الألم وتبطيء التآكل.
- التمارين الرياضية منخفضة التأثير (Low-Impact Exercise): مثل المشي، السباحة، ركوب الدراجات، واليوجا. هذه التمارين تقوي العضلات المحيطة بالركبة وتزيد من مرونتها دون إجهاد المفصل. يجب تجنب الأنشطة عالية التأثير مثل الجري أو القفز التي تزيد من الضغط على الركبة.
- الأجهزة المساعدة (Assistive Devices): مثل العكازات، العصي، أو دعامات الركبة (Braces) يمكن أن تساعد في تقليل الحمل على المفصل وتوفير الدعم والاستقرار أثناء المشي.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
-
يُعد العلاج الطبيعي حجر الزاوية في إدارة خشونة الركبة. يعمل أخصائي العلاج الطبيعي على تصميم برنامج تمارين مخصص يهدف إلى:
- تقوية العضلات (Strengthening Exercises): خاصة العضلة الرباعية وأوتار الركبة والعضلات المحيطة بالورك لزيادة دعم الركبة.
- تحسين المرونة ونطاق الحركة (Flexibility and Range of Motion): من خلال تمارين الإطالة والتمدد.
- تحسين التوازن والوقوف (Balance and Posture): لتقليل خطر السقوط والإصابات.
- التعليم (Education): حول الميكانيكا الصحيحة للجسم، الوضعيات، وكيفية حماية المفصل.
-
يُعد العلاج الطبيعي حجر الزاوية في إدارة خشونة الركبة. يعمل أخصائي العلاج الطبيعي على تصميم برنامج تمارين مخصص يهدف إلى:
-
الأدوية (Medications):
- مسكنات الألم المتاحة دون وصفة طبية (Over-the-Counter Pain Relievers): مثل الباراسيتامول (Acetaminophen) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs - Nonsteroidal Anti-Inflammatory Drugs): مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen)، لتخفيف الألم والالتهاب. يجب استخدامها بحذر وتحت إشراف طبي بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والكلى والقلب.
- الكريمات والمراهم الموضعية (Topical Creams and Ointments): التي تحتوي على مسكنات للألم أو مضادات للالتهاب يمكن أن توفر تخفيفًا موضعيًا.
- المكملات الغذائية (Supplements): مثل الجلوكوزامين (Glucosamine) والكوندرويتين (Chondroitin). على الرغم من أن فعاليتها لا تزال محل جدل في الأوساط العلمية، إلا أن بعض المرضى يجدون منها بعض التحسن. يجب استشارة الطبيب قبل تناولها.
-
الحقن داخل المفصل (Intra-articular Injections):
- حقن الكورتيكوستيرويدات (Corticosteroid Injections): تُحقن مباشرة في المفصل لتقليل الالتهاب وتخفيف الألم بسرعة. تأثيرها مؤقت، وعادة ما يستمر لعدة أسابيع إلى بضعة أشهر. لا ينصح بالإفراط في استخدامها بسبب الآثار الجانبية المحتملة على الغضاريف.
- حقن حمض الهيالورونيك (Hyaluronic Acid Injections - Viscosupplementation): حمض الهيالورونيك هو مكون طبيعي للسائل الزليلي في المفصل. تهدف هذه الحقن إلى استعادة لزوجة السائل المفصلي وتحسين تزييت المفصل وامتصاص الصدمات. قد توفر تخفيفًا للألم يستمر لعدة أشهر.
- حقن البلازما الغنية بالصفائح الدموية (PRP - Platelet-Rich Plasma): تتضمن هذه التقنية سحب كمية صغيرة من دم المريض، معالجتها لفصل الصفائح الدموية المركزة (التي تحتوي على عوامل نمو)، ثم حقنها في المفصل. يعتقد أنها تحفز الشفاء وتجديد الأنسجة. تُعد تقنية واعدة ولكن لا تزال الأبحاث مستمرة حول فعاليتها المثلى.
- حقن الخلايا الجذعية (Stem Cell Therapy): تُعد هذه التقنية من أحدث وأكثر الخيارات الواعدة قيد البحث، وتتضمن حقن الخلايا الجذعية (المستخرجة عادة من دهون المريض أو نخاع العظم) في المفصل. يُعتقد أنها تمتلك القدرة على تجديد الغضاريف وتقليل الالتهاب. لا تزال تُعتبر تجريبية إلى حد كبير في علاج خشونة الركبة وتحتاج إلى مزيد من الدراسات لتحديد فعاليتها وسلامتها على المدى الطويل.
الجدول 1: مقارنة بين خيارات الحقن داخل المفصل لعلاج خشونة الركبة
| نوع الحقن | المادة المحقونة | الهدف الرئيسي | مدة التأثير المتوقعة | مميزات | عيوب/اعتبارات |
|---|---|---|---|---|---|
| الكورتيكوستيرويدات | مشتقات الكورتيزون | تخفيف الالتهاب وتسكين الألم | أسابيع إلى أشهر | تأثير سريع ومضاد للالتهاب فعال. | تأثير مؤقت، قد يضر بالغضروف مع الحقن المتكرر، ارتفاع سكر الدم مؤقت. |
| حمض الهيالورونيك | مادة هلامية طبيعية | تزييت المفصل، امتصاص الصدمات، تحسين مرونة السائل المفصلي | أشهر قليلة إلى 6 أشهر | لا تسبب تلفًا للغضاريف، تأثير طويل الأمد نسبيًا لبعض المرضى. | تأثير أبطأ من الكورتيزون، قد لا يستفيد الجميع منها. |
| البلازما الغنية بالصفائح الدموية (PRP) | عوامل نمو من دم المريض | تحفيز الشفاء، تقليل الالتهاب | أشهر إلى سنة | علاج بيولوجي طبيعي من جسم المريض، قد يساعد في تجديد الأنسجة. | لا تزال تحت الدراسة المكثفة، التكلفة أعلى، قد لا تكون مناسبة لجميع الحالات. |
| الخلايا الجذعية | خلايا جذعية من جسم المريض (دهون/نخاع) | تجديد الغضروف، تقليل الالتهاب، إصلاح الأنسجة | متغير (طويل الأمد محتمل) | إمكانية تجديد الأنسجة التالفة، علاج واعد للحالات المتقدمة. | تجريبية، التكلفة عالية جدًا، تحتاج إلى مزيد من الأبحاث حول الفعالية طويلة الأمد والسلامة. |
ثانياً: التدخلات الجراحية: متى تكون ضرورية؟
يلجأ الأستاذ الدكتور محمد هطيف إلى الخيارات الجراحية عندما تفشل العلاجات التحفظية في تخفيف الأعراض وتحسين جودة حياة المريض، أو عندما تكون حالة الركبة متقدمة جدًا وتستدعي تدخلًا مباشرًا. بفضل خبرته الواسعة التي تتجاوز العقدين، واستخدامه لأحدث التقنيات مثل المناظير 4K والجراحة الميكروسكوبية واستبدال المفاصل، يضمن الدكتور هطيف تقديم أعلى مستويات الرعاية الجراحية.
-
تنظير المفصل (Arthroscopy):
- الوصف: هي جراحة طفيفة التوغل يتم فيها إدخال أنبوب رفيع مزود بكاميرا (منظار المفصل) وأدوات جراحية صغيرة عبر شقوق صغيرة جدًا في الركبة. تُعرض صور المفصل على شاشة عالية الدقة 4K، مما يمنح الجراح رؤية واضحة ومكبرة.
- دواعي الاستخدام: في حالات خشونة الركبة الخفيفة إلى المعتدلة، يمكن استخدام تنظير المفصل لإزالة شظايا الغضروف الممزقة، تسوية أسطح الغضروف الخشنة (Debridement)، أو إزالة النتوءات العظمية الصغيرة التي تعيق الحركة. يمكن للدكتور هطيف أيضًا إصلاح تمزقات الغضروف الهلالي المصاحبة للخشونة إن وجدت.
- ميزات التقنية: يتميز الدكتور هطيف بمهارته في استخدام المناظير 4K، مما يوفر له دقة غير مسبوقة في التشخيص والعلاج داخل المفصل، ويقلل من فترة التعافي للمريض.
-
قطع العظم (Osteotomy):
- الوصف: تتضمن هذه الجراحة قطع جزء صغير من عظم الفخذ أو القصبة، وإعادة محاذاة العظام لتغيير توزيع الوزن على مفصل الركبة. الهدف هو نقل الحمل من الجزء المتآكل من المفصل إلى الجزء السليم.
- دواعي الاستخدام: تُستخدم عادةً للمرضى الأصغر سنًا (أقل من 60 عامًا) الذين يعانون من خشونة الركبة في جزء واحد فقط من المفصل (Unicompartmental OA) ولديهم تشوه في محاذاة الساق (مثل تقوس الساق إلى الداخل أو الخارج).
- الهدف: تأخير الحاجة إلى استبدال مفصل الركبة الكلي.
-
استبدال المفصل (Arthroplasty): تُعد هذه الجراحات هي الحل النهائي والفعال لخشونة الركبة الشديدة التي لا تستجيب للعلاجات الأخرى، وتُعتبر من أبرز التخصصات التي يتفوق فيها الأستاذ الدكتور محمد هطيف.
-
استبدال جزئي للركبة (Partial Knee Replacement - Unicompartmental Arthroplasty):
- الوصف: يتم استبدال الجزء التالف فقط من مفصل الركبة (عادة الجزء الداخلي أو الخارجي)، مع الحفاظ على الأجزاء السليمة من المفصل والغضاريف والأربطة.
- دواعي الاستخدام: للمرضى الذين يعانون من خشونة الركبة في جانب واحد فقط من المفصل، ولديهم أربطة سليمة ووظيفة جيدة للركبة بشكل عام.
- الميزات: تعافي أسرع، ألم أقل بعد الجراحة، نطاق حركة طبيعي أكثر من الاستبدال الكلي، ويسمح بالاحتفاظ بالعظام الطبيعية قدر الإمكان.
-
استبدال كلي للركبة (Total Knee Replacement - Total Knee Arthroplasty):
- الوصف: تُعتبر هذه الجراحة من الإجراءات الكبرى وتُعد حلاً جذريًا وفعالاً لخشونة الركبة المتقدمة. يتم فيها إزالة الأسطح التالفة من عظم الفخذ والقصبة والرضفة واستبدالها بمكونات معدنية وبلاستيكية متينة مصممة لتقليد حركة الركبة الطبيعية.
- دواعي الاستخدام: للمرضى الذين يعانون من خشونة ركبة شديدة ومنتشرة في جميع أجزاء المفصل، وتسبب لهم ألمًا مزمنًا وإعاقة كبيرة في الأنشطة اليومية، ولم يستفيدوا من العلاجات التحفظية.
-
خبرة الدكتور هطيف: يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة ومهارة فائقة في جراحات استبدال مفصل الركبة الكلي، ويستخدم أحدث المواد الجراحية والتقنيات لضمان أفضل النتائج للمرضى، مع التركيز على استعادة الوظيفة الكاملة وتخفيف الألم بشكل دائم.
-
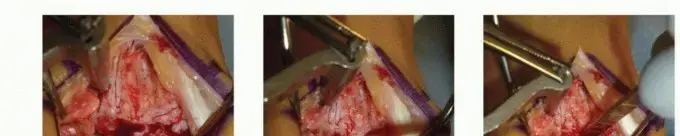
خطوات عملية استبدال الركبة الكلي (تبسيط للإيضاح):
- التحضير والتخدير: يتم تخدير المريض (عادة تخدير نصفي مع مهدئ أو تخدير عام).
- الشق الجراحي: يتم عمل شق بطول حوالي 15-20 سم في مقدمة الركبة.
- إزالة الأسطح التالفة: يتم سحب الرضفة جانبًا، ثم يستخدم الجراح أدوات دقيقة لإزالة الأسطح الغضروفية والعظمية التالفة من نهاية عظم الفخذ وأعلى عظم القصبة.
- تركيب المكونات المعدنية: يتم وضع مكون معدني على نهاية عظم الفخذ ومكون معدني آخر على قمة عظم القصبة، ويتم تثبيتهما عادةً باستخدام إسمنت عظمي خاص.
- إدخال البطانة البلاستيكية: توضع بطانة بلاستيكية عالية الجودة (البولي إيثيلين) بين المكونين المعدنيين لتكون بمثابة غضروف اصطناعي يسمح بانزلاق سلس بين الأسطح.
- معالجة الرضفة: في معظم الحالات، يتم أيضًا تسطيح السطح الخلفي للرضفة وتثبيت زر بلاستيكي صغير عليها لتحسين حركتها.
- الموازنة والاختبار: يقوم الجراح بموازنة الأربطة والتأكد من استقرار المفصل الاصطناعي ونطاق حركته.
- الإغلاق: يتم إغلاق الشقوق الجراحية بالخياطة أو الدبابيس.
-
الجدول 2: مقارنة بين أنواع الجراحات لعلاج خشونة الركبة
| نوع الجراحة | الهدف الرئيسي | دواعي الاستخدام الرئيسية | مميزات | عيوب/اعتبارات | فترة التعافي التقديرية (للأنشطة اليومية) |
|---|---|---|---|---|---|
| تنظير المفصل (Arthroscopy) | تنظيف المفصل، إصلاح أضرار الأنسجة الرخوة | خشونة خفيفة-معتدلة، تمزقات غضروفية | طفيفة التوغل، شقوق صغيرة، تعافي سريع نسبيًا، رؤية دقيقة (4K) | لا تعالج التآكل الكبير، قد يكون التأثير مؤقتًا. | بضعة أسابيع |
| قطع العظم (Osteotomy) | إعادة توزيع الحمل، تصحيح المحاذاة | خشونة أحادية الجانب، مرضى أصغر سنًا، تشوه | يحافظ على المفصل الطبيعي، يؤخر الحاجة للاستبدال الكلي. | جراحة كبرى، فترة تعافي أطول، قد لا تكون فعالة على المدى الطويل. | 3-6 أشهر |
| استبدال جزئي للركبة | استبدال الجزء التالف فقط | خشونة أحادية الجانب محددة | أقل توغلًا من الكلي، تعافي أسرع، احتفاظ بأنسجة طبيعية | لا تناسب جميع الحالات، قد تحتاج إلى استبدال كلي لاحقًا. | 1-3 أشهر |
| استبدال كلي للركبة | استبدال جميع أسطح المفصل التالفة | خشونة شديدة ومنتشرة، ألم مزمن | تخفيف فعال للألم، استعادة كبيرة للوظيفة، نتائج طويلة الأمد. | جراحة كبرى، فترة تعافي أطول، مخاطر جراحية أعلى، قد يكون نطاق الحركة أقل من الطبيعي. | 3-6 أشهر (للعودة للأنشطة الكاملة) |
التأهيل بعد الجراحة: طريقك للتعافي الكامل
جراحة الركبة، سواء كانت تنظيرًا أو استبدالاً كليًا، هي مجرد بداية لرحلة التعافي. يُعد برنامج التأهيل والعلاج الطبيعي الدقيق والمكثف هو المفتاح لاستعادة القوة، المرونة، ونطاق الحركة الكامل للمفصل، وتحقيق أفضل النتائج طويلة الأمد. يحرص الأستاذ الدكتور محمد هطيف وفريقه الطبي على وضع خطة تأهيل مخصصة لكل مريض، تبدأ مباشرة بعد الجراحة وتستمر لعدة أسابيع أو أشهر.
مراحل التأهيل بعد الجراحة:
-
الفترة المباشرة بعد الجراحة (الأيام الأولى):
- إدارة الألم: يتم التحكم في الألم باستخدام المسكنات لتمكين المريض من البدء في الحركة.
- التحكم في التورم: استخدام الثلج والضغط والرفع للركبة لتقليل التورم والالتهاب.
- الحركة المبكرة: يشجع المريض على تحريك مفصل الكاحل والقدم لتحسين الدورة الدموية. قد يتم استخدام جهاز الحركة السلبية المستمرة (CPM) لتحريك الركبة بلطف.
- الوقوف والمشي المبكر: بمساعدة أخصائي العلاج الطبيعي وباستخدام المشاية أو العكازات، يتم تشجيع المريض على الوقوف والمشي لمسافات قصيرة في أسرع وقت ممكن.
-
المرحلة المبكرة من التأهيل (الأسابيع 1-6):
- استعادة نطاق الحركة: التركيز على تمارين لثني ومد الركبة بشكل تدريجي ومسيطر، غالبًا بمساعدة أخصائي العلاج الطبيعي.
- تقوية العضلات: البدء بتمارين خفيفة لتقوية العضلات الرباعية وأوتار الركبة وعضلات الساق، مثل الانقباضات المتساوية للعضلات (Isometric exercises).
- تقليل الألم والتورم: الاستمرار في تطبيق الثلج ورفع الساق عند الراحة.
- تحسين المشي: التدرب على المشي الصحيح وتقليل الاعتماد على الأجهزة المساعدة.
-
المرحلة المتوسطة من التأهيل (الأسابيع 6-12):
- تكثيف تمارين القوة: الانتقال إلى تمارين تقوية أكثر تقدمًا باستخدام الأوزان الخفيفة أو الأربطة المقاومة.
- تحسين المرونة: مواصلة تمارين الإطالة لزيادة مرونة المفصل.
- تمارين التوازن والوقوف: دمج تمارين تهدف إلى تحسين التوازن والاستقرار.
- العودة إلى الأنشطة اليومية: البدء في العودة التدريجية إلى الأنشطة اليومية العادية، مثل القيادة وصعود الدرج.
-
المرحلة المتقدمة من التأهيل (بعد 3 أشهر وما بعدها):
- العودة إلى الأنشطة الكاملة: تدريب خاص للعودة إلى الأنشطة الرياضية أو المهنية المحددة، مع التركيز على التقنيات الصحيحة لحماية المفصل.
- التمارين المستمرة: تعليم المريض برنامج تمارين منزلية منتظمة للحفاظ على القوة والمرونة على المدى الطويل.
- الوقاية من المضاعفات: التثقيف حول أهمية الحفاظ على وزن صحي وتجنب الأنشطة التي قد تعرض الركبة للإجهاد المفرط.
أهمية الالتزام ببرنامج التأهيل:
- تسريع التعافي: الالتزام الجاد بالتمارين يسرّع من استعادة الوظيفة.
- تحسين النتائج: يضمن أفضل نتائج ممكنة من الجراحة، ويقلل من خطر التيبس أو ضعف العضلات.
- الوقاية من المضاعفات: يساعد في تقليل خطر المضاعفات مثل تيبس المفصل (Arthrofibrosis) أو عدم الاستقرار.
- زيادة جودة الحياة: يُمكّن المريض من العودة إلى الأنشطة التي يحبها ويستعيد استقلاليته.
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أن نجاح الجراحة يعتمد بنسبة 50% على مهارة الجراح و50% على التزام المريض ببرنامج التأهيل. فريق الدكتور هطيف يعمل جنبًا إلى جنب مع أخصائيي العلاج الطبيعي لضمان حصول كل مريض على الدعم والتوجيه اللازمين طوال رحلة التعافي.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف: شهادات حية على التميز الطبي
يفتخر الأستاذ الدكتور محمد هطيف، بخبرته التي تزيد عن 20 عامًا في مجال جراحة العظام، بكونه من أوائل الأطباء في اليمن الذين طبقوا أحدث التقنيات الجراحية مثل الجراحة الميكروسكوبية، المناظير 4K، وجراحات استبدال المفاصل. إن التزامه بالصدق الطبي، وحرصه على استخدام أفضل الممارسات العلاجية المتاحة عالميًا، قد أثمر عن قصص نجاح عديدة غيّرت حياة الكثير من المرضى نحو الأفضل. إليكم بعض هذه القصص، التي تعكس الكفاءة العالية والرعاية المتفانية التي يقدمها الدكتور هطيف:
قصة 1: استعادة خطوات الشباب بعد سنوات من الألم - حالة "أحمد" (65 عامًا)
كان السيد أحمد يعاني من خشونة شديدة في كلتا الركبتين، وصلت إلى المرحلة الرابعة، مما جعله بالكاد يستطيع المشي بضع خطوات دون ألم مبرح. لقد جرب كل أنواع العلاجات التحفظية، من الحقن إلى العلاج الطبيعي، لكن الألم ظل مسيطرًا، وحرمه من أبسط متع الحياة مثل الصلاة في المسجد أو قضاء الوقت مع أحفاده. بعد استشارة العديد من الأطباء، نصحه الجميع بضرورة استبدال مفصل الركبة الكلي.
عندما زار الأستاذ الدكتور محمد هطيف، وجد فيه الصدق الطبي والخبرة العميقة التي طمأنته. بعد تقييم دقيق وشامل لحالة أحمد، أوضح الدكتور هطيف بوضوح مسار الجراحة والتوقعات الواقعية. أجرى الدكتور هطيف عملية استبدال مفصل الركبة الكلي للساق اليمنى أولاً باستخدام أحدث تقنيات جراحات استبدال المفاصل. كانت العملية ناجحة بشكل باهر، وبدأ أحمد برنامج التأهيل المكثف. في غضون أسابيع قليلة، شعر بتحسن كبير. وبعد بضعة أشهر، أجرى الدكتور هطيف العملية الثانية للركبة اليسرى بنفس الدقة والمهارة.
اليوم، يمشي أحمد بثقة، ويستطيع الصلاة واقفًا، ويعود إلى حياته الطبيعية بالكامل. يقول أحمد بابتسامة: "لم أكن لأصدق أنني سأعود للمشي هكذا مرة أخرى. الأستاذ الدكتور محمد هطيف أعاد لي شبابي وحياتي. خبرته وأمانته لا تقدر بثمن."
قصة 2: نهاية آلام الركبة المزمنة وتألق المناظير 4K - حالة "سارة" (40 عامًا)
السيدة سارة، شابة في الأربعينات من عمرها، كانت رياضية نشيطة، لكنها بدأت تعاني من ألم مزمن وتورم في ركبتها اليمنى بعد إصابة قديمة. التشخيص الأولي أظهر خشونة في مرحلتها المتوسطة مع تمزق في الغضروف الهلالي. كانت سارة تخشى الجراحة المفتوحة وتأثيرها على نمط حياتها النشط.
بعد البحث، وصلت سارة إلى عيادة الأستاذ الدكتور محمد هطيف. شرح الدكتور هطيف لسارة أن حالتها يمكن علاجها بكفاءة عالية باستخدام تنظير المفصل بتقنية 4K الحديثة، والتي تتيح رؤية واضحة ودقيقة لأدق تفاصيل المفصل. وبالفعل، أجرى الدكتور هطيف عملية تنظير الركبة لسارة، حيث قام بإزالة الجزء التالف من الغضروف الهلالي وتنظيف بعض الأنسجة المتآكلة، كل ذلك من خلال شقين صغيرين جدًا.
كانت فترة التعافي سريعة ومدهشة. في غضون أيام قليلة، تمكنت سارة من المشي، وعادت إلى ممارسة أنشطتها اليومية بشكل تدريجي. اليوم، تمارس سارة الرياضة التي تحبها بدون ألم. تشكر سارة الدكتور هطيف قائلة: "لقد أنقذ الدكتور هطيف مسيرتي الرياضية وأعاد لي ثقتي في الحركة. دقة المناظير 4K وخبرته كانت هي الفارق الحاسم."
قصة 3: الأمل يتجدد بفضل الجراحة الميكروسكوبية - حالة "فاطمة" (55 عامًا)
السيدة فاطمة كانت تعاني من آلام في الركبة تزداد سوءًا مع كل حركة، إلى جانب ضعف كبير في عضلات الساق. شخصت حالتها على أنها خشونة في الركبة معقدة أثرت على توازنها وقدرتها على الوقوف لفترات طويلة. كانت مترددة بشأن الجراحة بسبب مخاوفها من المضاعفات وطول فترة التعافي.
عند استشارة الأستاذ الدكتور محمد هطيف، طمأنها بأسلوبه المهني ووضوحه في شرح الخيارات. قرر الدكتور هطيف أن الاستبدال الجزئي للركبة سيكون الخيار الأمثل لفاطمة، حيث أن الخشونة كانت تتركز في جانب واحد من المفصل. وقد استخدم في العملية الجراحة الميكروسكوبية التي يتقنها، والتي تسمح بدقة متناهية وحماية أكبر للأنسجة السليمة.
كانت الجراحة موفقة، وساعد نهج الدكتور هطيف في الجراحة الميكروسكوبية على تقليل النزيف وتسريع عملية الشفاء. بفضل برنامج التأهيل المصمم خصيصًا لها، استعادت فاطمة قوتها وتوازنها تدريجيًا. بعد بضعة أشهر، عادت لتمارس حياتها بشكل طبيعي، وقد زال عنها الألم الذي عانت منه لسنوات. تقول فاطمة: "بفضل الله ثم بفضل الدكتور هطيف، لم أعد أشعر بأي ألم في ركبتي. لقد كان طبيباً محترفاً وأميناً، وأنا ممتنة جداً لما فعله لي."
هذه القصص ليست مجرد حكايات، بل هي شواهد حية على مستوى التميز الطبي الذي يقدمه الأستاذ الدكتور محمد هطيف في جراحة العظام، مدعومًا بالعلم والخبرة والتقنيات الحديثة، والالتزام الراسخ بتحسين حياة مرضاه.
الوقاية من خشونة الركبة: خطوات استباقية لصحة مفاصلك
على الرغم من أن خشونة الركبة ترتبط بالتقدم في العمر، إلا أن هناك العديد من الخطوات الوقائية التي يمكن اتخاذها لتقليل خطر الإصابة بها أو إبطاء تطورها بشكل كبير. إن تبني نمط حياة صحي واتخاذ قرارات واعية يمكن أن يحمي مفاصلك لسنوات طويلة.
-
حافظ على وزن صحي (Maintain a Healthy Weight):
- إنقاص الوزن هو أهم خطوة وقائية. كل كيلوغرام إضافي يزيد من الضغط على الركبتين عدة مرات عند المشي أو صعود الدرج. الحفاظ على مؤشر كتلة الجسم (BMI) ضمن المعدل الطبيعي يقلل بشكل كبير من الإجهاد على مفصل الركبة ويحمي الغضاريف.
-
مارس التمارين الرياضية بانتظام وبشكل صحيح (Exercise Regularly and Correctly):
- تقوية العضلات: ركز على تمارين تقوية عضلات الفخذ الأمامية (العضلة الرباعية) والخلفية (أوتار الركبة)، وكذلك عضلات المؤخرة والساقين. العضلات القوية توفر دعمًا أكبر للركبة وتحميها من الصدمات.
- تمارين المرونة: قم بتمارين الإطالة بانتظام للحفاظ على مرونة المفاصل ونطاق حركتها.
- اختر الأنشطة المناسبة: تفضل التمارين منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات، اليوجا، والبيلاتس. تجنب الأنشطة التي تتضمن قفزًا متكررًا أو جريًا عالي التأثير إذا كنت تعاني من آلام في الركبة.
- التقنية الصحيحة: تأكد من ممارسة التمارين بالتقنية الصحيحة لتجنب إجهاد المفصل. يمكن لاستشارة أخصائي علاج طبيعي أن تكون مفيدة.
-
احمِ مفاصلك من الإصابات (Protect Your Joints from Injuries):
- ارتدِ الأحذية المناسبة والمبطنة جيدًا التي توفر الدعم الكافي لقدميك وركبتيك.
- استخدم معدات الحماية المناسبة عند ممارسة الرياضات التي تحمل خطر الإصابة (مثل واقيات الركبة).
- تجنب الوقوع واحرص على بيئة آمنة في المنزل.
- تعامل مع الإصابات فورًا وبالشكل الصحيح. أي إصابة في الركبة، حتى لو بدت بسيطة، يجب أن تُعالج من قبل أخصائي لمنع تطور مشاكل طويلة الأمد.
-
اتبع نظامًا غذائيًا صحيًا ومتوازنًا (Follow a Healthy, Balanced Diet):
- النظام الغذائي الغني بالفواكه والخضروات، الغني بمضادات الأكسدة، يمكن أن يقلل من الالتهاب في الجسم.
- الأحماض الدهنية أوميغا 3 الموجودة في الأسماك الدهنية والمكسرات والبذور، لها خصائص مضادة للالتهاب.
- قلل من الأطعمة المصنعة والسكريات المضافة التي يمكن أن تزيد من الالتهاب.
-
الاستماع إلى جسدك والراحة عند الحاجة (Listen to Your Body and Rest When Needed):
- لا تتجاهل الألم. إذا شعرت بألم في الركبة، فامنحها قسطًا من الراحة وقم بتعديل أنشطتك.
- تجنب الأنشطة التي تزيد الألم.
-
التدخل المبكر للمشاكل (Early Intervention for Problems):
- إذا بدأت تشعر بألم مستمر في الركبة أو تصلب، لا تنتظر. استشر أخصائي العظام مثل الأستاذ الدكتور محمد هطيف لتقييم حالتك مبكرًا. التشخيص والعلاج المبكر لأي مشكلة في الركبة يمكن أن يمنع تفاقمها ويقلل من خطر تطور الخشونة.
العيش مع خشونة الركبة: إدارة الألم وتحسين جودة الحياة
حتى لو كنت تعاني بالفعل من خشونة الركبة، فإن الهدف ليس فقط إبطاء تقدمها، بل هو أيضًا إدارة الأعراض بفعالية وتحسين جودة حياتك اليومية. مع التوجيه الصحيح والرعاية الطبية، يمكن للمرضى أن يعيشوا حياة نشطة ومُرضية.
-
إدارة الألم المزمن (Managing Chronic Pain):
- خطط لمسكنات الألم: ناقش مع طبيبك خطة إدارة الألم التي قد تتضمن الأدوية المتاحة دون وصفة طبية، الأدوية الموصوفة، أو الحقن.
- الكمادات الساخنة والباردة: يمكن أن تساعد الكمادات الساخنة في تخفيف التصلب، بينما تخفف الكمادات الباردة من التورم والألم الحاد.
- العلاج الطبيعي: برنامج العلاج الطبيعي المنتظم لا يقوي العضلات فحسب، بل يمكن أن يوفر أيضًا استراتيجيات لتخفيف الألم.
-
الحفاظ على النشاط البدني (Staying Physically Active):
- استمر في ممارسة التمارين منخفضة التأثير التي ذكرت سابقًا. النشاط البدني المنتظم يحافظ على مرونة المفاصل ويقوي العضلات المحيطة، حتى لو كانت الحركة محدودة.
- التوقف عن الحركة تمامًا قد يؤدي إلى تفاقم التصلب وضعف العضلات.
-
استخدام الأجهزة المساعدة (Using Assistive Devices):
- قد تساعد العصا، العكازات، أو المشاية في تقليل الضغط على الركبة المؤلمة وتحسين الاستقرار والمشي.
- دعامات الركبة (Braces) يمكن أن توفر دعمًا إضافيًا وتساعد في تخفيف الألم عن طريق إعادة توزيع الضغط على المفصل.
-
تعديل الأنشطة اليومية (Modifying Daily Activities):
- تجنب الأوضاع المجهدة: قلل من فترات الوقوف الطويلة، وتجنب القرفصاء أو الجلوس بوضعيات تضغط على الركبة.
- استخدم الكراسي المرتفعة: تجنب الكراسي المنخفضة التي تتطلب جهدًا كبيرًا للوقوف منها.
- ركب مقابض للحمام: يمكن أن تساعد في تسهيل استخدام المرحاض وتقليل خطر السقوط.
- استخدم مصعدًا بدلاً من الدرج: إذا كان ذلك متاحًا، خاصة في الأيام التي يكون فيها الألم شديدًا.
-
التثقيف والدعم (Education and Support):
- تعلم قدر الإمكان عن خشونة الركبة وكيفية إدارتها.
- الانضمام إلى مجموعات الدعم أو التحدث مع الآخرين الذين يعانون من نفس الحالة يمكن أن يوفر الدعم العاطفي والنفسي.
-
التعاون مع فريقك الطبي (Working with Your Medical Team):
- حافظ على مواعيد المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف لتقييم تقدم حالتك وتعديل خطة العلاج حسب الحاجة.
- كن صريحًا بشأن مستوى الألم وأي صعوبات تواجهها.
إن العيش مع خشونة الركبة ليس بالضرورة يعني التخلي عن الحياة النشطة والمُرضية. بالنهج الصحيح، يمكن إدارة الأعراض بفعالية والاستمرار في الاستمتاع بالحياة.
الأسئلة الشائعة (FAQ) حول خشونة الركبة
بصفتي الأستاذ الدكتور محمد هطيف، أقدم لكم إجابات مفصلة لأكثر الأسئلة شيوعًا حول خشونة الركبة، لمساعدتكم على فهم حالتكم بشكل أفضل واتخاذ قرارات مستنيرة.
1. ما الفرق الرئيسي بين خشونة الركبة (Osteoarthritis) والتهاب المفاصل الروماتويدي (Rheumatoid Arthritis)؟
خشونة الركبة (Osteoarthritis):
هي حالة تنكسية تنتج عن تآكل الغضروف المفصلي مع مرور الوقت والاستخدام، غالبًا ما ترتبط بالتقدم في العمر أو الإصابات السابقة. تؤثر عادةً على مفصل واحد أو عدد قليل من المفاصل، وتتطور ببطء، وتزداد الأعراض مع النشاط. لا تُعد مرضًا مناعيًا ذاتيًا.
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis):
هو مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي للجسم بطانة المفاصل، مما يؤدي إلى التهاب وتورم وألم وتلف الغضروف والعظام. يؤثر عادةً على مفاصل متعددة في كلا الجانبين من الجسم بشكل متماثل، ويُصاحب بتصلب صباحي طويل الأمد وأعراض جهازية (مثل التعب والحمى).
2. هل يمكن أن يؤثر النظام الغذائي على خشونة الركبة؟
نعم، يمكن أن يلعب النظام الغذائي دورًا مهمًا. النظام الغذائي الصحي الغني بالفواكه والخضروات والحبوب الكاملة والبروتينات الخالية من الدهون يمكن أن يساعد في:
*
التحكم في الوزن:
وهو عامل أساسي في تقليل الضغط على الركبتين.
*
تقليل الالتهاب:
بعض الأطعمة مثل الأسماك الدهنية (أوميغا 3)، المكسرات، البذور، والخضروات الورقية الخضراء لها خصائص مضادة للالتهاب.
*
تجنب الأطعمة المسببة للالتهاب:
مثل الأطعمة المصنعة، السكريات المضافة، والدهون المشبعة يمكن أن تزيد الالتهاب في الجسم.
3. هل المكملات الغذائية مثل الجلوكوزامين والكوندرويتين فعالة في علاج خشونة الركبة؟
فعالية الجلوكوزامين والكوندرويتين لا تزال محل نقاش في المجتمع الطبي. بعض الدراسات أظهرت تحسنًا طفيفًا في الألم والوظيفة لبعض المرضى، بينما لم تجد دراسات أخرى أي تأثير كبير. بشكل عام، تُعتبر آمنة لمعظم الناس، ولكن يجب استشارة طبيبك قبل البدء بتناولها، خاصة إذا كنت تعاني من حالات طبية أخرى أو تتناول أدوية معينة.
4. متى يجب أن أرى الطبيب إذا كنت أعاني من ألم في الركبة؟
يجب عليك استشارة طبيب العظام مثل الأستاذ الدكتور محمد هطيف إذا كنت تعاني من:
* ألم مستمر أو متفاقم في الركبة.
* تصلب صباحي يستمر لأكثر من 30 دقيقة.
* تورم أو احمرار حول المفصل.
* صعوبة في ثني أو مد الركبة بالكامل.
* شعور بأن الركبة "تثنى" أو لا تحمل الوزن.
* أي ألم يؤثر على أنشطتك اليومية أو يوقظك من النوم.
5. هل التمارين الرياضية آمنة مع خشونة الركبة؟ وما هي أفضل أنواعها؟
نعم، التمارين الرياضية مهمة جدًا وآمنة بل ضرورية لمرضى خشونة الركبة، ولكن يجب أن تكون مناسبة لحالتك. أفضل أنواع التمارين هي:
*
التمارين منخفضة التأثير:
المشي، السباحة، ركوب الدراجات الثابتة أو الهوائية، اليوجا، التاي تشي.
*
تمارين التقوية:
لتقوية عضلات الفخذ الأمامية والخلفية وعضلات المؤخرة لزيادة دعم الركبة.
*
تمارين المرونة والإطالة:
للحفاظ على نطاق الحركة.
يجب دائمًا استشارة طبيبك أو أخصائي العلاج الطبيعي قبل البدء بأي برنامج رياضي جديد.
6. ما هو وقت التعافي المتوقع بعد عملية استبدال الركبة بالكامل؟
يختلف وقت التعافي من شخص لآخر، ولكنه عادة ما يستغرق عدة أشهر:
*
المستشفى:
2-4 أيام بعد الجراحة.
*
الأسابيع الأولى:
الحاجة إلى المشاية أو العكازات، وألم يمكن التحكم فيه بالمسكنات.
*
1-3 أشهر:
البدء في المشي بشكل مستقل، العودة إلى الأنشطة الخفيفة.
*
3-6 أشهر:
استعادة معظم القوة ونطاق الحركة، العودة إلى معظم الأنشطة اليومية.
*
سنة كاملة:
الوصول إلى الشفاء الكامل والنتائج النهائية للعملية.
الالتزام ببرنامج العلاج الطبيعي هو المفتاح لتعافٍ سريع وناجح.
7. هل يمكن الشفاء التام من خشونة الركبة؟
لا يوجد "شفاء" تام لخشونة الركبة بمعنى عكس الضرر الذي حدث للغضروف. ومع ذلك، يمكن للعلاجات المتاحة، سواء كانت تحفظية أو جراحية (مثل استبدال المفصل)، أن تقلل الألم بشكل كبير، وتستعيد الوظيفة، وتحسن جودة الحياة بشكل فعال، مما يجعل المريض يشعر وكأنه "شفي" من الأعراض. الهدف هو إدارة الحالة وتحسين نوعية الحياة إلى أقصى حد ممكن.
8. ما هي مخاطر جراحة الركبة (خاصة استبدال الركبة)؟
مثل أي عملية جراحية كبرى، تحمل جراحة استبدال الركبة بعض المخاطر المحتملة، على الرغم من أن نسبة حدوثها منخفضة مع الجراحين ذوي الخبرة مثل الأستاذ الدكتور محمد هطيف. وتشمل:
*
العدوى:
في المفصل أو الجرح.
*
جلطات الدم:
في الساق (DVT) أو الرئة (Pulmonary Embolism).
*
تلف الأعصاب أو الأوعية الدموية:
نادر.
*
تيبس المفصل:
عدم استعادة نطاق الحركة الكامل.
*
تآكل أو ارتخاء مكونات المفصل الاصطناعي:
على المدى الطويل، مما قد يستدعي جراحة مراجعة.
*
استمرار الألم:
في بعض الحالات النادرة.
يتم اتخاذ إجراءات وقائية صارمة لتقليل هذه المخاطر.
9. كم مرة يمكنني الحصول على حقن في الركبة؟ وهل هي آمنة على المدى الطويل؟
يعتمد عدد مرات الحقن على نوع الحقن:
*
الكورتيكوستيرويدات:
يوصى بتجنب الحقن المتكرر جدًا (لا تزيد عادة عن 3-4 حقن في السنة) في نفس المفصل بسبب خطر إضعاف الغضاريف والأوتار.
*
حمض الهيالورونيك:
تُعطى عادة كسلسلة من 3-5 حقن على مدى بضعة أسابيع، أو حقنة واحدة مكثفة. يمكن تكرار العلاج بعد 6 أشهر إلى سنة حسب الاستجابة.
*
PRP والخلايا الجذعية:
لا توجد إرشادات واضحة بشأن عدد مرات الحقن، حيث لا تزال الأبحاث جارية.
يجب أن يتم تحديد جدول الحقن دائمًا بواسطة طبيب العظام المختص لضمان السلامة والفعالية.
10. ما هي التقنيات المتقدمة التي يستخدمها الأستاذ الدكتور محمد هطيف في علاج خشونة الركبة؟
يُعرف الأستاذ الدكتور محمد هطيف بكونه رائدًا في استخدام أحدث التقنيات لتقديم أفضل رعاية لمرضاه:
*
المناظير 4K:
يستخدم الدكتور هطيف هذه التقنية المتقدمة في جراحات تنظير المفصل لضمان رؤية فائقة الدقة داخل المفصل، مما يسمح بإجراء تشخيص وعلاج أدق بأقل تدخل جراحي ممكن.
*
الجراحة الميكروسكوبية (Microsurgery):
في بعض الحالات، وخاصة في الإصابات المعقدة أو عمليات استبدال المفاصل الدقيقة، يستخدم الدكتور هطيف الجراحة الميكروسكوبية التي تزيد من دقة الإجراء وتحمي الأنسجة المحيطة.
*
جراحات استبدال المفاصل (Arthroplasty):
يتمتع بخبرة واسعة في جراحات استبدال الركبة الجزئي والكلي، باستخدام أحدث الغرسات والمواد الحيوية عالية الجودة لضمان نتائج طويلة الأمد وممتازة.
*
التقييم التشخيصي الشامل:
يعتمد على أحدث وسائل التشخيص التصويري (MRI، X-ray) بالإضافة إلى الفحص السريري الدقيق لوضع خطة علاجية مخصصة لكل مريض بناءً على مبدأ الصدق الطبي.
إخلاء مسؤولية:
يتم توفير هذه المعلومات كخدمة تعليمية وليس الغرض منها أن تكون بمثابة نصيحة طبية محددة أو بديلاً عنها. يجب على أي شخص يسعى للحصول على مشورة أو مساعدة محددة لجراحة العظام أن يستشير جراح العظام الخاص به. يُعد الأستاذ الدكتور محمد هطيف جراح عظام مؤهلاً ولديه خبرة واسعة، ويسعده تقديم استشارات شخصية لتقييم حالتك وتقديم أفضل توصيات العلاج لك.
خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
مواضيع أخرى قد تهمك