التهاب المفاصل التنكسي في الركبة: دليل شامل للعلاج والوقاية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب المفاصل التنكسي في الركبة هو تآكل تدريجي للغضروف المفصلي، مما يسبب احتكاك العظام وألمًا شديدًا وتيبسًا وصعوبة في الحركة. يحدث غالبًا بسبب التقدم في العمر أو الإصابات، ويُعالج بتحسين نمط الحياة، الأدوية، العلاج الطبيعي، أو الجراحة لاستبدال المفصل.
الخلاصة الطبية: التهاب المفاصل التنكسي في الركبة هو تآكل تدريجي للغضروف المفصلي، مما يسبب احتكاك العظام وألمًا شديدًا وتيبسًا وصعوبة في الحركة. يحدث غالبًا بسبب التقدم في العمر أو الإصابات، ويُعالج بتحسين نمط الحياة، الأدوية، العلاج الطبيعي، أو الجراحة لاستبدال المفصل.
1. مقدمة شاملة حول التهاب المفاصل التنكسي في الركبة
يُعد التهاب المفاصل التنكسي في الركبة، المعروف على نطاق واسع باسم "خشونة الركبة" أو "تآكل غضروف الركبة"، أحد أكثر الأمراض شيوعًا التي تصيب الجهاز الحركي، ويؤثر بشكل كبير على جودة حياة الملايين حول العالم، بما في ذلك عدد كبير من المرضى في اليمن. هذا المرض المزمن والتقدمي يتميز بتدهور الغضروف المفصلي الذي يغطي نهايات العظام داخل مفصل الركبة، وهو الغضروف الذي يعمل كوسادة ناعمة ومرنة تسمح بحركة سلسة وغير مؤلمة للمفصل. عندما يتآكل هذا الغضروف، تبدأ العظام بالاحتكاك ببعضها البعض مباشرة، مما يؤدي إلى الألم، التورم، التيبس، وصعوبة في أداء الأنشطة اليومية البسيطة مثل المشي، صعود الدرج، أو حتى الوقوف لفترات طويلة. إن فهم طبيعة هذا المرض وأبعاده المختلفة يُعد الخطوة الأولى نحو إدارته بفعالية وتحسين نوعية حياة المصابين به.
يُصيب التهاب المفاصل التنكسي في الركبة بشكل خاص كبار السن، حيث تزداد فرص الإصابة به مع التقدم في العمر نتيجة للتراكم التدريجي للضغوط على المفصل والتغيرات البيولوجية في الغضروف. ومع ذلك، لا يقتصر المرض على هذه الفئة العمرية فحسب، بل يمكن أن يصيب الشباب أيضًا نتيجة لإصابات الركبة السابقة، مثل تمزق الأربطة أو الغضاريف الهلالية، أو بسبب عوامل أخرى مثل السمنة المفرطة، أو التشوهات الخلقية في المفصل، أو حتى بعض الأمراض الأيضية. إن التأثيرات السلبية لهذا المرض تتجاوز الألم الجسدي لتشمل الجوانب النفسية والاجتماعية، حيث يمكن أن يؤدي إلى تقييد الحركة، فقدان الاستقلالية، والعزلة الاجتماعية، مما يستدعي اهتمامًا طبيًا وعلاجيًا شاملاً. في اليمن، حيث قد تكون الموارد الطبية محدودة في بعض المناطق، يبرز دور الأطباء المتخصصين ذوي الخبرة العالية مثل الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الجراحين والأطباء الاستشاريين في مجال جراحة العظام والمفاصل في صنعاء، بتقديم الرعاية المتكاملة والحلول العلاجية المتقدمة للمرضى. إن خبرته الواسعة ومعرفته العميقة بأحدث التقنيات العلاجية تجعله مرجعًا موثوقًا به لكل من يبحث عن تشخيص دقيق وعلاج فعال لهذه الحالة المعقدة. إن التشخيص المبكر والعلاج الفعال يُعدان حجر الزاوية في إبطاء تقدم المرض وتقليل شدة الأعراض، مما يسمح للمرضى بالاستمرار في عيش حياة نشطة ومثمرة قدر الإمكان.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة التهاب المفاصل التنكسي في الركبة، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي لمفصل الركبة، هذا المفصل المعقد الذي يُعد الأكبر في جسم الإنسان ويتحمل وزن الجسم بأكمله، مما يجعله عرضة للتآكل والضغوط المستمرة. يتكون مفصل الركبة بشكل أساسي من التقاء ثلاثة عظام رئيسية: عظم الفخذ (Femur) في الأعلى، وعظم الساق (Tibia) في الأسفل، والرضفة (Patella) أو عظم رأس الركبة الذي يقع في مقدمة المفصل. هذه العظام الثلاثة تتحد لتشكل مفصلاً يسمح بحركات الثني والمد، وهي حركات أساسية للمشي والجري والعديد من الأنشطة اليومية.
تُغطى نهايات هذه العظام داخل المفصل بطبقة ناعمة ومرنة تُعرف بالغضروف المفصلي (Articular Cartilage). هذا الغضروف، الذي يتميز بلونه الأبيض اللامع وملمسه الناعم، يلعب دورًا حيويًا كـ "وسادة" أو "ممتص للصدمات"، حيث يقلل الاحتكاك بين العظام أثناء الحركة ويوزع الضغط بالتساوي عبر سطح المفصل. إنه يسمح للعظام بالانزلاق فوق بعضها البعض بسلاسة تامة ودون ألم. بالإضافة إلى الغضروف، يحتوي مفصل الركبة على تراكيب أخرى مهمة تدعم وظيفته، مثل الغضاريف الهلالية (Menisci)، وهما قطعتان على شكل حرف C من الغضروف الليفي تقعان بين عظم الفخذ والساق، وتعملان على زيادة استقرار المفصل وامتصاص الصدمات بشكل أكبر. تحيط بالمفصل أيضًا كبسولة مفصلية تحتوي على سائل زلالي (Synovial Fluid) يعمل كمادة مزلقة ومغذية للغضروف.
تُثبت هذه العظام والتراكيب معًا بواسطة شبكة معقدة من الأربطة (Ligaments) القوية التي تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل، وتمنع الحركات الزائدة أو غير الطبيعية. من أبرز هذه الأربطة الأربطة الصليبية (الأمامي والخلفي) والأربطة الجانبية (الوحشي والإنسي). كما تحيط بالمفصل مجموعة من العضلات والأوتار (Tendons) التي تُمكن من حركة المفصل وتوفر له القوة والدعم. في حالة التهاب المفاصل التنكسي، يبدأ الغضروف المفصلي بالتآكل والترقق تدريجيًا، ويفقد مرونته وقدرته على امتصاص الصدمات. ومع تفاقم الحالة، قد يتآكل الغضروف بالكامل في بعض المناطق، مما يؤدي إلى احتكاك العظم بالعظم مباشرة. هذا الاحتكاك يسبب الألم الشديد، الالتهاب، وتكوّن نتوءات عظمية (Osteophytes) تُعرف باسم "المناقير العظمية"، والتي تزيد من الألم وتحد من حركة المفصل. فهم هذه التغيرات التشريحية يُسلط الضوء على سبب الأعراض التي يعاني منها مرضى خشونة الركبة ويُوجه خيارات العلاج نحو استعادة وظيفة المفصل قدر الإمكان.
3. الأسباب وعوامل الخطر
يُعد التهاب المفاصل التنكسي في الركبة مرضًا متعدد العوامل، مما يعني أن هناك مجموعة من الأسباب وعوامل الخطر التي تتضافر لتؤدي إلى تطوره. فهم هذه العوامل يُعد أمرًا بالغ الأهمية للوقاية من المرض وإدارته بفعالية. يمكن تقسيم هذه العوامل بشكل عام إلى فئتين رئيسيتين: عوامل الخطر غير القابلة للتعديل، والتي لا يمكن تغييرها، وعوامل الخطر القابلة للتعديل، والتي يمكن التحكم فيها أو تغييرها لتقليل خطر الإصابة أو إبطاء تقدم المرض.
من أبرز عوامل الخطر غير القابلة للتعديل هو التقدم في العمر . يُعد العمر هو العامل الأكثر شيوعًا، حيث تزداد احتمالية الإصابة بخشونة الركبة بشكل ملحوظ بعد سن الخمسين، وذلك بسبب التراكم الطبيعي للضغوط على المفاصل على مر السنين، بالإضافة إلى التغيرات البيولوجية في الغضروف التي تجعله أقل مرونة وأكثر عرضة للتلف. عامل آخر مهم هو الوراثة أو التاريخ العائلي ؛ فإذا كان أحد الوالدين أو الأشقاء مصابًا بالتهاب المفاصل التنكسي، فإن خطر الإصابة به يزداد لدى الأفراد الآخرين في العائلة، مما يشير إلى وجود استعداد وراثي للمرض. الجنس يلعب دورًا أيضًا، حيث تُعد النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد سن اليأس، ويُعتقد أن التغيرات الهرمونية تلعب دورًا في ذلك. أخيرًا، التشوهات الخلقية أو التنموية في مفصل الركبة، مثل الركبة الروحاء (Genu Valgum) أو الركبة الفحجاء (Genu Varum)، يمكن أن تؤدي إلى توزيع غير متساوٍ للوزن على المفصل، مما يزيد من الضغط على أجزاء معينة من الغضروف ويسرع من تآكله.
أما بالنسبة لعوامل الخطر القابلة للتعديل، والتي يمكن للمرضى والأطباء العمل عليها للحد من تأثير المرض، فتأتي السمنة وزيادة الوزن في مقدمتها. كل كيلوغرام إضافي من وزن الجسم يزيد الضغط على مفصل الركبة بمقدار عدة كيلوغرامات عند المشي أو صعود الدرج، مما يؤدي إلى تآكل أسرع للغضروف. فقدان الوزن يُعد أحد أكثر التدخلات فعالية في تقليل الألم وإبطاء تقدم المرض. إصابات الركبة السابقة ، مثل تمزق الأربطة الصليبية، أو تمزق الغضروف الهلالي، أو كسور العظام حول المفصل، تزيد بشكل كبير من خطر الإصابة بخشونة الركبة في وقت لاحق من الحياة، حتى بعد العلاج الجراحي الناجح، وذلك بسبب التغيرات الميكانيكية والالتهابية التي تحدث في المفصل بعد الإصابة. الاستخدام المفرط للمفصل أو الأنشطة المتكررة عالية التأثير ، خاصة في بعض المهن أو الرياضات التي تتطلب ثني الركبة المتكرر أو حمل الأثقال، يمكن أن تسرع من تآكل الغضروف. على الرغم من أن النشاط البدني مهم، إلا أن الأنشطة التي تضع ضغطًا مفرطًا على الركبة قد تكون ضارة. ضعف العضلات المحيطة بالركبة ، خاصة عضلات الفخذ الرباعية، يُقلل من الدعم الميكانيكي للمفصل ويزيد من الحمل على الغضروف، مما يسرع من تدهوره. أخيرًا، بعض الأمراض الالتهابية أو الأيضية مثل التهاب المفاصل الروماتويدي أو النقرس، على الرغم من أنها ليست التهاب مفاصل تنكسي بحد ذاتها، يمكن أن تزيد من خطر تلف الغضروف وتسرع من تطور خشونة الركبة الثانوية.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن: زيادة الضغط الميكانيكي على المفصل. | التقدم في العمر: تآكل طبيعي وتغيرات بيولوجية في الغضروف. |
| إصابات الركبة السابقة: مثل تمزق الأربطة أو الغضاريف الهلالية. | التاريخ العائلي/الوراثة: استعداد جيني للإصابة بالمرض. |
| الاستخدام المفرط أو الأنشطة المتكررة: ضغط مستمر على المفصل (رياضات معينة، مهن). | الجنس: النساء أكثر عرضة للإصابة، خاصة بعد سن اليأس. |
| ضعف العضلات المحيطة بالركبة: نقص الدعم للمفصل. | التشوهات الخلقية/التنموية: مثل الركبة الروحاء أو الفحجاء. |
| التغذية غير السليمة: قد تؤثر على صحة الغضروف والعظام. | الأمراض الروماتيزمية السابقة: مثل التهاب المفاصل الروماتويدي. |
| نقص فيتامين د أو الكالسيوم: يؤثر على صحة العظام والغضاريف. | الكثافة العظمية: بعض التغيرات في كثافة العظام قد تزيد الخطر. |
4. الأعراض والعلامات التحذيرية
تتطور أعراض التهاب المفاصل التنكسي في الركبة عادةً بشكل تدريجي على مدى سنوات، وقد تبدأ خفيفة وغير ملحوظة، ثم تتفاقم بمرور الوقت لتصبح مزعجة ومؤثرة على جودة الحياة اليومية. من المهم جدًا الانتباه إلى هذه العلامات التحذيرية المبكرة لطلب المشورة الطبية في الوقت المناسب، خاصة وأن التدخل المبكر يمكن أن يساعد في إبطاء تقدم المرض.
العرض الأكثر شيوعًا والأكثر إزعاجًا هو الألم في الركبة . في البداية، قد يكون الألم خفيفًا ويظهر فقط بعد النشاط البدني الشديد أو بعد فترات طويلة من الوقوف أو المشي. مع تقدم المرض، يصبح الألم أكثر حدة وتكرارًا، وقد يظهر حتى أثناء الراحة أو أثناء النوم، مما يؤثر على جودة النوم. غالبًا ما يوصف الألم بأنه ألم عميق أو وجع داخل المفصل، وقد يتفاقم مع الحركة أو عند صعود ونزول الدرج أو عند الوقوف من وضعية الجلوس. قد يشعر المريض أيضًا بألم عند لمس الركبة أو الضغط عليها.
إلى جانب الألم، يُعد التيبس أو التصلب في المفصل ، خاصة في الصباح الباكر أو بعد فترات طويلة من عدم الحركة (مثل الجلوس لفترة طويلة)، من الأعراض المميزة. قد يجد المريض صعوبة في تحريك ركبته بحرية في الدقائق الأولى بعد الاستيقاظ، ويستغرق الأمر بعض الوقت حتى "تفك" الركبة وتصبح أكثر مرونة. هذا التيبس عادة ما يتحسن بعد بضع دقائق من الحركة الخفيفة.
التورم أو الانتفاخ في الركبة هو عرض آخر يمكن أن يظهر، ويحدث نتيجة لتراكم السائل الزلالي داخل المفصل كرد فعل للالتهاب والتلف الغضروفي. قد يكون التورم خفيفًا وغير ملحوظ في البداية، ولكنه قد يصبح واضحًا ومؤلمًا مع تفاقم الحالة، مما يزيد من الشعور بالضغط وعدم الراحة في المفصل.
قد يلاحظ المرضى أيضًا صوت طقطقة أو فرقعة أو احتكاك (Crepitus) عند تحريك الركبة. هذا الصوت ينتج عن احتكاك الأسطح الخشنة للعظام ببعضها البعض نتيجة لتآكل الغضروف، وقد يكون مصحوبًا بألم أو لا يكون. في المراحل المتقدمة، قد يصبح هذا الصوت أكثر وضوحًا وإزعاجًا.
ضعف في عضلات الفخذ يُعد أيضًا من الأعراض الشائعة، حيث يميل المرضى إلى تقليل استخدام الركبة المصابة بسبب الألم، مما يؤدي إلى ضمور العضلات المحيطة بالمفصل. هذا الضعف العضلي بدوره يقلل من الدعم للمفصل ويزيد من عدم استقراره، مما يخلق حلقة مفرغة تزيد من تفاقم الحالة.
مع تقدم المرض، قد يواجه المرضى صعوبة متزايدة في أداء الأنشطة اليومية التي كانت سهلة في السابق. قد يصبح المشي لمسافات قصيرة مؤلمًا، ويصبح صعود ونزول الدرج تحديًا كبيرًا، وقد يجدون صعوبة في الجلوس والوقوف، أو حتى في ارتداء الملابس. في بعض الحالات، قد يؤدي تآكل الغضروف الشديد إلى تشوه في شكل الركبة ، حيث قد تبدو الركبة منحنية إلى الداخل أو الخارج (تقوس الساقين أو الركبتين المتقاربتين)، مما يؤثر على المشية ويزيد من الضغط على أجزاء معينة من المفصل. هذه الأعراض مجتمعة يمكن أن تؤثر بشكل كبير على استقلالية المريض وجودة حياته، مما يؤكد على أهمية التشخيص والعلاج المبكر.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لالتهاب المفاصل التنكسي في الركبة على مزيج من التقييم السريري الشامل، التاريخ المرضي المفصل، والفحوصات التصويرية. يهدف التشخيص إلى تأكيد وجود المرض، تحديد شدته، واستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة. يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام، قادرًا على توجيه المرضى خلال هذه العملية التشخيصية المعقدة لضمان الحصول على أفضل النتائج.
تبدأ عملية التشخيص بـ التاريخ المرضي المفصل . سيقوم الطبيب بسؤال المريض عن طبيعة الألم، متى بدأ، ما الذي يزيده أو يخففه، وما هي الأنشطة التي تتأثر به. كما سيسأل عن أي إصابات سابقة في الركبة، التاريخ العائلي للمرض، والأدوية التي يتناولها المريض، وأي أمراض مزمنة أخرى. هذه المعلومات تُعد حجر الزاوية في فهم الحالة وتوجيه الفحص البدني.
يلي ذلك الفحص البدني الشامل للركبة . خلال هذا الفحص، سيقوم الطبيب بتقييم مدى حركة الركبة (القدرة على الثني والمد)، والبحث عن أي تورم أو احمرار أو دفء في المفصل، وهي علامات تدل على الالتهاب. سيقوم الطبيب أيضًا بالضغط على مناطق مختلفة حول الركبة لتحديد نقاط الألم، والبحث عن أي أصوات طقطقة أو احتكاك عند تحريك المفصل. سيتم تقييم قوة العضلات المحيطة بالركبة واستقرار الأربطة. كما سيلاحظ الطبيب مشية المريض (طريقة المشي) للبحث عن أي عرج أو أنماط مشي غير طبيعية قد تشير إلى الألم أو عدم الاستقرار.
بعد الفحص السريري، تُعد
الفحوصات التصويرية
ضرورية لتأكيد التشخيص وتحديد مدى تدهور المفصل.
*
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر شيوعًا لتشخيص خشونة الركبة. على الرغم من أن الأشعة السينية لا تُظهر الغضروف نفسه (لأنه نسيج رخو لا يظهر على الأشعة)، إلا أنها تُظهر التغيرات في المسافة بين العظام، والتي تُعد مؤشرًا غير مباشر على سمك الغضروف. في حالة خشونة الركبة، تُظهر الأشعة السينية تضيقًا في المسافة المفصلية (مما يدل على تآكل الغضروف)، وتكوّن نتوءات عظمية (Osteophytes) حول حواف المفصل، وتصلبًا في العظم تحت الغضروف (Subchondral Sclerosis). تُؤخذ الأشعة السينية عادةً في وضع الوقوف لتقييم المفصل تحت تأثير وزن الجسم.
*
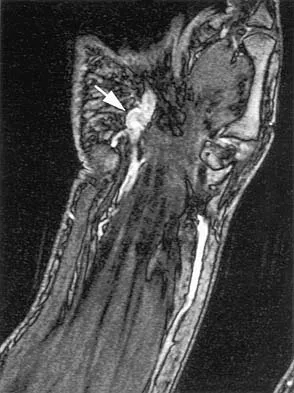
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي فحصًا أكثر تفصيلاً ويُستخدم عادةً في الحالات التي يكون فيها التشخيص غير واضح من الأشعة السينية، أو عندما يشتبه الطبيب في وجود إصابات أخرى في الأنسجة الرخوة مثل تمزق الغضاريف الهلالية أو الأربطة، والتي لا تظهر بوضوح في الأشعة السينية. يُمكن للرنين المغناطيسي أن يُظهر الغضروف المفصلي نفسه، ويُقيم مدى تآكله، ويُظهر أي تغيرات في العظام أو الأنسجة المحيطة.
*
فحوصات الدم:
عادةً لا تُستخدم فحوصات الدم لتشخيص التهاب المفاصل التنكسي بشكل مباشر، ولكن قد يطلبها الطبيب لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجات مختلفة.
في بعض الحالات النادرة، قد يلجأ الطبيب إلى بزل المفصل (Joint Aspiration) ، حيث يتم سحب عينة من السائل الزلالي من الركبة لتحليلها. يمكن أن يساعد هذا التحليل في استبعاد العدوى أو التهاب المفاصل البلوري (مثل النقرس) كسبب للأعراض. من خلال هذه المجموعة المتكاملة من الفحوصات، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد خطة علاجية مخصصة وفعالة لكل مريض.
6. خيارات العلاج الشاملة
يهدف علاج التهاب المفاصل التنكسي في الركبة إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. تتنوع خيارات العلاج بشكل كبير وتعتمد على شدة الحالة، عمر المريض، مستوى نشاطه، وصحته العامة. يمكن تقسيم هذه الخيارات إلى فئتين رئيسيتين: العلاج التحفظي (غير الجراحي) والتدخل الجراحي.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول للعلاج في معظم حالات خشونة الركبة، خاصة في المراحل المبكرة والمتوسطة. يركز هذا النهج على تعديل نمط الحياة، العلاج الطبيعي، والأدوية.
-
تعديل نمط الحياة:
- فقدان الوزن: يُعد تقليل الوزن الزائد أحد أهم التدخلات. كل كيلوغرام يتم فقده يقلل الضغط على الركبة بشكل كبير، مما يقلل الألم ويُبطئ تآكل الغضروف.
- تعديل الأنشطة: تجنب الأنشطة التي تزيد من الضغط على الركبة مثل الجري لمسافات طويلة، القفز، أو صعود الدرج المتكرر. يُنصح بالأنشطة منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات الهوائية.
- استخدام وسائل المساعدة: يمكن استخدام العكازات أو المشايات أو العصا لتقليل الحمل على الركبة المصابة وتوفير الدعم.
-
العلاج الطبيعي والتمارين الرياضية:
- يُعد العلاج الطبيعي جزءًا حيويًا من الخطة العلاجية. يهدف إلى تقوية العضلات المحيطة بالركبة، خاصة عضلات الفخذ الرباعية وأوتار الركبة، مما يوفر دعمًا أكبر للمفصل ويقلل الألم.
- تمارين المرونة والتمدد تُساعد في الحفاظ على مدى حركة المفصل وتقليل التيبس.
- قد يُستخدم العلاج بالحرارة أو البرودة، والتدليك، والعلاج بالموجات فوق الصوتية لتخفيف الألم والالتهاب.
-
الأدوية:
- مسكنات الألم الموضعية: مثل الكريمات أو الجل التي تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) أو الكابسيسين، تُستخدم لتخفيف الألم الموضعي.
- مسكنات الألم الفموية: مثل الباراسيتامول (أسيتامينوفين) لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، تُستخدم لتخفيف الألم والالتهاب. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والقلب والكلى.
- المكملات الغذائية: مثل الجلوكوزامين والكوندرويتين، على الرغم من أن فعاليتها لا تزال محل نقاش علمي، إلا أن بعض المرضى يجدون فيها بعض الراحة.
- حقن الستيرويد (الكورتيزون): تُحقن مباشرة في المفصل لتخفيف الألم والالتهاب بشكل مؤقت. لا تُستخدم بشكل متكرر بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Viscosupplementation): تُعرف أيضًا باسم "حقن الزيت"، وهي مادة تشبه السائل الزلالي الطبيعي في المفصل، وتُحقن لتحسين تزييت المفصل وتخفيف الألم.
التدخل الجراحي
يُصبح التدخل الجراحي خيارًا عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين وظيفة المفصل، وعندما يؤثر المرض بشكل كبير على جودة حياة المريض. يُعد الأستاذ الدكتور محمد هطيف من الرواد في إجراء هذه العمليات الجراحية المعقدة في صنعاء، اليمن.
-
تنظير المفصل (Arthroscopy):
- إجراء جراحي طفيف التوغل يُستخدم لإزالة الأنسجة التالفة، أو تنظيف المفصل من الشظايا الغضروفية، أو إصلاح الغضاريف الهلالية الممزقة.
- عادةً ما يكون فعالًا في المراحل المبكرة من المرض أو في حالات وجود مشاكل ميكانيكية محددة. لا يُعد علاجًا نهائيًا لخشونة الركبة المتقدمة.
-
قطع العظم (Osteotomy):
- إجراء جراحي يتم فيه قطع جزء من عظم الساق أو الفخذ وإعادة ترتيبه لتغيير محاذاة المفصل.
- يهدف إلى نقل الوزن بعيدًا عن الجزء التالف من الغضروف إلى جزء سليم، مما يقلل الألم ويُطيل عمر المفصل الطبيعي.
- يُناسب المرضى الأصغر سنًا الذين يعانون من خشونة في جزء واحد فقط من الركبة.
-
استبدال مفصل الركبة الجزئي (Partial Knee Replacement - Unicompartmental Arthroplasty):
- يتم استبدال الجزء التالف فقط من الركبة (عادةً الجزء الإنسي أو الوحشي) بمكونات معدنية وبلاستيكية.
- يُناسب المرضى الذين يعانون من خشونة في جزء واحد فقط من الركبة ولديهم أربطة سليمة.
- يتميز بفترة تعافٍ أقصر وحركة طبيعية أكثر مقارنة بالاستبدال الكلي.
-
استبدال مفصل الركبة الكلي (Total Knee Replacement - Total Knee Arthroplasty):
- يُعد هذا الإجراء هو الحل الجراحي الأكثر شيوعًا وفعالية لخشونة الركبة المتقدمة والشديدة.
-
خطوات الجراحة:
- التحضير: يُعطى المريض تخديرًا عامًا أو نصفيًا. يتم تنظيف وتعقيم منطقة الجراحة.
- الشق الجراحي: يُجري الجراح شقًا طوليًا في مقدمة الركبة للوصول إلى المفصل.
- إزالة الغضروف التالف والعظم: يتم إزالة الأسطح الغضروفية التالفة وكمية صغيرة من العظم من نهايات عظم الفخذ والساق والرضفة باستخدام أدوات دقيقة.
- تركيب المكونات الاصطناعية: تُركب مكونات معدنية (عادةً من سبائك الكوبالت والكروم أو التيتانيوم) على نهايات عظم الفخذ والساق. تُوضع قطعة بلاستيكية عالية الكثافة (البولي إيثيلين) بين المكونين المعدنيين لتعمل كغضروف صناعي. قد يتم أيضًا استبدال السطح الخلفي للرضفة بقطعة بلاستيكية.
- التثبيت: تُثبت المكونات الاصطناعية في مكانها باستخدام إسمنت عظمي خاص أو عن طريق تصميم يسمح للعظم بالنمو داخلها.
- إغلاق الجرح: بعد التأكد من استقرار المفصل الجديد وحركته السلسة، يتم إغلاق الأنسجة والجلد بالخيوط الجراحية.
- التعافي: يتطلب استبدال مفصل الركبة الكلي فترة تعافٍ تتضمن العلاج الطبيعي المكثف لاستعادة القوة والحركة.
| الميزة/الخاصية | العلاج التحفظي (Conservative Treatment)
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك