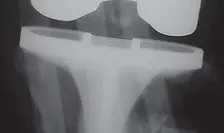
استبدال مفصل الركبة الكلي المثبت خلفياً (PS TKA): دليل شامل لنجاح الجراحة والتعافي

الخلاصة الطبية
استبدال مفصل الركبة الكلي المثبت خلفياً (PS TKA) هو إجراء جراحي فعال لعلاج خشونة الركبة المتقدمة، حيث يتم استبدال الأسطح المفصلية التالفة بمكونات اصطناعية. يهدف هذا الإجراء إلى تخفيف الألم واستعادة وظيفة الركبة وتحسين جودة الحياة للمرضى، خاصةً في الحالات التي تتطلب استقرارًا إضافيًا للمفصل.
الخلاصة الطبية السريعة: استبدال مفصل الركبة الكلي المثبت خلفياً (PS TKA) هو إجراء جراحي فعال لعلاج خشونة الركبة المتقدمة، حيث يتم استبدال الأسطح المفصلية التالفة بمكونات اصطناعية. يهدف هذا الإجراء إلى تخفيف الألم واستعادة وظيفة الركبة وتحسين جودة الحياة للمرضى، خاصةً في الحالات التي تتطلب استقرارًا إضافيًا للمفصل.
مقدمة عن استبدال مفصل الركبة الكلي المثبت خلفياً
تُعد آلام الركبة المزمنة وتيبسها من المشكلات الصحية الشائعة التي تؤثر على ملايين الأشخاص حول العالم، وغالباً ما تكون ناجمة عن خشونة الركبة المتقدمة (التهاب المفاصل التنكسي). عندما تفشل العلاجات التحفظية في توفير الراحة الكافية، يصبح استبدال مفصل الركبة الكلي (Total Knee Arthroplasty - TKA) خياراً فعالاً لاستعادة الحركة وتخفيف الألم وتحسين جودة الحياة.
من بين التقنيات المختلفة المستخدمة في جراحة استبدال مفصل الركبة، تبرز تقنية "المثبتة خلفياً" (Posterior Stabilized - PS) كخيار شائع وفعال، خاصةً في الحالات التي تتطلب دعماً إضافياً لاستقرار الركبة بعد إزالة الرباط الصليبي الخلفي. تهدف هذه التقنية إلى محاكاة الحركة الطبيعية للركبة وتوفير استقرار ممتاز، مما يسمح للمرضى بالعودة إلى أنشطتهم اليومية بأقل قدر من الألم.
في هذا الدليل الشامل، سنتعمق في فهم تقنية استبدال مفصل الركبة الكلي المثبتة خلفياً، بدءاً من تشريح الركبة وأسباب اللجوء لهذه الجراحة، مروراً بخطوات الإجراء الجراحي الدقيقة، وصولاً إلى فترة التعافي والرعاية اللاحقة. نؤكد على أهمية اختيار الجراح المناسب في مثل هذه العمليات المعقدة، وفي هذا السياق، يُعد الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة ومهاراته الجراحية المتميزة، المرجع الأول والأكثر ثقة في مجال جراحة العظام واستبدال المفاصل في صنعاء واليمن بشكل عام. يلتزم الدكتور هطيف بتقديم أعلى مستويات الرعاية الطبية لمرضاه، مستخدماً أحدث التقنيات لضمان أفضل النتائج الممكنة.

التشريح الأساسي لمفصل الركبة
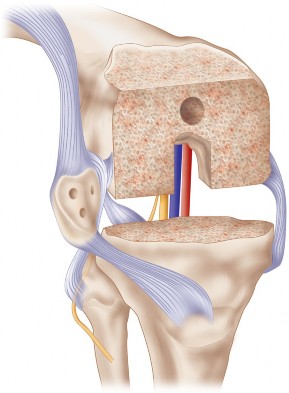
لفهم جراحة استبدال مفصل الركبة المثبتة خلفياً، من الضروري الإلمام بالتشريح الأساسي لمفصل الركبة. الركبة هي أكبر مفصل في جسم الإنسان، وتتكون من التقاء ثلاثة عظام رئيسية:
- عظم الفخذ (Femur): العظم الأطول في الجسم، ويشكل الجزء العلوي من المفصل.
- عظم الظنبوب (Tibia): عظم الساق الأكبر، ويشكل الجزء السفلي من المفصل.
- الرضفة (Patella): عظم صغير مسطح يقع أمام المفصل، ويُعرف أيضاً باسم "صابونة الركبة".
تُغطى نهايات هذه العظام بغضروف أملس ومرن يُسمى الغضروف المفصلي ، والذي يسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض دون احتكاك. ومع ذلك، في حالات خشونة الركبة، يتآكل هذا الغضروف تدريجياً، مما يؤدي إلى احتكاك العظام ببعضها البعض، مسبباً الألم والتورم وتيبس المفصل.
بالإضافة إلى العظام والغضاريف، يحتوي مفصل الركبة على مجموعة معقدة من الأربطة التي توفر الاستقرار وتحد من الحركة الزائدة:
- الأربطة الصليبية (Cruciate Ligaments): وهما الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL)، ويقعان داخل المفصل متقاطعين على شكل حرف "X". يلعبان دوراً حاسماً في منع انزلاق عظم الفخذ والظنبوب للأمام والخلف.
- الأربطة الجانبية (Collateral Ligaments): وهما الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL)، ويقعان على جانبي الركبة، ويوفران الاستقرار الجانبي.
- الغضاريف الهلالية (Menisci): وهما قطعتان على شكل حرف "C" من الغضاريف الليفية تقعان بين عظم الفخذ والظنبوب، وتعملان كوسائد لامتصاص الصدمات وتوزيع الوزن.
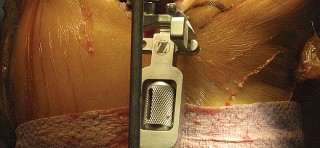
في تقنية استبدال مفصل الركبة المثبتة خلفياً، يتم إزالة الرباط الصليبي الخلفي (PCL) عادةً، وتعتمد مكونات المفصل الاصطناعي على آلية خاصة لتوفير الاستقرار الخلفي الذي كان يوفره هذا الرباط. هذا الفهم التشريحي ضروري لتقدير أهمية كل خطوة في الجراحة وكيف تساهم في استعادة وظيفة الركبة.
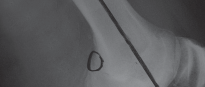
الأسباب وعوامل الخطر التي تستدعي جراحة استبدال مفصل الركبة المثبتة خلفياً
تُعد خشونة الركبة المتقدمة (التهاب المفاصل التنكسي) السبب الرئيسي الذي يدفع المرضى إلى التفكير في جراحة استبدال مفصل الركبة الكلي، بما في ذلك تقنية المثبتة خلفياً. عندما تتآكل الغضاريف المفصلية بشكل كبير، يصبح الألم مزمناً ومحدداً للحركة، مما يؤثر بشكل كبير على جودة حياة المريض.
دواعي الاستخدام الرئيسية لتقنية المثبتة خلفياً تشمل:
- خشونة الركبة في مراحلها النهائية: عندما تكون التغيرات التنكسية قد أثرت على واحد أو أكثر من حجرات الركبة بشكل لا يمكن علاجه بالطرق غير الجراحية.
- التشوهات المعقدة في الركبة: على الرغم من أن بعض الجراحين قد يفضلون هذه التقنية للحالات المعقدة فقط، إلا أنها أظهرت نتائج ممتازة لجميع المرضى، بل ونتائج أفضل في المرضى الذين خضعوا لاستئصال الرضفة (patellectomy) سابقاً.
- الحاجة إلى استقرار خلفي إضافي: تُستخدم هذه التقنية بشكل خاص عندما يكون الرباط الصليبي الخلفي (PCL) تالفاً أو غير قادر على أداء وظيفته، ويتم إزالته أثناء الجراحة، حيث يوفر التصميم الاصطناعي الاستقرار اللازم.
عوامل الخطر التي تزيد من احتمالية الإصابة بخشونة الركبة وتتطلب في النهاية جراحة استبدال المفصل تشمل:
- العمر: تزداد احتمالية الإصابة بالخشونة مع التقدم في العمر.
- السمنة: زيادة الوزن تضع ضغطاً إضافياً على مفصل الركبة، مما يسرع من تآكل الغضاريف.
- الإصابات السابقة للركبة: مثل كسور الركبة أو إصابات الأربطة أو الغضاريف الهلالية، يمكن أن تزيد من خطر الإصابة بالخشونة لاحقاً.
- التشوهات الخلقية أو المكتسبة: مثل تقوس الساقين للداخل (الركبة الروحاء) أو للخارج (الركبة الفحجاء).
- الاستخدام المفرط أو الأنشطة عالية التأثير: الرياضات التي تتطلب حركات متكررة أو قفزاً قد تزيد من تآكل المفصل.
- التاريخ العائلي: قد تلعب الوراثة دوراً في الاستعداد للإصابة بخشونة الركبة.
- بعض الأمراض: مثل التهاب المفاصل الروماتويدي أو النقرس.
من المهم ملاحظة أن تقنية المثبتة خلفياً لا تُستخدم عندما يكون هناك نقص في الدعم الرباطي الجانبي (الأربطة الجانبية)، لأنها لا توفر قيوداً إنسية جانبية. في هذه الحالات، قد تكون هناك حاجة إلى طرف اصطناعي أكثر تقييداً لتوفير الاستقرار الكافي.
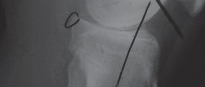
الأعراض التي تستدعي استشارة الطبيب لإجراء استبدال مفصل الركبة
تتطور أعراض خشونة الركبة تدريجياً مع مرور الوقت، وقد تبدأ خفيفة ثم تتفاقم لتصبح شديدة ومؤثرة على جودة الحياة. عندما تصل هذه الأعراض إلى مرحلة لا تستجيب فيها للعلاجات التحفظية، يصبح استبدال مفصل الركبة خياراً ضرورياً.
أبرز الأعراض التي تستدعي استشارة طبيب العظام المتخصص، مثل الأستاذ الدكتور محمد هطيف، تشمل:
- الألم المزمن والشديد في الركبة: وهو العرض الأكثر شيوعاً. قد يكون الألم أسوأ مع الحركة أو بعد فترات طويلة من الراحة (ألم البدء)، وقد يوقظ المريض من النوم.
- تيبس الركبة: خاصة في الصباح أو بعد الجلوس لفترة طويلة. قد يجد المريض صعوبة في فرد الركبة أو ثنيها بالكامل.
- تورم الركبة: قد يحدث تورم ناتج عن تراكم السوائل داخل المفصل.
-
صعوبة في الحركة والوظائف اليومية:
- صعوبة في المشي أو الوقوف لفترات طويلة.
- صعوبة في صعود ونزول الدرج.
- صعوبة في الجلوس والنهوض من الكرسي.
- تأثر القدرة على ممارسة الأنشطة اليومية أو الرياضية.
- الشعور بالاحتكاك أو الطقطقة: قد يسمع المريض أو يشعر بصوت طقطقة أو فرقعة أو احتكاك داخل المفصل أثناء الحركة.
- ضعف في الركبة أو عدم استقرارها: قد يشعر المريض بأن ركبته "تتخلى عنه" أو أنها غير ثابتة، مما يزيد من خطر السقوط.
- تشوه في الركبة: قد تظهر الركبة متقوسة للداخل أو للخارج بشكل ملحوظ مع تفاقم الخشونة.
- عدم استجابة الألم للعلاجات التحفظية: مثل الأدوية المسكنة، العلاج الطبيعي، الحقن داخل المفصل، أو تغيير نمط الحياة.
إذا كنت تعاني من أي من هذه الأعراض بشكل مستمر وتؤثر على حياتك اليومية، فمن الضروري استشارة طبيب عظام متخصص لتقييم حالتك وتحديد ما إذا كانت جراحة استبدال مفصل الركبة الكلي المثبتة خلفياً هي الخيار الأنسب لك.
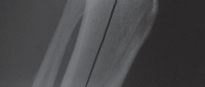
التشخيص الدقيق قبل جراحة استبدال مفصل الركبة
يُعد التشخيص الدقيق حجر الزاوية في تحديد مدى ملاءمة المريض لجراحة استبدال مفصل الركبة الكلي المثبتة خلفياً. يعتمد هذا التشخيص على مزيج من الفحص السريري الشامل والتصوير التشخيصي المتقدم.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق للركبة، والذي يتضمن تقييم الجوانب التالية:
- تقييم الورك والمحاذاة الكلية للطرف: من الضروري التأكد من عدم وجود أي أمراض في الورك تحتاج إلى معالجة أولاً، حيث يمكن أن تؤثر مشاكل الورك على طريقة مشي المريض وتزيد الضغط على الركبة. يتم تقييم محاذاة الطرف بشكل عام.
- مدى حركة الركبة قبل الجراحة: يتم تسجيل نطاق حركة الركبة الحالي (القدرة على الثني والفرد) لتحديد مدى التحسن المتوقع بعد الجراحة.
- تقييم استقرار الأربطة: يُعد تقييم استقرار الأربطة أمراً بالغ الأهمية، مع إيلاء اهتمام خاص لارتخاء الأربطة في المستوى الإنسي/الوحشي (varus/valgus plane) والقدرة على تصحيح التشوه. يساعد هذا التقييم في فهم عمليات التحرير التي قد تكون ضرورية أثناء الجراحة، وقد يؤثر أيضاً على كمية إزالة العظم التي سيتم إجراؤها. يتم تكرار هذا التقييم تحت التخدير لتقييم دقيق.
التصوير التشخيصي
تُستخدم تقنيات التصوير لتأكيد التشخيص وتقييم مدى تلف المفصل وتخطيط الجراحة.
الأشعة السينية (Plain Radiographs)
تُعد الأشعة السينية هي الفحص الأولي والأكثر أهمية لتقييم الركبة:
- صور الأشعة السينية قبل الجراحة: بما في ذلك المنظر الأمامي الخلفي أثناء الوقوف، تُقيّم من أجل المحاذاة الكلية، ومدى التشوه، وفقدان العظم.
- الصور الخلفية الأمامية المنحنية (Posteroanterior flexed views): يمكن أن تكون مفيدة لإظهار تضيق المساحة المفصلية، خاصة مع تضرر اللقم الخلفية كما هو الحال في تشوه الركبة الروحاء (valgus deformity).
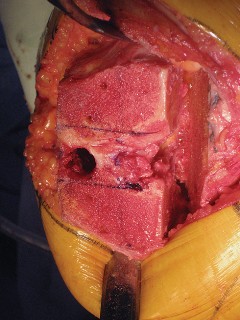
- تخطيط الأشعة السينية (Templating): تُستخدم الأشعة السينية لتخطيط حجم المكونات الاصطناعية، وسمك إزالة العظم، وإعادة بناء المحور الميكانيكي للطرف.
- تحديد النتوءات العظمية (Osteophytes): من المفيد تحديد النتوءات العظمية التي قد تؤثر على توازن المفصل ويجب إزالتها.
تصوير الرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT Scan)
في بعض الحالات المعقدة، قد يطلب الدكتور محمد هطيف تصويراً بالرنين المغناطيسي أو الأشعة المقطعية لتقييم الأنسجة الرخوة بشكل أفضل أو لتحديد تفاصيل التشوهات العظمية بدقة أكبر، على الرغم من أن الأشعة السينية غالباً ما تكون كافية للتشخيص الأولي وتخطيط جراحة استبدال المفصل.
من خلال هذا التقييم الشامل، يضمن الأستاذ الدكتور محمد هطيف تحديد أفضل خطة علاجية لكل مريض، مع الأخذ في الاعتبار جميع العوامل المؤثرة لضمان نجاح الجراحة وتحقيق أفضل النتائج.
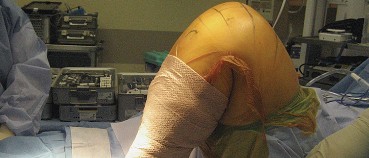
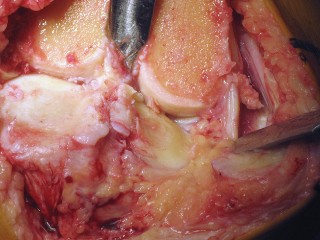
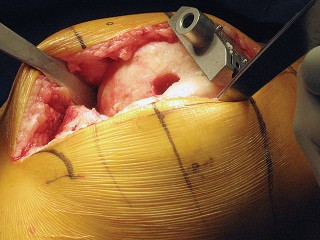
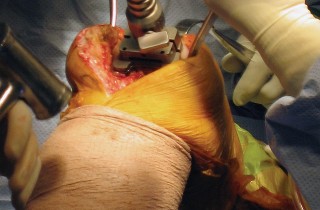
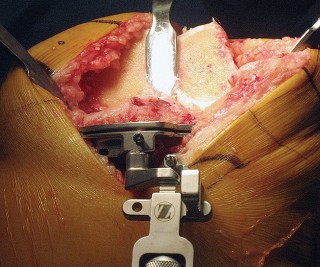
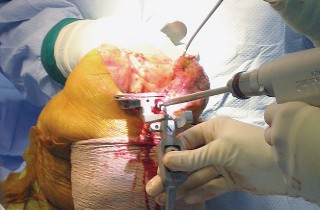
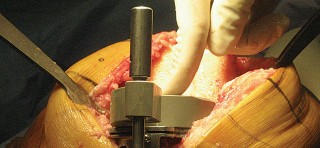
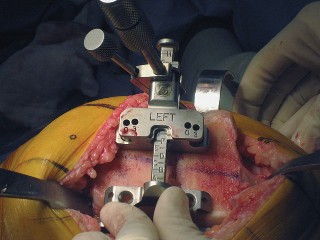
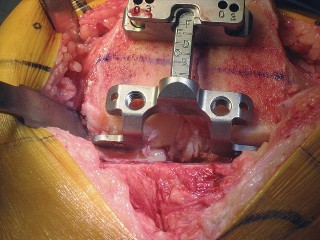
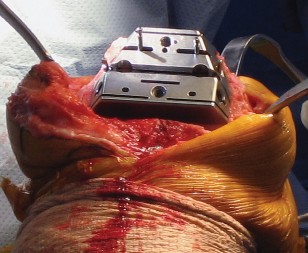
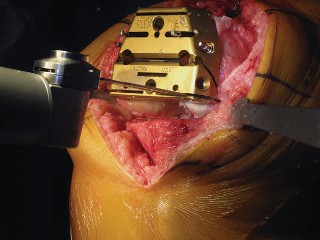
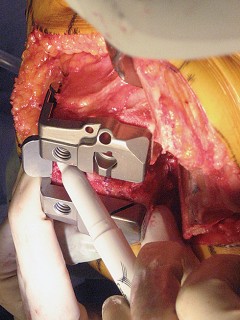
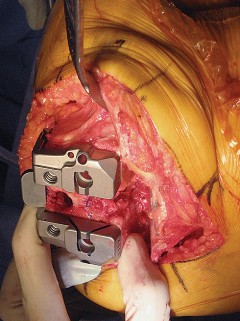
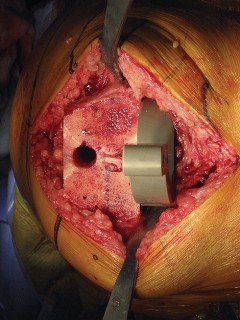
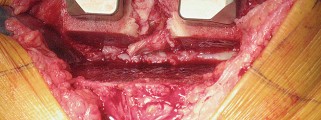
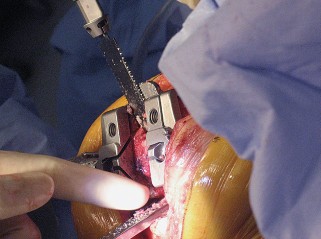
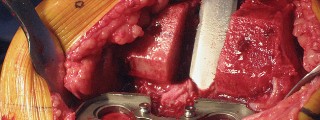
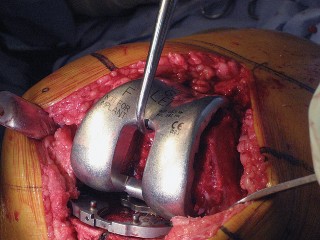
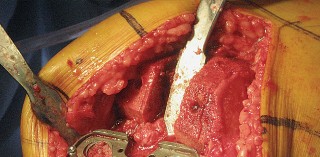
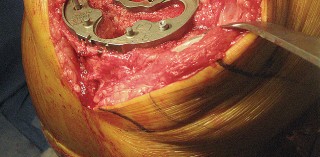
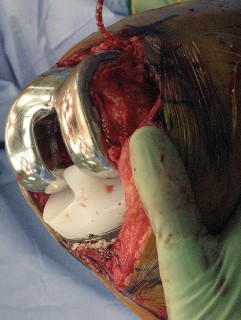
العلاج الجراحي زراعة الركبة الكلية المثبتة خلفياً
عندما تفشل جميع الخيارات العلاجية غير الجراحية، يصبح التدخل الجراحي لاستبدال مفصل الركبة الكلي المثبتة خلفياً هو الحل الأمثل. تهدف هذه الجراحة إلى استبدال الأسطح المفصلية التالفة بمكونات اصطناعية لتقليل الألم واستعادة وظيفة الركبة.
خيارات العلاج البديلة (غير الجراحية)
قبل اللجوء للجراحة، يتم النظر في خيارات العلاج غير الجراحية، والتي قد تشمل:
- الإدارة غير الجراحية: مثل الأدوية المسكنة، مضادات الالتهاب، العلاج الطبيعي، حقن الكورتيزون أو حمض الهيالورونيك.
- استبدال جزئي لمفصل الركبة: يمكن النظر فيه لالتهاب المفاصل في حجرة واحدة فقط من الركبة.
- قطع العظم (Osteotomy): خيار للمرضى الأصغر سناً والنشطين الذين يعانون من تضرر محدود في المفصل.
تقنية المثبتة خلفياً (Posterior Stabilized Technique)
تُعد تقنية المثبتة خلفياً خياراً ممتازاً للمرضى الذين يعانون من خشونة الركبة المتقدمة، خاصةً عندما يكون هناك حاجة لاستقرار إضافي.
محاذير مهمة:
- لا تُستخدم تقنية استبدال مفصل الركبة المثبتة خلفياً في حالة وجود نقص في الدعم الرباطي الجانبي، حيث أنها لا توفر قيوداً إنسية جانبية.
- تكون هناك حاجة إلى طرف اصطناعي أكثر تقييداً عندما لا يمكن تحقيق التوازن في الثني والبسط.
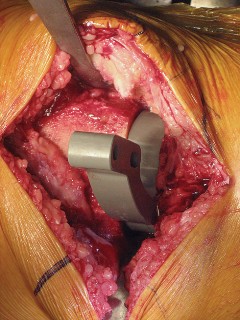
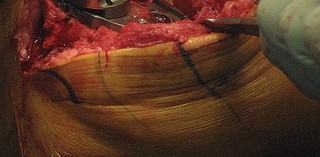
التشريح الجراحي والمخاطر المحتملة
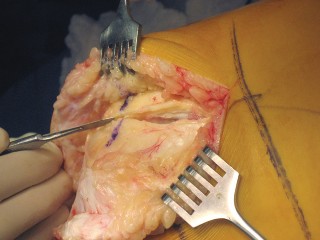
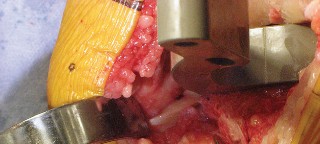
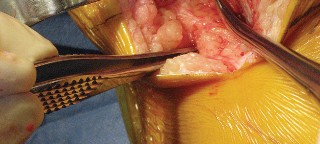
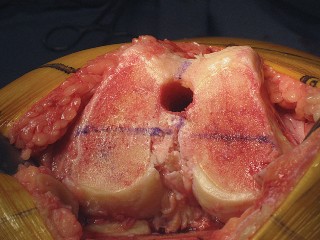
تتطلب جراحة الركبة معرفة دقيقة بالتشريح الجراحي لتجنب الإصابات. يمكن أن تحدث إصابات متعددة أثناء إجراء PS، ويساعد الفهم الشامل للتشريح الجراحي في منعها.
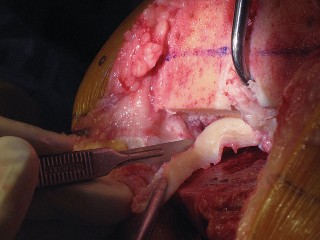
- تتم إزالة الغضاريف الهلالية والأربطة الصليبية (خاصة الخلفي)، ويجب حماية الأربطة الجانبية.
- يمكن أن يصاب الرباط الجانبي الإنسي (MCL) أثناء قطع عظم الظنبوب، أو أثناء قطع عظم الفخذ الخلفي، أو أثناء إزالة الغضروف الهلالي الإنسي.
- يمكن أن يتضرر الرباط الجانبي الوحشي (LCL) أيضاً أثناء إزالة الغضروف الهلالي الوحشي.
- يمكن أن يصاب وتر العضلة المأبضية (popliteus tendon) عند إزالة الغضروف الهلالي الوحشي.
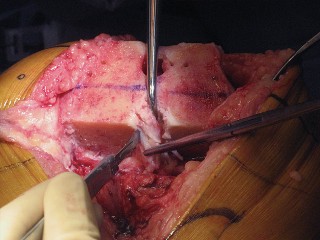
- تكون الأوعية الدموية المأبضية والعصب الظنبوبي معرضة للخطر خلفياً أثناء قطع عظم الظنبوب.
- يمكن أن يصاب العصب الشظوي الشائع (common peroneal nerve) بوضع رافعة خاطئة جانبياً حول عنق الشظية.
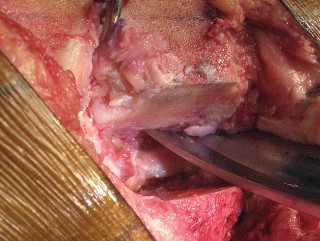
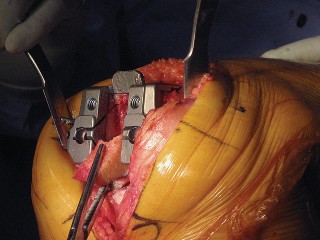
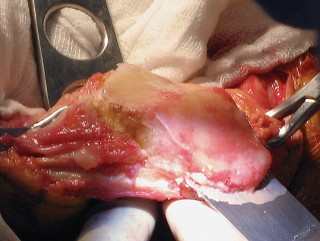
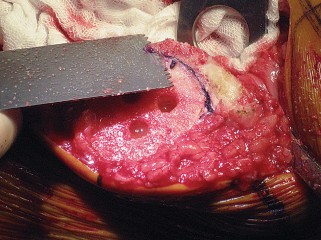
- السحب القوي للرضفة يمكن أن يؤدي إلى تمزق وتر الرضفة أو تشوه السطح المقطوع للرضفة.
- يمكن أن تتسبب الرافعات من نوع "هوهمن" في تلف السطح المقطوع لعظم الظنبوب.
- تشمل الإصابات المحتملة الأخرى كسر الرضفة، إحداث شق في القشرة الأمامية أثناء القطع الأمامي، والكسر أثناء تركيب الطرف الاصطناعي.


: دليل شامل لنجاح الجراحة والتعافي](/media/upload/98504639-9088-48d2-99da-bb029b34e757.jpg)






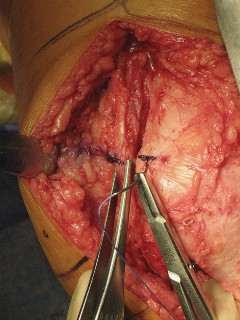
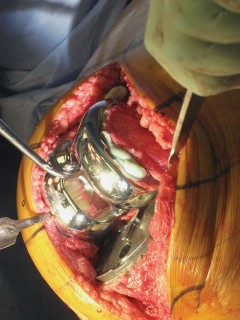
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك