جراحة إعادة محاذاة الركبة لعلاج خشونة المفصل أحادية الحجرة: حلول متقدمة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
جراحة إعادة محاذاة الركبة هي إجراء جراحي حيوي لعلاج خشونة المفصل أحادية الحجرة، حيث تهدف إلى إعادة توزيع الحمل على المفصل للحفاظ على الركبة وتأخير الحاجة لاستبدالها. يقدم الأستاذ الدكتور محمد هطيف في صنعاء حلولًا متقدمة ومخصصة لهذه الحالة، مستندًا إلى خبرة واسعة وتقنيات دقيقة.
الخلاصة الطبية السريعة: جراحة إعادة محاذاة الركبة هي إجراء جراحي حيوي لعلاج خشونة المفصل أحادية الحجرة، حيث تهدف إلى إعادة توزيع الحمل على المفصل للحفاظ على الركبة وتأخير الحاجة لاستبدالها. يقدم الأستاذ الدكتور محمد هطيف في صنعاء حلولًا متقدمة ومخصصة لهذه الحالة، مستندًا إلى خبرة واسعة وتقنيات دقيقة.
مقدمة عن خشونة مفصل الركبة أحادية الحجرة
تُعد خشونة مفصل الركبة أحادية الحجرة حالة شائعة تؤثر على جودة حياة الكثيرين، وتُعتبر من أبرز دواعي جراحات تصحيح التشوه. في هذه الحالة، يتآكل الغضروف بشكل أساسي في جزء واحد من مفصل الركبة، مما يؤدي إلى الألم، والتصلب، وصعوبة الحركة. الهدف الأساسي من العلاج، خاصةً الجراحي، هو الحفاظ على المفصل الطبيعي لأطول فترة ممكنة وتأخير الحاجة إلى استبدال مفصل الركبة بالكامل.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف رائدًا في مجال جراحات إعادة محاذاة الركبة، حيث يقدم حلولًا متطورة ومخصصة لكل مريض. يعتمد الدكتور هطيف على أحدث التقنيات والخبرات العميقة لضمان أفضل النتائج، مع التركيز على الحفاظ على مفصل الركبة كمرشح مثالي لأي تدخل مستقبلي، إذا لزم الأمر.
يتناول هذا الدليل الشامل كل ما تحتاج معرفته عن خشونة مفصل الركبة أحادية الحجرة، وخيارات العلاج المتاحة، وخاصةً جراحة قطع العظم لإعادة المحاذاة، وكيف يمكن للأستاذ الدكتور محمد هطيف أن يكون شريكك الأمثل في رحلة العلاج والتعافي.

فهم خشونة مفصل الركبة وتشريحها
لفهم خشونة مفصل الركبة أحادية الحجرة، من المهم أولاً استيعاب تشريح مفصل الركبة ووظيفته. يتكون مفصل الركبة من ثلاثة حجرات رئيسية:
- الحجرة الإنسية (الداخلية): وهي الأكثر شيوعًا للإصابة بالخشونة.
- الحجرة الوحشية (الخارجية): أقل شيوعًا للإصابة بالخشونة.
- الحجرة الرضفية الفخذية: وهي المنطقة الواقعة خلف الرضفة (صابونة الركبة).
عندما تتأثر إحدى هذه الحجرات بالخشونة بشكل أساسي، تُعرف الحالة بخشونة المفصل أحادية الحجرة. أكثر الحجرات تأثرًا هي الحجرة الإنسية، وهذا الفصل يركز بشكل أساسي على خشونة الحجرة الإنسية (MCOA)، وبدرجة أقل على الحجرتين الأخريين.
تتسبب الخشونة في تآكل الغضروف الذي يغطي نهايات العظام، مما يؤدي إلى احتكاك العظام ببعضها البعض، وينتج عنه الألم والالتهاب. مع مرور الوقت، يمكن أن يؤدي هذا التآكل إلى تشوهات في شكل العظام والمفصل، مما يزيد من الضغط على الجزء المتضرر ويسرع من تدهور الحالة.
أسباب وعوامل خطر خشونة مفصل الركبة أحادية الحجرة
تتطور خشونة مفصل الركبة أحادية الحجرة نتيجة لمجموعة من العوامل التي تؤدي إلى تآكل الغضروف المفصلي في جزء واحد من الركبة. فهم هذه الأسباب والعوامل يساعد في تحديد أفضل مسار علاجي ووقائي.
الأسباب الرئيسية
- الإجهاد الميكانيكي غير المتوازن: عندما يتوزع الوزن بشكل غير متساوٍ على مفصل الركبة، يزداد الضغط على حجرة معينة، مما يسرع من تآكل الغضروف فيها. هذا غالبًا ما يحدث في حالات التقوس (Varus deformity) حيث يزداد الضغط على الحجرة الإنسية (الداخلية).
- الإصابات السابقة: إصابات الركبة مثل تمزق الغضروف الهلالي، أو إصابات الأربطة، أو الكسور، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بالخشونة في المستقبل.
- التشوهات الخلقية أو التطورية: بعض الأشخاص يولدون بتشوهات طفيفة في محاذاة عظام الركبة أو الساق، مما يجعلهم أكثر عرضة للإصابة بالخشونة أحادية الحجرة.
- الالتهابات المزمنة: بعض أمراض المناعة الذاتية أو الالتهابات المزمنة يمكن أن تؤثر على الغضروف المفصلي.
عوامل الخطر
- العمر: تزداد احتمالية الإصابة بالخشونة مع التقدم في العمر، حيث يتدهور الغضروف بشكل طبيعي.
- السمنة: الوزن الزائد يزيد بشكل كبير من الحمل على مفصل الركبة، مما يسرع من تآكل الغضروف.
- النشاط البدني المفرط أو المتكرر: بعض الرياضات أو المهن التي تتطلب حركات متكررة أو حمل أوزان ثقيلة يمكن أن تزيد من خطر الإصابة.
- الوراثة: قد يكون هناك استعداد وراثي للإصابة بالخشونة.
- ضعف العضلات المحيطة بالركبة: ضعف عضلات الفخذ أو الساق يمكن أن يؤثر على استقرار الركبة ويزيد من الضغط على أجزاء معينة.
أعراض خشونة مفصل الركبة أحادية الحجرة
تتطور أعراض خشونة مفصل الركبة أحادية الحجرة تدريجيًا، وتختلف شدتها من شخص لآخر. من المهم التعرف على هذه الأعراض لطلب التشخيص والعلاج في الوقت المناسب.
الأعراض الشائعة
- الألم:
- يُعد الألم العرض الأكثر شيوعًا، وغالبًا ما يكون موضعيًا في الحجرة المصابة (عادةً الجانب الداخلي للركبة).
- يزداد الألم مع النشاط البدني أو الوقوف لفترات طويلة.
- يتحسن الألم مع الراحة.
- قد يكون هناك ألم عند صعود أو نزول الدرج.
- التصلب:
- تصلب الركبة، خاصةً بعد فترات من عدم الحركة (مثل الاستيقاظ من النوم أو بعد الجلوس لفترة طويلة).
- قد يستمر التصلب لمدة 30 دقيقة أو أقل.
- التورم:
- قد يحدث تورم خفيف أو متوسط حول المفصل، خاصةً بعد النشاط.
- الاحتكاك أو الطقطقة:
- قد يسمع المريض أو يشعر بصوت احتكاك أو طقطقة (Crepitus) عند تحريك الركبة، نتيجة لاحتكاك العظام ببعضها البعض.
- فقدان المرونة:
- صعوبة في ثني أو فرد الركبة بشكل كامل.
- ضعف العضلات:
- قد يؤدي الألم وقلة الاستخدام إلى ضعف في عضلات الفخذ والساق.
- تشوه الركبة:
- في الحالات المتقدمة، قد يلاحظ المريض تغيرًا في شكل الساق، مثل ازدياد التقوس (Varus) في حالة خشونة الحجرة الإنسية، مما يؤدي إلى مظهر "تقوس الساقين".
التشخيص الدقيق لخشونة مفصل الركبة
يعتمد التشخيص الدقيق لخشونة مفصل الركبة أحادية الحجرة على مزيج من التاريخ الطبي للمريض، والفحص السريري، والتصوير الطبي. يحرص الأستاذ الدكتور محمد هطيف على اتباع نهج شامل لضمان تشخيص دقيق يوجه خطة العلاج المثلى.
1. التاريخ الطبي والفحص السريري
- التاريخ الطبي: يسأل الدكتور هطيف عن الأعراض (متى بدأت، ما الذي يفاقمها أو يخففها)، وأي إصابات سابقة، والتاريخ العائلي للخشونة، ومستوى النشاط البدني.
- الفحص السريري: يقوم بتقييم حركة الركبة (مدى الثني والفرد)، والبحث عن الألم عند الضغط على مناطق معينة، ووجود تورم أو احتكاك. كما يقيم محاذاة الساق ويتحقق من استقرار الأربطة.
2. التصوير الطبي
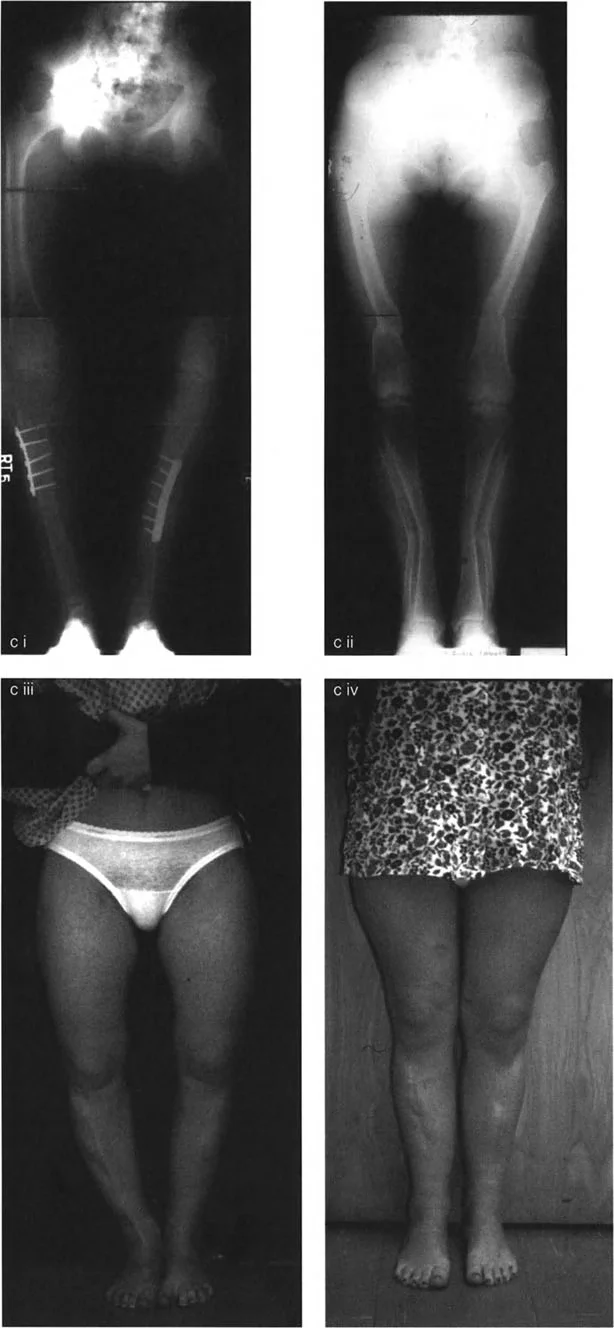
- الأشعة السينية (X-rays): تُعد الأشعة السينية هي الأداة التشخيصية الأولية والأكثر أهمية. تُظهر الأشعة السينية تضيق المسافة المفصلية (مؤشر على تآكل الغضروف)، وتغيرات في العظام (مثل النتوءات العظمية)، وتشوهات المحاذاة. تُؤخذ الأشعة السينية عادةً أثناء الوقوف لتقييم توزيع الوزن على المفصل.
- أشعة الإجهاد (Stress Radiographs): تستخدم هذه الأشعة لتقييم مدى مرونة الأربطة ومقدار فقدان الغضروف تحت الضغط.

- أشعة الإجهاد بالتقوس (Varus stress): تقيم المسافة الغضروفية الإنسية.
- أشعة الإجهاد بالروح (Valgus stress): تقيم المسافة الغضروفية الوحشية.
- تساعد هذه الأشعة في تحديد مكونات التشوه (فقدان الغضروف مقابل رخاوة الأربطة).
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة بشكل أكثر تفصيلاً، مثل الغضاريف الهلالية، والأربطة، والغضروف المفصلي نفسه، خاصة إذا كانت هناك شكوك حول إصابات أخرى أو لتقييم مدى تآكل الغضروف بدقة.
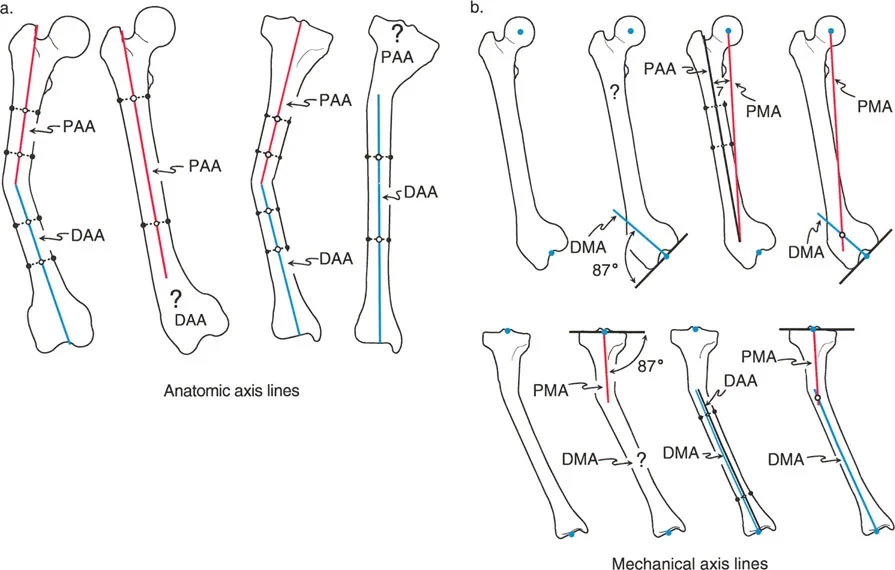
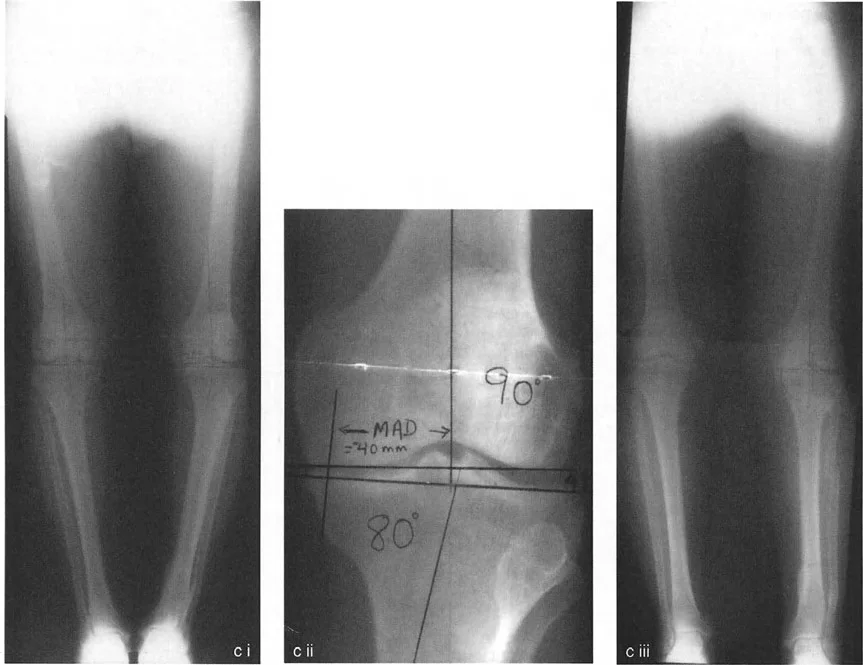
- تحليل المحاذاة الميكانيكية الشامل (MAT): يستخدم الدكتور هطيف هذا التحليل المتقدم لتحديد مصدر الخلل في المحاذاة بدقة، سواء كان في عظم الفخذ أو الساق أو كليهما، وأيضًا لتقييم مدى تباعد خط المفصل (JLCA) الناتج عن رخاوة الأربطة أو فقدان الغضروف.
بناءً على نتائج هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة تتناسب مع حالة المريض واحتياجاته الفردية.
العلاج الجراحي لخشونة مفصل الركبة أحادية الحجرة إعادة المحاذاة بقطع العظم
تُعد جراحة قطع العظم لإعادة المحاذاة (Osteotomy) خيارًا علاجيًا فعالًا للمرضى الذين يعانون من خشونة مفصل الركبة أحادية الحجرة، خاصةً خشونة الحجرة الإنسية. الهدف من هذه الجراحة هو تحويل الضغط من الجزء المتضرر من المفصل إلى الجزء السليم، مما يقلل الألم ويحافظ على المفصل الطبيعي لأطول فترة ممكنة، ويؤخر الحاجة إلى استبدال مفصل الركبة بالكامل.
يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بمهارة عالية، معتمدًا على نهج مخصص لكل مريض لضمان أفضل النتائج.
مبادئ جراحة إعادة المحاذاة
تتمثل الفكرة الأساسية في تغيير زاوية عظم الساق (الظنبوب) أو عظم الفخذ (أحيانًا)، لإعادة توزيع الحمل على مفصل الركبة.
- في حالات التقوس (Varus deformity): حيث يكون الحمل زائدًا على الحجرة الإنسية (الداخلية)، يتم إجراء قطع العظم لتحويل الساق إلى وضعية الروح (Valgus)، مما ينقل الحمل إلى الحجرة الوحشية (الخارجية) السليمة.
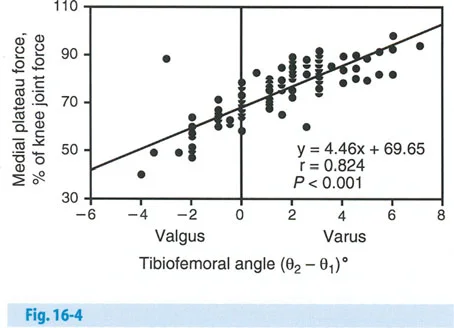
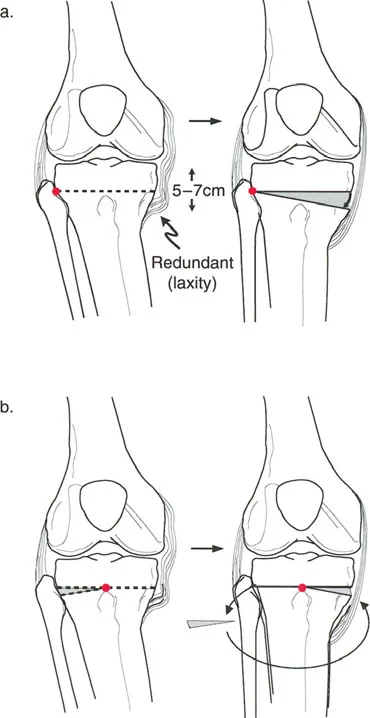
- تخفيف الحمل: في الركبة الطبيعية، تتحمل الحجرة الإنسية حوالي 75% من الحمل أثناء الوقوف على ساق واحدة. مع 6 درجات فقط من التقوس الميكانيكي، يمكن أن يصل الحمل إلى 95%. تهدف الجراحة إلى تقليل هذا الحمل إلى حوالي 50% أو أقل.
تطور تقنيات قطع العظم
لقد تطورت تقنيات قطع العظم على مر السنين لزيادة فعاليتها وتقليل المضاعفات.
- تقنية جاكسون وواو (Jackson and Waugh 1961): كانت من أوائل التقنيات التي وصفت قطع العظم تحت الحدبة الظنبوبية.
- تقنية كوفنتري (Coventry 1965): قدمت هذه التقنية قطع العظم الوتدي الإغلاقي فوق الحدبة الظنبوبية، في منطقة العظم الإسفنجي، مما يحسن من التئام العظم.
- تقنية ماكيه (Maquet 1976, 1980): وصفت قطع العظم القبو المقعر البعيد، مع التركيز على الاستفادة من سرعة التئام العظم في منطقة الكردوس فوق الحدبة وإضافة عنصر قابلية التعديل.
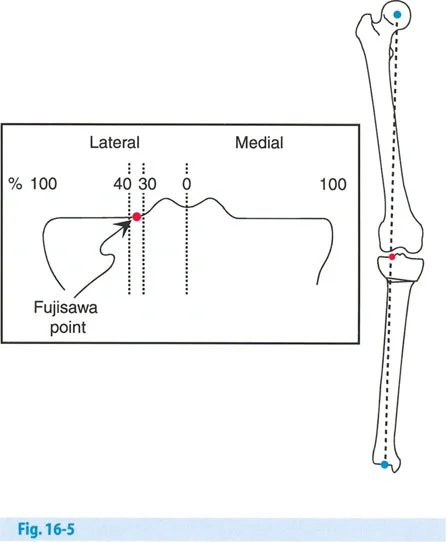
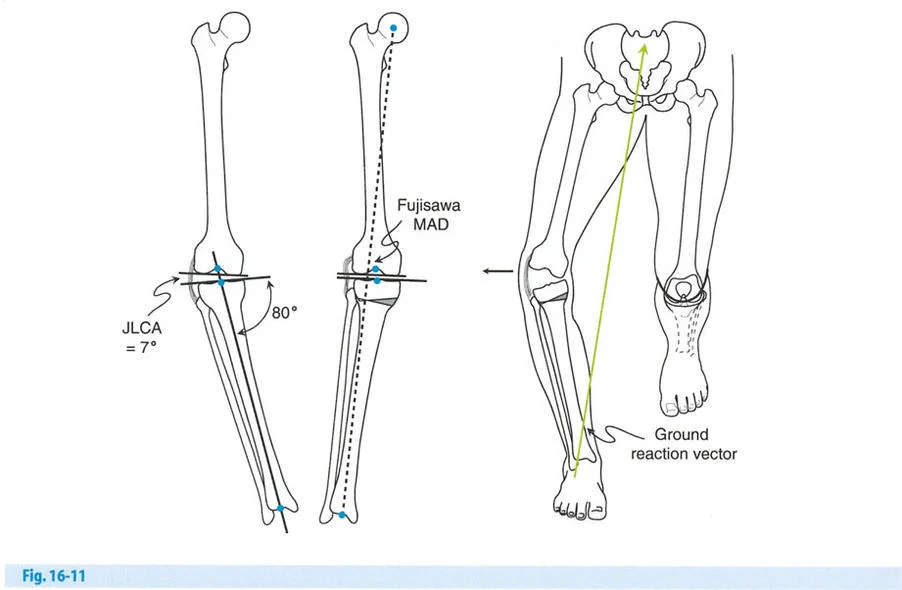
تحديد هدف التصحيح (نقطة فوجيساوا)
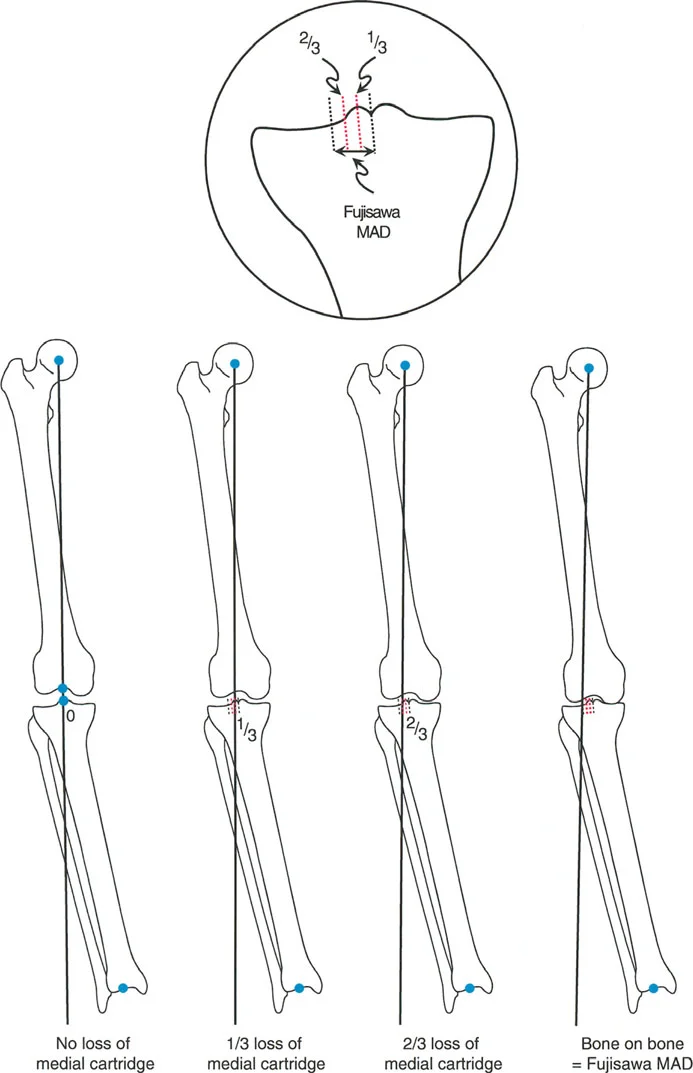
- نقطة فوجيساوا (Fujisawa Point): أوصى فوجيساوا وزملاؤه (1979) بأن يمر المحور الميكانيكي للطرف السفلي بين 30% و 40% وحشيًا لمركز أشواك الظنبوب لتحقيق أفضل النتائج. يُطلق على هذه المسافة "نقطة فوجيساوا".

- تعديلات جاكوب وميرفي (Jakob and Murphy 1992): تم تعديل توصية فوجيساوا بناءً على مقدار الغضروف المتبقي في الحجرة الإنسية.
- إذا كانت مسافة المفصل طبيعية: هدف التصحيح هو MAD (الانحراف المحوري الميكانيكي) = 0.
- إذا كان هناك فقدان لثلث الغضروف: هدف التصحيح هو ثلث نقطة فوجيساوا.
- إذا كان هناك فقدان لثلثي الغضروف: هدف التصحيح هو ثلثي نقطة فوجيساوا.
- إذا كان هناك فقدان كامل للغضروف (عظم على عظم): هدف التصحيح هو نقطة فوجيساوا كاملة.

التحديات المحتملة لقطع العظم بتقنية كوفنتري وكيفية التعامل معها
رغم فعالية تقنية كوفنتري، إلا أنها قد تسبب بعض التحديات، خاصة عند الحاجة إلى استبدال مفصل الركبة لاحقًا. يدرك الأستاذ الدكتور محمد هطيف هذه التحديات ويستخدم تقنيات متقدمة للتعامل معها.
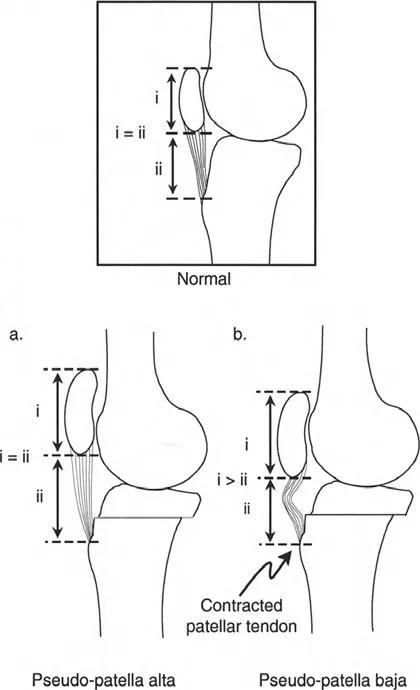
- تأثير على الرضفة (صابونة الركبة): يمكن أن يؤدي قطع العظم فوق الحدبة الظنبوبية إلى تغير في مستوى الرضفة (Pseudo-patella alta أو Pseudo-patella baja)، مما قد يؤثر على حركة الركبة أو يجعل استبدال المفصل لاحقًا أكثر صعوبة.

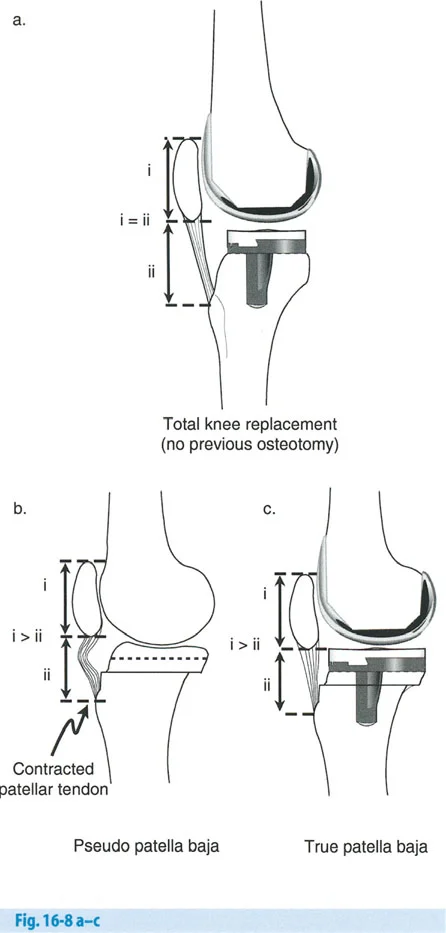
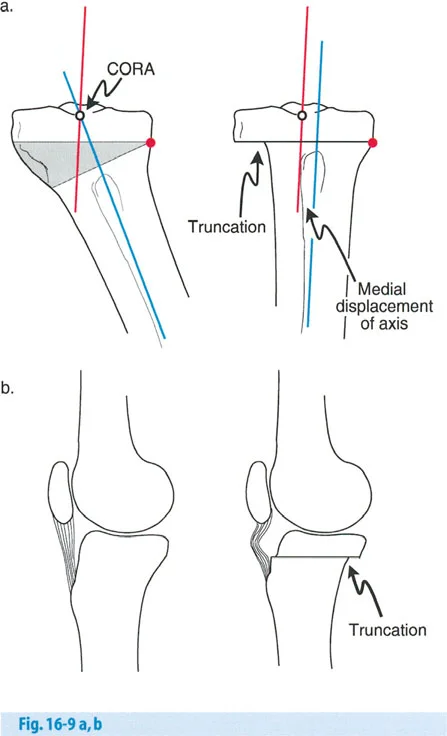
- تنبيه سريري: يعيد سمك الطرف الاصطناعي الظنبوبي مستوى الحدبة الظنبوبية، مما قد يسحب الرضفة إلى الأسفل. هذا يمكن أن يعيق ثني الركبة. يولي الدكتور هطيف اهتمامًا خاصًا لهذه التفاصيل لتجنب المضاعفات.
- نقص مخزون العظام: يمكن أن يؤدي قطع العظم الوتدي الإغلاقي إلى تقليل مخزون العظام في الجزء العلوي من الظنبوب، مما يجعل تثبيت مكونات المفصل الاصطناعي أكثر صعوبة في المستقبل.

- رخاوة الرباط الجانبي الوحشي (LCL): قد يؤدي قطع عظم الشظية غير الصحيح إلى رخاوة في الرباط الجانبي الوحشي، مما يسبب عدم استقرار في الركبة.

- يستخدم الدكتور هطيف تقنيات دقيقة لقطع عظم الشظية (مثل قطع العظم المائل في منتصف الساق) لتجنب إصابة العصب الشظوي والحفاظ على طول الرباط الجانبي الوحشي.
نهج الأستاذ الدكتور محمد هطيف المخصص
بدلاً من "مقاس واحد يناسب الجميع"، يتبنى الأستاذ الدكتور محمد هطيف نهجًا "حسب الطلب" (a la carte)، حيث يتم تصميم الجراحة خصيصًا لكل مريض بناءً على تشوهاته الفريدة.
- تحديد مصدر الخلل في المحاذاة (باستخدام MAT):
- يستخدم الدكتور هطيف تحليل المحاذاة الميكانيكية الشامل (MAT) لتحديد ما إذا كان التشوه في عظم الفخذ أو الظنبوب أو كليهما.
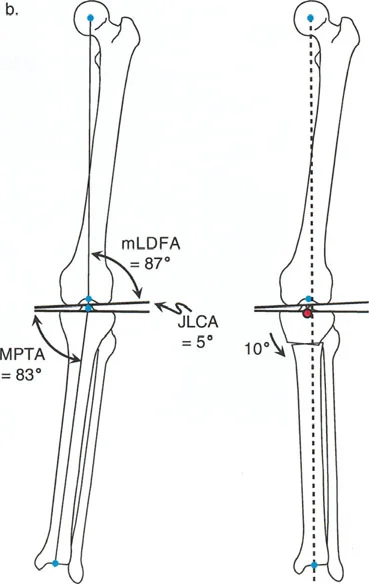
- متى يتم قطع عظم الظنبوب؟ عندما يكون التشوه في الظنبوب بشكل واضح (MPTA <85 درجة) وعظم الفخذ طبيعيًا.
- متى يتم قطع عظم الفخذ؟ عندما يكون التشوه في عظم الفخذ بشكل واضح (mLDFA >93 درجة) وعظم الظنبوب طبيعيًا.
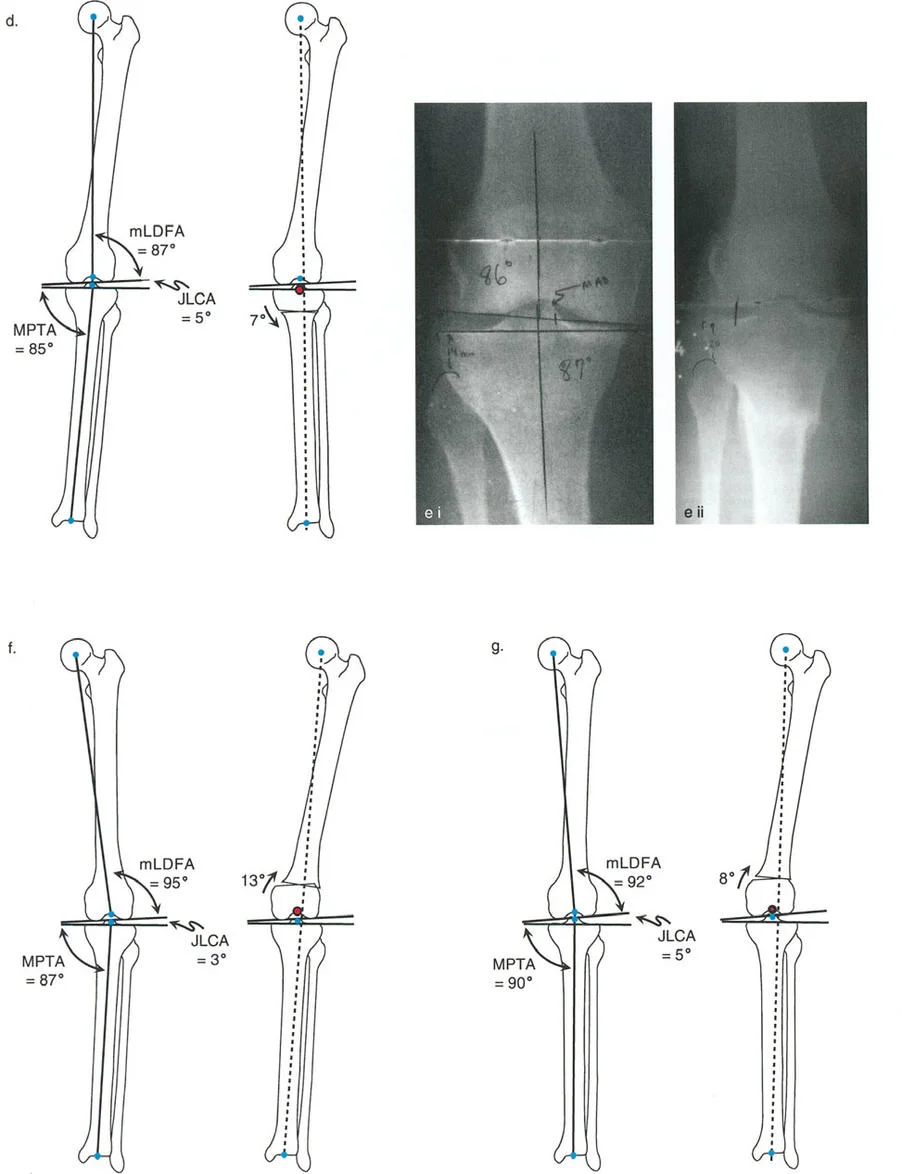
- التشوه المشترك: في بعض الحالات، قد يكون التشوه موجودًا في كل من عظم الفخذ والظنبوب، ويتطلب الأمر إجراء قطع عظم في كليهما.
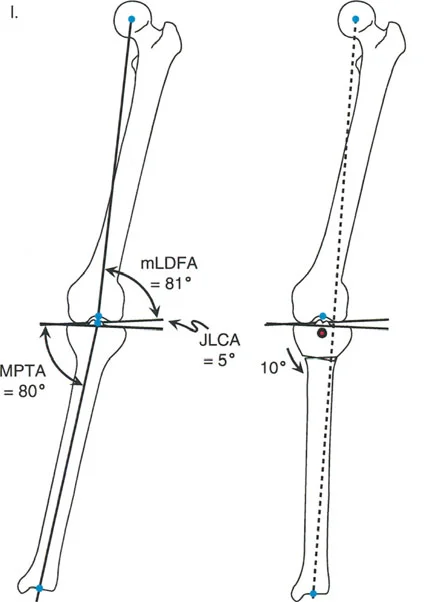
- تنبيه سريري: يُعد الجمع بين عظم فخذ روحي (valgus) وعظم ظنبوب متقوس (varus) مزيجًا سيئًا يؤدي إلى تدهور مفصل الركبة. يحرص الدكتور هطيف على تصحيح كلا التشوهين في هذه الحالات.
- يستخدم الدكتور هطيف تحليل المحاذاة الميكانيكية الشامل (MAT) لتحديد ما إذا كان التشوه في عظم الفخذ أو الظنبوب أو كليهما.
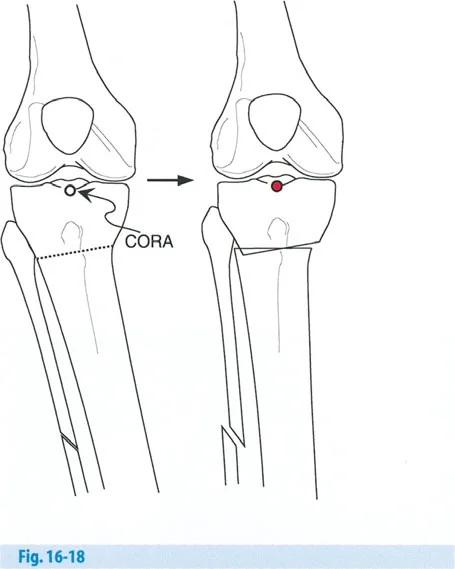
- تحديد مستوى مركز الدوران الفعلي للزاوية (CORA): لتجنب التشوه الترجمي الثانوي، يتم مطابقة مركز الدوران الفعلي للزاوية (ACA) مع مركز الدوران الفعلي للتشوه (CORA) قدر الإمكان.
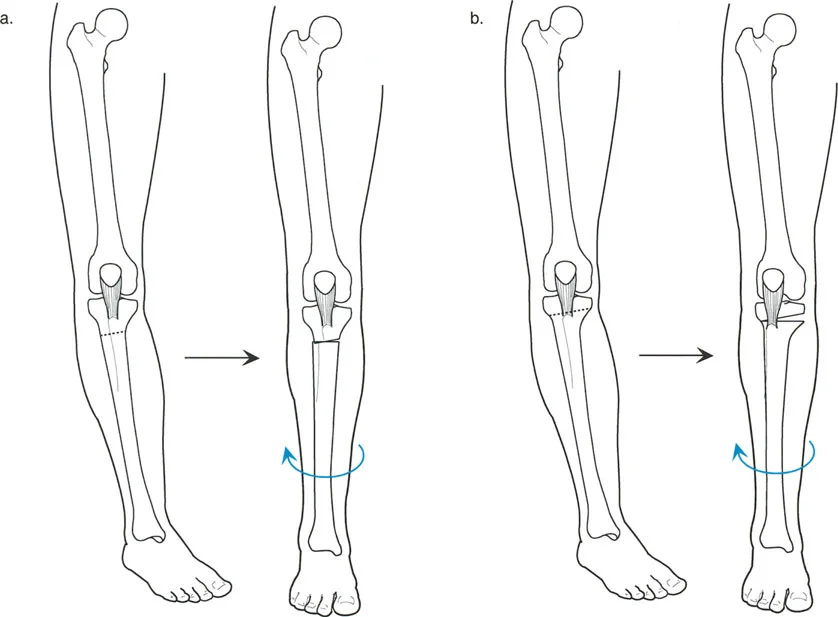
- اختيار نوع قطع العظم والتثبيت:
- قطع العظم الوتدي الإغلاقي (Closing Wedge Osteotomy): يتم إزالة إسفين من العظم.
- قطع العظم الوتدي الفاتح (Opening Wedge Osteotomy): يتم فتح فجوة في العظم وتثبيتها بلوحة ومسامير، وقد تتطلب ترقيعًا عظميًا.
- قطع العظم الوتدي المحايد (Neutral Wedge Osteotomy): يتم إزالة إسفين من جانب وإعادة زرعه في الجانب الآخر.
- قطع العظم القبو البؤري (Focal Dome Osteotomy): يمكن تعديله لشد الرباط الجانبي الإنسي (MCL) إذا لزم الأمر.
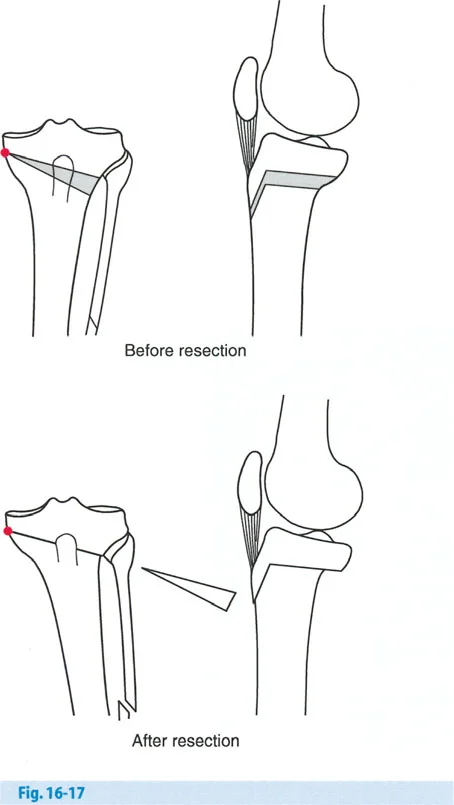
- قطع العظم مع الحفاظ على الحدبة الظنبوبية: يمكن إجراء قطع العظم مع تضمين الحدبة الظنبوبية في الجزء القريب للحفاظ على المسافة بين الحدبة والمفصل.

- قطع العظم تحت الحدبة الظنبوبية: يتطلب هذا النوع من قطع العظم ترجمة جانبية بالإضافة إلى الزاوية.

معالجة التشوهات المرتبطة
- خشونة الحجرة الإنسية مع رخاوة الرباط الجانبي الإنسي (MCL): يمكن استخدام قطع العظم الوتدي الفاتح لشد الرباط الجانبي الإنسي.
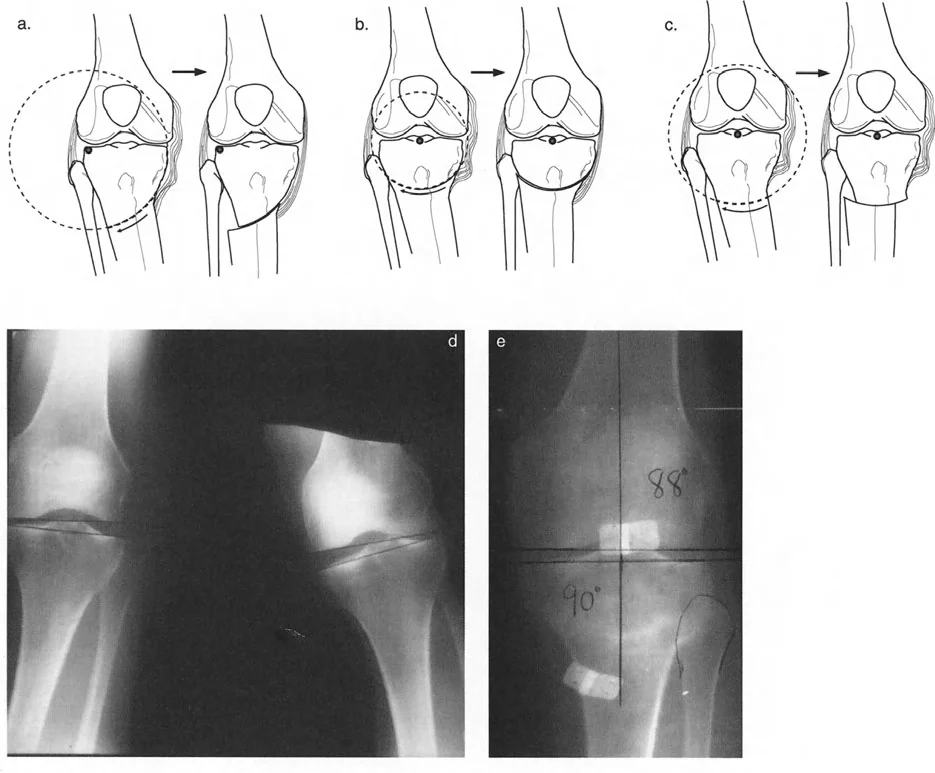
- **خشونة الحجرة الإنسية مع رخاوة الرباط الجانبي
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك