تصحيح تشوهات الأطراف السفلية بالمسمار النخاعي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تصحيح تشوهات الأطراف السفلية بالمسمار النخاعي هو إجراء جراحي متقدم يعالج الانحرافات العظمية، ويستخدم مسامير داخل العظم لاستعادة المحاذاة الطبيعية، مما يوفر راحة أكبر وشفاء أسرع. يقدم الأستاذ الدكتور محمد هطيف هذه التقنيات الرائدة في صنعاء.
الخلاصة الطبية السريعة: تصحيح تشوهات الأطراف السفلية بالمسمار النخاعي هو إجراء جراحي متقدم يعالج الانحرافات العظمية، ويستخدم مسامير داخل العظم لاستعادة المحاذاة الطبيعية، مما يوفر راحة أكبر وشفاء أسرع. يقدم الأستاذ الدكتور محمد هطيف هذه التقنيات الرائدة في صنعاء.
مقدمة إلى عالم تصحيح تشوهات الأطراف السفلية بالمسمار النخاعي
تعتبر تشوهات الأطراف السفلية من الحالات الطبية التي قد تؤثر بشكل كبير على جودة حياة المريض، مسببة الألم، وصعوبة في المشي، ومشاكل وظيفية وجمالية. لحسن الحظ، شهد مجال جراحة العظام تطورات هائلة، وأصبح تصحيح هذه التشوهات ممكنًا وفعالًا بفضل التقنيات الحديثة. في طليعة هذه التطورات، تبرز مبادئ الدكتور درور بالي، التي أرست الأسس البيوميكانيكية لفهم وتصحيح انحرافات العظام بدقة لا مثيل لها.
تاريخيًا، كان التثبيت الخارجي، مثل طريقة إليزاروف وإطار تايلور المكاني (TSF)، هو المعيار الذهبي للتعامل مع التشوهات المعقدة والمتعددة المستويات. ومع ذلك، فإن الجراحين المعاصرين، بقيادة خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء، يتجهون بشكل متزايد نحو تقنيات التثبيت الداخلي، وخاصة التثبيت بالمسمار النخاعي (Intramedullary Nailing - IMN).
يقدم التثبيت بالمسمار النخاعي مزايا عميقة تُحدث فرقًا جذريًا في تجربة المريض:
* راحة فائقة: يجنبك المسامير النخاعية الحاجة إلى مثبتات خارجية بارزة، مما يوفر راحة أكبر ويسمح بحياة يومية طبيعية أكثر.
* القضاء على عدوى مسار المسامير: نظرًا لكون المسمار داخل العظم، يتم التخلص تمامًا من خطر العدوى المرتبطة بمسامير التثبيت الخارجي.
* إعادة تأهيل مبكرة وأكثر قوة: يوفر التثبيت الداخلي استقرارًا فائقًا يسمح للمرضى ببدء العلاج الطبيعي والحركة في وقت أبكر، مما يسرع عملية الشفاء.
* استقرار بيوميكانيكي قوي: يتيح هذا الاستقرار تحمل الوزن المبكر على الطرف المصاب، مما يعزز الشفاء ويقلل من فترة الاعتماد على الغير.
على الرغم من أن المثبتات الخارجية توفر مرونة لا نهائية في التعديل بعد الجراحة، فإن الانتقال إلى صلابة المسمار النخاعي يتطلب دقة جراحية وتخطيطًا فائقًا قبل العملية. فبينما يمكن تعديل التشوهات المتبقية بعد الجراحة باستخدام المثبتات الخارجية، فإن المسمار النخاعي يفرض مساره الخاص داخل العظم. هذا يعني أن التصحيح يعتمد كليًا على التخطيط الدقيق قبل الجراحة، والموقع الصحيح لقطع العظم (القطع العظمي)، والمسار الدقيق للمسمار. يعمل المسمار كقالب داخلي، وسيتكيف العظم لا محالة مع شكله.
في هذا الدليل الشامل، سنغوص عميقًا في اعتبارات الأجهزة والقطع العظمي الضرورية لنجاح التثبيت بالمسمار النخاعي في تصحيح تشوهات الأطراف السفلية. سنستكشف بدقة بيوميكانيكا نقاط البداية والنهاية، وتقنية التثبيت بمساعدة المثبت الخارجي (FAN)، ودقائق الإطالة فوق المسمار (LON)، والمسامير القابلة للزرع بالكامل، والإدارة المعقدة للتشوهات الدورانية والانتقالية. بالنسبة للمرضى الذين يبحثون عن أفضل الحلول، فإن فهم هذه المفاهيم يمثل الفرق بين طرف متناسق تمامًا وحياة طبيعية، وبين معاناة قد تطول.
الأستاذ الدكتور محمد هطيف، بصفته أحد أبرز جراحي العظام في صنعاء واليمن، يمتلك خبرة واسعة ومهارة فريدة في تطبيق هذه التقنيات المتقدمة، وتقديم أفضل النتائج لمرضاه.
التشريح وفهم محاور الجسم: أساس تصحيح التشوهات
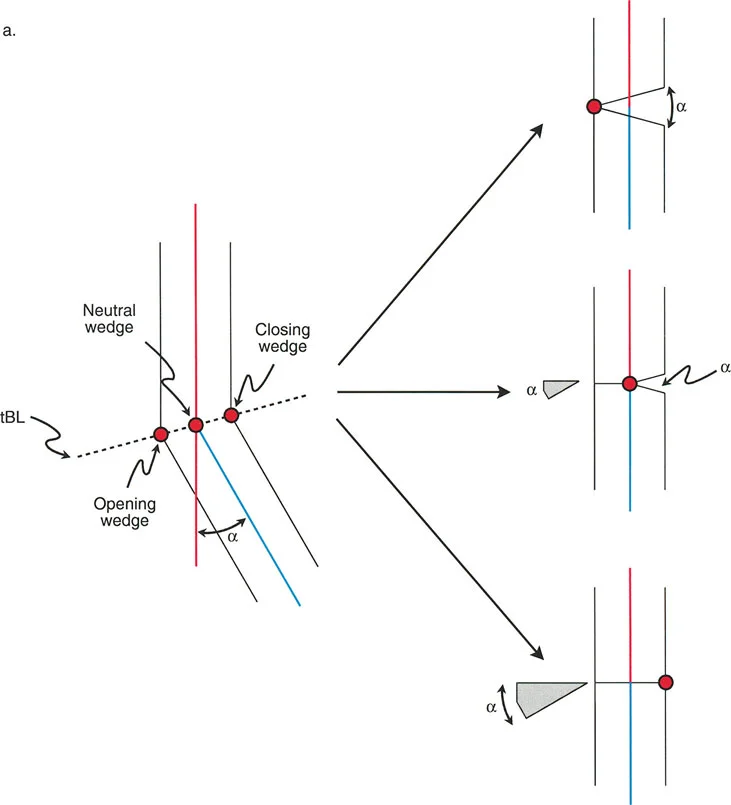
لفهم كيفية تصحيح تشوهات الأطراف السفلية باستخدام المسامير النخاعية، من الضروري أولاً فهم العلاقة بين المحور الميكانيكي والمحور التشريحي للطرف السفلي. هذا التمييز يشكل حجر الزاوية في مبادئ بالي لتخطيط تصحيح التشوهات.
-
المحور الميكانيكي (Mechanical Axis): هو خط مستقيم يُرسم من مركز رأس عظم الفخذ إلى مركز مفصل الكاحل (مركز قصبة الساق). في الطرف الطبيعي المتناسق، يمر هذا الخط الميكانيكي (MAL) قليلاً إلى الجانب الإنسي (الداخلي) من مركز مفصل الركبة، مما يخلق المحاذاة الميكانيكية الطبيعية. هذا المحور يمثل توزيع الوزن عبر الطرف.
-
المحور التشريحي (Anatomic Axis): يشير إلى الخط الأوسط لجسم العظم (الديّافيز). إنه المركز الفيزيائي للقناة النخاعية داخل العظم.
عند التخطيط لتصحيح التشوهات باستخدام مثبت خارجي، غالبًا ما يستخدم الجراحون طريقة المحور الميكانيكي. ومع ذلك، عند التخطيط للتثبيت بالمسمار النخاعي، فإن طريقة المحور التشريحي هي الأفضل والأكثر ضرورة. لماذا؟ لأن المسمار النخاعي هو أسطوانة صلبة ومادية يجب أن تتبع مسار أقل مقاومة داخل القناة النخاعية - أي أنها تتبع بطبيعتها منتصف جسم العظم (المحور التشريحي).
بينما تظل طريقة المحور الميكانيكي صالحة رياضيًا للمحاذاة الكلية للطرف، فإن خطوط المحور الميكانيكي لا تتوافق مع المسار الفعلي الذي سيسلكه المسمار داخل العظم. لذلك، يتطلب تخطيط القطع العظمي للمسمار النخاعي رسم خرائط للمحور التشريحي للجزء القريب والمحور التشريحي للجزء البعيد. يحدد تقاطع هذين الخطين التشريحيين مركز دوران الانحراف (CORA).
اختلافات حاسمة بين عظم الساق (الظنبوب) وعظم الفخذ
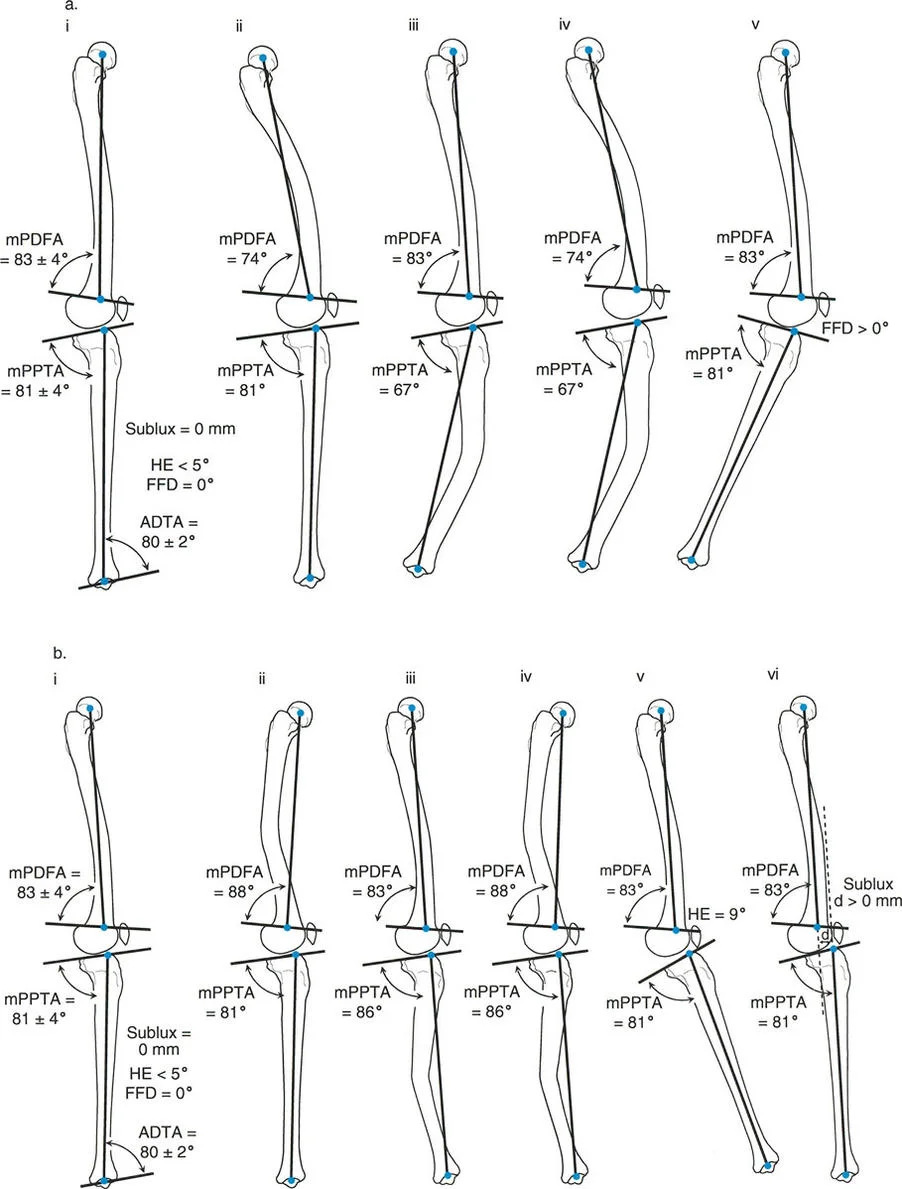
يعد فهم الاختلافات الهندسية بين عظم الساق وعظم الفخذ أمرًا بالغ الأهمية عند تخطيط القطع العظمي والتنبؤ بانحراف المحور الميكانيكي بعد الجراحة.
-
في عظم الساق (الظنبوب - Tibia): يكون المحور الميكانيكي والمحور التشريحي متوازيين (على الرغم من أنهما ليسا على نفس الخط تمامًا، حيث يقع المحور التشريحي قليلاً إلى الجانب الوحشي للمحور الميكانيكي). نظرًا لتوازيهما، فإن تصحيح التشوه أو إطالة عظم الساق بدقة على طول محوره التشريحي لا يغير المحاذاة الميكانيكية الكلية للطرف. يظل المحور الميكانيكي مستقرًا.
-
في عظم الفخذ (Femur): تختلف البيوميكانيكا بشكل كبير وأكثر تعقيدًا. يقع المحور التشريحي لعظم الفخذ بزاوية - عادةً ما بين 6 إلى 9 درجات - بالنسبة للمحور الميكانيكي. تُعرف هذه الزاوية باسم الزاوية التشريحية الميكانيكية (Anatomic-Mechanical Angle - AMA). هذه الزاوية حاسمة. إذا قمت بإطالة عظم الفخذ على طول محوره التشريحي (مسار المسمار النخاعي)، فإن الجزء البعيد سينتقل جانبيًا بالنسبة لخط المحور الميكانيكي للجزء القريب. هذه الظاهرة لها آثار عميقة على إجراءات الإطالة، والتي ستناقش بالتفصيل في قسم الإطالة فوق المسمار النخاعي (LON).
أسباب تشوهات الأطراف السفلية وعوامل الخطر
تتعدد أسباب تشوهات الأطراف السفلية التي قد تستدعي التدخل الجراحي باستخدام تقنيات المسمار النخاعي. فهم هذه الأسباب يساعد المرضى على إدراك طبيعة حالتهم وأهمية العلاج. من أبرز هذه الأسباب:
- الكسور التي لم تلتئم بشكل صحيح (Malunion): بعد كسر في العظم، قد يلتئم العظم في وضع غير طبيعي (ملتوٍ، أو بزاوية، أو قصير)، مما يؤدي إلى تشوه. هذا هو أحد الأسباب الرئيسية التي يعالجها التثبيت بالمسمار النخاعي.
- عدم التئام الكسور (Nonunion): في بعض الحالات، قد يفشل الكسر في الالتئام على الإطلاق، تاركًا فجوة بين أجزاء العظم. قد تترافق هذه الحالة مع تشوه.
- العيوب الخلقية: يولد بعض الأطفال بتشوهات في العظام، مثل القصر أو الانحرافات، التي تتطلب تصحيحًا جراحيًا مع نموهم.
- الأمراض الاستقلابية أو الوراثية: بعض الحالات مثل الكساح (Rickets) أو أمراض العظم الوراثية الأخرى يمكن أن تسبب ضعفًا في العظام وتشوهات مع مرور الوقت.
- الالتهابات العظمية المزمنة: يمكن أن تؤدي العدوى طويلة الأمد في العظم إلى تدمير الأنسجة العظمية وتغير شكل العظم.
- الأورام العظمية: قد تؤدي الأورام، سواء الحميدة أو الخبيثة، إلى إضعاف العظم وتغيير شكله، مما ينتج عنه تشوهات.
- مشاكل النمو: في بعض الأحيان، قد تنمو مناطق معينة من العظم بشكل أسرع أو أبطأ من غيرها، مما يؤدي إلى عدم تناسق في الطول أو الزاوية.
- التعرض للصدمات الشديدة: قد تسبب الحوادث والإصابات الشديدة تشوهات معقدة يصعب علاجها بالطرق التقليدية.
فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف على وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار السبب الجذري للتشوه لضمان أفضل النتائج الممكنة.
أعراض تشوهات الأطراف السفلية
تتنوع أعراض تشوهات الأطراف السفلية وتعتمد على نوع التشوه وموقعه وشدته. قد يلاحظ المرضى أو ذووهم هذه الأعراض، والتي غالبًا ما تكون السبب الرئيسي لطلب المشورة الطبية. من أبرز الأعراض:
- الألم: غالبًا ما يكون الألم هو العرض الأكثر شيوعًا وإزعاجًا. قد يكون الألم موضعيًا في منطقة التشوه، أو ينتشر إلى المفاصل المجاورة مثل الركبة أو الكاحل أو الورك، نتيجة لتوزيع الضغط غير الطبيعي.
- العرج أو صعوبة المشي: يؤدي عدم تناسق طول الطرفين أو انحراف محورهما إلى نمط مشي غير طبيعي (عرج)، مما يجعل المشي صعبًا ومتعبًا.
- عدم تناسق طول الساقين (Limb Length Discrepancy): قد تكون إحدى الساقين أقصر من الأخرى بشكل ملحوظ، مما يؤثر على التوازن والمشي وقد يسبب مشاكل في الظهر.
- تغير في شكل الطرف: قد يلاحظ المريض انحناءً واضحًا في الساق أو الفخذ (مثل تقوس الساقين للداخل أو الخارج)، أو التواءً غير طبيعي.
- صعوبة في ارتداء الأحذية أو الملابس: قد يواجه المرضى صعوبة في العثور على أحذية مناسبة أو قد تبدو ملابسهم غير متناسقة بسبب شكل الطرف غير الطبيعي.
- تحديد نطاق الحركة في المفاصل: قد تؤثر التشوهات على حركة المفاصل القريبة، مما يقلل من قدرة المريض على ثني أو فرد الركبة أو الكاحل بالكامل.
- مشاكل في التوازن: قد يؤدي عدم تناسق الطرفين أو انحرافهما إلى صعوبة في الحفاظ على التوازن وزيادة خطر السقوط.
- التعب السريع: بسبب الجهد الإضافي الذي يبذله الجسم للتعويض عن التشوه، قد يشعر المريض بالتعب بسرعة أثناء الأنشطة اليومية.
- المخاوف الجمالية: قد تسبب التشوهات الظاهرة ضيقًا نفسيًا للمريض وتؤثر على ثقته بنفسه.
عند ظهور أي من هذه الأعراض، من الضروري استشارة طبيب عظام متخصص. الأستاذ الدكتور محمد هطيف في صنعاء يتمتع بالخبرة اللازمة لتقييم هذه الأعراض بدقة وتشخيص الحالة ووضع خطة علاجية فعالة.
تشخيص تشوهات الأطراف السفلية
يعد التشخيص الدقيق والمتعمق هو حجر الزاوية في أي خطة علاجية ناجحة لتصحيح تشوهات الأطراف السفلية. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتقييم كل حالة بشكل فردي.
تتضمن عملية التشخيص الخطوات التالية:
- التاريخ المرضي الشامل: يبدأ التشخيص بجمع معلومات مفصلة عن تاريخ المريض الصحي، بما في ذلك أي إصابات سابقة، كسور، عمليات جراحية، أو أمراض مزمنة. يسأل الدكتور هطيف عن الأعراض التي يعاني منها المريض، متى بدأت، وما الذي يزيدها أو يخففها، وكيف تؤثر على أنشطته اليومية.
- الفحص السريري الدقيق: يقوم الدكتور هطيف بفحص الطرف المصاب والطرف المقابل لمقارنة الطول والشكل والمحاذاة. يتضمن الفحص تقييم نطاق حركة المفاصل، وقوة العضلات، والبحث عن أي علامات لعرج أو مشاكل في المشي. يتم فحص الوضعية العامة للجسم وتقييم تأثير التشوه على العمود الفقري والحوض.
- التصوير بالأشعة السينية (X-rays): هي الأداة التشخيصية الأساسية. يتم التقاط صور شعاعية للطرف بأكمله، من الورك إلى الكاحل، مع تحمل المريض للوزن. هذه الصور ضرورية لقياس المحاور الميكانيكية والتشريحية بدقة، وتحديد زوايا التشوه، وموقع مركز دوران الانحراف (CORA)، وأي قصر في العظام. يعتمد الدكتور هطيف على صور الأشعة السينية عالية الجودة لتخطيط الجراحة بدقة متناهية.
- التصوير المقطعي المحوسب (CT Scan): في حالات التشوهات المعقدة، خاصة تلك التي تتضمن التواءً (تشوهات دورانية) أو تشوهات ثلاثية الأبعاد، يمكن استخدام الأشعة المقطعية لتقييم العظم بشكل أكثر تفصيلاً. يمكن أن توفر الأشعة المقطعية صورًا ثلاثية الأبعاد تساعد في فهم التكوين العظمي المعقد وتحديد درجة الالتواء.
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة بالعظم، مثل العضلات والأربطة والأوتار، وكذلك لتقييم صحة الغضاريف والمفاصل، خاصة إذا كان هناك اشتباه في إصابات مرتبطة بالتشوه.
- قياسات خاصة: يستخدم الدكتور هطيف أدوات قياس متخصصة لتحديد زوايا ومسافات دقيقة، مثل قياس الزاوية التشريحية الميكانيكية (AMA) في الفخذ، والتي تعتبر حاسمة لتخطيط الإطالة.
بفضل خبرته الواسعة في جراحة العظام وتصحيح التشوهات، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا شاملاً ودقيقًا، مما يمهد الطريق لخطط علاجية مخصصة وناجحة تعيد للمرضى وظيفة أطرافهم وراحتهم.
العلاج: تقنيات التثبيت داخل النخاع العظمي (IMN) المتقدمة
يُعد التثبيت بالمسمار النخاعي (IMN) ثورة في علاج تشوهات الأطراف السفلية، حيث يقدم حلاً داخليًا مستقرًا ودائمًا. تتطلب هذه التقنية دقة متناهية وخبرة واسعة، وهي ما يتميز به الأستاذ الدكتور محمد هطيف، الذي يتقن أحدث الأساليب لضمان أفضل النتائج لمرضاه في صنعاء.
تعتمد هذه التقنيات على مبدأ أن المسمار النخاعي يعمل كقالب داخلي، حيث يوجه العظم إلى المحاذاة الصحيحة بعد إجراء القطع العظمي.
أهمية نقاط البداية والنهاية في المسمار النخاعي
السبب الأكثر شيوعًا للفشل أو سوء الالتئام أو التشوه الناتج عن الجراحة في تصحيح التشوهات بالمسمار النخاعي هو اختيار نقاط البداية (الدخول) والنهاية (الانتهاء) غير الصحيحة. عندما يتم تصحيح تشوه باستخدام مسمار نخاعي، يعمل المسمار كأداة قوية لتقويم العظم داخليًا. تتوافق أجزاء العظم مع المسار الصلب للمسمار أثناء مروره عبر البرزخ (الجزء الضيق من القناة النخاعية) وإلى المشاشة (نهاية العظم).
لذلك، من الضروري للغاية اختيار نقاط البداية والنهاية الصحيحة. لا يكفي الحصول على نقطة واحدة فقط بشكل صحيح. إذا كانت أي من النقطتين خارج المحور، فسيتم المساس بالمحاذاة النهائية، مما يؤدي إلى سوء محاذاة في الأمام أو الخلف، أو انحراف للداخل (تقوس) أو للخارج (فحج).
تحديد نقطة البداية (المدخل القريب)
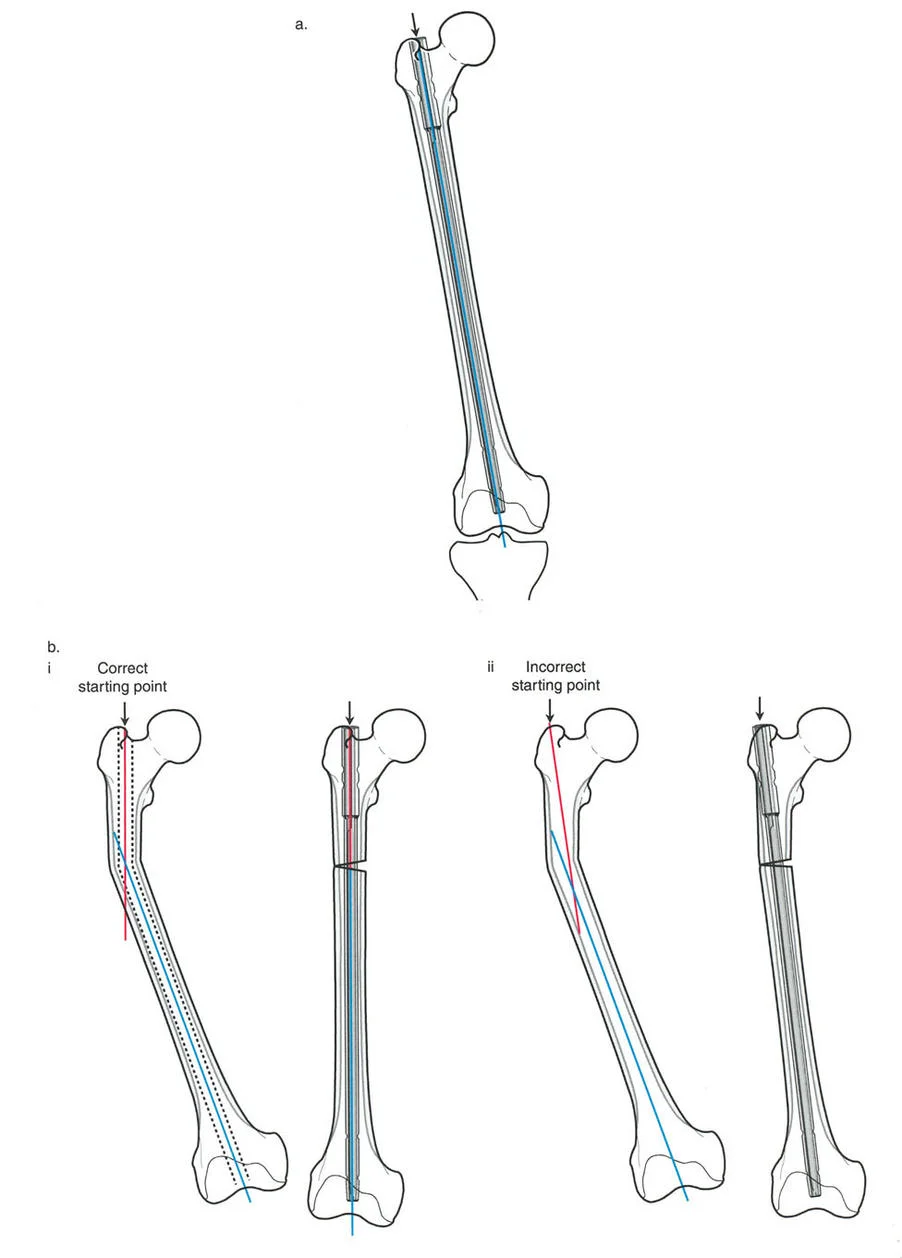
في عظم الفخذ، يتبع المسمار النخاعي القناة النخاعية، وبالتالي المحور التشريحي. بالنسبة للمسمار الفخذي القياسي الذي يستخدم في تصحيح التشوهات، تكون نقطة البداية الصحيحة هي الحفرة الكمثرية (Piriformis Fossa) (أو طرف المدور الكبير تمامًا للمسامير ذات المدخل المدوري الخاص، على الرغم من أن المدخل الكمثري يوفر مسارًا أكثر تناسقًا مع المحور التشريحي الحقيقي لجسم عظم الفخذ).

كما توضح الصورة أعلاه، عندما تتوافق نقطة البداية تمامًا مع المحور التشريحي القريب، يفرض المسمار مسارًا مستقيمًا ومتناسقًا. بمجرد أن يعبر المسمار موقع القطع العظمي ويلتحم بالجزء البعيد، فإنه يجبر الجزء البعيد على محاذاة تشريحية مثالية. يتم تصحيح التشوه بشكل كامل.
أما إذا كانت نقطة الدخول خاطئة (مثل الدخول جانبيًا جدًا في المدور الكبير لمسمار مصمم للدخول الكمثري)، فيجب أن يدخل المسمار القناة بزاوية مائلة. هذا يجبر الجزء القريب على الانحراف للداخل (تقوس) بالنسبة للمسمار. وبالتالي، عندما يمر المسمار إلى الجزء البعيد، سيظل الطرف الكلي في حالة تقوس متبقية. يتم تصحيح التشوه جزئيًا فقط على الرغم من وجود نقطة نهاية مركزية تمامًا في الجزء البعيد من عظم الفخذ.
تحديد نقطة النهاية (المدخل البعيد)
بقدر أهمية نقطة البداية، تكمن الأهمية في مكان انتهاء المسمار في الجزء البعيد. لتصحيح تشوه عظم الفخذ، يجب أن تكون نقطة النهاية الصحيحة في المركز الدقيق للقميتين الفخذيتين (في كل من المستويين الأمامي والخلفي)، مع توجيه طرف المسمار مباشرة نحو الشوكة الظنبوبية الإنسية.
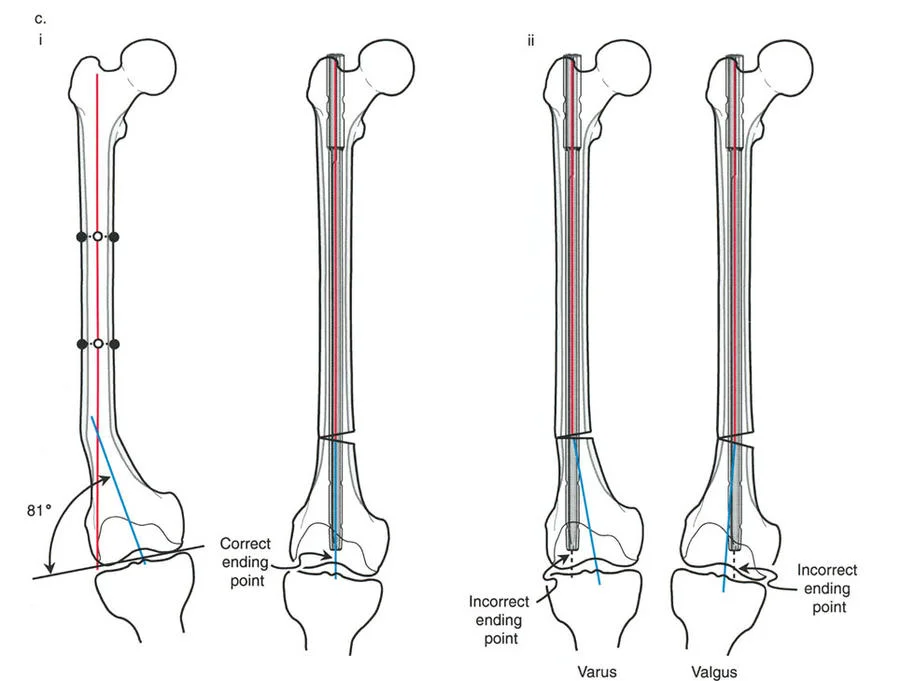
كما توضح الصورة أعلاه، في حالة التشوهات تحت البرزخية (الثلث البعيد)، والتي يصعب التحكم فيها بشكل خاص باستخدام المسمار النخاعي:
* نقطة نهاية مركزية: عندما ينتهي المسمار بالضبط في مركز الشق بين اللقمتين، يتم محاذاة المحور التشريحي البعيد تمامًا مع المحور التشريحي القريب. يتم استعادة الزاوية الفخذية البعيدة الجانبية الميكانيكية (mLDFA) إلى وضعها الطبيعي (87-90 درجة).
* نقطة نهاية غير مركزية: إذا انتهى المسمار جانبيًا جدًا في اللقمتين البعيدتين، فإنه يجبر الجزء البعيد على الانحراف للخارج (فحج). إذا انتهى المسمار إنسيًا جدًا، فإنه يجبر الجزء البعيد على الانحراف للداخل (تقوس). في سياق قطع عظمي في الثلث البعيد، نظرًا لاتساع القناة النخاعية (تأثير "الجرس" للمشاشة)، فإن للمسمار مساحة للتحرك. بدون التمركز الصحيح، سينتقل المسمار إلى جانب القناة، مما يؤدي إلى تصحيح غير كافٍ وتقوس أو فحج ناتج عن الجراحة.
لتجنب هذه المشاكل، يستخدم الأستاذ الدكتور محمد هطيف تقنيات متقدمة مثل:
* مسامير بولر (Poller Screws): توضع هذه المسامير في الجانب المقعر من التشوه لتضييق القناة النخاعية بشكل مصطنع، مما يجبر المسمار على التمركز الدقيق في منتصف اللقمتين ويضمن احترام المحور التشريحي.
* تقنية الشبكة (Grid Technique): تستخدم شبكة غير شفافة للأشعة فوق عظم الفخذ البعيد أثناء التصوير الفلوروسكوبي لضمان أن السلك الموجه يتمركز تمامًا بين اللقمتين الإنسية والجانبية قبل توسيع القناة.
تقنية التثبيت بمساعدة المثبت الخارجي (FAN): جسر الأمان
يُعد تحقيق نقاط بداية ونهاية مثالية، والحفاظ على الطول، والتحكم في الدوران أثناء توسيع وتثبيت جزء عظمي متحرك ومقطوع، أمرًا صعبًا للغاية. بمجرد اكتمال القطع العظمي، تصبح أجزاء العظم غير مستقرة تمامًا، مما يجعل تمرير السلك الموجه بدقة أمرًا صعبًا بشكل لا يصدق. لحل هذه المشكلة، قام الدكتور بالي وزملاؤه (1997) بتعميم تقنية التثبيت بمساعدة المثبت الخارجي (Fixator-Assisted Nailing - FAN).
تجمع تقنية FAN بين أفضل ما في العالمين: قابلية التعديل اللانهائية والدقيقة للمثبت الخارجي مع التثبيت الداخلي النهائي والمريح للمسمار النخاعي. هذه التقنية تضمن دقة لا تضاهى، ويتقنها الأستاذ الدكتور محمد هطيف لتقديم أعلى مستويات الرعاية.
خطوات تقنية FAN المتقدمة:
- تطبيق المثبت الخارجي: قبل إجراء القطع العظمي، يتم تثبيت مثبت خارجي أحادي الجانب أو دائري بسيط على العظم. خطوة حاسمة: يجب وضع المسامير/الأسلاك بعناية (عادةً في الأمام أو الأمام الجانبي) لتجنب إعاقة المسار المخطط للمسمار النخاعي والموسع.
- القطع العظمي: يتم قطع العظم عند مركز دوران الانحراف (CORA) المخطط له. تُفضل التقنيات الجراحية الأقل بضعًا (ثقوب متعددة متصلة بمشرط عظمي) للحفاظ على إمداد الدم المحيط بالعظم.
- تصحيح التشوه: باستخدام المثبت الخارجي، يقوم الجراح بتصحيح الزاوية والانتقال والدوران والطول بشكل ح
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك