تشوهات الاطراف السفلية: الأسباب، المخاطر، وتأثيرها على حياتك

الخلاصة الطبية
موضوعنا اليوم يركز على تشوهات الاطراف السفلية: الأسباب، المخاطر، وتأثيرها على حياتك، هي تغييرات بنيوية في زوايا اتصال عظم الفخذ والساق، غالبًا ما تظهر في الركبتين كتقوس (فحجاء أو روحاء). تؤثر هذه التشوهات على حركة الفرد ونشاطاته اليومية، وقد تنجم عن أسباب وراثية أو نقص فيتامين د. إذا لم تُعالج، قد تتسبب في آلام ومضاعفات خطيرة بالمفاصل، مثل خشونة مبكرة وضعف وظيفي.
تشوهات الأطراف السفلية: الأسباب، المخاطر، وتأثيرها على حياتك
تعد تشوهات الأطراف السفلية من الحالات الطبية الشائعة التي تؤثر بشكل كبير على جودة حياة الأفراد، بدءًا من الطفولة المبكرة ووصولاً إلى مراحل متقدمة من العمر. هذه التشوهات ليست مجرد مسائل جمالية، بل هي اضطرابات بنيوية ووظيفية يمكن أن تؤدي إلى آلام مزمنة، صعوبات في الحركة، تحديات في الأنشطة اليومية، وتداعيات نفسية واجتماعية عميقة. فهم هذه التشوهات، أسبابها، وكيفية التعامل معها أمر بالغ الأهمية لضمان التدخل المبكر والعلاج الفعال. في اليمن، يقدم الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء بخبرة تتجاوز 20 عامًا، حلولاً متكاملة ومتطورة لهذه الحالات، مستخدمًا أحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل 4K وجراحات استبدال المفاصل، ملتزمًا بأعلى معايير الأمان والصدق الطبي.
فهم تشوهات الأطراف السفلية: نظرة تشريحية ووظيفية
تشمل الأطراف السفلية عظام الفخذ، الساق (القصبة والشظية)، القدم، والمفاصل التي تربطها (الورك، الركبة، الكاحل). تتطلب الحركة الطبيعية والتوازن محاذاة دقيقة لهذه العظام والمفاصل. أي انحراف عن هذه المحاذاة الطبيعية يمكن أن يؤدي إلى تشوه. من الناحية الطبية التخصصية في جراحة العظام، يُقصد بتشوهات الأطراف السفلية أي انحراف في الزوايا الطبيعية بين العظام أو في شكل العظام نفسها، مما يؤثر على ميكانيكا الجسم ووظيفته.
التشريح الطبيعي للأطراف السفلية
لفهم التشوهات، يجب أولاً فهم الوضع الطبيعي:
* محور الميكانيكي للطرف السفلي: يمتد خط وهمي من مركز رأس عظم الفخذ، مروراً بمركز مفصل الركبة، وصولاً إلى مركز مفصل الكاحل. في الوضع الطبيعي، يكون هذا الخط مستقيماً تقريباً.
* زوايا المفاصل: توجد زوايا محددة وطبيعية بين عظام الفخذ والساق عند مفصل الركبة. أي انحراف عن هذه الزوايا (سواء بالزيادة أو النقصان) يؤدي إلى تشوه.
* توزيع الوزن: في الوضع الطبيعي، يتم توزيع وزن الجسم بالتساوي عبر المفاصل، مما يقلل من الإجهاد ويمنع التآكل المبكر.
أنواع التشوهات الشائعة في الأطراف السفلية
تتخذ تشوهات الأطراف السفلية أشكالاً متعددة، وتعتبر الركبة الفحجاء والركبة الروحاء من أشهرها:
-
الركبة الفحجاء (Genu Varum أو تقوس الساقين للداخل):
- الوصف: في هذه الحالة، تتقوس الأطراف السفلية إلى الخارج، بحيث تتباعد الركبتان عندما تكون القدمان متقاربتين. يبدو الساقان وكأنهما يشكلان قوسًا للخارج.
- الزاوية: تكون زاوية اتصال عظم الفخذ بعظام الساق أكبر من الزاوية الطبيعية، مما يضع ضغطاً زائداً على الجزء الداخلي من مفصل الركبة.
- التأثير: يؤدي هذا إلى تآكل الغضروف المفصلي الداخلي للركبة، وزيادة خطر الإصابة بالتهاب المفاصل التنكسي (خشونة الركبة) في سن مبكرة.
-
الركبة الروحاء (Genu Valgum أو تقوس الساقين للخارج):
- الوصف: على عكس الركبة الفحجاء، تتقارب الركبتان وتتلامسان بينما تتباعد القدمان. يبدو الساقان وكأنهما يشكلان حرف "X".
- الزاوية: تكون زاوية اتصال عظم الفخذ بعظام الساق أصغر من الزاوية الطبيعية، مما يضع ضغطاً زائداً على الجزء الخارجي من مفصل الركبة.
- التأثير: يسبب هذا تآكلاً في الغضروف المفصلي الخارجي للركبة، ومشاكل في توازن المشي، وقد يؤدي إلى آلام مزمنة وعدم استقرار في الركبة.
بالإضافة إلى هذه التشوهات، قد تشمل التشوهات الأخرى:
* اختلاف طول الأطراف السفلية: عندما يكون أحد الطرفين أقصر من الآخر، مما يؤثر على المشي ويسبب آلام الظهر والورك.
* تشوهات القدم والكاحل: مثل القدم المسطحة الشديدة، القدم الحنفاء، أو تشوهات الأصابع.
* تشوهات عظم الفخذ: مثل انحناءات غير طبيعية في عظم الفخذ نفسه.
أسباب تشوهات الأطراف السفلية ومضاعفاتها
تنشأ تشوهات الأطراف السفلية من مجموعة واسعة من العوامل، وتتراوح أسبابها بين الوراثية والمكتسبة، مما يتطلب تشخيصاً دقيقاً لتحديد خطة العلاج المناسبة.
الأسباب الرئيسية لتشوهات الأطراف السفلية
-
الأسباب الوراثية والجينية:
- تلعب الوراثة دوراً هاماً في العديد من حالات التشوهات. قد يكون هناك تاريخ عائلي للإصابة بالركبة الفحجاء أو الروحاء.
- بعض المتلازمات الوراثية، مثل خلل التنسج الهيكلي، تؤثر على نمو العظام والغضاريف وتسبب تشوهات متعددة.
-
الأسباب التنموية والنمو غير الطبيعي:
- لين العظام (الكساح): نقص فيتامين D والكالسيوم يؤدي إلى ضعف العظام وعدم قدرتها على تحمل الوزن، مما يسبب تقوساً، خاصة في مرحلة النمو السريع لدى الأطفال.
- مرض بلونت (Blount's Disease): اضطراب في نمو الجزء الداخلي من لوح النمو في عظم القصبة العلوي، مما يؤدي إلى تقوس الساقين للداخل (الركبة الفحجاء) في جانب واحد أو كلا الجانبين، ويظهر غالباً في الأطفال الصغار والمراهقين.
- نمو غير متساوٍ لألواح النمو: قد يؤدي إصابة أو مرض يؤثر على لوح نمو معين إلى نموه بشكل أسرع أو أبطأ من اللوح المقابل، مما يسبب تشوهاً.
-
الأسباب المكتسبة:
- إصابات الرضوض والكسور: الكسور التي تؤثر على ألواح النمو أو تلتئم بشكل غير صحيح يمكن أن تؤدي إلى تشوهات دائمة في المحاذاة.
- الالتهابات والأورام: بعض الالتهابات المزمنة في العظام أو الأورام يمكن أن تؤثر على بنية العظام وتسبب تشوهات.
- أمراض المفاصل: التهاب المفاصل الروماتويدي، أو التهاب المفاصل الشبابي مجهول السبب، يمكن أن يؤدي إلى تدمير الغضاريف والعظام وتغير في محاذاة المفاصل.
- السمنة: يمكن أن يضع الوزن الزائد ضغطًا إضافيًا على ألواح النمو ومفاصل الأطراف السفلية، مما يزيد من خطر تطور التشوهات أو تفاقمها.
- نقص التغذية: بخلاف الكساح، يمكن أن يؤثر سوء التغذية العام على صحة العظام والنمو.
المضاعفات الناتجة عن التشوهات غير المعالجة
عدم معالجة تشوهات الأطراف السفلية في الوقت المناسب يؤدي إلى سلسلة من المضاعفات الصحية الخطيرة التي تؤثر سلباً على المريض:
-
تآكل المفاصل وخشونة الركبة المبكرة:
- تؤدي المحاذاة غير الطبيعية إلى توزيع غير متساوٍ للوزن على أجزاء معينة من مفصل الركبة أو الورك، مما يسرع من تآكل الغضروف المفصلي.
- يؤدي ذلك إلى التهاب المفاصل التنكسي (خشونة الركبة) في سن مبكرة جداً، مما يسبب ألماً شديداً، وتيبساً، وصعوبة في الحركة.
-
آلام مزمنة:
- يعاني المرضى من آلام مستمرة في الركبتين، الوركين، الظهر، والكاحلين بسبب الإجهاد غير الطبيعي على المفاصل والأربطة والعضلات.
- تتفاقم هذه الآلام مع النشاط البدني وقد تصبح معيقة للحياة اليومية.
-
صعوبة في المشي والحركة:
- تؤثر التشوهات على طريقة المشي الطبيعية (العرج)، وتجعل الحركة صعبة ومؤلمة.
- تقلل من القدرة على ممارسة الأنشطة الرياضية والترفيهية، وتحد من الاستقلالية.
-
اضطرابات في الأربطة والغضاريف:
- في حالات مثل الركبة الفحجاء الشديدة (التقوس للداخل)، يزيد الضغط على الرباط الصليبي الأمامي والأربطة الجانبية، مما يزيد من خطر تمزقها في سن مبكرة.
- انحلال الغضروف المفصلي هو نتيجة حتمية للضغط غير المتوازن.
-
اختلاف طول الأطراف:
- يمكن أن تؤدي بعض التشوهات إلى اختلاف ملحوظ في طول الطرفين، مما يسبب مشاكل في العمود الفقري (الجنف)، وآلام الظهر، وصعوبة في اختيار الأحذية والملابس.
-
التأثير النفسي والاجتماعي:
- تؤثر التشوهات بشكل كبير على الصورة الذاتية للمريض، خاصة الأطفال والمراهقين.
- يمكن أن تؤدي إلى اضطرابات نفسية مثل القلق والاكتئاب، والعزلة الاجتماعية، ونقص الثقة بالنفس.
- تحد من حرية اختيار الملابس، وتسبب الإحراج في المواقف الاجتماعية.
تظهر هذه المضاعفات غالباً في الأطفال، لكن استمرارها إلى ما بعد سن البلوغ يؤدي إلى أضرار لاحقة، خاصة عند النساء اللاتي قد تكون نسبة حدوث هذه الأعراض لديهن أعلى من الذكور بسبب عوامل هرمونية وبنيوية. التدخل المبكر هو المفتاح لمنع هذه المضاعفات وتحسين نوعية حياة المريض.
كيف تؤثر تشوهات الأطراف السفلية على حياتنا؟
تتجاوز تأثيرات تشوهات الأطراف السفلية الجانب الجسدي لتشمل جميع جوانب حياة الفرد، بدءاً من الأنشطة اليومية البسيطة وصولاً إلى الصحة النفسية والفرص الاجتماعية والاقتصادية.
التأثيرات الجسدية والوظيفية
-
صعوبة في المشي والحركة:
- يصبح المشي غير طبيعي، غالباً مع عرج واضح أو مشية غير متوازنة.
- تقل القدرة على الوقوف لفترات طويلة أو صعود الدرج.
- صعوبة في ممارسة الرياضة أو الأنشطة البدنية التي تتطلب جهداً من الأطراف السفلية.
-
الألم المزمن:
- آلام مستمرة في الركبتين، الوركين، الكاحلين، وحتى أسفل الظهر بسبب الإجهاد الميكانيكي غير الطبيعي.
- قد تزداد الآلام سوءاً مع النشاط وتقلل من الرغبة في الحركة.
-
تقييد مجال الحركة:
- قد تؤدي التشوهات إلى تقييد في مدى حركة المفاصل المتأثرة، مما يجعل بعض الحركات اليومية، مثل الانحناء أو الجلوس، صعبة.
- في الحالات الشديدة، قد تصل إلى تصلب المفاصل.
-
مشاكل في التوازن والسقوط:
- تؤثر التشوهات على مركز ثقل الجسم، مما يزيد من خطر السقوط، خاصة لدى كبار السن.
- يصبح الوقوف بثبات تحديًا.
-
تطور مشاكل صحية أخرى:
- خشونة المفاصل المبكرة (Osteoarthritis) هي أبرز المضاعفات طويلة الأمد.
- مشاكل في العمود الفقري مثل الجنف (Scoliosis) نتيجة اختلاف طول الأطراف أو محاولة الجسم تعويض التشوه.
- إجهاد العضلات والأربطة المزمن.
التأثيرات النفسية والاجتماعية
-
اضطرابات نفسية:
- القلق والاكتئاب: الشعور بالعجز، الألم المزمن، والقيود الجسدية يمكن أن تؤدي إلى حالة من القلق والاكتئاب.
- نقص الثقة بالنفس: خاصة لدى الأطفال والمراهقين، يمكن أن تؤثر التشوهات على صورتهم الذاتية وتجعلهم يشعرون بالخجل أو الإحراج من مظهرهم.
- اضطرابات النوم: الألم وعدم الراحة يمكن أن يؤثرا على جودة النوم، مما يزيد من التعب والإرهاق.
-
العزلة الاجتماعية:
- قد يتجنب الأفراد المصابون الأنشطة الاجتماعية التي تتطلب حركة أو التي قد تعرضهم للإحراج.
- صعوبة المشاركة في الألعاب الرياضية المدرسية أو الأنشطة الترفيهية مع الأصدقاء.
-
تحديات في اختيار الملابس:
- هذه النقطة، التي تبدو بسيطة، لها تأثير نفسي كبير. تقوس الأطراف قد يجعل اختيار الملابس المناسبة أمراً صعباً، ويحد من حرية الفرد في التعبير عن نفسه من خلال المظهر.
- قد يضطر المريض لارتداء ملابس فضفاضة لإخفاء التشوه، مما يؤثر على راحته وثقته.
-
التأثير على التعليم والعمل:
- قد تؤثر التشوهات على قدرة الطلاب على التركيز في الدراسة بسبب الألم أو الانزعاج.
- في سن العمل، قد تحد من الخيارات المهنية، خاصة تلك التي تتطلب الوقوف أو المشي لفترات طويلة.
- قد تؤدي إلى غياب متكرر عن العمل أو الحاجة لتعديلات في بيئة العمل.
-
العبء الاقتصادي:
- تكاليف العلاج، الأدوية، جلسات العلاج الطبيعي، والأجهزة التقويمية يمكن أن تشكل عبئاً مالياً كبيراً على الأفراد والأسر.
- فقدان الدخل بسبب عدم القدرة على العمل يزيد من هذا العبء.
إن فهم هذه التأثيرات الشاملة يؤكد على أهمية التدخل الطبي المتخصص والمبكر. الأستاذ الدكتور محمد هطيف يدرك تماماً هذه الأبعاد، ويسعى جاهداً لتقديم رعاية شاملة لا تعالج الجانب الجسدي فحسب، بل تأخذ في الاعتبار أيضاً التأثيرات النفسية والاجتماعية على المريض.
تشخيص تشوهات الأطراف السفلية: نهج شامل
يتطلب تشخيص تشوهات الأطراف السفلية نهجاً دقيقاً وشاملاً لتقييم مدى التشوه، أسبابه، وتأثيره على وظيفة المريض. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة وأحدث الأدوات التشخيصية لتقديم تقييم دقيق لكل حالة.
الخطوات التشخيصية الأساسية
-
التاريخ المرضي المفصل:
- يبدأ التشخيص بجمع معلومات شاملة عن تاريخ المريض، بما في ذلك تاريخ ظهور التشوه، سرعة تطوره، وجود ألم، تاريخ عائلي لأمراض العظام أو التشوهات، تاريخ الإصابات أو الأمراض السابقة، والنظام الغذائي.
- لصغار السن، يتم الاستفسار عن تاريخ الحمل والولادة، ومراحل النمو الحركي.
-
الفحص السريري الدقيق:
- يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم:
- المحاذاة العامة للأطراف السفلية: ملاحظة التقوس أو الانحراف أثناء الوقوف والمشي.
- مدى حركة المفاصل: تقييم مرونة وثبات مفاصل الورك، الركبة، والكاحل.
- القوة العضلية: اختبار قوة العضلات المحيطة بالمفاصل.
- وجود أي ألم أو تورم: تحديد مواضع الألم والالتهاب.
- قياس طول الأطراف: للتأكد من عدم وجود اختلاف في الطول.
- مراقبة المشية: تحليل طريقة مشي المريض لتحديد أي أنماط غير طبيعية أو عرج.
- يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم:
-
التصوير الإشعاعي (الأشعة السينية):
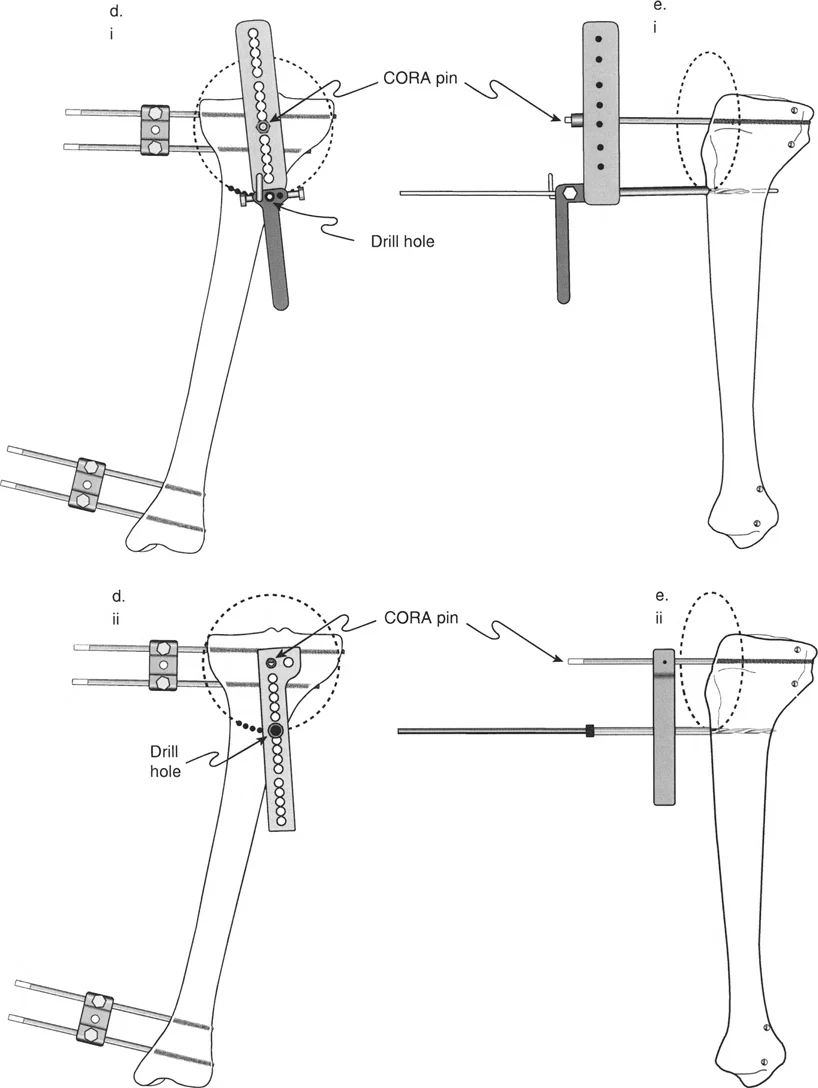
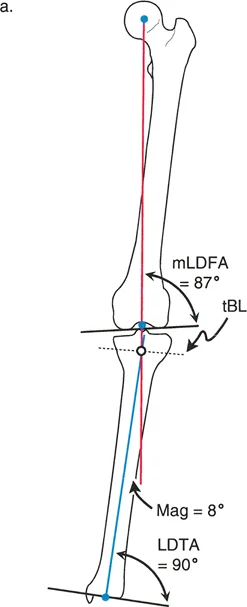
- تعتبر الأشعة السينية المحورية (Long-leg standing X-rays) هي الأداة التشخيصية الأساسية. يتم التقاطها والمريض واقفاً لتحميل الوزن على الأطراف، مما يسمح بتقييم المحاذاة الميكانيكية الكاملة من الورك إلى الكاحل.
- تساعد هذه الأشعة في قياس الزوايا المختلفة بين العظام (مثل زاوية الفخذ-الركبة-الساق)، وتحديد مستوى التشوه بدقة (عظم الفخذ، القصبة، أو كلاهما).
- تساعد أيضاً في تقييم حالة الغضاريف والمفاصل بحثاً عن علامات التآكل أو الخشونة.
-
فحوصات إضافية (حسب الحاجة):
- التصوير بالرنين المغناطيسي (MRI): يستخدم لتقييم الأنسجة الرخوة مثل الغضاريف، الأربطة، الأوتار، والعضلات، وقد يكون ضرورياً للكشف عن إصابات داخل المفصل أو أمراض العظم الكامنة.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد للعظام، وهو مفيد بشكل خاص في التخطيط الجراحي المعقد لتحديد مستويات القطع العظمي بدقة.
- تحاليل الدم: في بعض الحالات، قد يتم طلب تحاليل دم للكشف عن الأسباب الكامنة مثل نقص فيتامين D (الكساح)، أو أمراض التمثيل الغذائي، أو علامات الالتهاب.
من خلال هذه الفحوصات المتكاملة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد التشخيص الدقيق، وتحديد مدى خطورة الحالة، ووضع خطة علاجية مخصصة لكل مريض، سواء كانت تحفظية أو جراحية.
خيارات العلاج المتاحة لتشوهات الأطراف السفلية
تتنوع خيارات علاج تشوهات الأطراف السفلية بشكل كبير بناءً على عمر المريض، شدة التشوه، سببه، ووجود أي مضاعفات. يتبع الأستاذ الدكتور محمد هطيف نهجاً متدرجاً، يبدأ بالخيارات التحفظية وينتقل إلى الجراحة عند الضرورة، مع التركيز على تحقيق أفضل النتائج الوظيفية والجمالية.
1. العلاج التحفظي (غير الجراحي)
يُفضل العلاج التحفظي في الحالات الخفيفة، أو في الأطفال الصغار الذين لا تزال عظامهم في طور النمو، أو كإجراءات مساعدة للعلاج الجراحي.
-
المراقبة النشطة:
- في العديد من الأطفال الصغار (خاصة تحت سن السنتين)، تكون تقوسات الساقين خفيفة وتتحسن تلقائياً مع النمو (مثل الركبة الفحجاء الفسيولوجية).
- يقوم الأستاذ الدكتور محمد هطيف بمراقبة الطفل بانتظام لتقييم مدى التحسن وتحديد ما إذا كان التدخل ضرورياً.
-
العلاج الطبيعي والتأهيل:
- يهدف إلى تقوية العضلات المحيطة بالمفاصل، وتحسين مدى الحركة، وتصحيح أنماط المشي غير الطبيعية.
- يتضمن تمارين الإطالة، تقوية العضلات، وتحسين التوازن والتنسيق.
-
الجبائر والأحذية الطبية (Orthotics):
- يمكن استخدام الجبائر الليلية أو دعامات الساق لتوجيه نمو العظام في الاتجاه الصحيح لدى الأطفال الصغار.
- الأحذية الطبية أو الفرشات الخاصة يمكن أن تساعد في تصحيح المشية وتوزيع الضغط بشكل أفضل على المفاصل، خاصة في حالات اختلاف طول الأطراف البسيط أو تشوهات القدم.
-
الأدوية:
- مكملات فيتامين D والكالسيوم: ضرورية لعلاج حالات لين العظام (الكساح) التي تسبب التشوه.
- مسكنات الألم ومضادات الالتهاب: تستخدم للتحكم في الألم والالتهاب المصاحب للتشوهات أو خشونة المفاصل.
2. العلاج الجراحي
يصبح التدخل الجراحي ضرورياً في الحالات الشديدة، أو عندما لا يستجيب التشوه للعلاج التحفظي، أو عندما يكون هناك خطر كبير لتطور مضاعفات مثل خشونة المفاصل المبكرة. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة واستخدامه لأحدث التقنيات، يعد الخيار الأمثل لإجراء هذه الجراحات المعقدة في صنعاء، اليمن.
مقارنة بين العلاج التحفظي والجراحي لتشوهات الأطراف السفلية
| الميزة/العامل | العلاج التحفظي | العلاج الجراحي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك