الدليل الشامل لمرض بلونت وتقوس الساقين المرضي

الخلاصة الطبية
مرض بلونت هو اضطراب نمو يؤدي إلى تقوس مرضي متزايد في الساقين أسفل الركبة نتيجة ضغط مفرط على مركز النمو. يبدأ العلاج بالمراقبة والدعامات في الحالات المبكرة، وقد يتطلب تدخلاً جراحياً لتعديل استقامة العظام ومنع تلف المفاصل على المدى الطويل.
الخلاصة الطبية السريعة: مرض بلونت هو اضطراب نمو يؤدي إلى تقوس مرضي متزايد في الساقين أسفل الركبة نتيجة ضغط مفرط على مركز النمو. يبدأ العلاج بالمراقبة والدعامات في الحالات المبكرة، وقد يتطلب تدخلاً جراحياً لتعديل استقامة العظام ومنع تلف المفاصل على المدى الطويل.
مقدمة عن مرض بلونت وتقوس الساقين
يلاحظ الكثير من الآباء والأمهات وجود تقوس في ساقي أطفالهم خلال مراحل المشي الأولى، وفي حين أن هذا التقوس قد يكون طبيعياً ومؤقتاً في كثير من الأحيان، إلا أنه في بعض الحالات قد يكون مؤشراً على حالة طبية تتطلب تدخلاً متخصصاً تُعرف باسم مرض بلونت (Blount Disease) أو ما يُسمى طبياً بـ (Tibia Vara).
يُعرف مرض بلونت بأنه اضطراب مكتسب يصيب الجزء العلوي من عظمة القصبة (الظنبوب)، وتحديداً في منطقة الكردوس (Metaphysis) القريبة من مفصل الركبة. يتميز هذا المرض بحدوث خلل في عملية التعظم الغضروفي، مما يؤدي إلى نمو غير متكافئ لعظمة الساق، حيث يتباطأ أو يتوقف النمو في الجزء الداخلي من الساق بينما يستمر النمو في الجزء الخارجي، مما ينتج عنه تقوس مرضي متزايد.
إن فهم طبيعة هذا المرض والتدخل المبكر هما المفتاحان الأساسيان لضمان نمو سليم للطفل وتجنب المضاعفات المستقبلية التي قد تؤثر على جودة حياته وقدرته على الحركة بشكل طبيعي.

التشريح المرضي وآلية حدوث مرض بلونت
لفهم كيف يحدث مرض بلونت، يجب أن نلقي نظرة مبسطة على كيفية نمو العظام عند الأطفال. تنمو العظام الطويلة من خلال مناطق غضروفية تقع بالقرب من نهايات العظام تُسمى "صفائح النمو" أو "مراكز النمو" (Physis).
في مرض بلونت، تلعب ميكانيكا الجسم دوراً حاسماً. يعتمد تطور هذا المرض بشكل أساسي على مبدأ طبي يُعرف باسم مبدأ هيوتر-فولكمان (Hueter-Volkmann principle)، والذي ينص على أن قوى الضغط المفرطة والمستمرة على صفيحة النمو تؤدي إلى تثبيط وإعاقة نمو العظم في تلك المنطقة.
عندما يبدأ الطفل في المشي (خاصة إذا كان يعاني من زيادة في الوزن أو بدأ المشي في سن مبكرة جداً)، تتولد قوى ضغط غير متكافئة تتركز بشكل كبير على الجزء الداخلي (الإنسي) من صفيحة النمو العلوية لعظمة القصبة. هذا الضغط الميكانيكي المستمر يؤدي إلى تلف دقيق واضطراب في تحول الغضروف إلى عظم، مما يسبب انحرافاً في استقامة الساق.
من الحقائق الطبية الثابتة أن مرض بلونت لا يحدث أبداً لدى الأطفال غير القادرين على المشي، مما يؤكد أن "تحمل الوزن" هو شرط أساسي لتطور هذا المرض.
تصنيف مرض بلونت وأنواعه
يُصنف مرض بلونت بناءً على العمر الذي تظهر فيه الأعراض بوضوح. ورغم أن السبب الدقيق قد يكون معقداً، إلا أن العلامات السريرية والشعاعية تكون متسقة جداً داخل كل فئة.
مرض بلونت في مرحلة الطفولة المبكرة
يبدأ هذا النوع قبل سن الثامنة، وغالباً ما يمثل تحدياً كبيراً للأطباء في التمييز بينه وبين التقوس الفسيولوجي الطبيعي، خاصة لدى الأطفال الذين تقل أعمارهم عن سنتين.
* يحدث في كلتا الساقين (ثنائي الجانب) في حوالي 60% من الأطفال المصابين.
* الفارق الحاسم بينه وبين التقوس الطبيعي هو "التطور الطبيعي للحالة"؛ ففي التقوس الطبيعي يتحسن شكل الساقين تلقائياً مع النمو، بينما في مرض بلونت، يزداد التقوس سوءاً وبشكل تدريجي.
مرض بلونت في مرحلة المراهقة والطفولة المتأخرة
يبدأ هذا النوع بعد سن الثامنة وقبل اكتمال النمو العظمي (البلوغ الهيكلي). وهو أقل شيوعاً من النوع المبكر، وينقسم إلى فئتين رئيسيتين:
1. النوع الناتج عن الصدمات أو العدوى: يحدث بين سن 8 و 13 عاماً، وينتج عن انغلاق جزئي لصفيحة النمو الداخلية بسبب تعرض الطفل لكسر سابق أو التهاب بكتيري في العظم.
2. النوع مجهول السبب المتأخر: يظهر بشكل رئيسي لدى الأطفال والمراهقين الذين يعانون من السمنة المفرطة، بين سن 8 و 13 عاماً، دون وجود حدث واضح ككسر أو عدوى سابقة.
يشتكي المرضى في هذه الفئة العمرية عادةً من آلام في الركبة، وتقوس متزايد، ويكون المرض في أقل من نصف الحالات ثنائي الجانب (يصيب ساقاً واحدة غالباً).
الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق لمرض بلونت لا يزال يُعتبر متعدد العوامل، إلا أن الأبحاث الطبية حددت مجموعة من العوامل التي تتضافر لتؤدي إلى ظهور المرض:
- الضغط الميكانيكي الزائد: يُعد السبب الرئيسي، وينتج غالباً عن السمنة المفرطة لدى الأطفال، حيث يشكل الوزن الزائد ضغطاً هائلاً على مراكز النمو الهشة.
- المشي المبكر: الأطفال الذين يبدأون المشي في سن مبكرة جداً (قبل أن تكون عظامهم قوية بما يكفي لتحمل وزنهم) يكونون أكثر عرضة للإصابة.
- الاستعداد الوراثي والجيني: لوحظ أن المرض يميل للظهور في بعض العائلات، مما يشير إلى وجود عامل وراثي يضعف من قدرة الغضروف على تحمل الضغط.
- العرق: تشير الدراسات إلى أن الأطفال من أصول إفريقية قد يكونون أكثر عرضة للإصابة بالنوع المتأخر من المرض.
الأعراض والعلامات السريرية
الثالوث الكلاسيكي (العلامات الثلاث الرئيسية) لمرض بلونت الذي يبحث عنه جراح العظام المتخصص يشمل:
- التقوس الداخلي للساقين: (Varus Angulation) انحناء واضح للساقين أسفل الركبة يشبه حرف القوس.
- الالتواء الداخلي لعظمة الساق: (Internal Tibial Torsion) التفاف عظمة القصبة للداخل، مما يجعل أصابع القدم تتجه للداخل أثناء المشي.
- التقوس الخلفي للركبة: (Genu Recurvatum) انحناء الركبة للخلف أكثر من الطبيعي عند الوقوف.
بالإضافة إلى ذلك، قد يلاحظ الآباء:
* مشية غير طبيعية أو تعثر متكرر للطفل.
* بروز عظمي محسوس في الجزء الداخلي من الركبة.
* ألم في الركبة (خاصة في حالات المراهقين).
* اختلاف في طول الساقين إذا كان المرض يصيب ساقاً واحدة.
التشخيص والتقييم الطبي
يعتمد التشخيص الدقيق لمرض بلونت على التقييم السريري الدقيق والتصوير الشعاعي المتخصص.
التقييم الشعاعي والتصوير بالأشعة السينية
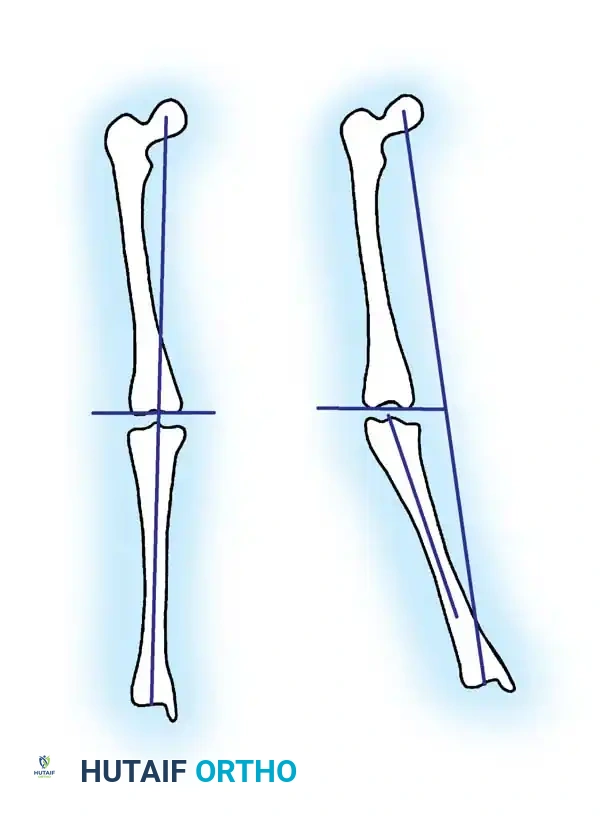
يتطلب التقييم القياسي إجراء صور أشعة سينية (طويلة) للساقين بالكامل من الورك إلى الكاحل، ويجب أن يتم التصوير والطفل في وضعية الوقوف لتحمل الوزن. هذا يسمح للطبيب بقياس المحور الميكانيكي للساق بدقة.
في مرض بلونت، تظهر الأشعة السينية علامات مميزة:
* يكون النصف الداخلي من المشاشة (نهاية العظم) قصيراً ورقيقاً.
* تكون صفيحة النمو غير منتظمة ومائلة للداخل.
* يُشكل الجزء العلوي من العظمة بروزاً داخلياً مميزاً (Metaphyseal beak). وتعتبر تجزئة هذا البروز علامة مؤكدة على تقدم المرض.
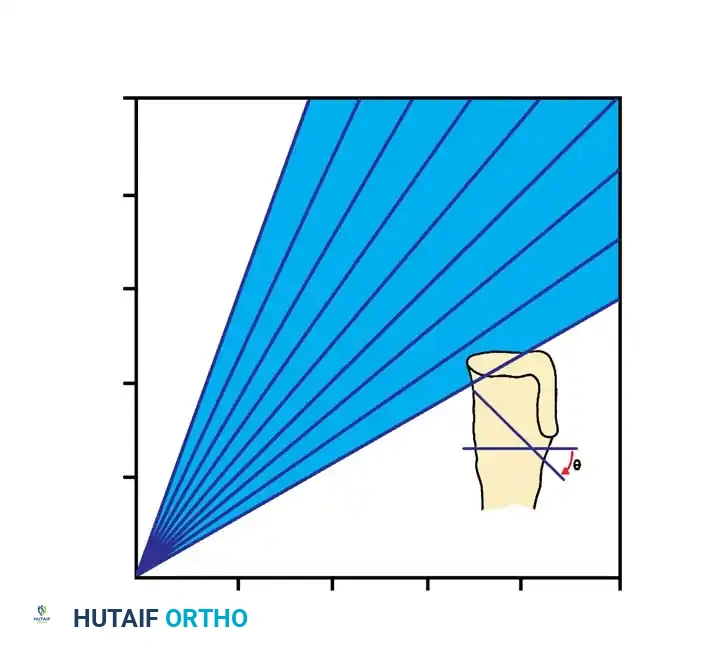
زاوية درينان للتفرقة بين التقوس الطبيعي والمرضي
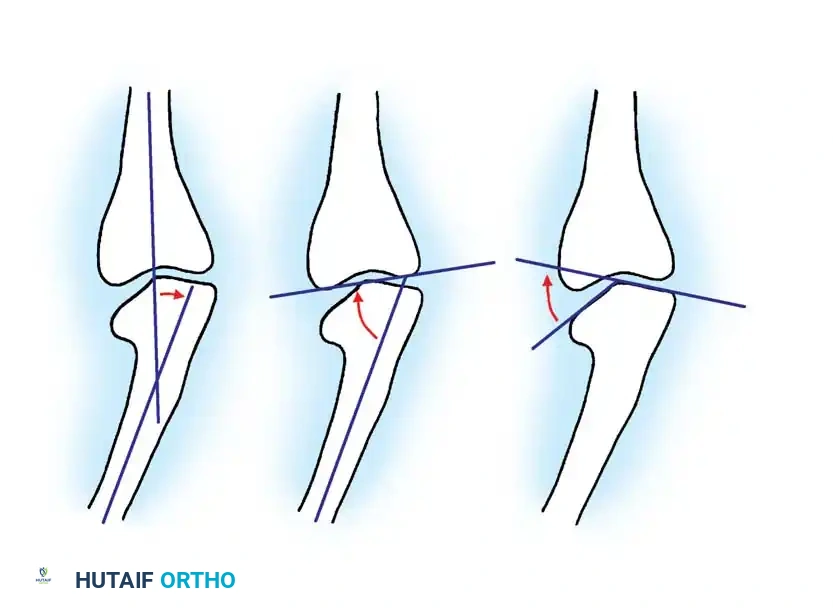
للتفريق بين مرض بلونت في مراحله المبكرة والتقوس الفسيولوجي الطبيعي، يستخدم الأطباء قياساً حاسماً يُعرف بـ زاوية درينان (Metaphyseal-diaphyseal angle).
إذا كانت هذه الزاوية 11 درجة أو أكثر، فهذا مؤشر قوي جداً على وجود مرض بلونت. أما إذا كانت أقل من 11 درجة، فالأرجح أنه تقوس طبيعي سيتحسن مع النمو.
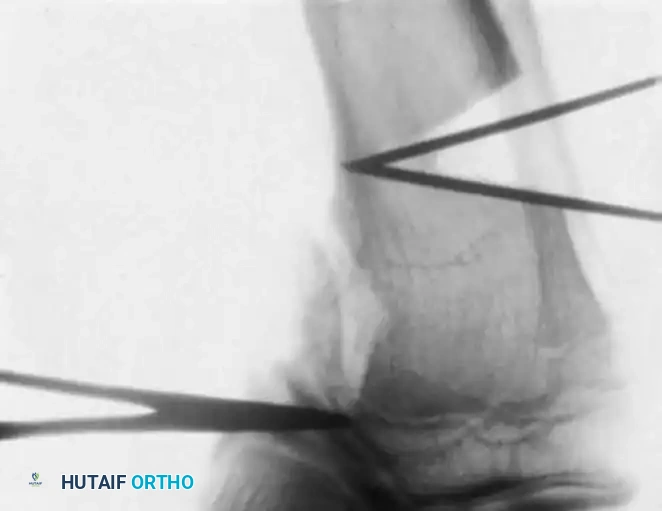
من الضروري جداً أثناء التصوير أن تكون صابونة الركبة متجهة للأمام مباشرة، لأن التواء الساق قد يعطي قياسات خاطئة لزاوية درينان.
مراحل لانجنشولد لتطور المرض
وصف العالم لانجنشولد (Langenskiöld) التغيرات التدريجية التي تحدث في العظم من خلال ست مراحل (من الأولى إلى السادسة) ترتبط بالنمو. بحلول المرحلة السادسة، يلتحم الجزء الداخلي من مركز النمو بزاوية 90 درجة لأسفل، مما يمثل توقفاً حاداً ولا رجعة فيه للنمو في تلك المنطقة.
التشوهات المصاحبة في المفصل
في الحالات المتأخرة، لا يقتصر الأمر على العظام، بل يمتد للأنسجة الرخوة. غالباً ما يُظهر التصوير تضخماً في الغضروف الهلالي الداخلي، وهبوطاً في السطح الغضروفي الداخلي لمفصل الركبة، مما يؤدي إلى عدم استقرار ديناميكي في المفصل أثناء الحركة.
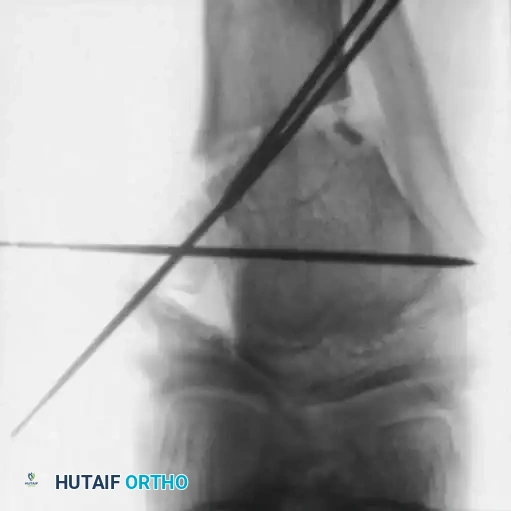
التشخيص التفريقي وخلل التنسج الغضروفي الليفي
يجب على الطبيب الماهر التمييز بين مرض بلونت وحالات طبية أخرى نادرة تتشابه معه في الأعراض، وأهمها خلل التنسج الغضروفي الليفي البؤري (Focal Fibrocartilaginous Dysplasia).
تعتبر هذه الحالة نادرة وتسبب تقوساً مشابهاً لمرض بلونت، وتظهر كآفة في الجزء الداخلي العلوي من عظمة الساق. ولكن على عكس مرض بلونت، فإن هذه الحالة غالباً ما تكون محددة ذاتياً وتصحح نفسها تلقائياً مع مرور الوقت. لذلك، يجب توثيق التدهور الشديد بشكل قاطع قبل التفكير في أي تدخل جراحي لهذه الحالة.
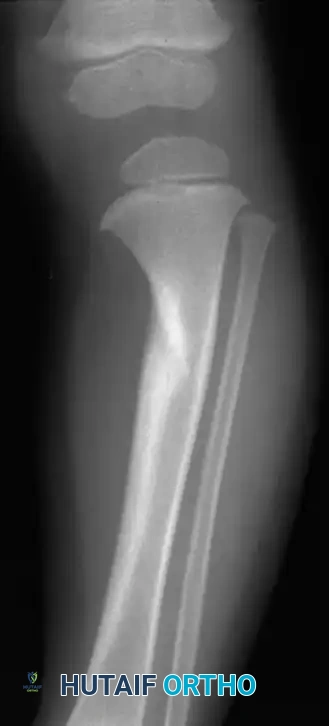
العلاج التحفظي غير الجراحي
يُحدد علاج مرض بلونت بناءً على عمر المريض ومرحلة المرض (حسب تصنيف لانجنشولد).
بالنسبة للأطفال الذين تتراوح أعمارهم بين سنتين و 5 سنوات ويعانون من المرض في مراحله الأولى (المرحلة الأولى أو الثانية)، قد يكون العلاج التحفظي خياراً مطروحاً. يشمل هذا العلاج:
* المراقبة الطبية الدقيقة: متابعة الطفل بشكل دوري للتأكد من عدم تدهور الحالة.
* استخدام الدعامات والأجهزة التقويمية: مثل دعامات (KAFO) التي تمتد من الفخذ إلى القدم وتُقفل في وضع الاستقامة أثناء المشي.
الجدير بالذكر أن الآراء الطبية منقسمة حول فعالية الدعامات؛ حيث يرى بعض الأطباء أنها تحسن الحالة في المراحل المبكرة (خاصة إذا كانت في ساق واحدة)، بينما تشير دراسات أخرى إلى عدم وجود فرق كبير بين استخدامها من عدمه. في حال استخدام الدعامات، يجب متابعة الطفل كل 6 أشهر. وإذا استمر التشوه أو ازداد سوءاً بعد سن الرابعة، يصبح التدخل الجراحي أمراً حتمياً.
العلاج الجراحي لمرض بلونت
يُستطب التدخل الجراحي في حالات التشوه المتزايد، أو فشل العلاج التحفظي، أو عندما يتم تشخيص الطفل في سن متأخرة حيث يستحيل التصحيح التلقائي. يمتلك مركز النمو في أعلى الساق قدرة على تصحيح التشوه المجاور له، لكن هذه القدرة تتلاشى بسرعة مع تقدم العمر وتقدم مرحلة المرض.
التوقيت المثالي للجراحة
يعتبر عمر الطفل وقت إجراء الجراحة (القطع العظمي) هو العامل الأهم في تحديد نجاح العملية:
* الجراحة المبكرة (أقل من 4 سنوات): تعطي أفضل النتائج. يتم علاج ما يصل إلى 88% من الأطفال بنجاح من خلال عملية قطع عظمي واحدة، وتكون معدلات الانتكاس وعودة التقوس منخفضة جداً (حوالي 10% أو أقل).
* الجراحة المتأخرة (أكثر من 5 سنوات): ترتبط بمعدلات انتكاس عالية بشكل غير مقبول. أشارت الدراسات إلى أن معدل الانتكاس قد يصل إلى 76% - 83% لدى الأطفال الذين يخضعون للجراحة في سن الخامسة فما فوق، مما يتطلب إجراء عمليات جراحية متكررة.
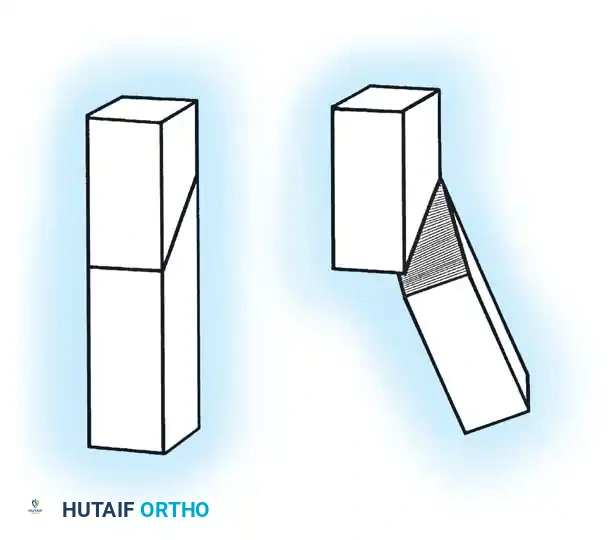
القطع العظمي التصحيحي للساق
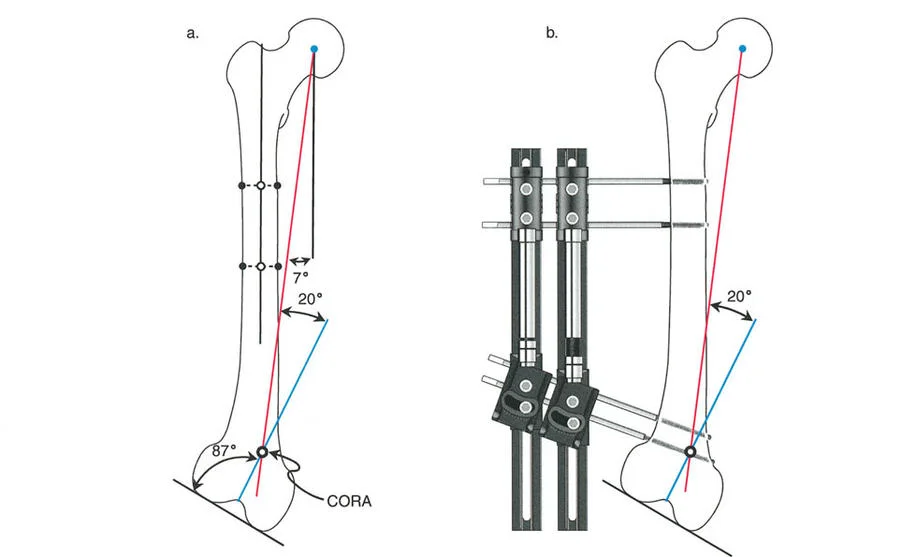
تعتبر عملية القطع العظمي (Osteotomy) أعلى عظمة القصبة لإنتاج زاوية أروح (Valgus) هي الإجراء الجراحي الأساسي لمرض بلونت. يُنصح بإجراء تصحيح مبالغ فيه قليلاً (من 5 إلى 10 درجات) لدى الأطفال الصغار لاستيعاب أي انتكاس محتمل.
الأساليب الجراحية تتضمن:
1. القطع المائل (Rab): يسمح بتصحيح التقوس والالتواء الداخلي في نفس الوقت.
2. القطع الوتدي المغلق غير المكتمل (Laurencin): مصمم لتجنب المضاعفات العصبية والدموية وتضرر مركز النمو.
3. القطع على شكل حرف V (Greene): يحافظ على طول الساق، وهو أمر بالغ الأهمية في الحالات المتوسطة إلى الشديدة.
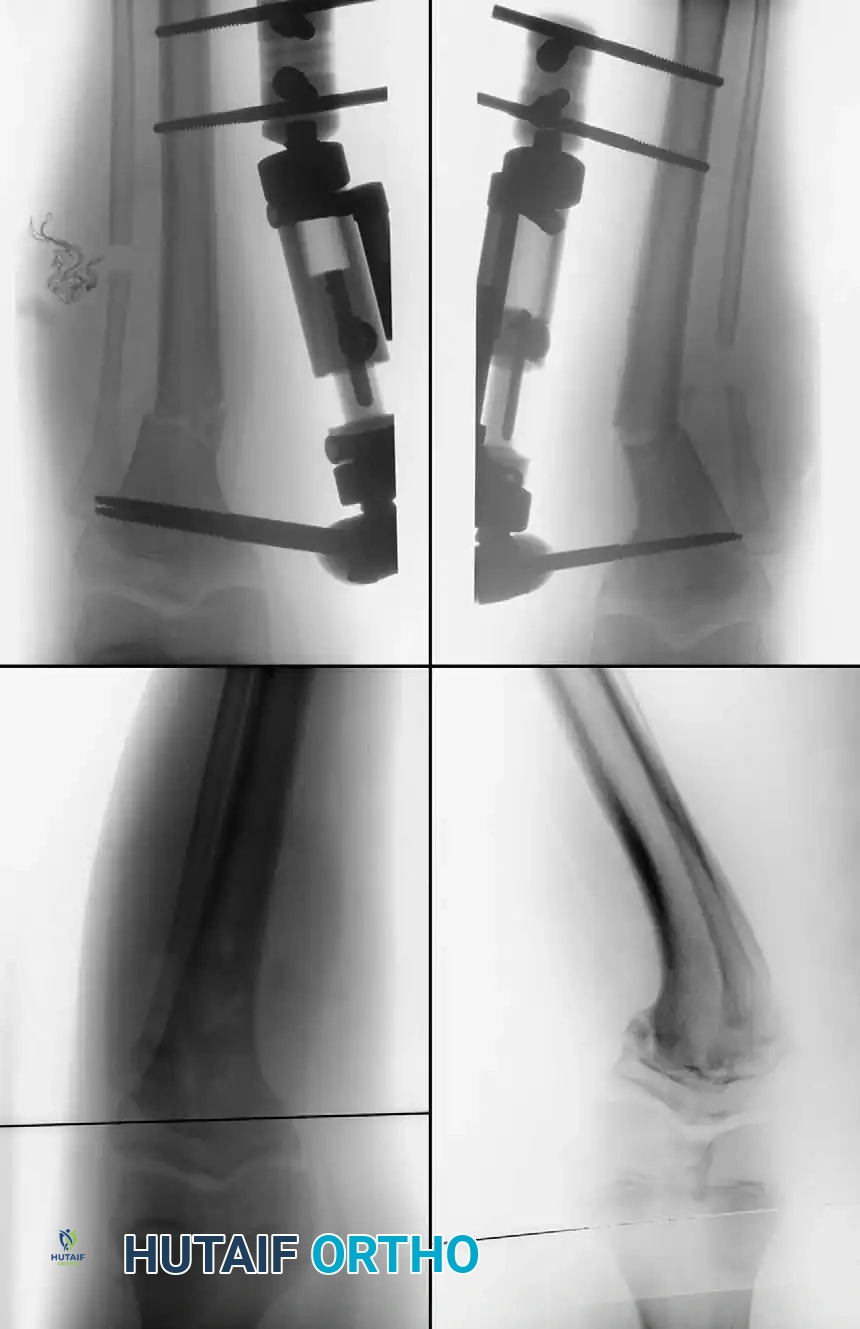
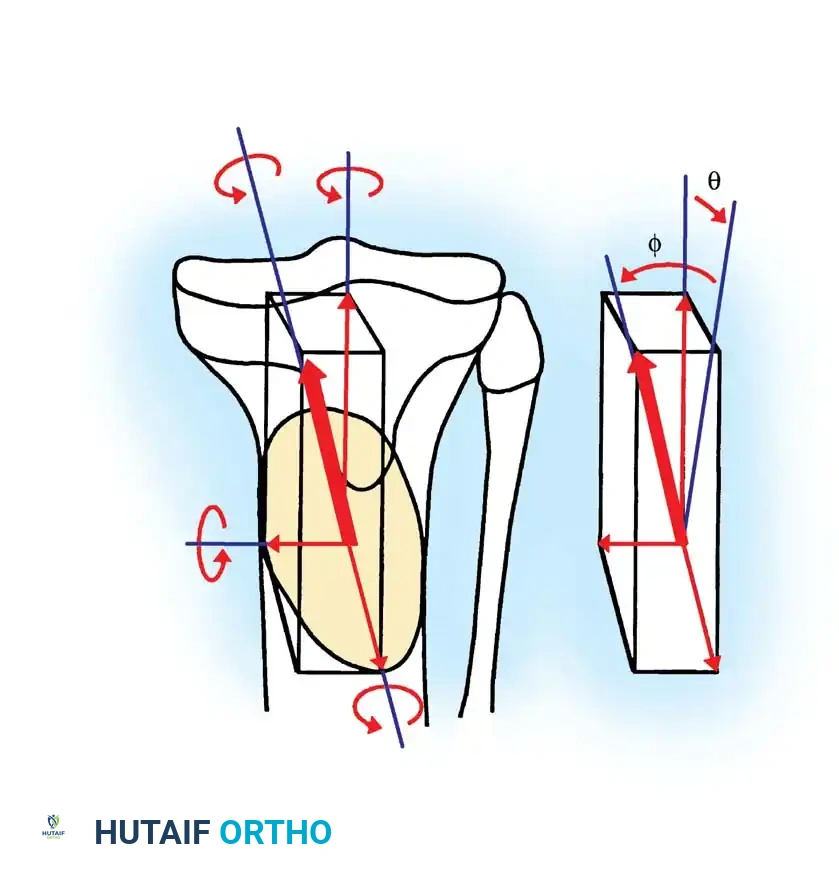
خطوات العملية الجراحية للقطع العظمي
- التجهيز: يتم وضع المريض على طاولة شفافة للأشعة، واستخدام جهاز التنظير الإشعاعي (Fluoroscopy) لضمان دقة المحور الميكانيكي للساق.
- قطع عظمة الشظية: إجراء إلزامي للسماح بتعديل عظمة القصبة الرئيسية. يتم إجراؤه في الثلث الأوسط لتجنب إصابة العصب الشظوي.
- الوصول الجراحي: يتم عمل شق جراحي أسفل الركبة بعيداً عن مركز النمو.
- تنفيذ القطع: باستخدام دبابيس توجيهية تحت الأشعة، يتم قطع العظم بدقة.
- تصحيح التشوه: يتم تحريك الجزء السفلي من العظم للخارج، وتعديل زاويته، وتدويره للخارج لتصحيح التشوه ثلاثي الأبعاد.
- التثبيت: تختلف خيارات التثبيت حسب تفضيل الجراح وعمر المريض، وتشمل: أسلاك كيرشنر مع جبس كامل للساق، أو التثبيت الداخلي (شرائح ومسامير)، أو التثبيت الخارجي (مثل جهاز إليزاروف أو تايلور) والذي يسمح بتصحيح تدريجي بعد الجراحة.
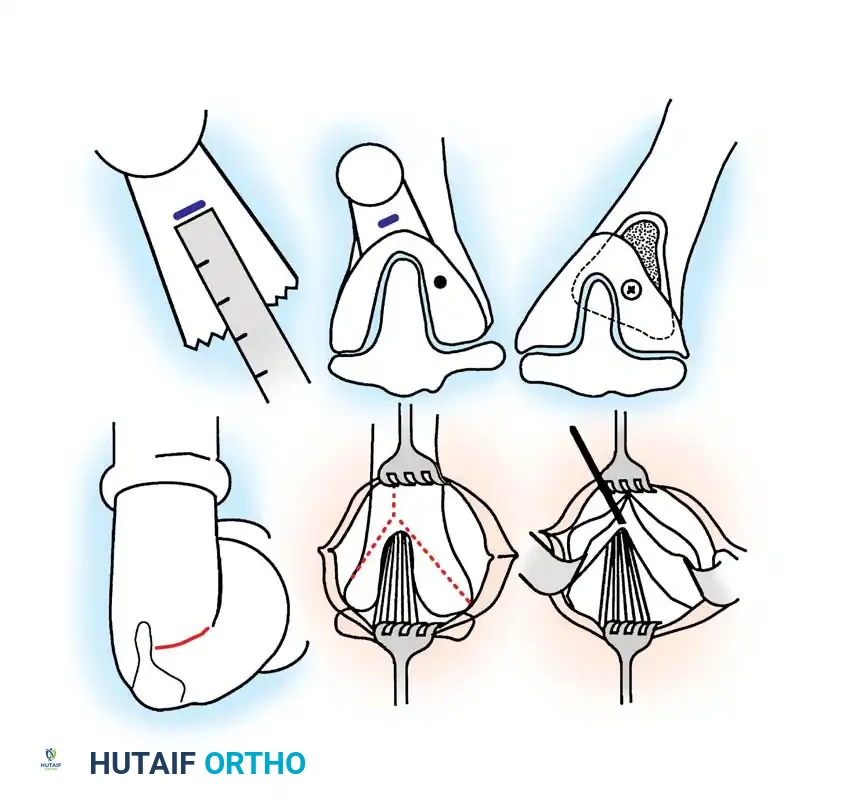
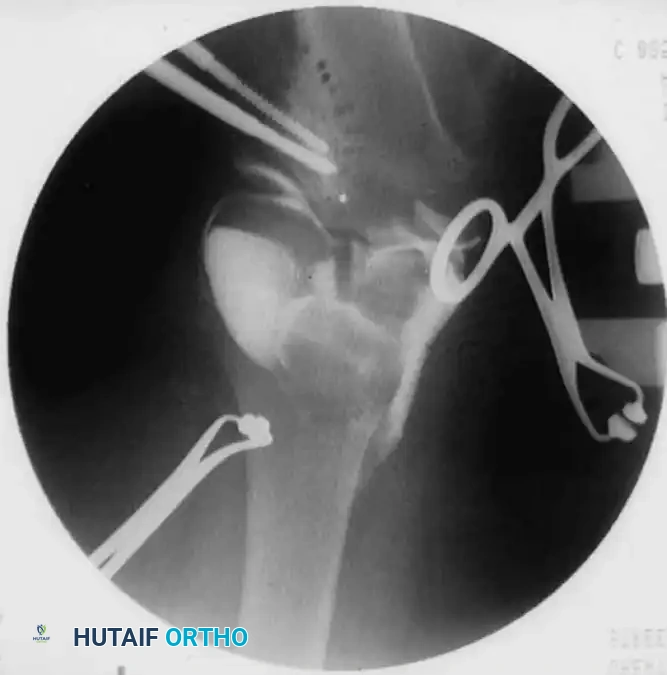
التعامل مع الجسور العظمية في مركز النمو
أحد الأسباب الرئيسية لعودة التقوس بعد الجراحة هو وجود "جسر عظمي" غير مشخص يعيق نمو الجزء الداخلي من العظم. إذا أثبتت الأشعة المقطعية أو الرنين المغناطيسي وجود هذا الجسر، وكان لدى الطفل قدرة متبقية للنمو، يجب إجراء جراحة استئصال الجسر العظمي ووضع مادة دهنية أو اصطناعية مكانه لمنع تكونه مجدداً، وذلك بالتزامن مع عملية القطع العظمي.
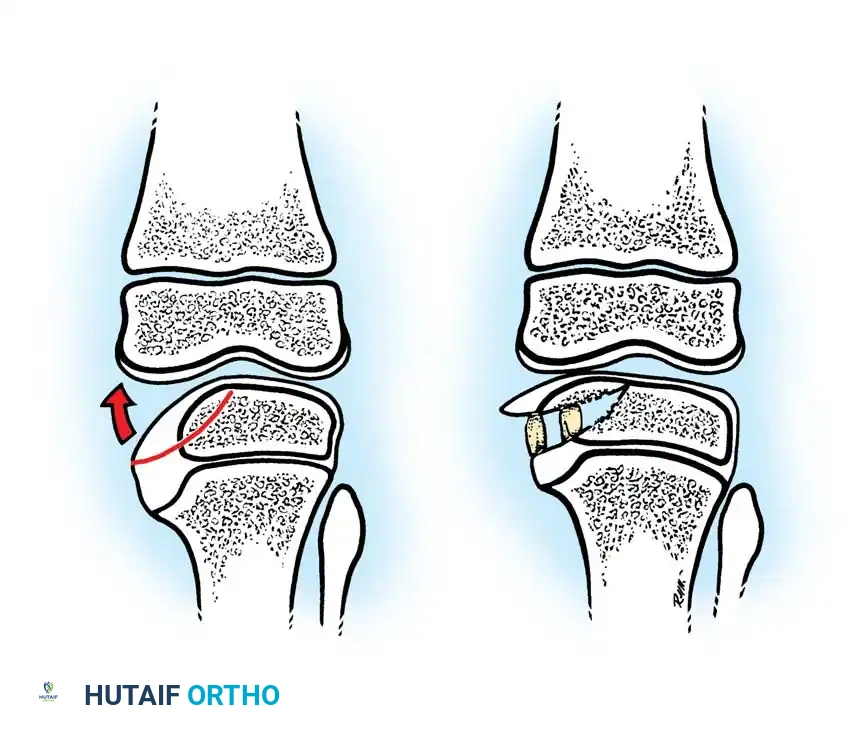
توجيه النمو وتعديل مركز النمو
في الأطفال الأكبر من 9 سنوات الذين يعانون من حالات خفيفة، يمكن استخدام تقنية "توجيه النمو" (Guided Growth). يتم وضع شريحة صغيرة (مثل 8-Plates) على الجزء الخارجي السليم من مركز النمو لإبطاء نموه، مما يسمح للجزء الداخلي باللحاق به، وبالتالي يتم تصحيح التقوس تدريجياً مع نمو الطفل. أثبتت هذه الطريقة نجاحها في تجنيب العديد من المرضى العمليات الجراحية الكبرى.
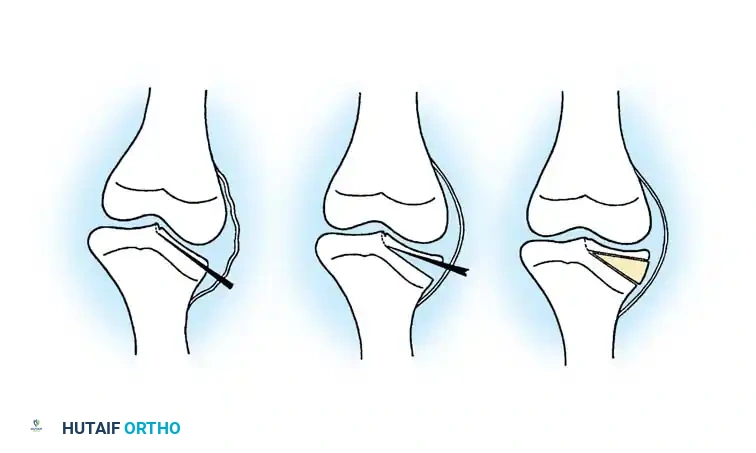
الحالات المتقدمة والقطع العظمي المزدوج
في المرضى الأكبر سناً الذين يعانون من تشوهات شديدة ومهملة (المرحلتين الخامسة والسادسة من لانجنشولد)، يكون خط المفصل مشوهاً بشدة، حيث يغوص عظم الفخذ في تجويف عميق في عظمة الساق مما يسبب عدم استقرار شديد.
في هذه الحالات المتقدمة، لا يكفي القطع العظمي العادي، لأنه سيترك خط المفصل مائلاً مما يؤدي حتماً إلى خشونة مبكرة في الركبة.
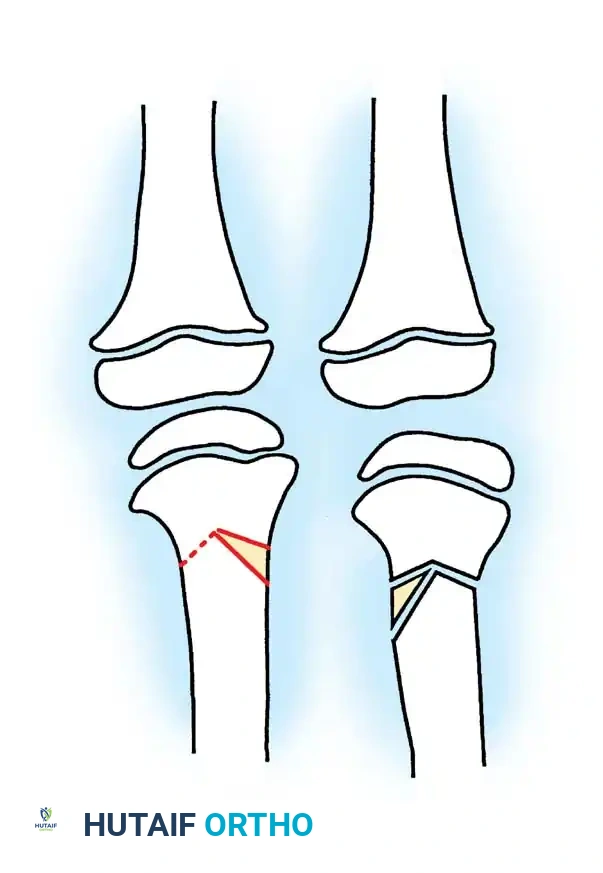
لذلك، يُتطلب إجراء قطع عظمي مزدوج للرفع:
1. قطع داخل المشاشة: لرفع سطح المفصل الداخلي المنخفض وإعادة بناء خط المفصل الأفقي الطبيعي.
2. قطع عظمي لتعديل الاستقامة: لتصحيح التقوس العام للساق.
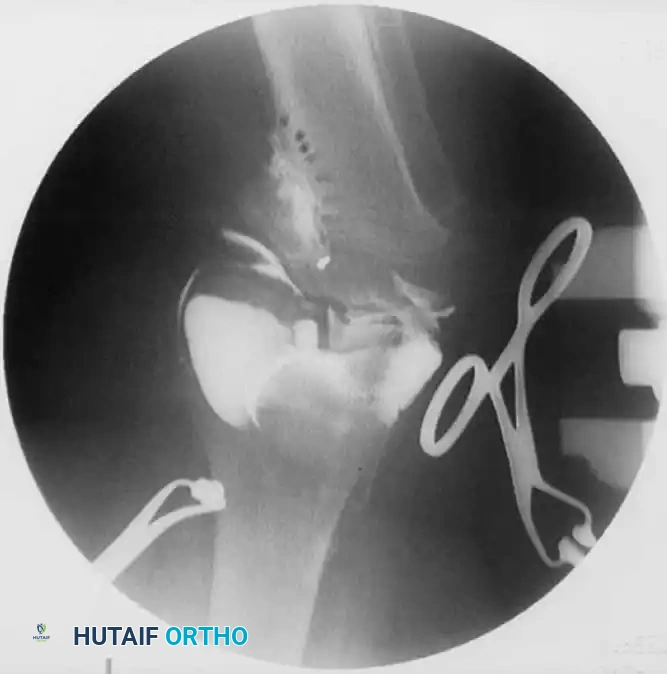
يتم دعم السطح المرفوع باستخدام طعم عظمي هيكلي لضمان ثباته
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك