الدليل الشامل حول التشوهات الخلقية في العظام الطويلة ونقص نمو قصبة الساق
الخلاصة الطبية
التشوهات الخلقية في العظام الطويلة هي عيوب نادرة تحدث أثناء النمو الجنيني وتؤدي إلى غياب أو قصر العظام مثل قصبة الساق. يعتمد العلاج على شدة الحالة ويتراوح بين الجراحات التقويمية، دمج العظام، أو البتر مع استخدام الأطراف الصناعية لضمان حياة طبيعية ونشطة للطفل.
الخلاصة الطبية السريعة: التشوهات الخلقية في العظام الطويلة هي عيوب نادرة تحدث أثناء النمو الجنيني وتؤدي إلى غياب أو قصر العظام مثل قصبة الساق. يعتمد العلاج على شدة الحالة ويتراوح بين الجراحات التقويمية، دمج العظام، أو البتر مع استخدام الأطراف الصناعية لضمان حياة طبيعية ونشطة للطفل.
مقدمة حول التشوهات الخلقية في العظام الطويلة
نعلم أن تلقي الأهل لتشخيص يفيد بوجود تشوه خلقي في أطراف طفلهم يمثل لحظة مليئة بالقلق والتساؤلات العميقة. يُعد تقييم وعلاج التشوهات الخلقية في العظام الطويلة واحدا من أكثر التحديات تعقيدا في مجال جراحة عظام الأطفال. ومع ذلك، بفضل التقدم الطبي الهائل، أصبحت الخيارات الجراحية والتأهيلية المتاحة اليوم تمنح الأطفال فرصة حقيقية لعيش حياة طبيعية، نشطة، ومستقلة.
في هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم طبيعة هذه التشوهات، مع التركيز بشكل خاص على حالة نادرة تُعرف باسم نقص نمو قصبة الساق أو غيابها. سنستعرض معاً الأسباب الجينية، العلامات السريرية، أحدث طرق التشخيص، والخيارات الجراحية المتاحة، بالإضافة إلى رحلة التعافي واستخدام الأطراف الصناعية.

فهم التشريح وتصنيف العيوب الخلقية للعظام
لفهم حالة طفلك بشكل دقيق، يعتمد الأطباء على أنظمة تصنيف علمية دقيقة. أول نهج علمي منظم لتصنيف التشوهات الخلقية في العظام الطويلة تم وضعه في عام ألف وتسعمائة وواحد وستين، وهو يصنف هذه العيوب بشكل أساسي إلى نوعين رئيسيين
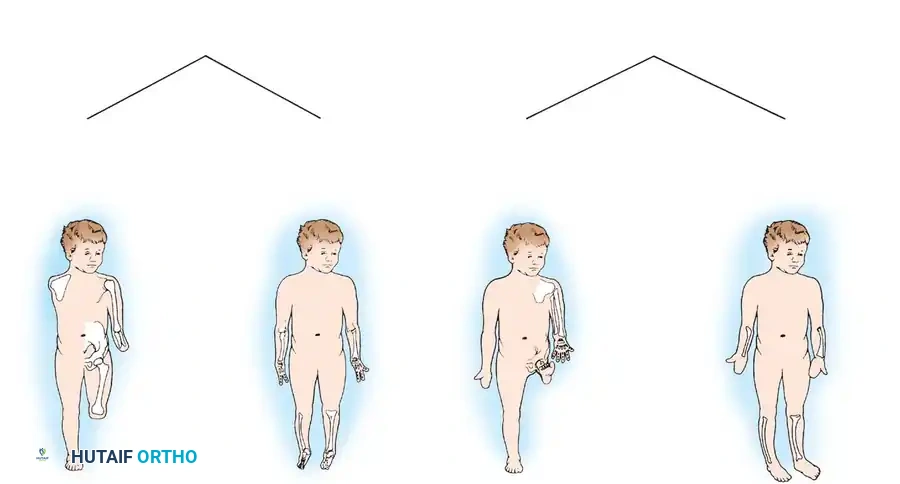
النوع الأول هو التشوهات الطرفية حيث يظهر الطرف وكأنه مبتور، ولا توجد أي أجزاء طبيعية من الجسم بعد منطقة التشوه. النوع الثاني هو التشوهات البينية حيث يغيب جزء أوسط من الطرف، ولكن الأجزاء السفلية مثل اليد أو القدم تكون موجودة وغالبا ما تكون قادرة على أداء وظائفها.

يتم تقسيم هذه التشوهات بشكل أدق إلى عرضية وطولية. على سبيل المثال، الغياب الكامل لليد عند المعصم يُصنف كتشوه طرفي عرضي. بينما وجود يد كاملة ولكن بدون عظمتي الكعبرة أو الزند يُعد تشوها بينيا عرضيا. من الأمثلة الشائعة على التشوه الطرفي الطولي هو نقص نمو عظمة الشظية، حيث تغيب أيضا أجزاء من القدم.
على الرغم من أهمية هذه التصنيفات الأكاديمية، إلا أن كل طفل يجب أن يتم تقييمه بشكل فردي ودقيق، حيث أن التعبير الجسدي لهذه الحالات يختلف بشكل كبير، ولا يوجد طفلان يتطابقان تماما في تفاصيل الحالة.
نقص نمو قصبة الساق أو غيابها
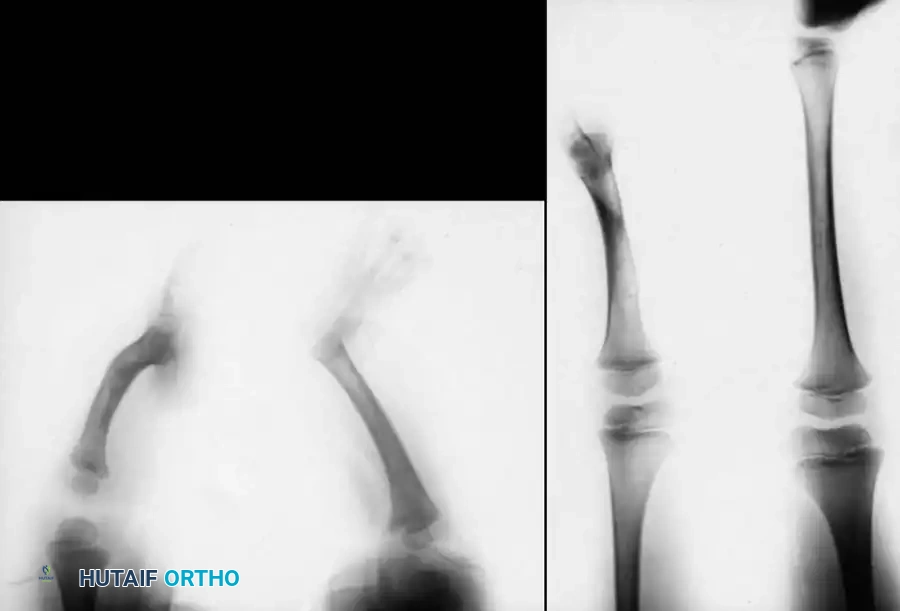
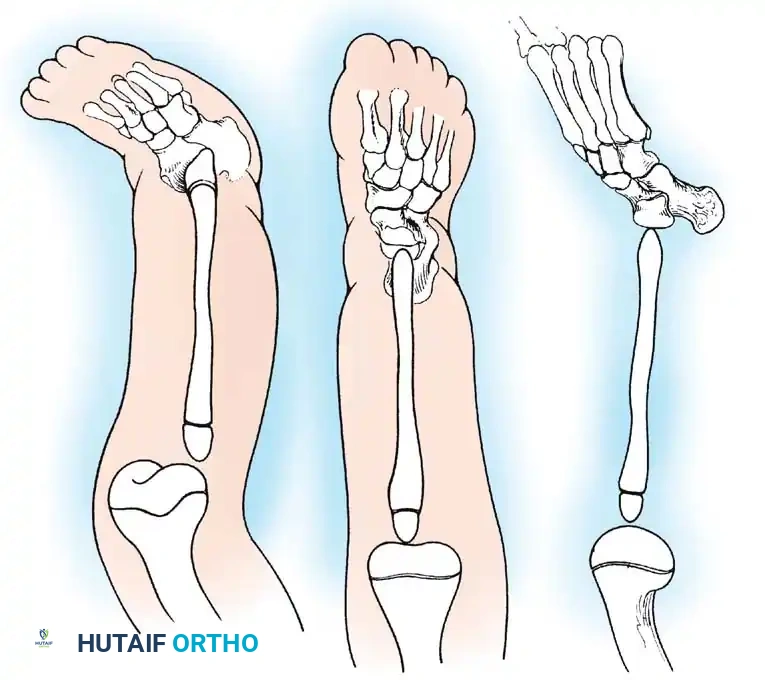
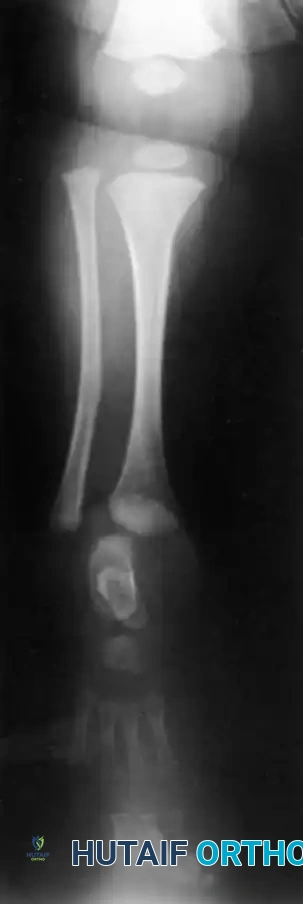
تُعرف هذه الحالة طبيا بأسماء متعددة في الأدبيات الأكاديمية، مثل النقص الطولي الخلقي في قصبة الساق، أو خلل التنسج في قصبة الساق، أو الغياب الخلقي لقصبة الساق. تمثل هذه الحالة طيفا واسعا من التشوهات، تتراوح من الغياب الكلي لعظمة قصبة الساق وهي الحالة الأكثر شدة، إلى النقص الخفيف في نمو العظمة وهي الحالة الأقل شدة.
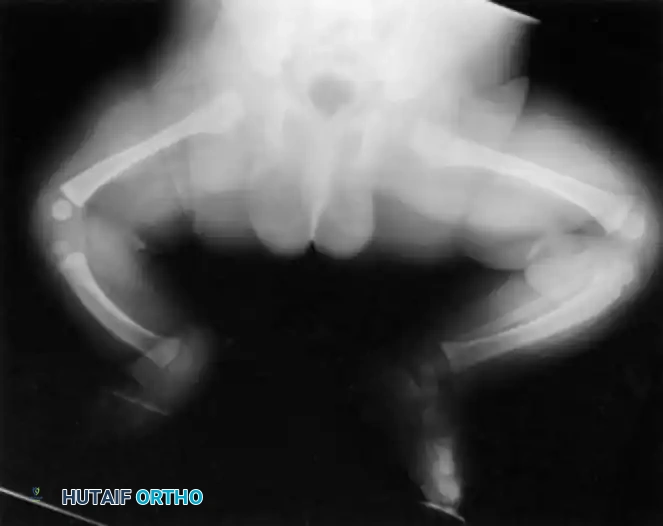
تعتبر هذه الحالة نادرة للغاية، حيث تُقدر نسبة حدوثها بحالة واحدة لكل مليون ولادة حية، وتظهر الحالة في كلتا الساقين لدى حوالي ثلاثين بالمائة من المرضى المصابين.
الأسباب وعوامل الخطر الجينية
يتساءل الكثير من الآباء عن سبب حدوث هذه الحالة. في معظم الأحيان، يحدث نقص نمو قصبة الساق بشكل متفرق وعشوائي دون وجود تاريخ عائلي. ومع ذلك، تم الإبلاغ عن حالات عائلية تظهر أنماط انتقال وراثي. هناك متلازمات جينية متميزة تتضمن نقص قصبة الساق كمكون أساسي، منها
متلازمة ويرنر التي ترتبط بتعدد الأصابع، ومتلازمة نقص قصبة الساق مع ازدواج القدم، ومتلازمة انقسام اليد والقدم، ومتلازمات أخرى تؤثر على شكل الجمجمة والأطراف.
على الرغم من أن السبب الدقيق أثناء التطور الجنيني لا يزال غير مفهوم بالكامل، تشير الأبحاث السريرية إلى أن التشوهات في الأوعية الدموية شائعة جدا في هذه الحالات. غالبا ما يكون الشريان الظنبوبي الأمامي غائبا، ويكون القوس الشرياني الأخمصي غير مكتمل. هذا يشير إلى أن انخفاض تدفق الدم للجنين في مراحل التكوين الأولى قد يكون عاملا أساسيا في حدوث هذا التشوه.
الأعراض والعلامات السريرية
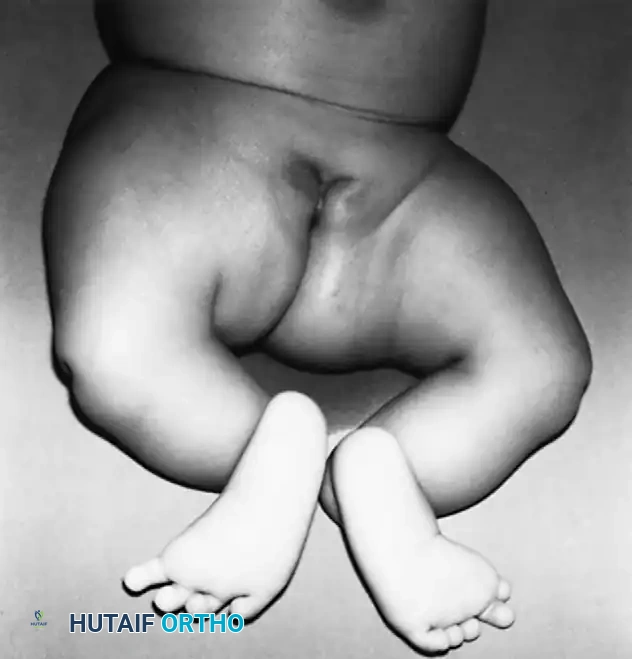
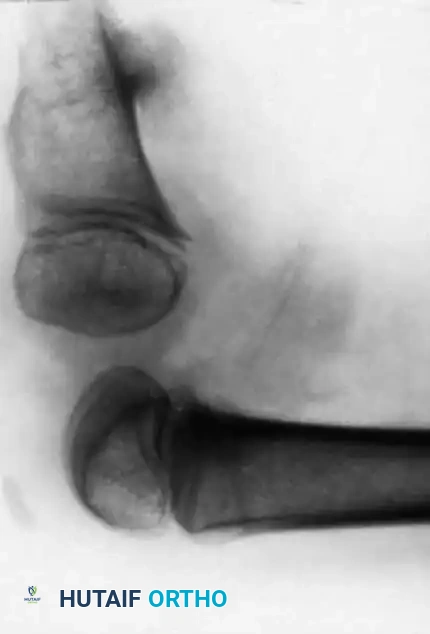
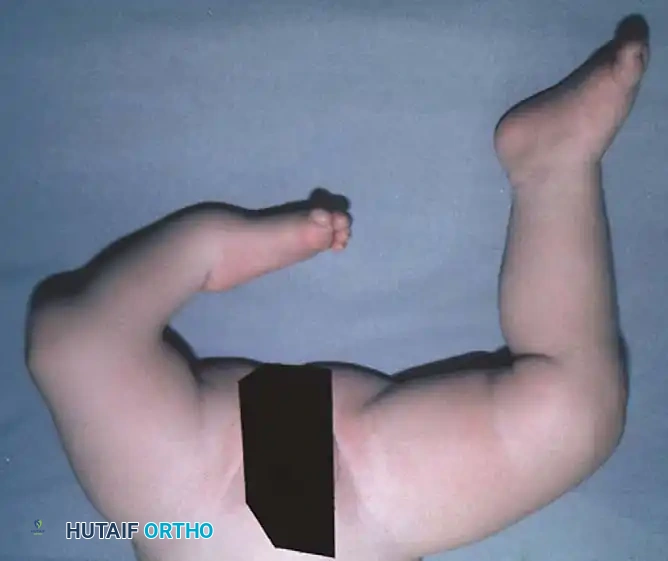
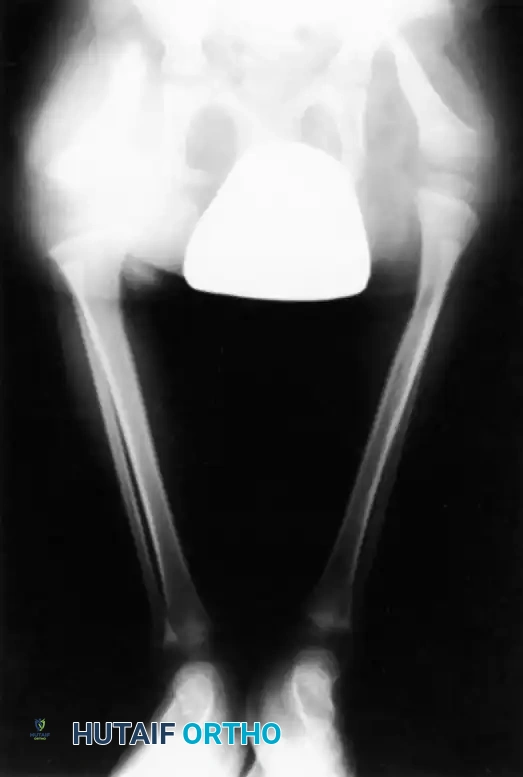
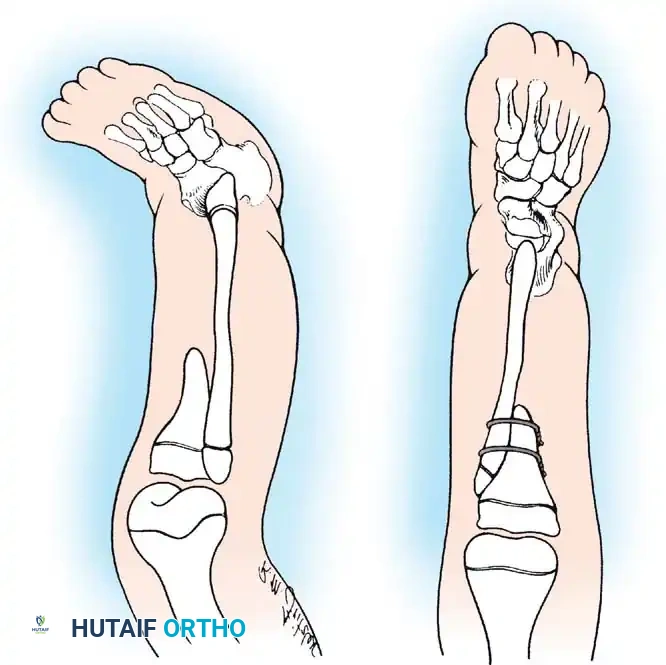
عند الفحص السريري للطفل المصاب، يلاحظ الطبيب أن الساق المصابة أقصر بشكل ملحوظ من الساق السليمة. غالبا ما يكون رأس عظمة الشظية محسوسا باليد، خاصة إذا كان مزاحا إلى الأعلى باتجاه الجزء الخلفي من الركبة.
تكون القدم عادة في وضعية انحراف شديد وصلب للداخل وللأسفل، وهو ما يشبه حنف القدم الشديد، ويكون الجزء الخلفي من القدم متيبسا للغاية. في الأطفال الأكبر سنا، قد يتمكن الطبيب من الإحساس بالغضروف الأولي لقصبة الساق عند الفحص العميق، حتى لو لم يكن مرئيا في الأشعة السينية.
تكون الركبة عموما في وضعية انثناء، وفي التشوهات الأكثر شدة، يؤدي الضعف الشديد في العضلة الرباعية الأمامية للفخذ إلى عدم القدرة المطلقة على تمديد الركبة بشكل نشط. التقييم السريري الدقيق لوظيفة العضلة الرباعية له أهمية قصوى، حيث أن وجود أو غياب وظيفة هذه العضلة يحدد بشكل كبير فرص نجاح إعادة البناء الجراحي لمفصل الركبة.
التشخيص والتصنيف الطبي للحالة
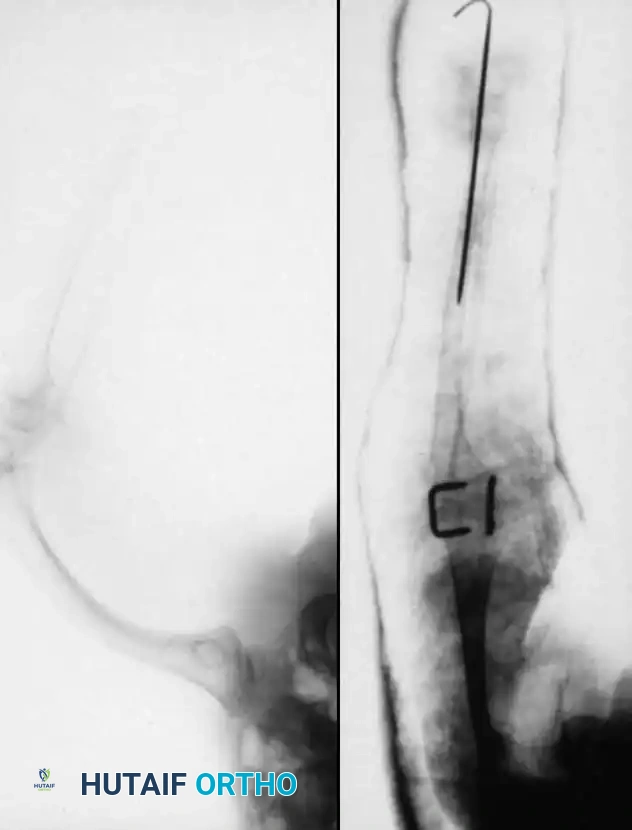
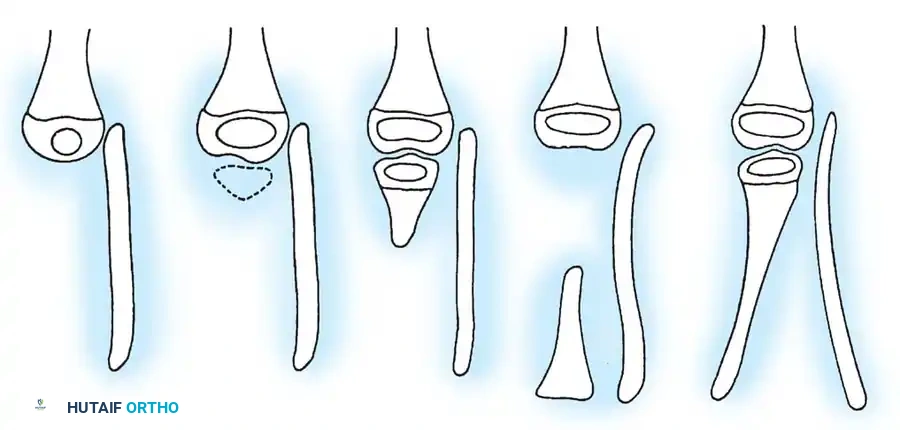
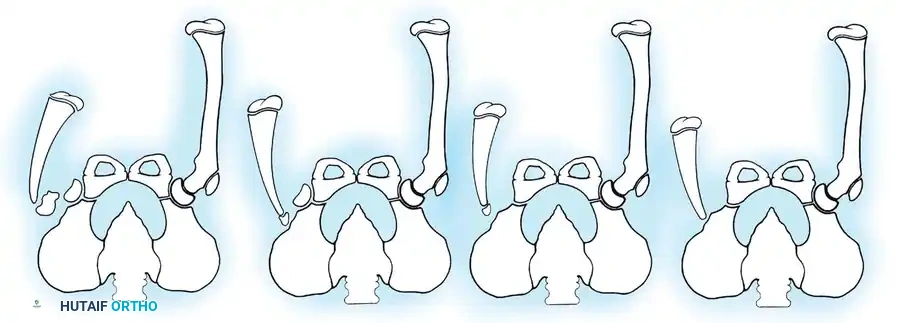
يعتمد الأطباء على نظام تصنيف دقيق يوجه التوصيات العلاجية والجراحية بشكل مباشر. يعتمد هذا النظام على المظهر الإشعاعي المبكر للساق.
| نوع التشوه | الوصف الطبي الدقيق | التأثير على خطة العلاج |
|---|---|---|
| النوع الأول أ | غياب كامل لقصبة الساق في الأشعة مع صغر حجم نهاية عظمة الفخذ. | يتطلب غالبا تدخلا جراحيا مبكرا يتضمن البتر واستخدام الأطراف الصناعية. |
| النوع الأول ب | لا يوجد دليل إشعاعي على وجود قصبة ساق متعظمة، لكن نهاية الفخذ تبدو طبيعية. | وجود غضروف أولي يمكن أن يتعظم لاحقا، مما يفتح مجالا لجراحات دمج العظام. |
| النوع الثاني | قصبة الساق موجودة جزئيا ومتعظمة عند الولادة، مع انزياح عظمة الشظية. | يمكن إجراء جراحات تقويمية للحفاظ على الطرف وتعديل مسار النمو. |
| النوع الثالث | الجزء العلوي من قصبة الساق غائب، لكن الجزء السفلي موجود (حالة نادرة جدا). | يتطلب تقييم دقيق لمدى استقرار الركبة قبل اتخاذ القرار الجراحي. |
| النوع الرابع | قصبة الساق قصيرة مع هجرة عظمة الشظية للأعلى وتباعد في مفصل الكاحل. | يركز العلاج على تثبيت مفصل الكاحل وإطالة الطرف لاحقا. |
من الضروري استخدام تقنيات التصوير الحديثة، مثل الموجات فوق الصوتية عالية الدقة والتصوير بالرنين المغناطيسي، لتحديد وجود الغضروف الأولي الذي قد لا يظهر في الأشعة السينية العادية، وهذا يغير مسار العلاج بالكامل.
الخيارات الجراحية وطرق العلاج
كما هو الحال مع جميع التشوهات الخلقية في الأطراف السفلية، فإن الهدف النهائي للعلاج هو تزويد الطفل بطرف وظيفي ومستقر، مساو في الطول للطرف الطبيعي، مما يسمح له بالمشي بكفاءة وبدون استنزاف لطاقته. يعتمد التدخل الجراحي المحدد بشكل كبير على التصنيف الإشعاعي، ووجود الغضروف الأولي، والسلامة السريرية لآلية تمديد الركبة.
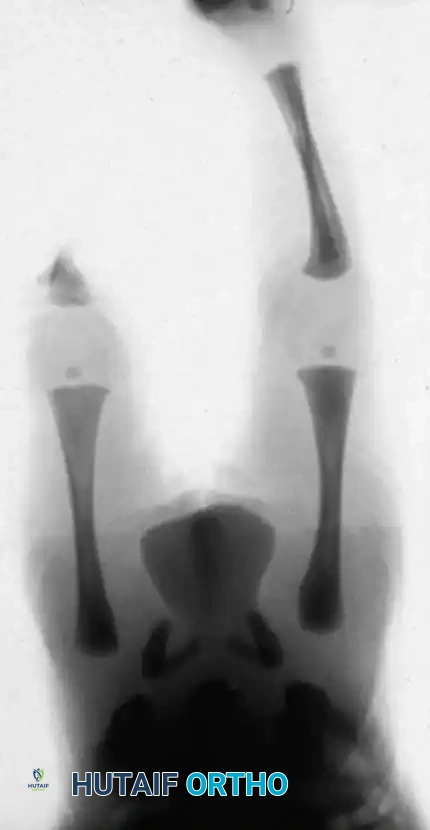
علاج النوع الأول أ
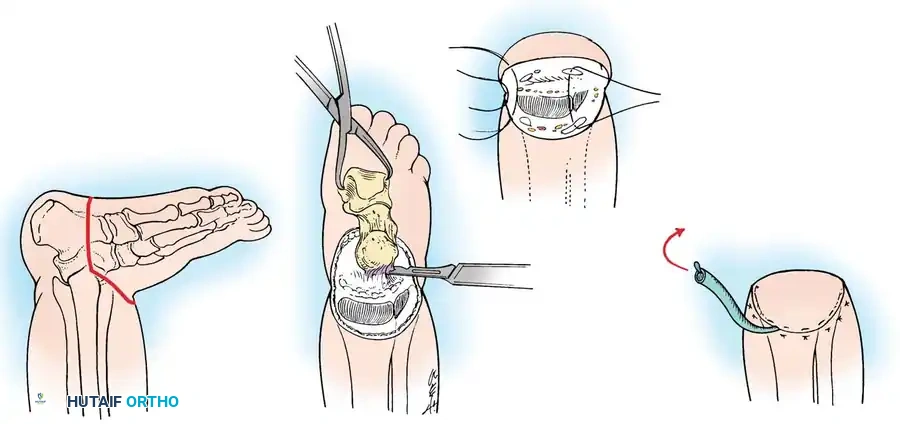
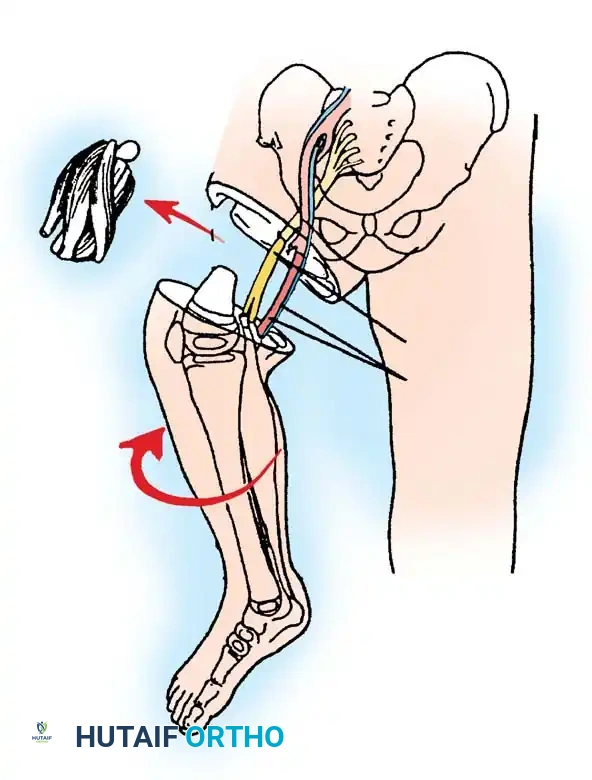
بالنسبة للتشوهات الشديدة من النوع الأول أ، يظل البتر وإعادة التأهيل باستخدام الأطراف الصناعية هو الوسيلة الأكثر عملية وموثوقية للعلاج. الخيار الأكثر فعالية هو بتر المفصل عند الركبة، يليه تركيب طرف صناعي فوق الركبة.
قد يبدو مصطلح البتر مخيفا للآباء، لكنه في هذه الحالة المحددة يوفر حلا نهائيا بعملية جراحية واحدة. يُفضل بتر المفصل عند الركبة على البتر عبر عظمة الفخذ لأن البتر عبر العظام في الأطفال الصغار يؤدي غالبا إلى مضاعفات جلدية شديدة بسبب النمو الزائد للعظم المتبقي. الأطفال الذين يخضعون لهذا الإجراء في وقت مبكر ينشأون وهم مستخدمون نشطون وفعالون للغاية للأطراف الصناعية، ويمارسون الرياضة والحياة الطبيعية.
تاريخيا، كانت هناك عملية تُعرف باسم إجراء براون، حيث يتم نقل عظمة الشظية جراحيا لتكوين قصبة ساق جديدة. ومع ذلك، نادرا ما يتم إجراء هذه العملية اليوم بسبب ارتفاع معدلات الفشل التي تصل إلى مائة بالمائة في بعض الدراسات، حيث يعاني المرضى من انثناء تدريجي في الركبة، وعدم استقرار شديد في الأربطة، وضعف في العضلات، مما يؤدي في النهاية إلى الحاجة للبتر.
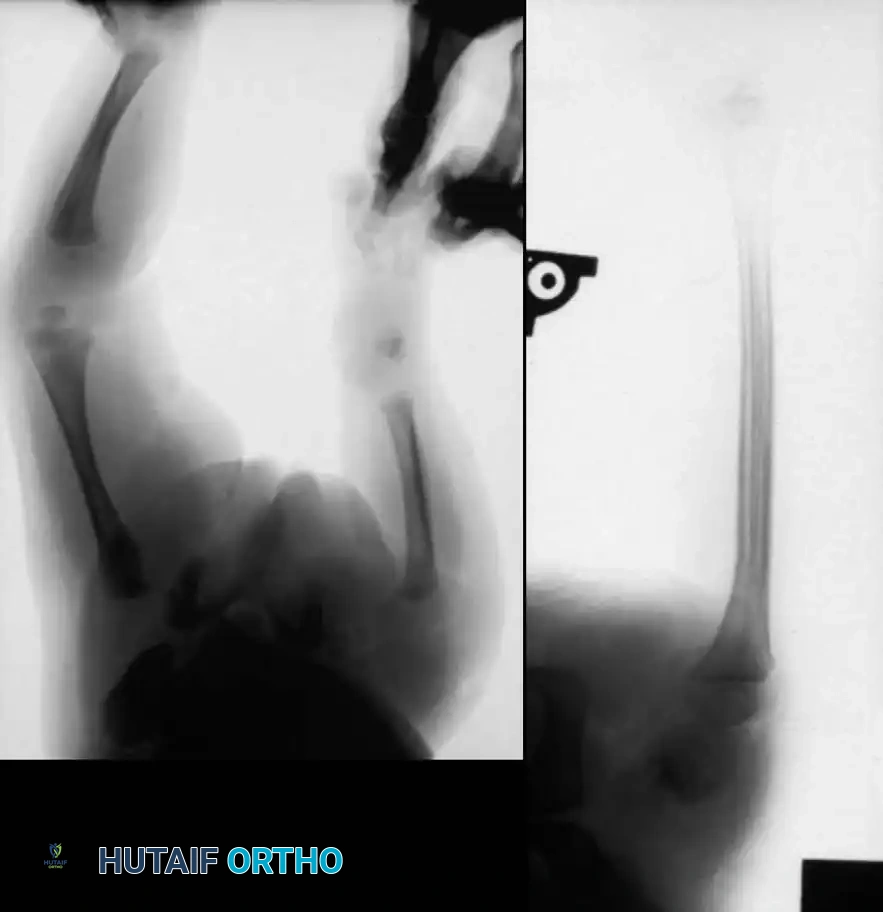
علاج النوع الأول ب والنوع الثاني
في هذه الأنواع، يوجد مفصل ركبة وظيفي أو سيتطور من الغضروف الأولي، ويكون بتر الركبة غير مستحسن طالما أن آلية العضلة الرباعية تعمل بشكل جيد.
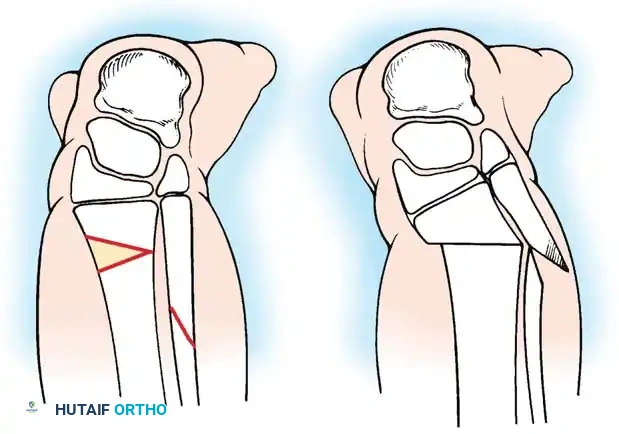
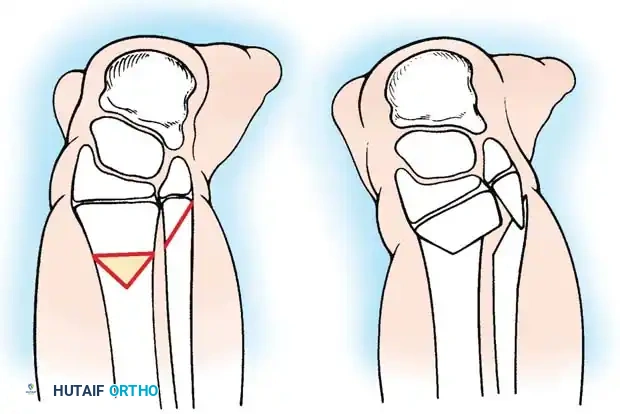
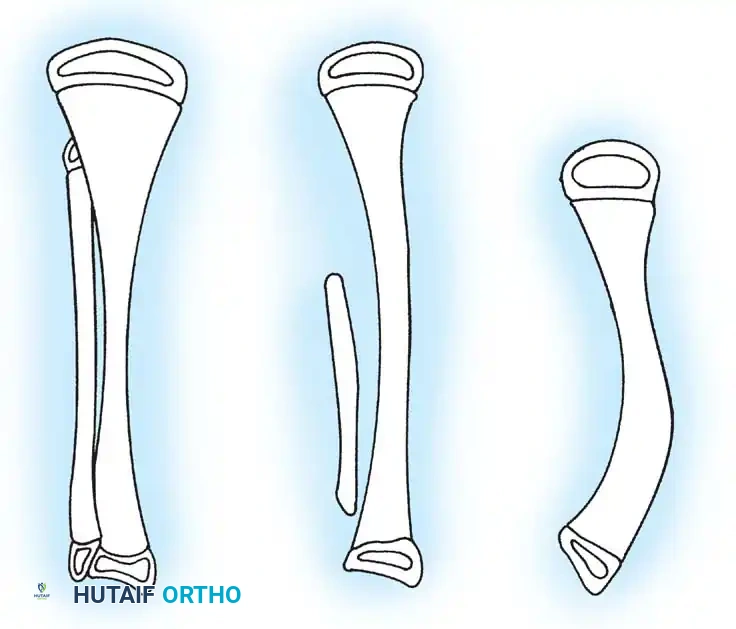
العلاج المفضل هنا هو إجراء دمج جراحي بين عظمة الشظية والجزء العلوي من قصبة الساق، مقترنا ببتر جزئي للقدم أو إعادة بناء معقدة للجزء السفلي. يؤدي إنشاء هذا الدمج إلى تكوين محور ميكانيكي مستقيم وموحد لتحمل الوزن. إذا لم يتم نقل عظمة الشظية ودمجها جراحيا مع قصبة الساق، فإنها تنمو بشكل منحني ومتضخم، مما يسبب تشوها ثانويا شديدا.
تقنيات جراحية متقدمة
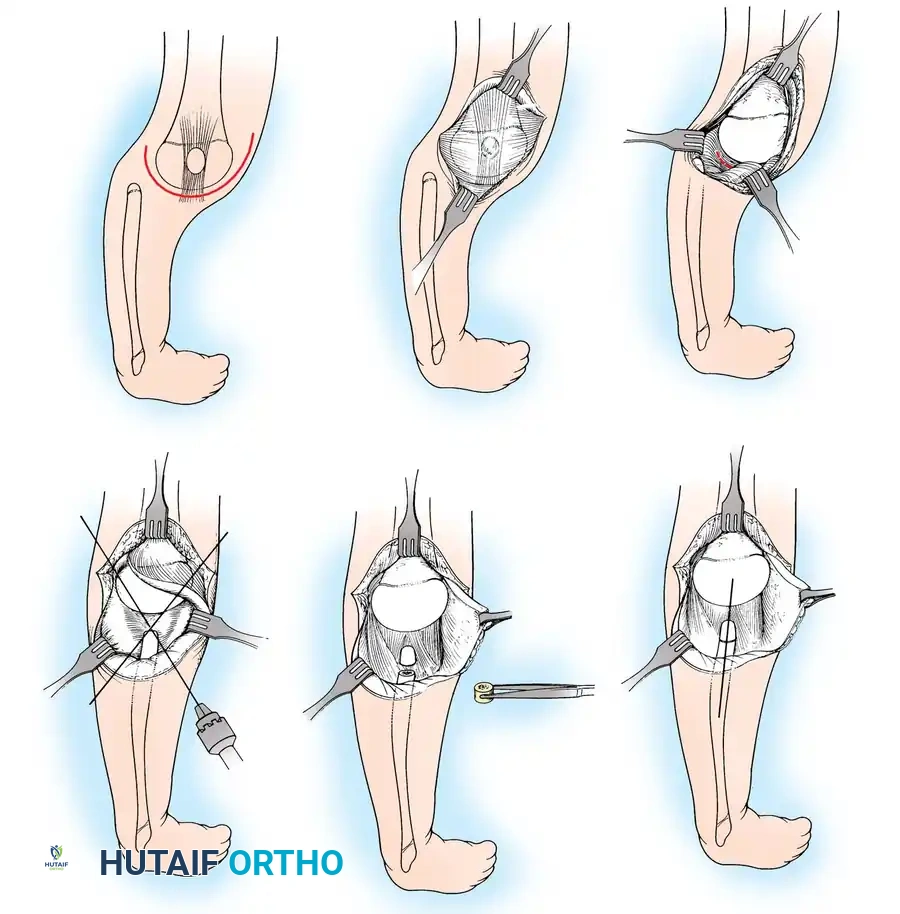
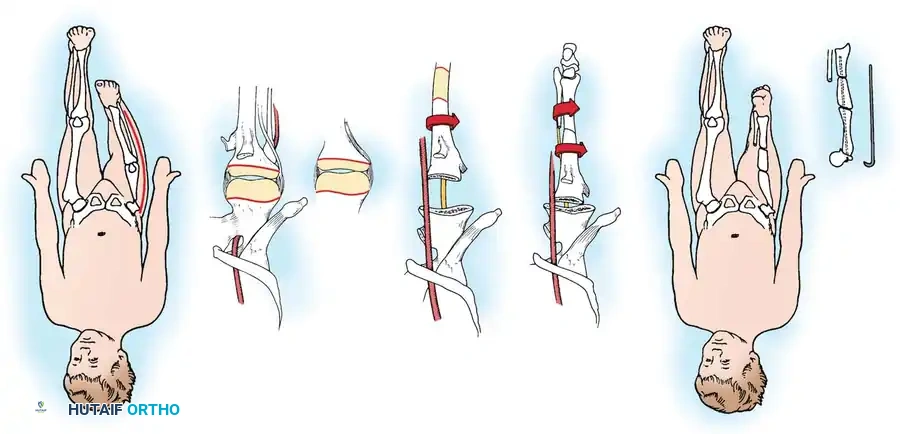
في كثير من الحالات، يعاني الأطفال من خلع خلقي في صابونة الركبة ومشاكل في استقامة العضلات. يتطلب ذلك إجراءات جراحية دقيقة لتحرير الأنسجة الجانبية، وطي الأنسجة الداخلية، ونقل وتر الرضفة لضمان استقرار صابونة الركبة في مسارها الصحيح.
يتم وضع المريض بعناية وتجهيزه لضمان حركة كاملة للركبة أثناء الجراحة. يقوم الجراح بعمل شق دقيق للوصول إلى مفصل الركبة والعضلات المحيطة به، مع الحرص على تقليل الندبات التي قد تسبب إزعاجا للطفل لاحقا.
يتم تحرير العضلة المتسعة الجانبية من منشأها للتخلص من أي قوى تسحب صابونة الركبة إلى الخارج. بعد ذلك، يتم إعادة توجيه العضلات الداخلية وتثبيتها لضمان بقاء الصابونة في مكانها الصحيح داخل التجويف الفخذي.
أثناء الجراحة، يقوم الطبيب باختبار حركة الركبة للتأكد من أن التوتر العضلي مثالي، فلا هو مشدود جدا ليمنع الانثناء، ولا هو مرتخ جدا ليسمح بخلع الصابونة مرة أخرى.
بعد الانتهاء من الإصلاح، يتم إغلاق الجرح بعناية فائقة ووضع الساق في جبس مخصص لحماية الإصلاح الجراحي لمدة تصل إلى ستة أسابيع قبل البدء في برنامج التأهيل.
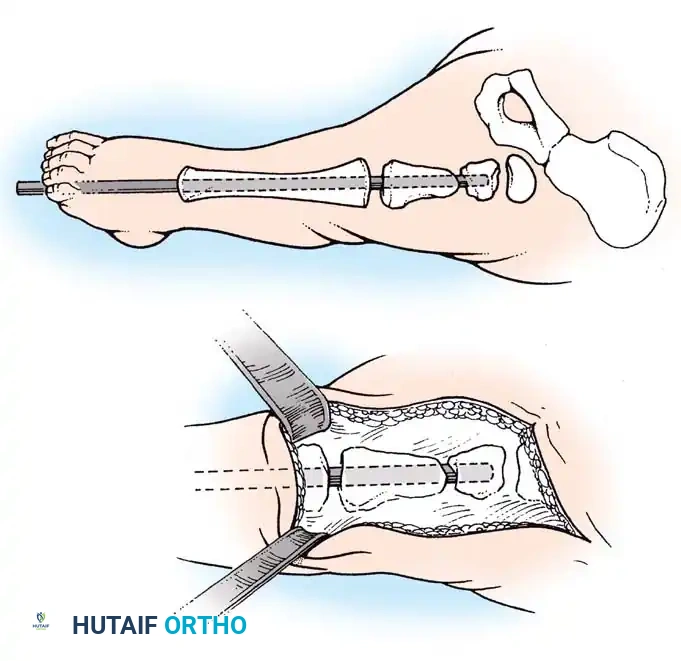
بالنسبة لعملية دمج قصبة الساق والشظية، يتم استخدام نهج جانبي لكشف العظام. يتم قطع الجزء العلوي من عظمة الشظية بعناية فائقة لحماية العصب الشظوي المشترك، والذي غالبا ما يكون له مسار غير طبيعي في هؤلاء المرضى.
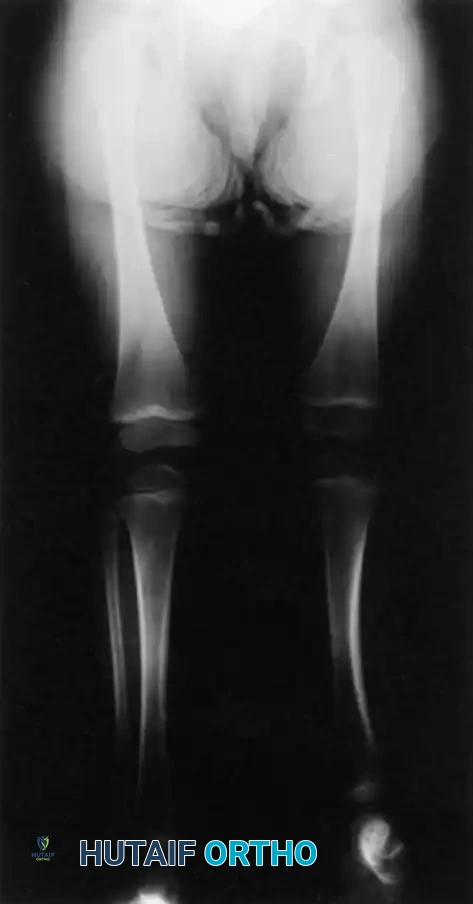
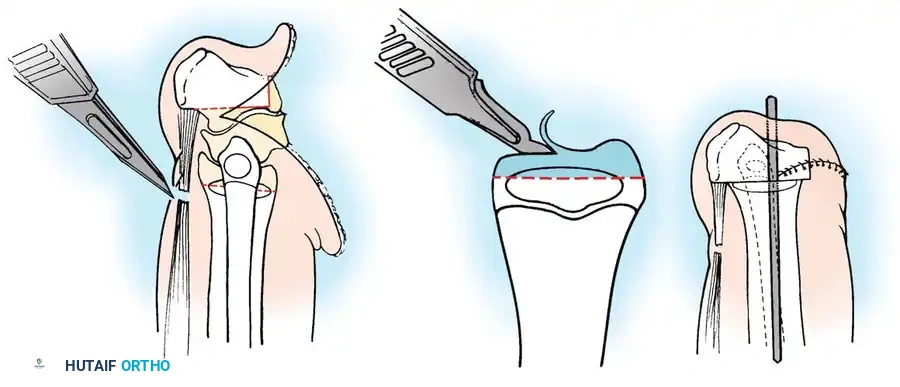
يتم توسيط عظمة الشظية تحت قصبة الساق وتثبيتها باستخدام أسلاك معدنية ناعمة أو شرائح صغيرة، حسب عمر الطفل وجودة عظامه. يتم وضع طعوم عظمية حول موقع الدمج لتعزيز الشفاء السريع.
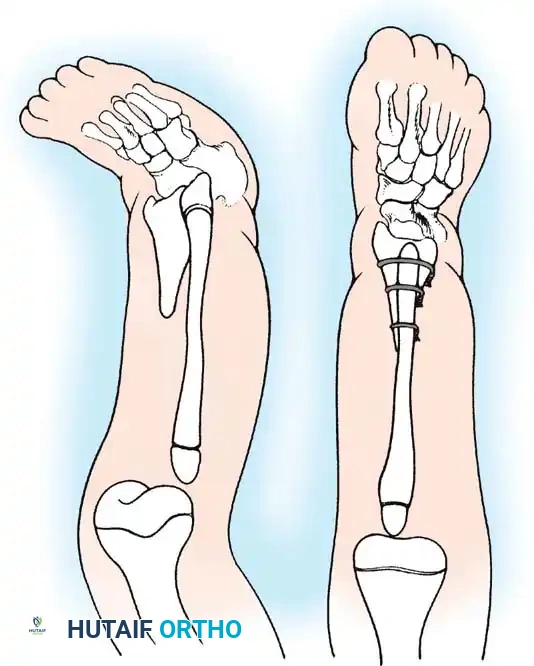
من خلال هذا الدمج، يمنع الجراح الانحناء الجانبي التدريجي وتضخم عظمة الشظية. يوفر هذا الدمج عمودا عظميا قويا ومركزيا يمكن إطالته لاحقا أو تزويده بطرف صناعي.
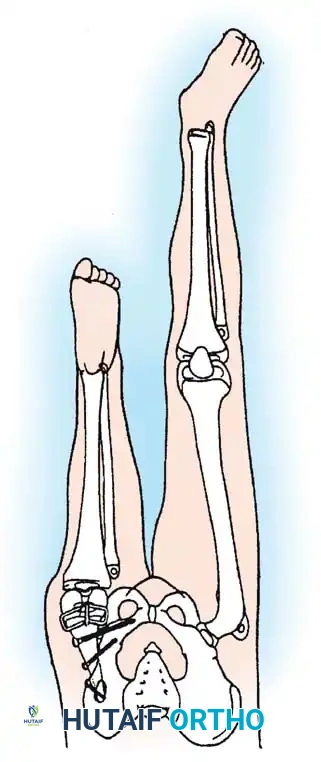
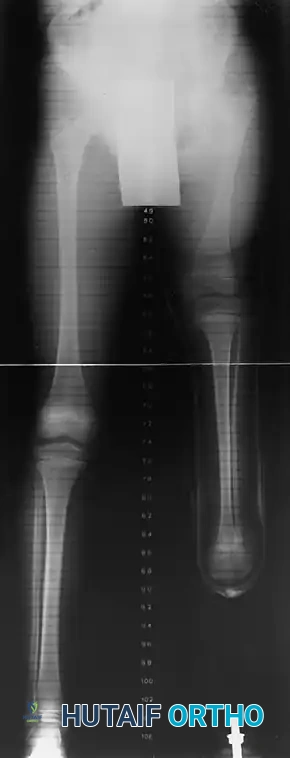
التعافي والتأهيل واستخدام الأطراف الصناعية
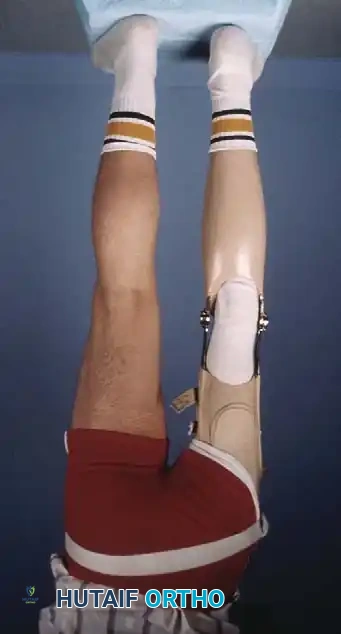
مرحلة إعادة التأهيل بعد التدخل الجراحي لنقص قصبة الساق هي رحلة تستمر مدى الحياة، ولكنها رحلة مليئة بالإنجازات. بالنسبة للمرضى الذين خضعوا لبتر الركبة، يجب أن يبدأ تركيب الطرف الصناعي بمجرد التئام الجرح الجراحي تماما، وعادة ما يكون ذلك بعد ستة إلى ثمانية أسابيع من الجراحة.
التركيب المبكر للطرف الصناعي أمر بالغ الأهمية لدمجه في صورة الجسد النامية للطفل، ولتسهيل اكتساب المهارات الحركية الطبيعية في وقتها المناسب، مثل الوقوف والمشي.

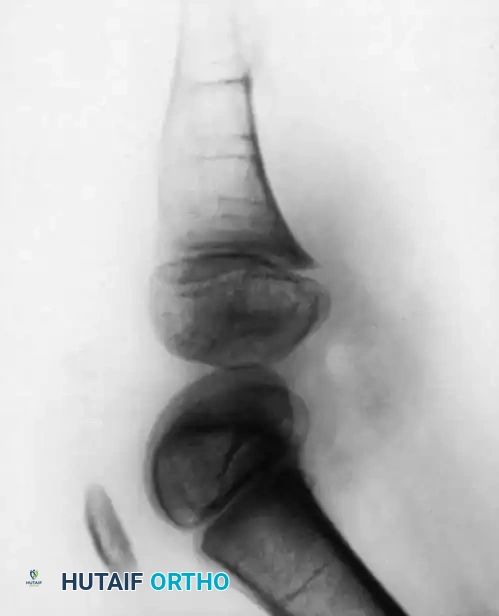
بالنسبة للمرضى الذين خضعوا لدمج العظام، يتم حماية الطرف في جبس حتى يتم تأكيد الالتئام الإشعاعي للدمج. بمجرد الشفاء، يتم تزويد المريض بطرف صناعي متخصص يستوعب الطرف المعاد بناؤه. نظرا لأن هذه الأطراف غالبا ما تفتقر إلى النمو الطولي الطبيعي، سيحتاج المريض إلى تعديلات متكررة للطرف الصناعي لمواكبة نموه.
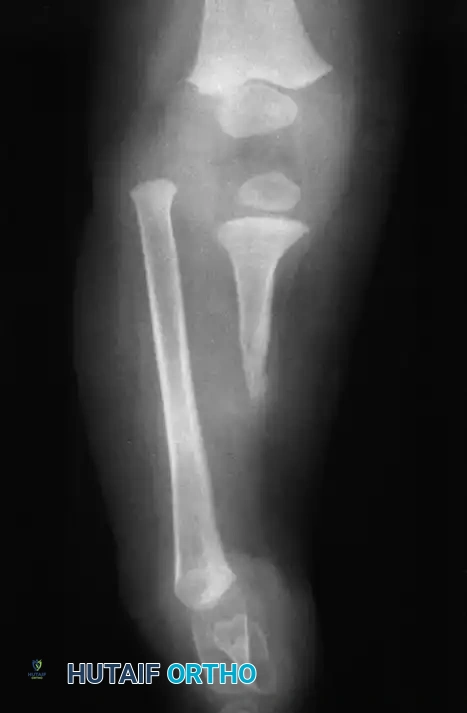
مع اقتراب الطفل من مرحلة النضج الهيكلي، قد يصبح مرشحا لإجراءات إطالة الأطراف باستخدام أجهزة التثبيت الخارجي مثل جهاز إليزاروف أو إطار تايلور المكاني، مما يساعد في معادلة طول الساقين بشكل نهائي.