الالتصاق العظمي بين العقب والعظم الزورقي فهم شامل وعلاج دقيق للقدم المسطحة الصلبة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الالتصاق العظمي بين العقب والعظم الزورقي هو اتصال غير طبيعي بين عظمتي القدم يسبب القدم المسطحة الصلبة والألم المزمن. علاجه يتضمن إزالة الالتصاق جراحيًا لاستعادة حركة القدم وتخفيف الألم، يقدم الأستاذ الدكتور محمد هطيف هذا العلاج بدقة عالية.
الخلاصة الطبية الشاملة: الالتصاق العظمي بين العقب والعظم الزورقي
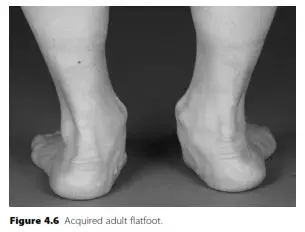
يُعد الالتصاق العظمي بين العقب والعظم الزورقي (Calcaneonavicular Coalition) تشوهاً خلقياً معقداً يتمثل في وجود اتصال غير طبيعي (جسر عظمي، غضروفي، أو ليفي) بين عظمتين رئيسيتين في القدم. هذا الاتصال الشاذ يحد بشكل كبير من الميكانيكا الحيوية للقدم، مما يؤدي إلى حالة تُعرف طبياً باسم "القدم المسطحة الصلبة" (Rigid Flatfoot)، ويصاحبها ألم مزمن، وتشنجات عضلية، وصعوبة بالغة في ممارسة الأنشطة اليومية والرياضية.
يتطلب علاج هذه الحالة دقة تشخيصية عالية ومهارة جراحية فائقة لاستئصال هذا الالتصاق واستعادة الحركة الطبيعية للمفصل. هنا يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كأفضل خبير وجراح عظام في اليمن، حيث يقدم حلولاً جراحية وتحفظية متقدمة تعتمد على خبرة تزيد عن 20 عاماً، وتقنيات الجراحة الميكروسكوبية، ومناظير المفاصل بدقة 4K، مع التزام تام بالأمانة الطبية والمصداقية مع المريض.

مقدمة تشريحية عميقة: كيف تعمل عظام القدم؟
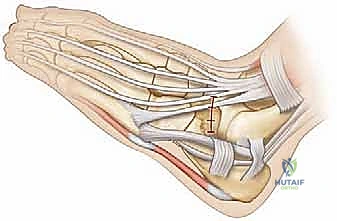
لفهم خطورة وتأثير الالتصاق العظمي بين العقب والعظم الزورقي، يجب علينا أولاً الغوص في التفاصيل التشريحية الدقيقة للقدم البشرية. القدم ليست مجرد كتلة واحدة، بل هي تحفة هندسية معقدة تتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 عضلة ووتر ورباط، تعمل جميعها في تناغم مذهل لامتصاص الصدمات، وتوفير التوازن، ودفع الجسم للأمام أثناء المشي والركض.
تنقسم القدم من الناحية الوظيفية والتشريحية إلى ثلاثة أجزاء رئيسية:
1. القدم الخلفية (Hindfoot): وتتكون من عظم الكاحل (Talus) وعظم العقب (Calcaneus)، وهو أكبر عظام القدم ويشكل كعب القدم.
2. القدم الوسطى (Midfoot): وتتكون من خمس عظام، من أهمها العظم الزورقي (Navicular bone) الذي يقع مباشرة أمام عظم الكاحل وفوق عظم العقب.
3. القدم الأمامية (Forefoot): وتتكون من عظام المشط والسلاميات (أصابع القدم).
المفصل تحت الكاحل (Subtalar Joint) وأهميته
بين عظم الكاحل وعظم العقب يوجد مفصل حيوي يُسمى المفصل تحت الكاحل. هذا المفصل مسؤول بشكل أساسي عن حركتين حاسمتين:
* الانقلاب الداخلي (Inversion): إمالة باطن القدم نحو الداخل.
* الانقلاب الخارجي (Eversion): إمالة باطن القدم نحو الخارج.
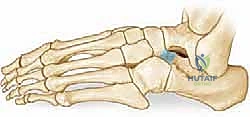
هذه الحركات ضرورية للغاية للمشي على الأسطح غير المستوية (مثل الرمال، الحصى، أو العشب). في الحالة الطبيعية، لا يوجد اتصال مباشر بين عظم العقب والعظم الزورقي؛ بل تفصل بينهما مسافة تسمح بحرية الحركة ومرونة قوس القدم.
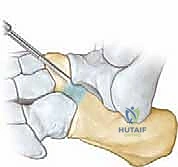
ما هو الالتصاق العظمي بين العقب والعظم الزورقي (Calcaneonavicular Coalition)؟
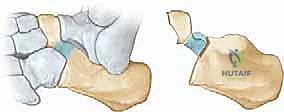
الالتصاق العظمي بين العقب والعظم الزورقي هو عيب خلقي يحدث أثناء التطور الجنيني في رحم الأم. لسبب غير معروف تماماً (يُعتقد أنه خلل جيني في انقسام الخلايا الميزنخيمية الجنينية)، تفشل العظام في الانفصال التام عن بعضها البعض، مما يؤدي إلى تكون "جسر" أو "وصلة" غير طبيعية تربط بين الجزء الأمامي العلوي من عظم العقب، والجانب الخارجي (الوحشي) من العظم الزورقي.
هذا الجسر الشاذ يعمل كقفل ميكانيكي يعطل حركة المفصل تحت الكاحل والمفاصل المجاورة. عندما تُقفل هذه المفاصل، تفقد القدم قدرتها على امتصاص الصدمات، وتصبح صلبة ومتيبسة، مما يؤدي إلى تسطيح قوس القدم (القدم المسطحة الصلبة).
أنواع الالتصاقات (التصنيف الطبي)
لا تكون جميع الالتصاقات من العظم الخالص منذ البداية. يصنف الأطباء هذا الالتصاق إلى ثلاثة أنواع رئيسية بناءً على نوع النسيج الذي يتكون منه الجسر:
| نوع الالتصاق (المصطلح الطبي) | طبيعة النسيج المكون للجسر | المرونة | متى تبدأ الأعراض عادةً؟ | شدة الحالة |
|---|---|---|---|---|
| الالتصاق الليفي (Syndesmosis) | نسيج ليفي كثيف (مثل الأربطة) | مرن نسبياً، يسمح ببعض الحركة المحدودة | قد يتأخر ظهور الأعراض لما بعد البلوغ أو لا تظهر أبداً | خفيفة إلى متوسطة |
| الالتصاق الغضروفي (Synchondrosis) | نسيج غضروفي | أقل مرونة من الليفي، يبدأ في التصلب مع النمو | بين سن 8 إلى 12 عاماً | متوسطة إلى شديدة |
| الالتصاق العظمي (Synostosis) | نسيج عظمي صلب وكامل | لا توجد أي مرونة، القدم متصلبة تماماً | تظهر مبكراً وقد تتفاقم بشدة بين 8-12 عاماً | شديدة جداً |
لماذا تظهر الأعراض في سن 8 إلى 12 عاماً؟ (السر التشريحي)
من أكثر الأسئلة التي يطرحها الآباء على الأستاذ الدكتور محمد هطيف في عيادته بصنعاء: "إذا كان هذا العيب خلقياً وموجوداً منذ الولادة، فلماذا لم يشتكِ طفلي من الألم إلا الآن وهو في سن العاشرة؟"
الإجابة تكمن في عملية تُسمى "التعظم" (Ossification). في السنوات الأولى من عمر الطفل، يكون هيكله العظمي، بما في ذلك الجسر غير الطبيعي بين العقب والزورقي، مكوناً في الغالب من غضاريف لينة ومرنة. هذه المرونة تسمح للقدم بالحركة دون ألم يُذكر.
ولكن، عندما يصل الطفل إلى الفئة العمرية بين 8 و 12 عاماً، تبدأ هذه الغضاريف في التكلس والتحول إلى عظم صلب حقيقي. يتحول الجسر المرن إلى كتلة عظمية قاسية لا تسمح بأي حركة. بالتزامن مع ذلك، يزداد وزن الطفل، وتزداد مستويات نشاطه البدني (الركض، القفز، الرياضة المدرسية)، مما يضع ضغطاً ميكانيكياً هائلاً على المفاصل المتيبسة، وينتج عن ذلك التهاب شديد وألم مبرح.
الأعراض السريرية: كيف تكتشف إصابة طفلك؟
التعرف المبكر على أعراض الالتصاق العظمي بين العقب والعظم الزورقي يسهل من عملية العلاج ويمنع حدوث مضاعفات طويلة الأمد مثل خشونة المفاصل المبكرة. الأعراض لا تقتصر على الألم فحسب، بل تمتد لتشمل تغيرات في شكل القدم وطريقة المشي.
- الألم المزمن والعميق:
- هو العرض الأكثر شيوعاً. يتركز الألم عادةً في الجزء الخارجي من منتصف القدم (أسفل وأمام الكاحل الخارجي)، في منطقة تُعرف باسم "الجيب الرصغي" (Sinus Tarsi).
- يزداد الألم سوءاً مع الأنشطة التي تتطلب الجري، القفز، أو المشي على أسطح غير مستوية.
-
يخف الألم بالراحة، ولكنه يعود بسرعة مع استئناف النشاط.
-
القدم المسطحة الصلبة (Rigid Flatfoot):
- على عكس القدم المسطحة المرنة (التي يظهر فيها القوس عند الوقوف على أطراف الأصابع)، فإن القدم في حالة الالتصاق العظمي تظل مسطحة تماماً سواء كان المريض واقفاً أو جالساً أو حتى عند محاولة الوقوف على أطراف أصابعه.
-
يلاحظ الآباء أن حذاء الطفل يبلى بشكل غير متساوٍ، خاصة من الحافة الداخلية.
-
التشنج العضلي (Peroneal Spastic Flatfoot):
- من العلامات الكلاسيكية لهذه الحالة. استجابةً للألم ومحاولة من الجسم لتثبيت المفصل المؤلم، تنقبض العضلات الشظوية (Peroneal muscles) الموجودة في الجزء الخارجي من الساق بشكل لا إرادي ومستمر (تشنج).
-
هذا التشنج يجعل القدم تميل بقوة نحو الخارج (Eversion)، ويزيد من تصلب القدم.
-
الالتواءات المتكررة للكاحل:
-
بسبب فقدان المرونة في المفصل تحت الكاحل، تفقد القدم قدرتها على التكيف مع الأرض، مما يجعل المريض أكثر عرضة لالتواء الكاحل المتكرر حتى مع إصابات بسيطة.
-
تغير في نمط المشي (العرج):
- قد يلاحظ الآباء أن الطفل يمشي بطريقة غريبة، متجنباً وضع وزنه الكامل على القدم المصابة، أو يمشي بخطوات قصيرة ومتصلبة.
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
التشخيص الدقيق هو حجر الزاوية في نجاح أي خطة علاجية. بصفته الخبير الأول في جراحة العظام في اليمن، يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
1. الفحص السريري الدقيق
يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل من المريض وأسرته، متسائلاً عن توقيت بدء الألم، علاقته بالنشاط البدني، وأي تاريخ عائلي لمشاكل القدم. ثم يقوم بفحص القدم:
* فحص الحركة: محاولة تحريك المفصل تحت الكاحل لتقييم مدى التصلب. في حالة الالتصاق، تكون الحركة شبه معدومة ومؤلمة جداً.
* اختبار الوقوف على أطراف الأصابع: لتقييم ما إذا كانت القدم المسطحة مرنة أم صلبة.
* فحص التشنج العضلي: فحص العضلات الشظوية للبحث عن أي تشنجات لا إرادية.
2. التصوير بالأشعة السينية (X-rays)
تعتبر الأشعة السينية الخطوة الأولى في التصوير الإشعاعي. يتم أخذ صور بوضعيات مختلفة (أمامية خلفية، جانبية، ومائلة).
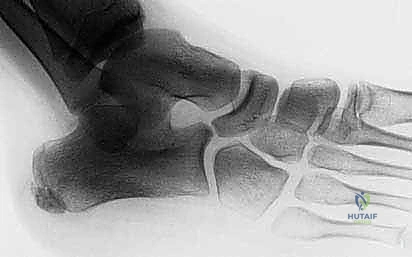
* علامة أنف آكل النمل (Anteater Nose Sign): في الصورة المائلة، يظهر العظم العقب مستطيلاً وممتداً نحو العظم الزورقي بشكل يشبه أنف حيوان آكل النمل. هذه العلامة الإشعاعية كلاسيكية ومؤكدة للالتصاق بين العقب والزورقي.
3. الأشعة المقطعية (CT Scan) - المعيار الذهبي
في حين أن الأشعة السينية قد تظهر الالتصاق، إلا أن الأشعة المقطعية ثلاثية الأبعاد هي المعيار الذهبي الذي لا غنى عنه قبل أي تدخل جراحي.
* تتيح الأشعة المقطعية للدكتور محمد هطيف رؤية الجسر العظمي بدقة متناهية، وتحديد حجمه، وموقعه، ونوعه (عظمي، غضروفي، ليفي).
* تساعد في التأكد من عدم وجود التصاقات أخرى خفية في القدم (مثل الالتصاق بين الكاحل والعقب).
* تساهم في تقييم حالة المفاصل المجاورة وما إذا كانت قد أصيبت بخشونة مبكرة (التهاب المفاصل التنكسي).
4. التصوير بالرنين المغناطيسي (MRI)
يُستخدم الرنين المغناطيسي في حالات الالتصاق الليفي أو الغضروفي الذي قد لا يظهر بوضوح في الأشعة السينية أو المقطعية، كما يساعد في تقييم الأنسجة الرخوة والالتهابات المحيطة بالمنطقة (مثل وذمة نخاع العظم).
الخيارات العلاجية: من التحفظي إلى التدخل الجراحي
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "الأمانة الطبية" كقيمة أساسية في ممارسته. لذلك، لا يتم اللجوء إلى الجراحة إلا بعد استنفاد الخيارات التحفظية، أو إذا كانت الحالة متقدمة وتستدعي تدخلاً جراحياً مباشراً. يتم تفصيل خطة العلاج بناءً على عمر المريض، شدة الأعراض، درجة التصلب، وحالة المفاصل المجاورة.
أولاً: العلاج التحفظي (غير الجراحي)
الهدف من العلاج التحفظي ليس "إزالة" الالتصاق العظمي (فهذا مستحيل بدون جراحة)، بل الهدف هو تخفيف الألم، تقليل الالتهاب، وإراحة القدم لتخفيف التشنج العضلي.
- تعديل النشاط البدني: تقليل الأنشطة التي تسبب الألم مثل الركض والقفز لفترة مؤقتة.
- الأدوية المضادة للالتهابات (NSAIDs): مثل الإيبوبروفين لتخفيف الألم وتقليل التورم والالتهاب في المفاصل المتضررة.
- الدعامات والأحذية الطبية (Orthotics): استخدام ضبانات طبية مخصصة (مثل UCBL) لدعم قوس القدم وتخفيف الضغط على المفصل المتيبس.
- التثبيت والتجبير (Immobilization): في حالات الألم الحاد والتشنج العضلي الشديد، قد يوصي الدكتور هطيف بوضع القدم في جبيرة جبسية أو حذاء طبي صلب (CAM boot) لمدة 3 إلى 6 أسابيع. هذا يمنح المفاصل راحة تامة ويسمح للالتهاب بالزوال.
- العلاج الطبيعي: تمارين محددة لإطالة العضلات المشدودة (خاصة العضلات الشظوية ووتر أخيل).
- الحقن الموضعي: في بعض الحالات، يمكن استخدام حقن الكورتيكوستيرويد في المفصل المصاب لتخفيف الالتهاب الشديد، رغم أن استخدامها يكون محدوداً لدى الأطفال.
متى يفشل العلاج التحفظي؟
إذا استمر الألم لأكثر من 3 إلى 6 أشهر رغم الالتزام التام بالعلاج التحفظي، أو إذا كان الألم يعيق الطفل عن ممارسة حياته الطبيعية والذهاب للمدرسة، فإن التدخل الجراحي يصبح الخيار الأمثل والضروري.
ثانياً: العلاج الجراحي مع الأستاذ الدكتور محمد هطيف (التميز والدقة)
عندما يصبح التدخل الجراحي ضرورة، فإن اختيار الجراح المناسب هو أهم قرار يتخذه المريض وأسرته. يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة تتجاوز العقدين في جراحات القدم والكاحل المعقدة، مستخدماً أحدث التقنيات الجراحية لضمان أعلى نسب النجاح وأقل معدلات الانتكاس.
تعتمد نوع الجراحة على عمر المريض وحالة المفاصل. هناك خياران جراحيان رئيسيان:
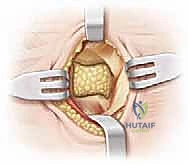
الخيار الجراحي الأول: الاستئصال الجراحي للالتصاق (Resection/Excision)
هذا هو الإجراء الأكثر شيوعاً والمفضل للأطفال والمراهقين الذين لم تتضرر مفاصلهم بعد بخشونة العظام. الهدف هو إزالة الجسر العظمي الشاذ بالكامل لاستعادة الحركة الطبيعية للمفصل.
خطوات العملية الجراحية بالتفصيل (كما يجريها أ.د. محمد هطيف):
- التخدير والتحضير: تتم العملية تحت التخدير العام أو النصفي. يتم استخدام عاصبة (Tourniquet) لتقليل النزيف وضمان رؤية واضحة جداً للحقل الجراحي.
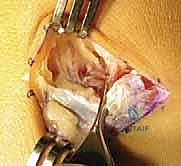
- الشق الجراحي: يُجري الدكتور هطيف شقاً جراحياً دقيقاً (شق أولييه - Ollier's incision) على الجانب الخارجي للقدم فوق منطقة الالتصاق مباشرة، مع الحرص الشديد على حماية الأعصاب والأوتار المحيطة باستخدام تقنيات الجراحة الميكروسكوبية.
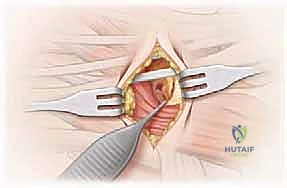
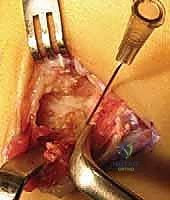
- تحديد وعزل الالتصاق: يتم إبعاد العضلات والأوتار بلطف للوصول إلى الجسر العظمي الذي يربط بين العقب والعظم الزورقي. يتم تحديد حواف الالتصاق بدقة متناهية.
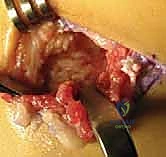
- الاستئصال العظمي الدقيق: باستخدام أدوات جراحية دقيقة (Osteotomes) ومناشير عظمية متطورة، يقوم الدكتور هطيف بإزالة الجسر العظمي بالكامل. يتم استئصال الالتصاق على شكل "مستطيل" لضمان إزالة مساحة كافية تمنع احتكاك العظمتين مجدداً وتسمح بحركة حرة.
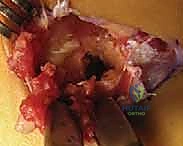
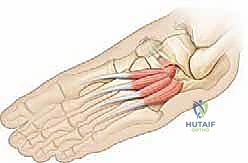
- منع عودة الالتصاق (Interposition): هذه هي الخطوة الحاسمة التي تميز الجراح الخبير. لمنع العظم من النمو والالتصاق مرة أخرى، يجب وضع "حاجز" في الفراغ الذي تم إنشاؤه. يقوم الدكتور هطيف باستخدام جزء من عضلة مجاورة (Extensor Digitorum Brevis) أو قطعة من النسيج الدهني الحر، وتثبيتها بخيوط جراحية أو مثبتات دقيقة داخل الفجوة العظمية.
- الإغلاق: يتم غسل الجرح جيداً وإغلاق الطبقات والأنسجة بخيوط تجميلية لتقليل الندبات.
الخيار الجراحي الثاني: دمج المفاصل (Arthrodesis)
يُلجأ إلى هذا الخيار في حالات نادرة ومحددة، مثل:
* المرضى البالغين الذين لديهم التصاق عظمي متأخر.
* المرضى الذين تطورت لديهم خشونة شديدة (التهاب مفاصل تنكسي) في المفاصل المحيطة بسبب الالتصاق المزمن.
* فشل عملية الاستئصال السابقة (حالة نادرة جداً مع الجراحين الخبراء).
في هذه العملية، يتم تنظيف المفاصل المتضررة ودمجها معاً باستخدام براغي أو شرائح معدنية لتخفيف الألم نهائياً، ولكن على حساب التضحية ببعض مرونة القدم.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (الاستئصال) |
|---|---|---|
| الهدف الأساسي | تخفيف الألم وإدارة الأعراض | إزالة السبب الجذري واستعادة الحركة |
| الحالات المناسبة | الحالات الخفيفة، بداية ظهور الأعراض، المرضى الصغار جداً | الحالات الشديدة، فشل العلاج التحفظي، الألم المعيق للحياة |
| هل يزيل الالتصاق؟ | لا، الالتصاق العظمي يبقى كما هو | نعم، يتم إزالة الجسر العظمي بالكامل |
| مدة العلاج/التعافي | أسابيع إلى أشهر (وقد يكون مستمراً) | 6 إلى 12 أسبوعاً للتعافي التام |
| المخاطر والمضاعفات | شبه معدومة | مخاطر جراحية عامة (التهاب، نزيف)، خطر ضئيل لعودة الالتصاق |
| معدلات النجاح | متغيرة (قد يعود الألم مع النشاط) | عالية جداً (85% - 95%) في إزالة الألم واستعادة الوظيفة |
برنامج التأهيل ما بعد الجراحة (رحلة العودة للنشاط)
نجاح العملية الجراحية لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنفس القدر على التزام المريض ببرنامج التأهيل والعلاج الطبيعي الذي يضعه
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك