ترقيع العظام لدمج الفقرات: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: ترقيع العظام لدمج الفقرات هو إجراء حيوي في جراحة دمج العمود الفقري، حيث يتم إضافة نسيج عظمي لتعزيز نمو عظم جديد وتشكيل جسر عظمي صلب بين الفقرات، مما يوفر استقرارًا ويخفف الألم. يشرف الأستاذ الدكتور محمد هطيف في صنعاء على هذا العلاج المتخصص لضمان أفضل النتائج.
مقدمة
يعد ترقيع العظام (Bone Graft) جزءًا أساسيًا وحيويًا في العديد من جراحات العمود الفقري، خاصة تلك التي تهدف إلى دمج الفقرات (Spinal Fusion)، والمعروفة أيضًا باسم تثبيت المفصل الفقري. في هذه الجراحة المعقدة، يتم إضافة عظم إضافي أو نسيج شبيه بالعظم بين الفقرات لتحفيز الظروف اللازمة لتكوين جسر عظمي صلب. هذا الجسر العظمي يوفر استقرارًا للقطعة المتحركة من العمود الفقري، ويحمي الهياكل العصبية الحساسة، ويمنح الصلابة للفقرات المتأثرة. هذه الصلابة ضرورية لدعم وظائف تحمل الوزن، مثل الوقوف والمشي، مما يعيد للمريض قدرته على الحركة بشكل طبيعي ويخفف من آلامه المزمنة.
إن عملية الدمج لا تحدث على الفور أثناء الجراحة، بل إن الطعم العظمي الذي يوضع بين الفقرات يعزز نمو عظم جديد خلال الأشهر التي تلي جراحة الدمج. يتطلب هذا الإجراء دقة وخبرة عالية، وهو ما يوفره الأستاذ الدكتور محمد هطيف في صنعاء، الذي يُعد من أبرز الجراحين المتخصصين في جراحات العمود الفقري، ويقدم رعاية شاملة تضمن أفضل النتائج للمرضى.
التشريح الأساسي للعمود الفقري
لفهم أهمية ترقيع العظام لدمج الفقرات، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتكدس فوق بعضها البعض لتشكيل عمود مرن وقوي. بين كل فقرة وأخرى توجد أقراص ليفية مرنة تعمل كوسائد امتصاص للصدمات وتسمح بحركة العمود الفقري. يمر الحبل الشوكي، وهو حزمة الأعصاب الرئيسية التي تربط الدماغ ببقية الجسم، عبر قناة داخل هذه الفقرات.
تتصل الفقرات أيضًا بواسطة مفاصل صغيرة تسمى المفاصل الوجيهية (Facet Joints)، والتي توفر الاستقرار وتحدد نطاق حركة العمود الفقري. عندما تتضرر هذه المكونات – سواء بسبب التآكل، الإصابة، أو التشوهات – يمكن أن يؤدي ذلك إلى عدم استقرار في العمود الفقري، ضغط على الأعصاب، وألم مزمن. هنا يأتي دور جراحة دمج الفقرات، حيث تهدف إلى تثبيت فقرتين أو أكثر معًا لإنشاء قطعة عظمية واحدة صلبة، وتعتبر عملية ترقيع العظام هي المفتاح لتحقيق هذا الدمج.
متى يكون ترقيع العظام لدمج الفقرات ضروريًا
لا يتم اللجوء إلى جراحة دمج الفقرات وترقيع العظام إلا بعد استنفاد الخيارات العلاجية الأخرى، وعندما تكون هناك حاجة ماسة لتثبيت جزء من العمود الفقري. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق لكل حالة لتحديد ما إذا كانت هذه الجراحة هي الخيار الأمثل. تشمل الحالات التي قد تستدعي ترقيع العظام لدمج الفقرات ما يلي:
الانزلاق الغضروفي الشديد أو المتكرر
عندما يؤدي الانزلاق الغضروفي إلى ضغط شديد على الأعصاب، أو يتكرر بعد العلاجات الأخرى، قد يكون دمج الفقرات ضروريًا لتثبيت المنطقة المصابة ومنع المزيد من الضرر.
عدم استقرار العمود الفقري
يمكن أن يحدث عدم الاستقرار بسبب إصابة، مثل الكسور، أو بسبب حالات تنكسية مثل الانزلاق الفقاري (Spondylolisthesis)، حيث تنزلق فقرة فوق أخرى. في هذه الحالات، يساعد ترقيع العظام في تثبيت الفقرات ومنع حركتها غير الطبيعية.
تشوهات العمود الفقري
مثل الجنف (Scoliosis) أو الحداب (Kyphosis)، خاصةً عندما تكون شديدة وتتقدم بمرور الوقت، مما يؤثر على وظائف الجسم ويسبب الألم. يساهم ترقيع العظام في تصحيح هذه التشوهات والحفاظ على استقامة العمود الفقري.
تضيق القناة الشوكية
إذا كان التضيق شديدًا ويتطلب إزالة كمية كبيرة من العظم أو القرص لتخفيف الضغط عن الأعصاب، فقد يكون دمج الفقرات ضروريًا للحفاظ على استقرار العمود الفقري بعد إزالة الأنسجة.
الأورام أو العدوى
في بعض الحالات، قد تتطلب إزالة الأورام أو الأنسجة المصابة في العمود الفقري دمج الفقرات لتعويض فقدان العظم وتوفير الدعم الهيكلي.
الأعراض التي تستدعي التفكير في دمج الفقرات
تختلف الأعراض التي قد تشير إلى الحاجة لدمج الفقرات بناءً على السبب الأساسي وموقع المشكلة في العمود الفقري. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها واستشارة أخصائي العمود الفقري، مثل الأستاذ الدكتور محمد هطيف في صنعاء، عند ظهورها:
آلام الظهر المزمنة
تُعد آلام الظهر أو الرقبة المستمرة والشديدة، والتي لا تستجيب للعلاجات التحفظية مثل الراحة، العلاج الطبيعي، أو الأدوية، من أبرز الدوافع للنظر في جراحة دمج الفقرات. قد تكون هذه الآلام أسوأ مع الحركة وتتحسن مع الراحة.
الألم المنتشر إلى الأطراف
إذا كانت المشكلة في العمود الفقري تضغط على الأعصاب، فقد يشعر المريض بألم حاد، خدر، أو وخز يمتد إلى الذراعين (في حالة مشاكل الرقبة) أو الساقين (في حالة مشاكل أسفل الظهر). يُعرف هذا الألم باسم عرق النسا في الساقين.
ضعف أو خدر في الأطراف
يمكن أن يؤدي الضغط الشديد والمستمر على الأعصاب إلى ضعف في العضلات، مما يجعل من الصعب رفع الأشياء، المشي، أو أداء المهام اليومية. قد يلاحظ المريض أيضًا خدرًا أو فقدانًا للإحساس في مناطق معينة من الذراعين أو الساقين.
عدم استقرار العمود الفقري
قد يشعر المريض بإحساس "عدم الثبات" في الظهر أو الرقبة، أو قد يلاحظ أن الألم يزداد سوءًا مع حركات معينة، مما يدل على أن الفقرات لا تتحرك بشكل متزامن أو أن هناك حركة غير طبيعية.
صعوبة في الوقوف أو المشي
في الحالات الشديدة، قد يجد المرضى صعوبة في الحفاظ على وضعية الوقوف لفترات طويلة أو قد يواجهون صعوبة في المشي بسبب الألم أو الضعف.
التشخيص الدقيق قبل ترقيع العظام ودمج الفقرات
قبل اتخاذ قرار بشأن جراحة دمج الفقرات وترقيع العظام، يتطلب الأمر تشخيصًا دقيقًا وشاملًا لتحديد السبب الجذري للألم وتحديد أفضل خطة علاجية. يؤكد الأستاذ الدكتور محمد هطيف على أهمية هذه المرحلة، حيث يقوم بإجراء تقييم مفصل يشمل:
التاريخ الطبي والفحص البدني
يبدأ الأستاذ الدكتور محمد هطيف بمراجعة التاريخ الطبي للمريض، بما في ذلك الأعراض، متى بدأت، وما الذي يجعلها أفضل أو أسوأ، وأي علاجات سابقة. يتبع ذلك فحص بدني شامل لتقييم نطاق الحركة، قوة العضلات، ردود الفعل، والإحساس في الأطراف. يتم البحث عن أي علامات لضغط الأعصاب أو عدم استقرار العمود الفقري.
الأشعة السينية (X-rays)
تُستخدم الأشعة السينية لتقييم بنية العظام في العمود الفقري، والكشف عن أي تشوهات، كسور، أو علامات تآكل المفاصل. يمكن أن تُظهر الأشعة السينية أيضًا عدم الاستقرار عن طريق التقاط صور للعمود الفقري في أوضاع مختلفة (الانثناء والتمدد).
الرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي أداة قوية لتصوير الأنسجة الرخوة مثل الأقراص الغضروفية، الحبل الشوكي، والأعصاب. يمكن أن يكشف الرنين المغناطيسي عن الانزلاقات الغضروفية، تضيق القناة الشوكية، الأورام، والالتهابات التي قد تضغط على الهياكل العصبية.
الأشعة المقطعية (CT Scan)
تُوفر الأشعة المقطعية صورًا مفصلة للعظام، وهي مفيدة بشكل خاص لتقييم الكسور، تشوهات العظام، وتخطيط الجراحة. يمكن أن تُظهر الأشعة المقطعية أيضًا الأنسجة الرخوة ولكنها أقل تفصيلاً من الرنين المغناطيسي في هذا الصدد.
اختبارات أخرى
في بعض الحالات، قد تكون هناك حاجة لاختبارات إضافية مثل تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS) لتقييم وظيفة الأعصاب وتحديد مدى تلفها.
من خلال هذا التقييم الشامل، يستطيع الأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع العوامل لضمان أفضل فرصة للنجاح.
العلاج: ترقيع العظام لدمج العمود الفقري
تُعد عملية ترقيع العظام حجر الزاوية في جراحة دمج العمود الفقري، حيث يتم استخدامها لتهيئة الظروف اللازمة لتكوين جسر عظمي صلب بين الفقرات. تتضمن هذه العملية عدة جوانب، بدءًا من مكان وضع الطعم العظمي وصولاً إلى كيفية عمله وأنواعه المختلفة.
أين توضع طعوم العظام في العمود الفقري
يختلف موضع وضع الطعم العظمي بناءً على طريقة الاقتراب الجراحي وموقع الدمج في العمود الفقري:

عندما يتم الاقتراب من دمج العمود الفقري من الجزء الخلفي، يتم استخدام طريقة الطعم السطحي (onlay graft).
1. في جراحات الدمج الأمامي:
عندما يتم الاقتراب من جراحة دمج الفقرات من الأمام، كما هو الحال في
الدمج الفقاري القطني الأمامي (ALIF)
و
استئصال القرص العنقي الأمامي والدمج (ACDF)
، تُوضع طعوم العظام داخل غرسات، مثل الأقفاص بين الفقرات (interbody cages)، التي تُدخل في المساحة بين فقرتين.
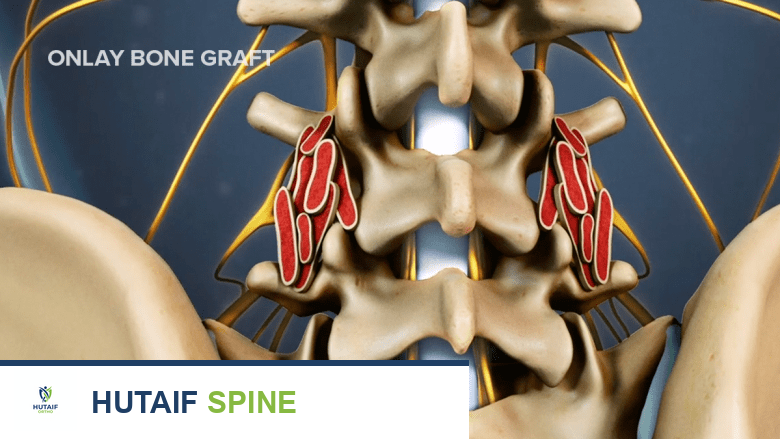
2. في جراحات الدمج الخلفي:
في جراحات الدمج التي يتم الاقتراب منها من الخلف، مثل
الدمج الفقاري القطني الخلفي (PLIF)
، تُوضع مادة الطعم العظمي في الميزاب الجانبي فوق المفاصل الوجيهية (facet joints) والنتوءات المستعرضة، وتُعرف هذه الطريقة باسم "الطعم السطحي" (onlay graft). تُساعد
أدوات تثبيت العمود الفقري
، مثل براغي السويقات والقضبان، في تثبيت الفقرات معًا بينما يندمج الطعم العظمي السطحي مع
المفاصل الوجيهية
والنتوءات المستعرضة لدمج الفقرتين معًا.
يتم أحيانًا إجراء عمليات الدمج الأمامية والخلفية معًا لتوفير استقرار أفضل وزيادة معدلات الدمج.
كيف تعمل طعوم العظام في العمود الفقري
يتكون الطعم العظمي من خلايا حية و/أو بروتينات وعناصر أساسية تساعد على بدء عملية الدمج. يوفر الطعم أيضًا سقالة أو إطارًا يتفاعل مع الجلطة الدموية المتكونة في موقع الدمج لتحفيز نمو عظم وأوعية دموية جديدة.
يضع الطعم العظمي الأساس لإصلاح العظام وتجديدها من خلال تسهيل 3 خطوات مهمة في عملية الدمج:
- امتصاص العظم: تكون خلايا ناقضات العظم (Osteoclast cells) مسؤولة في البداية عن امتصاص العظم (تكسير أنسجة العظم) عند التلامس، مما يؤدي إلى تكوين تجاويف صغيرة على سطح العظم.
- تكوين العظم: بعد ذلك، تشغل خلايا بانيات العظم (Osteoblast cells) هذه التجاويف وتودع طبقات جديدة من العظم.
- إعادة تشكيل العظم: بمرور الوقت، يخضع الطعم العظمي أو النسيج بأكمله للامتصاص والاستبدال، حيث يتم وضع عظم جديد باستمرار، مما يؤدي إلى تحول كامل للطعم.
يعتمد نجاح هذه الخطوات على نوع الطعم ووجود بيئة مناسبة ومستقرة.
خصائص الطعم العظمي المثالي
يجب أن يمتلك الطعم العظمي المثالي 3 خصائص أساسية لضمان أفضل النتائج في دمج الفقرات:
- خاصية توليد العظم (Osteogenic property): تشير إلى وجود خلايا متخصصة لديها القدرة على تكوين عظم جديد.
- خاصية تحفيز العظم (Osteoinductive property): تشير إلى وجود عوامل نمو ومواد كيميائية تُشير وتحفز الخلايا المتخصصة لبدء عملية تكوين العظم.
- خاصية توصيل العظم (Osteoconductive property): تشير إلى توفير سقالة هيكلية يمكن لخلايا تكوين العظم أن تضع عليها عظمًا جديدًا.
يلبي العرف الحرقفي (عظم الورك) جميع المعايير المذكورة أعلاه ويُستخدم عادةً كمادة طعم في دمج العمود الفقري.
5 أنواع من مواد ترقيع العظام المستخدمة في دمج العمود الفقري
تُصنف طعوم العظام بشكل عام حسب مصدرها. يعمل كل نوع من الطعوم بشكل مختلف وله مجموعة خاصة به من الفوائد والمخاطر المحتملة. يُشرف الأستاذ الدكتور محمد هطيف على اختيار النوع الأنسب لكل مريض في صنعاء، بناءً على حالته الصحية واحتياجاته الجراحية.
1. أنسجة العظام الحقيقية
تُحصَد أنسجة العظام الحقيقية من المريض نفسه أو تُحصل عليها من متبرع، وتُعد موردًا حيويًا لترقيع العمود الفقري. تشمل الأمثلة:
- الطعم الذاتي (Autograft) : وهو عظم المريض نفسه. يُؤخذ هذا العظم من الورك أو جزء آخر من الجسم في نفس وقت إجراء جراحة الدمج. توفر الطعوم الذاتية مجموعة متنوعة من الفوائد المحتملة وتُعتبر المعيار الذهبي لترقيع العمود الفقري.
- الطعم الخيفي (Allografts) : تُحصل عليها من متبرع متوفى أو حي (مثال على المتبرع الحي هو شخص خضع مؤخرًا لجراحة استبدال مفصل الورك).
- مصفوفات العظم منزوعة المعادن (Demineralized bone matrices): وهي مصفوفات عضوية من نسيج العظم الخيفي حيث يتم إزالة الجزء المعدني من العظم باستخدام الحمض. تتكون المصفوفة العضوية من بروتينات قائمة على الكولاجين وغير الكولاجينية، بالإضافة إلى عوامل النمو.
لقد أظهرت طعوم العظام الحقيقية معدلات نجاح عالية في تعزيز نتائج دمج العمود الفقري الناجحة، خاصةً في الحالات الصعبة أو المرضى الذين يعانون من ضعف صحة العظام.
2. بدائل أنسجة العظام
بدائل العظام هي مواد صناعية أو مشتقة بيولوجيًا تُحاكي خصائص العظم الطبيعي وتعزز تجديد العظام ودمجها. تشمل الأمثلة:
- السيراميك (Ceramics): وهي مركبات قائمة على الكالسيوم لها بنية وتركيب معدني مماثل للعظم الطبيعي.
- بروتينات تكوين العظم (Bone morphogenic proteins): التي تحتوي على السيتوكينات (مواد تفرزها خلايا الجهاز المناعي) وعوامل النمو التي تساعد على بدء شفاء العظام.
تتوفر بدائل طعوم العظام بسهولة، مما يلغي الحاجة إلى حصاد العظم من جزء آخر من جسم المريض.
3. عوامل النمو الذاتية
عوامل النمو الذاتية هي مواد خاصة تُستخرج من الصفائح الدموية (خلايا الدم)، ولديها القدرة على تحفيز نمو العظم. اثنتان من هذه المواد – عامل النمو المشتق من الصفائح الدموية (PDGF) وTGF-β – تُدرسان بشكل خاص في دمج العمود الفقري. يعزز PDGF إعادة تشكيل العظم وتكوين عظم جديد، بينما يوفر TGF-β سقالة للدمج.
تساعد عوامل النمو الذاتية على تعزيز فعالية عمليات دمج العظام عند دمجها مع الطعوم الذاتية، الطعوم الخيفية، أو بدائل العظام.
4. الخلايا الجذعية الوسيطة
تتمتع الخلايا الجذعية الوسيطة بالقدرة على التمايز إلى خلايا عظم وغضروف، مثل بانيات العظم والخلايا الغضروفية، مما يجعلها مفيدة في تمكين دمج العمود الفقري. تُحصَد هذه الخلايا عادةً من عظم الورك (العرف الحرقفي) وتُودع في الطعم العظمي.
5. الببتيدات الاصطناعية
تتمتع الببتيدات المصنعة، مثل P-15 (ببتيد يحتوي على 15 سلسلة من الأحماض الأمينية)، بالقدرة على محاكاة عملية تمعدن العظام عند دمجها مع حبيبات معينة تحتوي على الكالسيوم. جنبًا إلى جنب مع هذه الحبيبات، يوفر هذا الببتيد السقالة ومصدر الكالسيوم لتكوين عظم جديد.
هناك حاجة إلى المزيد من الأبحاث لتحديد الآثار طويلة الأمد للدمج ومعدلات الدمج الناجح مع هذا النوع من الطعوم.
اختيار الطعم العظمي لدمج العمود الفقري
يتأثر اختيار الطعم العظمي المناسب بعوامل تتعلق بالجراحة، المريض، والجراح، وتشمل عادةً:
- نوع دمج العمود الفقري (على سبيل المثال، ALIF ، PLIF ، أو دمج الميزاب الخلفي الجانبي ).
- عدد مستويات العمود الفقري المتضمنة (دمج مستوى واحد مقابل دمج العمود الفقري متعدد المستويات ).
- موقع الدمج – دمج عنقي (الرقبة) أو دمج قطني (أسفل الظهر).
- عوامل خطر المريض لعدم الدمج المحتمل (على سبيل المثال، إذا كان المريض يعاني من السمنة، مدخنًا، أو لديه جودة عظام ضعيفة).
- خبرة الجراح وتفضيله.
يساعد اختيار الطعم العظمي المناسب على تحقيق التوافق الحيوي، وتحسين الدعم الهيكلي، وتحفيز تكوين عظم جديد لدى المريض. يمكن أن يعزز الاختيار المخصص الدمج ويسرع الشفاء بعد الجراحة. يؤكد الأستاذ الدكتور محمد هطيف في صنعاء على خبرته الواسعة في تحديد أفضل خيارات الطعوم لكل مريض.
عوامل تحقيق دمج قوي
يُعد الفشل في تخفيف أعراض آلام أسفل الظهر بعد الجراحة خطرًا رئيسيًا لجراحة دمج العمود الفقري. يُشار إلى هذه النتيجة الفاشلة بالعامية باسم متلازمة جراحة الظهر الفاشلة (FBSS) . من الأسباب الشائعة لمتلازمة جراحة الظهر الفاشلة هو المفصل الكاذب (pseudoarthrosis)، والذي يشير إلى فشل الجزء الفقري في الشفاء والاندماج بشكل صحيح في جزء عظمي صلب وقوي.
فيما يلي بعض الأمثلة على العوامل التي تؤثر على تكوين دمج قوي من الطعم العظمي:
- التدخين: يطلق التدخين النيكوتين في الجسم، مما يسبب اختلالات في وظائف التمثيل الغذائي في الجسم، ويقلل من كثافة المعادن في العظام، ويقلل من تكوين العظام، ويؤخر في النهاية شفاء العظام، مما قد يؤدي إلى فشل الدمج.
- مدى ونوع الجراحة: عمليات الدمج متعددة المستويات التي تشمل 3 مستويات أو أكثر لديها خطر أعلى بكثير لتطوير المفصل الكاذب. هذا الخطر مرتفع بشكل خاص في عمليات الدمج التي تشمل الجزء الفقري L5-S1.
- استخدام الأقفاص بين الفقرات: يُملأ قفص العمود الفقري بين الفقرات بمادة الطعم العظمي التي تنمو بمرور الوقت وتملأ المساحة بين الفقرات. صُممت هذه الأقفاص لتعزيز شفاء العظام عن طريق تبديد القوى الموضوعة على الجزء المعالج.
تُعزز أقفاص العمود الفقري بين الفقرات شفاء العظام عن طريق تبديد القوى الموضوعة على الجزء المعالج.
القائمة أعلاه ليست كاملة بأي حال من الأحوال، وهي مقدمة لتوضيح تأثير العوامل المتضمنة في نمو عظم جديد من الطعم العظمي. يُقدم الأستاذ الدكتور محمد هطيف استشارات شاملة للمرضى في صنعاء لتقليل هذه المخاطر وتحسين فرص نجاح الدمج.
لمزيد من المعلومات حول جراحة دمج العمود الفقري الفاشلة .
التعافي بعد جراحة دمج الفقرات وترقيع العظام
تُعد مرحلة التعافي بعد جراحة دمج الفقرات وترقيع العظام فترة حاسمة تتطلب الصبر والالتزام بتعليمات الجراح. يهدف التعافي إلى السماح للعظم بالاندماج بشكل كامل واستعادة المريض لقوته ووظائفه. يؤكد الأستاذ الدكتور محمد هطيف على أهمية المتابعة الدقيقة خلال هذه الفترة لضمان أفضل النتائج.
المدة الزمنية لشفاء العظام في دمج العمود الفقري
بينما يختلف الجدول الزمني لدمج العظام، كدليل عام، تستغرق المرحلة الأولية من عملية شفاء الطعم العظمي حوالي أسبوع واحد إلى شهر واحد بعد الجراحة، وتستمر بعض القيود على النشاط لمدة تصل إلى 6 أشهر أو أكثر. لكي يشفى العظم الصلب تمامًا، قد يستغرق الأمر عدة أشهر إلى سنوات. توفر الأنشطة التي تحمل الوزن تحفيزًا للدمج وتعزز قوة العظم المدمج.
على الرغم من أن عملية الدمج وإعادة التشكيل تحدث على مدى فترة طويلة من الزمن، إلا أن معظم المرضى يمكنهم استئناف أنشطة الحياة اليومية، بما في ذلك الأنشطة التي تحمل الوزن، مثل العودة إلى العمل وممارسة الرياضة على مدى بضعة أسابيع.
شاهد [فيديو: مراحل شفاء العظام في جراحة دمج الفقرات القطنية](https://hutaifortho.com/video/video-stages-bone-healing-lumbar-spine-fusion-surgery "Video: Stages
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك