دليل شامل للمرضى: عملية ترقيع العظام الإسفنجي لعلاج الكسور غير الملتئمة والفجوات العظمية
الخلاصة الطبية
عملية ترقيع العظام الإسفنجي هي إجراء جراحي متقدم يهدف إلى علاج الكسور غير الملتئمة والفجوات العظمية باستخدام نسيج عظمي ذاتي يؤخذ عادة من الحوض. تعمل هذه التقنية على تحفيز نمو العظام الجديدة وتثبيتها لضمان التئام قوي وسريع واستعادة وظيفة الطرف المصاب.
الخلاصة الطبية السريعة: عملية ترقيع العظام الإسفنجي هي إجراء جراحي متقدم يهدف إلى علاج الكسور غير الملتئمة والفجوات العظمية باستخدام نسيج عظمي ذاتي يؤخذ عادة من الحوض. تعمل هذه التقنية على تحفيز نمو العظام الجديدة وتثبيتها لضمان التئام قوي وسريع واستعادة وظيفة الطرف المصاب.
مقدمة عن ترقيع العظام الإسفنجي
يعد تعرض الإنسان لكسور العظام من الحوادث الشائعة التي غالبا ما تلتئم بشكل طبيعي مع العلاج التقليدي مثل الجبس أو التثبيت الجراحي البسيط. ولكن في بعض الحالات المعقدة، يواجه المرضى تحديا طبيا كبيرا يتمثل في عدم التئام الكسر أو وجود فجوة عظمية نتيجة فقدان جزء من العظم بسبب حوادث شديدة أو التهابات سابقة. هنا يبرز دور الطب الحديث في تقديم حلول جراحية مبتكرة، وعلى رأسها عملية ترقيع العظام الإسفنجي.
تعتبر هذه الجراحة بمثابة طوق النجاة للمرضى الذين يعانون من كسور مستعصية لم تستجب للعلاجات السابقة. تعتمد الفكرة الأساسية على أخذ قطعة من العظم الإسفنجي الغني بالخلايا الجذعية وعوامل النمو من جسم المريض نفسه، وزراعتها في مكان الفجوة العظمية. هذا الإجراء لا يملأ الفراغ فحسب، بل يعمل كمحفز بيولوجي قوي يدفع الجسم لإعادة بناء نسيج عظمي جديد وصلب.
نحن نتفهم تماما حجم الإحباط والألم الذي قد يشعر به المريض عند إخباره بأن كسره لم يلتئم، ولكن من خلال هذا الدليل الشامل، نهدف إلى تزويدك بكافة المعلومات الطبية الموثوقة حول هذه التقنية الجراحية الفعالة، لتبدأ رحلة التعافي بخطى واثقة ومطمئنة.
تشريح العظام ومصادر الطعم العظمي
لفهم كيفية عمل عملية ترقيع العظام الإسفنجي، من المهم التعرف على طبيعة العظام في جسم الإنسان. يتكون العظم بشكل عام من نوعين رئيسيين، العظم القشري الصلب الذي يمثل الغلاف الخارجي القوي، والعظم الإسفنجي الداخلي الذي يتميز ببنية شبكية مسامية تشبه الإسفنج.
يتميز العظم الإسفنجي باحتوائه على شبكة دموية غنية ونسبة عالية من الخلايا العظمية الحية والخلايا الجذعية. هذه الخصائص تجعله المادة المثالية لزراعة العظام، حيث يوفر هيكلا ممتازا يسمح بنمو الأوعية الدموية الجديدة وتكوين نسيج عظمي جديد بسرعة تفوق العظم القشري.
المنطقة المانحة الأفضل والأكثر شيوعا للحصول على هذا العظم الإسفنجي هي عظمة الحوض، وتحديدا الجزء الأمامي الجانبي من العرف الحرقفي. تتميز هذه المنطقة بوجود كمية وفيرة من العظم الإسفنجي عالي الجودة، كما أنها تقع تحت الجلد مباشرة مما يسهل على الجراح الوصول إليها. يحرص الفريق الجراحي على أخذ الطعم العظمي بدقة متناهية مع الحفاظ على العضلات والأعصاب المحيطة لتقليل أي انزعاج بعد العملية.
أسباب عدم التئام الكسور والحاجة لزراعة العظام
هناك العديد من العوامل التي قد تعيق العملية الطبيعية لالتئام العظام، مما يؤدي إلى حالة تعرف طبيا باسم عدم الالتئام أو الفصال الكاذب. فهم هذه الأسباب يساعد في تحديد الخطة العلاجية الأنسب وتجنب تكرار المشكلة.
من أبرز الأسباب التي تستدعي اللجوء إلى عملية ترقيع العظام الإسفنجي:
- ضعف التروية الدموية في منطقة الكسر، حيث يحتاج العظم إلى إمداد دموي مستمر ليتمكن من بناء خلايا جديدة.
- وجود فجوة عظمية تتجاوز قدرة الجسم على سدها طبيعيا، وغالبا ما تكون هذه الفجوات ناتجة عن حوادث السير الشديدة أو إصابات الطلق الناري.
- الالتهابات العظمية السابقة التي أدت إلى تآكل جزء من العظم وتكون نسيج ندبي يمنع الالتئام.
- عدم استقرار الكسر نتيجة تثبيت غير كاف في الجراحة الأولى، مما يؤدي إلى حركة مستمرة بين طرفي العظم تمنع التحامهما.
- العوامل الصحية الخاصة بالمريض مثل التدخين الشره، حيث يقلل النيكوتين من تدفق الدم الدقيق للعظام، بالإضافة إلى سوء التغذية ونقص الفيتامينات الأساسية مثل فيتامين د.
الأعراض التي تستدعي تدخل جراحي لترقيع العظام
كيف يعرف المريض أن الكسر الذي يعاني منه لم يلتئم وأنه قد يحتاج إلى عملية ترقيع عظمي؟ هناك مجموعة من العلامات والأعراض السريرية التي يلاحظها المريض والطبيب المعالج، وتشمل:
- استمرار الألم في منطقة الكسر لفترة تتجاوز المدة الطبيعية المتوقعة للالتئام (عادة أكثر من ثلاثة إلى ستة أشهر).
- الشعور بحركة غير طبيعية أو عدم استقرار في الطرف المصاب عند محاولة استخدامه.
- عدم القدرة على تحمل الوزن على الطرف المصاب، خاصة في كسور الساق أو الفخذ.
- تورم مزمن أو ألم عند الضغط المباشر على مكان الكسر القديم.
- تأكيد الأشعة السينية لعدم وجود جسور عظمية تربط بين طرفي الكسر، مع ظهور تصلب في حواف العظم المكسور.
التشخيص والتحضير قبل جراحة ترقيع العظام
التحضير الجيد هو مفتاح نجاح أي تدخل جراحي معقد. قبل اتخاذ قرار إجراء عملية ترقيع العظام الإسفنجي، سيقوم طبيب جراحة العظام بإجراء تقييم شامل لحالتك الصحية والموضعية.
تبدأ مرحلة التشخيص بالفحص السريري الدقيق، يليه طلب مجموعة من الفحوصات التصويرية. تعتبر الأشعة السينية التقليدية من زوايا متعددة خطوة أساسية، ولكن في حالات الفجوات العظمية، يعد التصوير المقطعي المحوسب ضروريا جدا. يساعد التصوير المقطعي الجراح في قياس حجم الفجوة العظمية بدقة ثلاثية الأبعاد، وتحديد كمية العظم الميت أو المتصلب الذي يجب إزالته أثناء الجراحة.
على الصعيد الصحي العام، سيطلب منك الطبيب إجراء تحاليل دم شاملة للتحقق من مستويات الكالسيوم، الفسفور، ووظائف الغدة الدرقية، بالإضافة إلى مستوى فيتامين د. إذا كان هناك أي نقص، سيتم تعويضه قبل الجراحة لضمان بيئة بيولوجية مثالية لالتئام الطعم العظمي.
أمر بالغ الأهمية يجب التنويه إليه هو التوقف التام عن التدخين بجميع أنواعه قبل الجراحة بأسابيع وخلال فترة التعافي. أثبتت الدراسات الطبية بشكل قاطع أن التدخين يضاعف من خطر فشل زراعة العظام ويمنع نمو الأوعية الدموية الدقيقة اللازمة لتغذية الطعم العظمي الجديد.
خيارات العلاج الجراحي وتقنيات زراعة العظام
تختلف التقنية الجراحية المستخدمة بناء على حجم الفجوة العظمية وموقعها وحالة الأنسجة المحيطة. سيقوم الجراح باختيار التقنية الأنسب لحالتك لضمان أعلى نسب النجاح.
تقنية زراعة العظم الإسفنجي
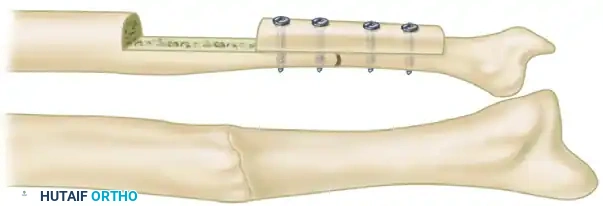
تعتبر هذه التقنية، المعروفة طبيا بتقنية نيكول، الخيار الذهبي لعلاج الفجوات العظمية التي يقل طولها عن 2.5 سنتيمتر. تعتمد هذه الجراحة على مبدأين أساسيين وهما التنظيف الجذري والتثبيت القوي.
يبدأ الجراح بفتح منطقة الكسر غير الملتئم وإزالة كافة الأنسجة الندبية والعظام الميتة أو المتصلبة حتى يصل إلى نسيج عظمي حي ينزف بشكل صحي. بعد ذلك، يتم أخذ كتلة صلبة من العظم الإسفنجي من منطقة الحوض وتشكيلها بدقة لتتطابق تماما مع حجم الفجوة العظمية. يتم حشر هذه الكتلة العظمية بقوة بين طرفي الكسر الأصلي.
لضمان عدم تحرك هذا الطعم العظمي ولتوفير بيئة ميكانيكية مستقرة تسمح بالالتئام، يقوم الجراح بتثبيت العظم باستخدام شرائح معدنية متطورة ومسامير. يتم تطبيق ضغط محوري باستخدام هذه الشرائح لضمان تلاحم قوي بين الطعم العظمي والعظم الأصلي للمريض.

تقنية الترقيع العظمي المزدوج
في بعض الحالات الأكثر تعقيدا، خاصة في كسور الساق المستعصية أو حالات عدم الالتئام الضموري الشديد، قد لا يكون العظم الإسفنجي وحده كافيا لتوفير الدعم الميكانيكي المطلوب. في هذه الحالات، يتم اللجوء إلى تقنية الترقيع المزدوج.
تعتمد هذه التقنية على استخدام شريحتين من العظم القشري القوي يتم أخذهما عادة من عظمة الساق السليمة أو من بنك العظام، ويتم وضعهما على جانبي الكسر كأنهما جبيرة بيولوجية. يتم تثبيت هذين الطعمين بمسامير تخترق العظم الأصلي، ويتم حشو الفراغ بينهما بكميات كبيرة من العظم الإسفنجي لتسريع عملية الالتئام. توفر هذه التقنية ثباتا ميكانيكيا هائلا وتحفزا بيولوجيا قويا في نفس الوقت.

تقنية الطعم العظمي المنزلق
تستخدم هذه التقنية الأنيقة في حالات عدم التئام العظام الطويلة حيث يكون هناك مخزون عظمي جيد بالقرب من الكسر ولكن نحتاج إلى جسر يربط بين الطرفين. يتم في هذه الجراحة قطع شريحة عظمية كبيرة من الجزء السليم من العظم المجاور للكسر، ثم يتم تحريكها أو زلقها لتغطي منطقة الفجوة العظمية. يتم تثبيت هذه الشريحة المنزلقة بالمسامير، ثم يتم ملء الفراغ الذي تركته في مكانها الأصلي بالعظم الإسفنجي.

زراعة عظمة الشظية للفجوات الكبيرة
عندما يواجه الجراح فقدانا عظميا هائلا يتجاوز عدة سنتيمترات، كما هو الحال بعد استئصال الأورام العظمية أو الإصابات البالغة، تصبح تقنيات الترقيع البسيطة غير مجدية. في هذه السيناريوهات المعقدة، يعتبر نقل عظمة الشظية بالكامل هو الحل الأمثل.
عظمة الشظية هي العظمة الرفيعة الموجودة في الساق بجوار عظمة القصبة. يمكن الاستغناء عن جزء كبير منها دون التأثير بشكل كبير على وظيفة الساق. يتم أخذ جزء من هذه العظمة وزرعه في مكان الفجوة في الذراع أو الفخذ. في الحالات المتقدمة، يتم نقل العظمة مع الأوعية الدموية المغذية لها وتوصيلها مجهريا بالأوعية الدموية في المنطقة المستقبلة، مما يضمن بقاء العظمة حية وقادرة على الالتئام السريع.
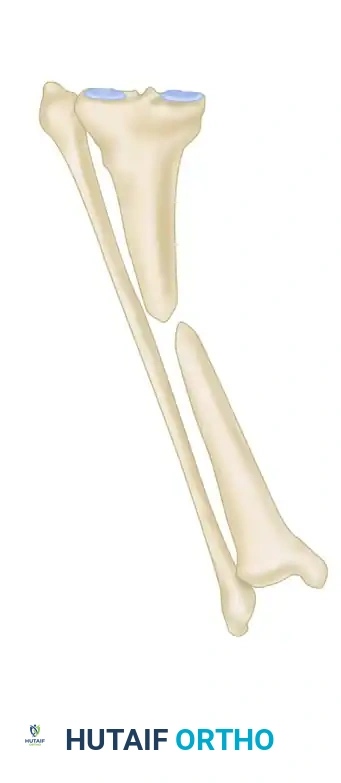
بعد مرور عدة أشهر من زراعة عظمة الشظية، تبدأ العظمة المزروعة في التضخم وزيادة سماكتها لتتكيف مع الأحمال الميكانيكية الجديدة المفروضة عليها، مما يعيد للطرف وظيفته وقوته.

يتم متابعة هذا التطور الإيجابي بشكل دوري من خلال الأشعة السينية التي تظهر كيف تندمج العظمة المزروعة مع عظام المريض الأصلية وتصبح جزءا لا يتجزأ منها.

التعافي وإعادة التأهيل بعد جراحة ترقيع العظام
مرحلة ما بعد الجراحة لا تقل أهمية عن الجراحة نفسها. يتطلب التعافي من عملية ترقيع العظام الإسفنجي صبرا والتزاما تاما بتعليمات الفريق الطبي. يهدف برنامج التعافي إلى حماية الطعم العظمي المزروع مع الحفاظ على مرونة المفاصل المجاورة ومنع تيبسها.
| مرحلة التعافي | الإجراءات الطبية والتوصيات |
|---|---|
| الأسابيع الأولى (1-4) | راحة تامة للطرف المصاب. قد يتم استخدام جبيرة أو دعامة لحماية منطقة الجراحة. يمنع تماما تحميل الوزن على الطرف المصاب في حالة كسور الأطراف السفلية. |
| الشهر الثاني والثالث | استمرار حماية الطرف المصاب مع بدء جلسات العلاج الطبيعي اللطيفة لتحريك المفاصل المجاورة. يتم إجراء أشعة سينية لتقييم بداية الالتئام. |
| الشهر الرابع إلى السادس | السماح بالتحميل الجزئي للوزن تدريجيا بناء على التطور الإشعاعي لالتئام الطعم العظمي. تكثيف تمارين تقوية العضلات. |
| بعد ستة أشهر | العودة التدريجية للأنشطة الطبيعية مع استمرار المتابعة الطبية حتى يكتمل الالتئام وإعادة تشكيل العظم بالكامل. |
من الضروري جدا خلال فترة التعافي الالتزام بنظام غذائي متوازن غني بالبروتينات، الكالسيوم، وفيتامين د، بالإضافة إلى تجنب التدخين تماما لضمان أفضل بيئة ممكنة لنمو العظام الجديدة.
المضاعفات المحتملة وطرق الوقاية منها
كما هو الحال مع أي تدخل جراحي كبير، هناك بعض المخاطر والمضاعفات المحتملة التي يجب أن يكون المريض على دراية بها، على الرغم من أن التقنيات الحديثة قللت من نسب حدوثها بشكل كبير.
أحد أكثر الشكاوى شيوعا بعد هذه الجراحة هو الألم في المنطقة المانحة للطعم العظمي (عظمة الحوض). في كثير من الأحيان، قد يكون هذا الألم أشد من ألم منطقة الكسر نفسها خلال الأسابيع الأولى. للتعامل مع هذا الأمر، يستخدم الأطباء تقنيات جراحية دقيقة لتقليل تضرر العضلات المحيطة بالحوض، ويتم وصف مسكنات ألم فعالة للسيطرة على هذا الانزعاج حتى يزول تدريجيا.
من المضاعفات الأخرى المحتملة حدوث عدوى بكتيرية في مكان الجراحة. للوقاية من ذلك، يتم إعطاء المريض مضادات حيوية وريدية قبل وبعد العملية، ويتم إجراء الجراحة في بيئة معقمة تماما. في حالات نادرة، قد يفشل الطعم العظمي في الاندماج أو قد يتم امتصاصه من قبل الجسم إذا لم تكن التروية الدموية كافية أو إذا كان التثبيت غير مستقر، مما قد يستدعي تدخلا جراحيا إضافيا.
الأسئلة الشائعة حول ترقيع العظام الإسفنجي
ندرك أن لديك العديد من التساؤلات حول هذه الجراحة الدقيقة. قمنا بجمع أكثر الأسئلة شيوعا والإجابة عليها بوضوح وشفافية.
مدة التئام العظام بعد عملية الترقيع
تختلف مدة الالتئام من مريض لآخر بناء على حجم الفجوة العظمية وموقعها والحالة الصحية العامة. بشكل عام، تبدأ علامات الالتئام الأولية في الظهور على الأشعة السينية خلال 8 إلى 12 أسبوعا، ولكن العظم يحتاج إلى فترة تتراوح بين 6 أشهر إلى عام كامل ليكتسب صلابته النهائية ويعيد تشكيل نفسه بالكامل.
نسبة نجاح عملية زراعة العظام
تعتبر نسبة نجاح عملية ترقيع العظام الإسفنجي عالية جدا وتتجاوز 85% إلى 90% في الحالات التي يتم فيها اختيار المرضى بعناية وتطبيق التقنية الجراحية الصحيحة مع تثبيت قوي وتوفير بيئة خالية من العدوى.
ألم الحوض بعد أخذ الطعم العظمي
الشعور بالألم في منطقة الحوض بعد أخذ الطعم العظمي أمر طبيعي وشائع جدا. يحدث هذا بسبب التدخل الجراحي في العضلات المتصلة بعظمة الحوض. عادة ما يكون الألم في ذروته خلال الأيام الأولى ويتحسن تدريجيا خلال أسابيع قليلة باستخدام المسكنات الموصوفة.
متى يمكن المشي بعد عملية ترقيع العظام
إذا كانت الجراحة في الأطراف السفلية مثل الساق أو الفخذ، يمنع المشي أو تحميل الوزن تماما على الطرف المصاب لعدة أسابيع (عادة من 8 إلى 12 أسبوعا). يتم استخدام العكازات خلال هذه الفترة. السماح بالمشي يعتمد كليا على ظهور علامات التئام قوية في الأشعة السينية التي يقيمها طبيبك.
الفرق بين العظم الإسفنجي والقشري
العظم الإسفنجي يتميز ببنية شبكية مسامية ويحتوي على نسبة عالية من الخلايا الحية وعوامل النمو، مما يجعله ممتازا لتحفيز بناء عظم جديد بسرعة. أما العظم القشري فهو صلب وكثيف ويستخدم بشكل أساسي لتوفير دعم ميكانيكي وهيكلي للفجوات الكبيرة، ولكنه أبطأ في الاندماج البيولوجي.
تأثير التدخين على نجاح ترقيع العظام
التدخين هو العدو الأول لالتئام العظام. النيكوتين والمواد الكيميائية في السجائر تسبب انقباض الأوعية الدموية الدقيقة، مما يمنع وصول الدم والأكسجين اللازمين لحياة الطعم العظمي المزروع. المدخنون معرضون لخطر فشل العملية بنسب أعلى بكثير من غير المدخنين.
علامات فشل عملية زراعة العظام
تشمل علامات فشل العملية استمرار الألم الشديد بعد فترة طويلة من الجراحة، عودة الشعور بعدم الاستقرار في الطرف المصاب، كسر أو ارتخاء الشرائح والمسامير المعدنية، وعدم ظهور أي علامات لنمو عظمي جديد في صور الأشعة السينية الدورية.
البدائل المتاحة في حال رفض الجسم للطعم
بما أن الطعم العظمي يؤخذ من جسم المريض نفسه (طعم ذاتي)، فلا يوجد خطر لرفض مناعي كما يحدث في زراعة الأعضاء. ومع ذلك، إذا فشل الطعم في الاندماج لأسباب ميكانيكية أو دموية، يمكن اللجوء لتقنيات بديلة مثل استخدام طعوم عظمية من متبرعين (بنك العظام)، أو استخدام محفزات النمو العظمي الصناعية، أو تقنية النقل العظمي باستخدام جهاز إليزاروف.
دور التغذية في تسريع التئام العظام
التغذية السليمة تلعب دورا محوريا في نجاح الجراحة. يحتاج الجسم إلى كميات إضافية من البروتين لبناء الأنسجة الجديدة، بالإضافة إلى الكالسيوم وفيتامين د وفيتامين سي لتعزيز صلابة العظام. ينصح باستشارة أخصائي تغذية لضمان حصولك على العناصر الغذائية اللازمة خلال فترة التعافي.
إمكانية إزالة الشرائح والمسامير مستقبلا
في معظم الحالات، لا حاجة لإزالة الشرائح والمسامير المعدنية إذا لم تكن تسبب أي إزعاج للمريض. ومع ذلك، إذا كان المريض يشعر بألم موضعي بسبب احتكاك الشريحة بالأنسجة أو إذا كانت بارزة تحت الجلد، يمكن إجراء جراحة بسيطة لإزالتها، ولكن فقط بعد التأكد التام من اكتمال التئام العظم وصلابته، وعادة لا يتم ذلك قبل مرور عام ونصف إلى عامين من الجراحة الأساسية.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك

