دليل المريض الشامل لعملية زراعة العظام الدموية الحرة
الخلاصة الطبية
زراعة العظام الدموية هي إجراء جراحي دقيق يتم فيه نقل قطعة عظمية مع أوعيتها الدموية من منطقة سليمة في الجسم لتعويض نقص عظمي كبير ناتج عن الحوادث أو الأورام. تضمن هذه التقنية بقاء العظم حياً وسرعة التئامه ليتحمل الأوزان الثقيلة.
الخلاصة الطبية السريعة: زراعة العظام الدموية هي إجراء جراحي دقيق يتم فيه نقل قطعة عظمية مع أوعيتها الدموية من منطقة سليمة في الجسم لتعويض نقص عظمي كبير ناتج عن الحوادث أو الأورام. تضمن هذه التقنية بقاء العظم حياً وسرعة التئامه ليتحمل الأوزان الثقيلة.
مقدمة عن زراعة العظام الدموية
تعتبر جراحة العظام من المجالات الطبية التي شهدت تطورات مذهلة عبر العقود الماضية، ولعل من أبرز هذه التطورات التي أحدثت ثورة حقيقية في إنقاذ الأطراف هي عملية زراعة العظام الدموية الحرة. في الماضي، كانت الإصابات الشديدة التي تؤدي إلى فقدان أجزاء كبيرة من العظام تنتهي غالباً بقرارات صعبة مثل بتر الطرف المصاب. ولكن مع تطور الجراحة المجهرية الدقيقة، أصبح بإمكان جراحي العظام نقل قطعة عظمية حية من مكان إلى آخر في نفس الجسم، مع الحفاظ على التروية الدموية الخاصة بها.
هذا التطور التاريخي، الذي بدأ بتجارب رائدة في السبعينيات من القرن الماضي على يد جراحين مثل تايلور وميلر وهام، أثبت مبدأً بيولوجياً حيوياً: العظم الذي يُنقل مع أوعيته الدموية يظل حياً تماماً. هذا يعني أنه يلتئم مع العظم المضيف بنفس الطريقة التي يلتئم بها الكسر الطبيعي، متجنباً بذلك الفترات الطويلة من الضعف الميكانيكي التي كانت تصاحب عمليات الترقيع العظمي التقليدية. اليوم، تُعد زراعة العظام الدموية الحرة حجر الزاوية والحل الذهبي لعلاج الحالات العظمية المعقدة التي تفشل فيها الطرق التقليدية.
الفهم البيولوجي لزراعة العظام الدموية
لفهم أهمية هذه الجراحة، يجب أن ندرك الفرق بين الترقيع العظمي التقليدي وزراعة العظام الدموية.
في عمليات الترقيع العظمي العادية غير الدموية، تعمل القطعة العظمية المنقولة كمجرد "سقالة" أو هيكل داعم. تموت الخلايا العظمية في هذه القطعة بسبب انقطاع الدم عنها، ثم يبدأ الجسم في عملية بطيئة تُعرف باسم "الاستبدال الزاحف"، حيث تقوم خلايا الجسم بامتصاص العظم الميت وبناء عظم جديد مكانه. خلال هذه المرحلة الطويلة، يكون العظم المزروع في أضعف حالاته، مما يجعله عرضة للكسور الإجهادية المتكررة.
على النقيض تماماً، تحافظ زراعة العظام الدموية على شبكة الأوعية الدموية الخاصة بالعظم المنقول. تعيش الخلايا العظمية، ويحتفظ العظم بقوته الميكانيكية الأصلية منذ اليوم الأول. والأكثر إثارة للدهشة هو قدرة هذا العظم الحي على التضخم وزيادة سماكته استجابةً للضغط الميكانيكي وتحمل الوزن. فمثلاً، عند نقل عظمة الشظية الرفيعة من الساق لتعويض عظمة القصبة الكبيرة، يمكن للشظية أن تضاعف حجمها خلال فترة تتراوح بين اثني عشر إلى ثمانية عشر شهراً من بدء المشي عليها، لتصبح قوية ومطابقة تقريباً لعظمة القصبة الأصلية. كما أن وجود تدفق دموي مستمر يجعل هذا العظم مقاوماً بشدة للالتهابات والعدوى.
أسباب اللجوء لزراعة العظام الدموية
لا تُستخدم هذه الجراحة المعقدة في حالات الكسور البسيطة، بل يتم الاحتفاظ بها كحل منقذ للحالات المعقدة التي تكون فيها الطرق التقليدية غير كافية بيولوجياً أو ميكانيكياً.
الدواعي الطبية الأساسية
- الفقدان العظمي الكبير: عندما يتجاوز حجم العظم المفقود ستة سنتيمترات نتيجة حوادث السير العنيفة أو الإصابات البالغة.
- الأنسجة المتضررة بشدة: العيوب العظمية الموجودة في مناطق تعرضت لعلاج إشعاعي مكثف أو تعاني من التهاب العظم والنقي المزمن، حيث تكون الدورة الدموية المحلية ضعيفة جداً ولا تدعم التئام العظام بالطرق العادية.
- جراحات الأورام: إنقاذ الأطراف بعد الاستئصال الواسع لأورام العظام الخبيثة مثل الساركوما العظمية أو ساركوما إوينغ، أو حتى الأورام الحميدة العدوانية.
- التشوهات الخلقية: مثل المفصل الكاذب الخلقي في الساق أو الساعد، وهي حالة يولد بها الطفل وتمنع التئام العظام بشكل طبيعي.
- عدم الالتئام المزمن: حالات الكسور التي ترفض الالتئام رغم المحاولات الجراحية المتعددة، خاصة في عظام الزورقي في اليد، الترقوة، العضد، أو الساق.
موانع إجراء العملية
رغم نجاحها المبهر، هناك حالات لا يمكن فيها إجراء هذه الجراحة. تشمل الموانع المطلقة وجود أمراض وعائية محيطية شديدة تمنع توصيل الأوعية الدموية الدقيقة بأمان، وجود تسمم دموي نشط غير معالج، أو عدم قدرة المريض الصحية على تحمل التخدير لفترات طويلة. كما توجد موانع نسبية مثل القصور الوريدي الشديد أو عدم وجود أوعية دموية مستقبلة صالحة في منطقة الإصابة.
التشخيص والتحضير قبل الجراحة
النجاح في الجراحة المجهرية يعتمد بشكل كلي على التخطيط الدقيق قبل دخول غرفة العمليات. يقوم الفريق الطبي بدراسة الحالة هندسياً وبيولوجياً لاختيار المنطقة المانحة الأنسب.
خوارزمية تحديد حجم العيب العظمي
- العيوب أقل من ستة سنتيمترات: غالباً ما تكفي تقنيات الترقيع العظمي التقليدية، بشرط أن تكون الأنسجة الرخوة المحيطة ذات تروية دموية جيدة.
- العيوب من ستة إلى عشرة سنتيمترات: يُفضل استخدام جزء من عظمة الحوض الدموية أو قطعة قصيرة من عظمة الشظية.
- العيوب الأكبر من عشرة سنتيمترات: تُعد عظمة الشظية الدموية الحرة هي الخيار الأمثل والأول بلا منازع، نظراً لشكلها الطولي المستقيم وإمكانية أخذ قطعة تصل طولها إلى خمسة وعشرين سنتيمتراً.
تصوير الأوعية الدموية والتخطيط
يُعد إجراء التصوير المقطعي للأوعية الدموية أو تصوير الأوعية التقليدي لكل من الطرف المانح والطرف المستقبل خطوة إلزامية لا غنى عنها. يهدف هذا التصوير إلى التأكد من سلامة الأوعية الدموية واكتشاف أي تشوهات خلقية في مسار الشرايين. على سبيل المثال، يمنع الجراحون منعاً باتاً أخذ عظمة الشظية إذا لم يتم التأكد من وجود ثلاثة شرايين رئيسية تغذي القدم، لتجنب حدوث نقص تروية حاد في الطرف المانح.
يستخدم الجراحون تقنيات متطورة لدمج صور العظم المانح مع صور المنطقة المصابة، مما يسمح لهم بتحديد مواقع القص العظمي بدقة، وتقدير طول الأوعية الدموية المطلوبة، والتخطيط للشكل الهندسي الأمثل للتوصيل المجهري.
التشريح ومناطق أخذ العظم المانح
يتم اختيار العظم المانح بناءً على احتياجات المنطقة المصابة من حيث الطول، الشكل، ونوعية العظم. هناك عدة مناطق رئيسية تُستخدم كمصادر للعظام الدموية.
عظمة الشظية الحرة
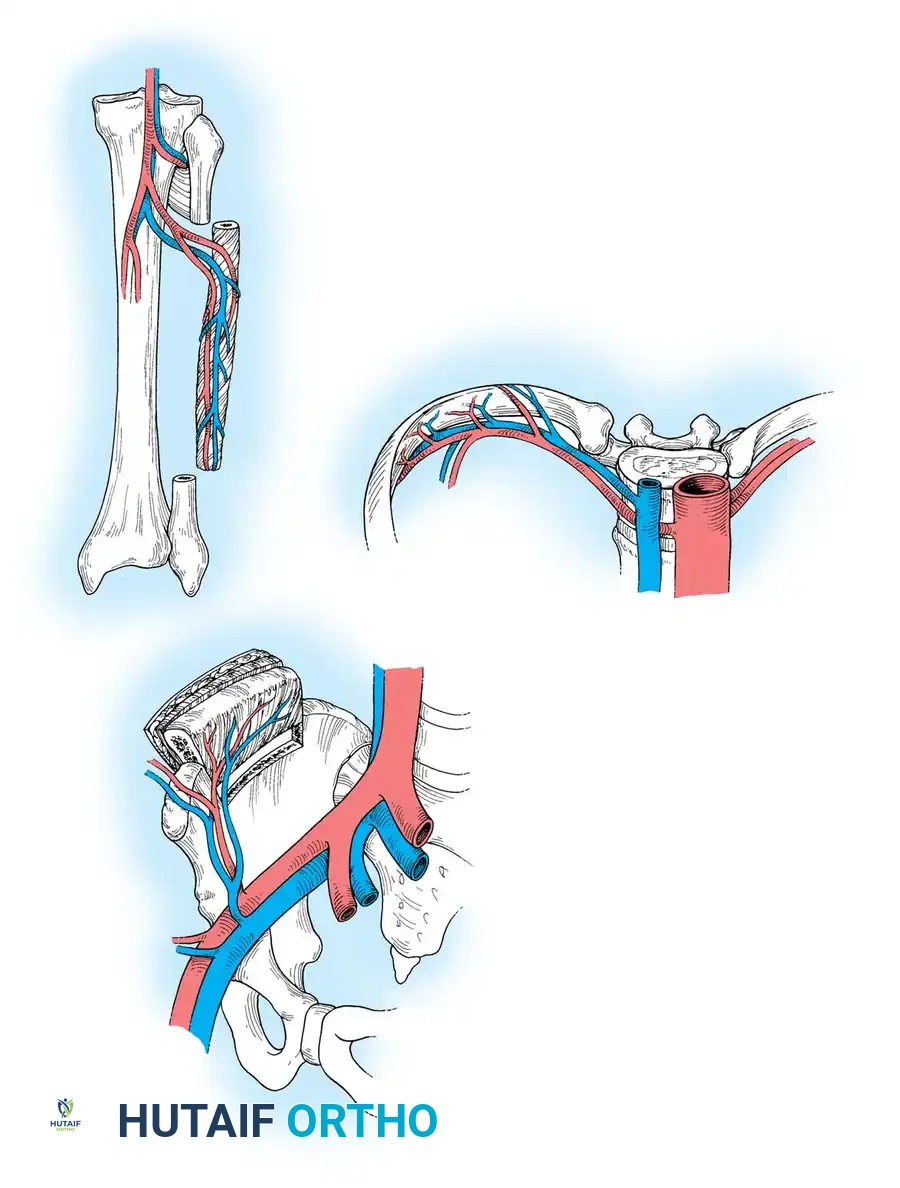
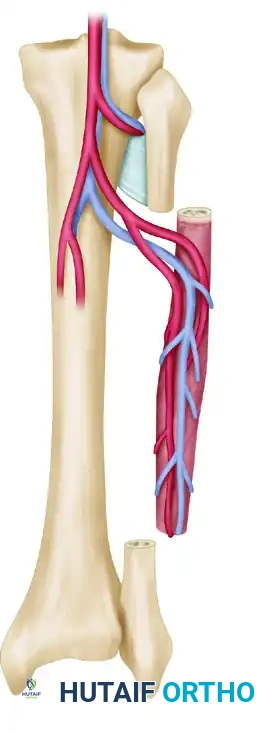
تُعد عظمة الشظية الموجودة في الساق هي "العمود الفقري" لعمليات ترميم العظام الطويلة. فهي توفر دعامة عظمية طويلة ومستقيمة وقوية جداً.

تتغذى هذه العظمة عبر الشريان الشظوي والأوردة المرافقة له، مما يوفر دماً لداخل العظم وغلافه الخارجي. من أهم مميزاتها إمكانية أخذ قطعة تصل إلى خمسة وعشرين سنتيمتراً، ويمكن أخذها مع رقعة جلدية متصلة بها لتغطية الجروح المفتوحة ومراقبة تدفق الدم بعد الجراحة. يحرص الجراحون على ترك جزء من العظمة في الأعلى والأسفل للحفاظ على استقرار مفصلي الركبة والكاحل.
عظمة الحوض الدموية
تُستخدم عظمة الحوض بشكل مفضل للعيوب العظمية الأقصر والتي تتطلب حجماً كبيراً من العظم الإسفنجي الغني بالخلايا البانية للعظم، أو عند الحاجة لعظم ذو انحناء طبيعي مثل ترميم عظام الفك السفلي.
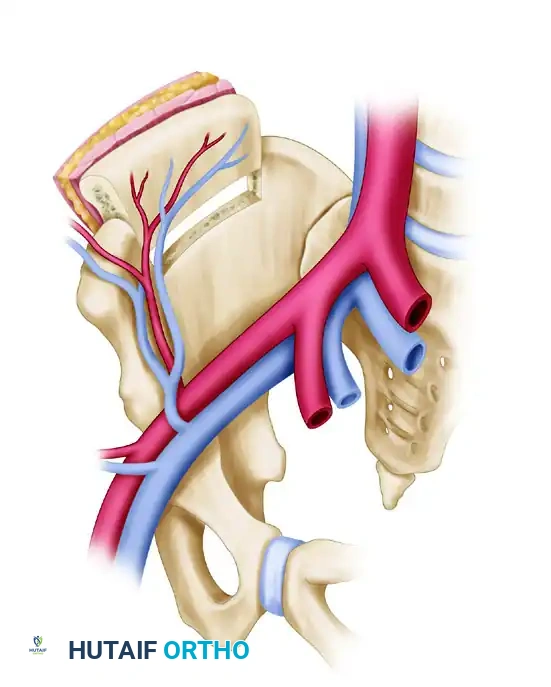
تعتمد هذه الرقعة على الشريان والوريد الحرقفي المنعطف العميق. توفر هذه المنطقة كمية هائلة من العظم الإسفنجي الممتاز، ويمكن نقلها مع عضلة أو جلد. يتطلب إغلاق الجرح في هذه المنطقة دقة عالية لمنع حدوث فتق في جدار البطن لاحقاً.
الضلع الدموي
رغم أهميته التاريخية، قل استخدام الضلع في ترميم أطراف الجسم بسبب المضاعفات المحتملة في مكان الاستئصال، ولكنه يظل خياراً متاحاً لترميم الفك والإصابات التي تتطلب عظماً رقيقاً ومرناً.
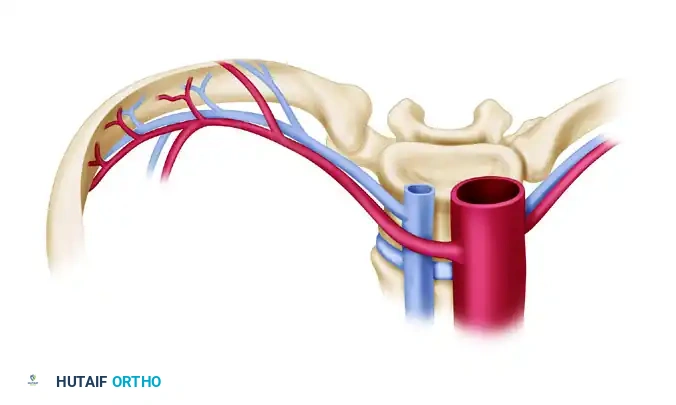
يتغذى الضلع من الأوعية الدموية بين الأضلاع. من عيوبه أن الجراحة في منطقة الصدر دقيقة جداً، وقد تتطلب وضع أنبوب صدري مؤقت بعد الجراحة لتجنب تجمع الهواء في الغشاء البلوري.
لقمة الفخذ الداخلية
تُعد هذه المنطقة من الخيارات الحديثة والمتخصصة جداً. يتم أخذ قطعة عظمية صغيرة من الجزء الداخلي السفلي لعظمة الفخذ. أثبتت هذه التقنية فعالية فائقة في علاج حالات عدم الالتئام المستعصية في العظام الصغيرة مثل عظمة الزورقي في الرسغ، الترقوة، وعظام اليد.
ترميم العضلات والأنسجة الرخوة المرافقة
في حالات الحوادث العنيفة، لا يقتصر الضرر على فقدان العظام فحسب، بل يصاحبه دمار هائل في العضلات والأنسجة الرخوة. في هذه السيناريوهات المعقدة، لا تكفي زراعة العظام وحدها؛ بل يجب نقل عضلات حية لاستعادة الوظيفة الحركية وتوفير غطاء نسيجي قوي يحمي العظم المزروع.
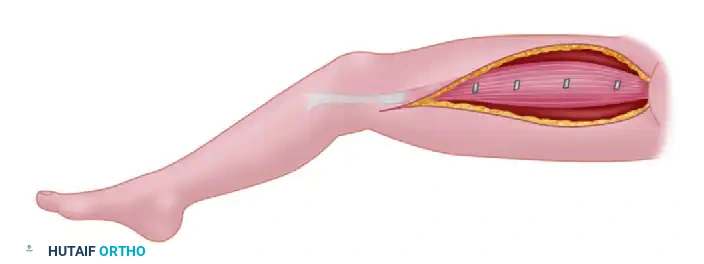
تُعد عضلة الفخذ الرشيقة من أكثر العضلات استخداماً في هذا المجال. يمكن نقلها وحدها أو مع العظم.

تتم عملية استخراج العضلة بعناية فائقة من الفخذ الداخلي للحفاظ على الشريان والوريد والعصب المغذي لها.
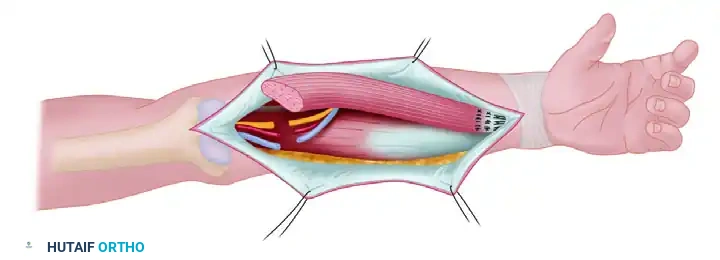
عند ترميم الطرف العلوي، على سبيل المثال لاستعادة القدرة على ثني الكوع أو الأصابع، يتم نقل العضلة وإعادة توصيل أوعيتها الدموية وأعصابها في الساعد.
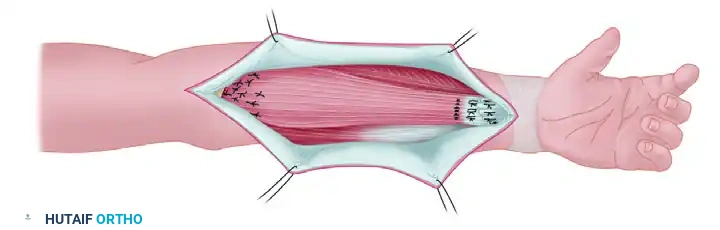
في النهاية، يتم تثبيت العضلة في مكانها الجديد وربط وترها بأوتار المريض الأصلية لاستعادة الحركة الديناميكية والوظيفة الطبيعية للطرف.
خطوات العملية الجراحية بالتفصيل
تعتبر عملية زراعة العظام الدموية من الجراحات الكبرى والمعقدة التي تتطلب فريقين جراحيين يعملان في نفس الوقت لتقليل وقت العملية وحماية العظم من نقص التروية.
تجهيز المنطقة المستقبلة
يبدأ الفريق الأول بتنظيف المنطقة المصابة بشكل جذري. يتم إزالة كل العظام الميتة، الأنسجة المتندبة، والمواد الملوثة حتى يصل الجراح إلى عظم سليم ينزف دماً صحياً. يتم بعد ذلك تحديد الشريان والوريد المستقبلين وتجهيزهما للتوصيل. يتم تثبيت الطرف المصاب باستخدام شرائح معدنية أو مثبت خارجي لترك الفجوة الدقيقة جاهزة لاستقبال العظم الجديد.
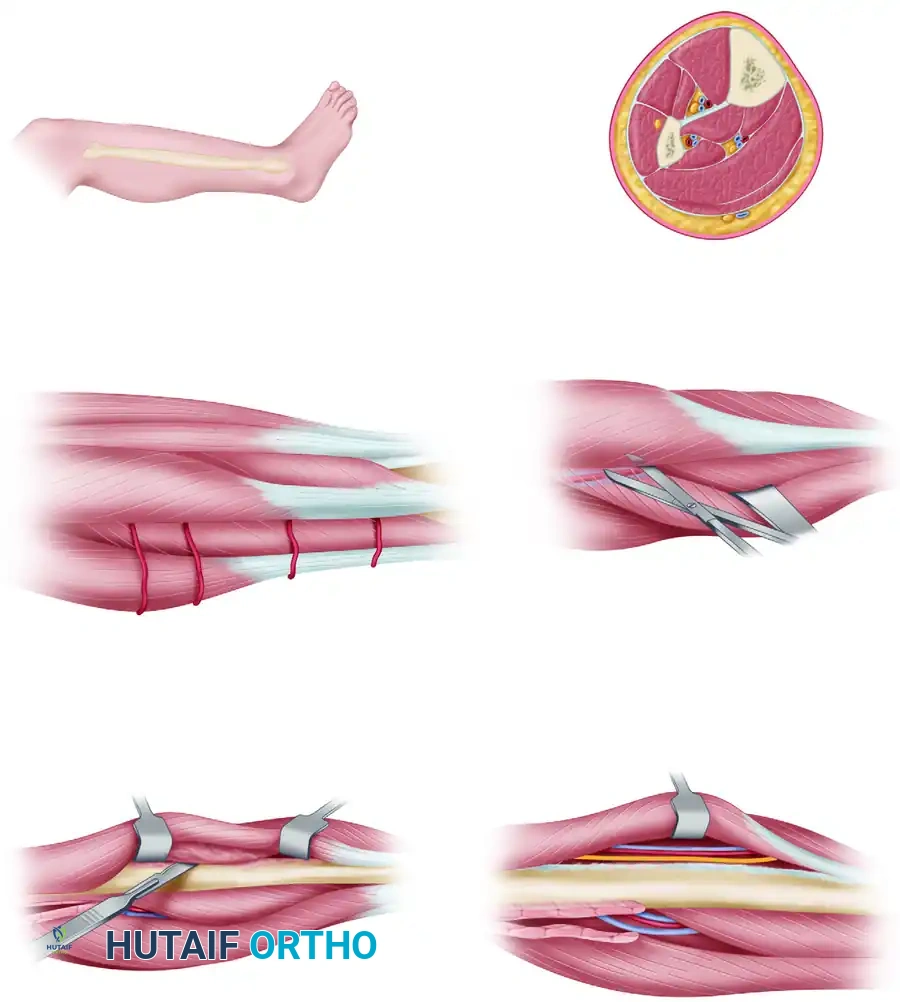
استخراج العظم المانح
في نفس الوقت، يقوم الفريق الثاني باستخراج العظمة (مثل الشظية) من الساق السليمة. يتم عمل شق جراحي دقيق، وفصل العضلات المحيطة مع الاحتفاظ بطبقة عضلية رقيقة حول العظمة لحماية أوعيتها الدموية. يتم قص العظمة بالطول المطلوب بدقة متناهية، مع تتبع الشريان والوريد لضمان طول كافٍ يسهل عملية التوصيل لاحقاً.
مرحلة النقل
بمجرد أن تصبح المنطقة المستقبلة جاهزة تماماً، يتم قطع الأوعية الدموية للعظم المانح ونقله بسرعة. يتم حساب "وقت نقص التروية" بدقة؛ ورغم أن العظام تتحمل انقطاع الدم لعدة ساعات، إلا أن الجراحين يسعون لتقليل هذا الوقت لأدنى حد لتجنب تجلط الدم في الأوعية الدقيقة.
التثبيت الميكانيكي
يتم وضع العظم المنقول في الفجوة العظمية. يمكن إدخاله داخل تجويف العظم الأصلي أو وضعه بجانبه حسب حجم العظام. يتم تثبيت العظم الجديد بقوة باستخدام مسامير دقيقة وشرائح معدنية لضمان عدم حركته تماماً لتسهيل الالتئام.
التوصيل الدموي المجهري
هذه هي المرحلة الأكثر دقة، حيث يستخدم الجراح الميكروسكوب الجراحي لتوصيل الشريان والوريد للعظم المنقول مع الأوعية الدموية في المنطقة المصابة. تُستخدم خيوط جراحية أرفع من شعرة الإنسان. يتطلب هذا الإجراء دقة هندسية بالغة، حيث أن أي شد زائد أو التواء في الأوعية الدموية قد يؤدي إلى فشل العملية وتجلط الدم.
التعافي ومرحلة ما بعد الجراحة
الرعاية بعد الجراحة لا تقل أهمية عن الجراحة نفسها لضمان بقاء العظم المزروع حياً.
المراقبة الطبية الدقيقة
يُنقل المريض إلى وحدة العناية المركزة أو وحدة الجراحات المجهرية المتخصصة. يتم مراقبة تدفق الدم في العظم المزروع باستمرار. إذا تم نقل رقعة جلدية مع العظم، يتم فحص لونها وحرارتها كل ساعة. غالباً ما يستخدم الأطباء جهاز دوبلر صوتي صغير يُزرع بجوار الأوعية الدموية لسماع نبض الدم والتأكد من نجاح التوصيل.
الأدوية والسيولة
يخضع المريض لبروتوكول صارم من الأدوية المميعة للدم، مثل الأسبرين أو الهيبارين، لمنع تكون الجلطات في الأوعية الدموية الدقيقة التي تم توصيلها حديثاً.
تحمل الوزن وإعادة التأهيل
يُمنع المريض تماماً من تحميل أي وزن على الطرف المصاب في الأشهر الأولى. يظهر الالتئام العظمي في الأشعة السينية عادة بين ثلاثة إلى ستة أشهر.
مرحلة تضخم العظم
بمجرد التأكد من الالتئام الأولي، يبدأ المريض في تحميل الوزن تدريجياً باستخدام دعامات طبية. هذا الضغط الميكانيكي هو ما يحفز العظم المزروع (مثل الشظية الرفيعة) على التضخم وزيادة سماكته وقوته. قد يستغرق الأمر من اثني عشر إلى ثمانية عشر شهراً حتى يتمكن المريض من المشي بشكل طبيعي وبدون أي دعامات، حيث يصبح العظم الجديد بقوة العظم الأصلي.
المضاعفات والمخاطر المحتملة
رغم أن نسب نجاح هذه العمليات في المراكز المتخصصة تتجاوز التسعين بالمائة، إلا أن المضاعفات، إن حدثت، قد تكون شديدة وتتطلب تدخلاً فورياً.
- تجلط الأوعية الدموية: هو الخطر الأكبر ويحدث غالباً في أول ثمان وأربعين ساعة. يتطلب هذا عودة المريض فوراً لغرفة العمليات لإزالة الجلطة وإعادة تدفق الدم.
- عدم الالتئام: يحدث في نسبة قليلة من الحالات عند نقاط اتصال العظم الجديد بالقديم، وقد يتطلب جراحة بسيطة إضافية لوضع ترقيع عظمي إسفنجي لتحفيز الالتئام.
- الكسور الإجهادية: نظراً لأن العظم المنقول (كالشظية) يكون رفيعاً في البداية، فإنه معرض للكسر إذا تم تحميل الوزن عليه قبل أن يتضخم بشكل كافٍ. تُعالج هذه الكسور عادة بالدعامات والجبس دون الحاجة لجراحة.
- مضاعفات في المنطقة المانحة: قد يشعر المريض بضعف مؤقت في حركة إصبع القدم الكبير أو تنميل بسيط في الساق نتيجة استخراج عظمة الشظية، ولكن هذه الأعراض تتحسن غالباً بمرور الوقت.
الأسئلة الشائعة حول زراعة العظام الدموية
ما هي نسبة نجاح عملية زراعة العظام الدموية؟
تتجاوز نسبة نجاح هذه العمليات 90% في المراكز الطبية المتخصصة التي تمتلك فرقاً خبيرة في الجراحات المجهرية الدقيقة. يعتمد النجاح بشكل كبير على التزام المريض بتعليمات ما بعد الجراحة.
كم تستغرق العملية الجراحية؟
تُعد هذه الجراحة من العمليات الطويلة والمعقدة، وقد تتراوح مدتها بين 6 إلى 12 ساعة، وذلك حسب حجم الإصابة، الحاجة لنقل عضلات أو جلد إضافي، وصعوبة توصيل الأوعية الدموية تحت الميكروسكوب.
هل سأتأثر بفقدان العظمة المانحة (مثل الشظية) من ساقي السليمة؟
لا، عظمة الشظية لا تحمل سوى جزء بسيط جداً من وزن الجسم (حوالي 10%). يقوم الجراحون بترك الأجزاء العلوية والسفلية من العظمة لضمان ثبات مفصلي الركبة والكاحل، مما يسمح لك بالمشي وممارسة حياتك بشكل طبيعي بعد التعافي.
ما الفرق بين هذه العملية وعملية الترقيع العظمي العادية؟
الترقيع العظمي العادي ينقل عظماً "ميتاً" يعمل كدعامة مؤقتة حتى يبني الجسم عظماً جديداً، مما يجعله ضعيفاً وعرضة للكسر. أما زراعة العظام الدموية فتنقل عظماً "حياً" مع أوعيته الدموية، مما يضمن التئاماً أسرع وقوة ميكانيكية أكبر وقدرة على مقاومة العدوى.
هل يمكن للجسم أن يرفض العظم المزروع؟
لا، لأن العظم المزروع مأخوذ من جسمك أنت (طعم ذاتي)، وبالتالي لا يتعرف عليه الجهاز المناعي كجسم غريب ولا يهاجمه، مما يلغي خطر الرفض المناعي تماماً.
متى يمكنني العودة للمشي بشكل طبيعي؟
يعتمد ذلك على سرعة التئام العظم وتضخمه. غالباً ما يبدأ تحميل الوزن التدريجي بعد 3 إلى 6 أشهر باستخدام دعامات. أما المشي الطبيعي الكامل دون مساعدة فقد يستغرق من 12 إلى 18 شهراً.
هل العملية مؤلمة؟
كأي تدخل جراحي كبير، سيكون هناك ألم بعد العملية، ولكن يتم السيطرة عليه بفعالية من خلال أدوية مسكنة قوية ومضخات تخدير وريدية مخصصة لتخفيف الألم في الأيام الأولى.
هل هناك عمر محدد لإجراء هذه العملية؟
لا يوجد حد عمري صارم، فالعملية تُجرى للأطفال (خاصة في حالات العيوب الخلقية أو الأورام) وللبالغين. العامل الأهم هو الصحة العامة للمريض وسلامة الأوعية الدموية وقدرته على تحمل التخدير لفترة طويلة.
ماذا يحدث إذا تجلط الدم في العظم المزروع؟
تجلط الدم هو حالة طارئة تحدث عادة في أول 48 ساعة. إذا تم اكتشافها عبر أجهزة المراقبة، يُعاد المريض فوراً لغرفة العمليات لتنظيف الأوعية الدموية وإعادة التوصيل لإنقاذ العظم.
هل سأحتاج إلى علاج طبيعي بعد الجراحة؟
نعم، العلاج الطبيعي جزء لا يتجزأ من خطة العلاج. سيساعدك المعالجون على الحفاظ على مرونة المفاصل المجاورة، تقوية العضلات، وتدريبك على التحميل التدريجي للوزن لضمان أفضل نتيجة وظيفية ممكنة.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك