ترقيع العظام: دليل شامل للمرضى من الأسباب إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
ترقيع العظام هو إجراء جراحي حيوي يستخدم لإصلاح عيوب العظام، تعزيز التئام الكسور، وتحقيق الاندماج العظمي. يتضمن العلاج استخدام طعوم عظمية ذاتية، خيفية، أو صناعية لتوفير سقالة بيولوجية تدعم تجديد العظام. يعتمد نجاحه على اختيار الطعم المناسب وثبات التثبيت.
الخلاصة الطبية السريعة: ترقيع العظام هو إجراء جراحي حيوي يستخدم لإصلاح عيوب العظام، تعزيز التئام الكسور، وتحقيق الاندماج العظمي. يتضمن العلاج استخدام طعوم عظمية ذاتية، خيفية، أو صناعية لتوفير سقالة بيولوجية تدعم تجديد العظام. يعتمد نجاحه على اختيار الطعم المناسب وثبات التثبيت.
مقدمة عن ترقيع العظام
تعتبر عملية ترقيع العظام (Bone Grafting) من الإجراءات الجراحية الأساسية والحيوية في جراحة العظام، وهي ضرورية لمعالجة مجموعة واسعة من مشاكل الجهاز العظمي. تخيل أن عظمًا في جسمك تعرض لضرر كبير، أو أن هناك فجوة لا يمكن للجسم سدها بمفرده، أو أن هناك حاجة لتقوية منطقة معينة لضمان استقرارها. هنا يأتي دور ترقيع العظام، حيث يوفر هذا الإجراء الدعم البيولوجي والميكانيكي اللازم لمساعدة الجسم على بناء عظم جديد وقوي.
تتمحور الفكرة الأساسية لترقيع العظام حول توفير "سقالة" أو "هيكل" بيولوجي أو هيكلي يسمح لقدرة الجسم الذاتية على تجديد العظام بالعمل بفاعلية. هذه السقالة يمكن أن تكون قطعة عظم من جسم المريض نفسه، أو من متبرع متوفى، أو حتى مادة صناعية مصممة خصيصًا.
إن الحاجة إلى ترقيع العظام تتزايد عالمياً بشكل ملحوظ، وذلك لعدة أسباب رئيسية:
* شيخوخة السكان: مع تقدم العمر، تزداد احتمالية الإصابة بهشاشة العظام والكسور التي قد لا تلتئم بشكل طبيعي.
* زيادة الإصابات عالية الطاقة: حوادث السيارات والإصابات الرياضية الشديدة تؤدي إلى كسور معقدة وفقدان كبير للأنسجة العظمية.
* التقدم في الجراحة الترميمية: التطورات في التقنيات الجراحية تسمح بإجراء عمليات أكثر تعقيداً تتطلب دعماً عظمياً إضافياً.
تشير التقديرات إلى أن حوالي 2.2 مليون عملية ترقيع عظام تُجرى سنوياً في جميع أنحاء العالم، مما يجعلها ثاني أكثر الأنسجة التي تُزرع بعد الدم. تتراوح دواعي الاستخدام من سد عيوب صغيرة إلى إعادة بناء هياكل عظمية ضخمة بعد الصدمات، أو استئصال الأورام، أو الحالات التنكسية. إن فهم الخصائص البيولوجية والميكانيكية لمختلف مواد الطعوم أمر بالغ الأهمية لتحقيق أفضل النتائج السريرية.
في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع وخبير في جراحات العظام المعقدة، بما في ذلك ترقيع العظام. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات، يضمن الدكتور هطيف حصول المرضى على أعلى مستويات الرعاية والتشخيص الدقيق والعلاج الفعال، مما يعزز فرصهم في التعافي الكامل والعودة إلى حياتهم الطبيعية.
فهم تشريح العظام ووظيفتها
لفهم أهمية ترقيع العظام، من الضروري أن نلقي نظرة مبسطة على كيفية بناء عظامنا وكيفية عملها. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية تتجدد باستمرار وتؤدي وظائف حيوية متعددة.
بنية العظم ووظائفه
تتكون العظام بشكل أساسي من نوعين رئيسيين:
1. العظم القشري (Compact Bone): وهو العظم الكثيف والصلب الذي يشكل الطبقة الخارجية للعظام الطويلة، ويوفر القوة والدعم الهيكلي.
2. العظم الإسفنجي (Cancellous Bone): وهو عظم مسامي يوجد داخل العظم القشري، ويحتوي على نخاع العظم الذي ينتج خلايا الدم. يتميز بمرونته وقدرته على إعادة التشكيل السريع.
وظائف العظام الرئيسية:
* الدعم الهيكلي: توفر الإطار الذي يحمل الجسم ويحميه.
* الحركة: تعمل كنقاط ارتكاز للعضلات والأربطة.
* حماية الأعضاء: تحمي الأعضاء الحيوية مثل الدماغ والقلب والرئتين.
* إنتاج خلايا الدم: نخاع العظم ينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
* تخزين المعادن: مخزن رئيسي للكالسيوم والفوسفور.
مبادئ التئام العظام الطبيعي
تتمتع العظام بقدرة مذهلة على التئام نفسها بعد الكسور أو الإصابات. تعتمد هذه العملية على "ثالوث الشفاء العظمي" الذي يتكون من ثلاثة عناصر أساسية:
1. المصفوفة الموصلة للعظم (Osteoconductive Matrix): وهي بمثابة سقالة أو إطار فيزيائي يسمح بنمو الأوعية الدموية الجديدة والخلايا المكونة للعظم. مادة الطعم نفسها تعمل كركيزة مادية توجه تكون العظم الجديد. يعتمد ذلك على خصائص السطح، المسامية، والسلامة الهيكلية للطعم.
2. العوامل المحفزة لتكوين العظم (Osteoinductive Factors): وهي عوامل نمو وجزيئات إشارية تحفز الخلايا الجذعية الوسيطة على التحول إلى خلايا بانية للعظم. بروتينات تشكل العظم (BMPs) هي أمثلة رئيسية، حيث تبدأ سلسلة من التفاعلات التي تعزز تكوين العظم.
3. الخلايا المكونة للعظم (Osteogenic Cells): وهي خلايا حية قادرة على إنتاج عظم جديد بشكل مباشر، مثل الخلايا الجذعية البدائية والخلايا البانية للعظم (Osteoblasts). الطعوم الذاتية (المأخوذة من جسم المريض نفسه) هي المصدر الوحيد الذي يوفر جميع المكونات الثلاثة بشكل موثوق، خاصة الخلايا الحية المكونة للعظم.
الهدف النهائي من ترقيع العظام هو دمج الطعم بالكامل مع العظم المضيف وإعادة تشكيله، لاستعادة كل من السلامة الهيكلية والوظيفة البيولوجية. يتطلب هذا الفهم العميق لبيولوجيا العظام لضمان أفضل النتائج، وهو ما يتقنه الأستاذ الدكتور محمد هطيف في ممارسته اليومية.
الأسباب الشائعة التي تستدعي ترقيع العظام
يُعد ترقيع العظام حلاً جراحياً ضرورياً في مجموعة واسعة من الحالات التي لا تكون فيها قدرة العظم الذاتية على الشفاء كافية، أو عندما تكون هناك حاجة لدعم هيكلي إضافي. هذه الحالات تشمل:
1. عدم التئام الكسور أو تأخر التئامها
عندما يفشل الكسر في الالتئام بشكل طبيعي بعد فترة زمنية معقولة (عدم التئام)، أو يتقدم الشفاء ببطء شديد (تأخر الالتئام)، يصبح ترقيع العظام ضرورياً. يقوم الطعم بتعزيز البيئة البيولوجية اللازمة للشفاء، وغالباً ما يتضمن ذلك إزالة الأنسجة الليفية وتثبيت الكسر بشكل مستقر.
2. دمج المفاصل (Arthrodesis)
يهدف هذا الإجراء إلى تحقيق دمج عظمي مستقر عبر مفصل معين، مما يلغي الحركة في ذلك المفصل ويقلل الألم بشكل كبير. يُستخدم عادة في:
* العمود الفقري: لدمج فقرات العمود الفقري (مثل الاندماج بين الفقرات، أو الاندماج الخلفي الجانبي) في حالات مثل الانزلاق الغضروفي الشديد، عدم الاستقرار، أو تشوهات العمود الفقري.
* القدم والكاحل والرسغ والركبة: لمعالجة حالات التهاب المفاصل الشديد، أو عدم الاستقرار، أو التشوهات.
3. عيوب العظام
يمكن أن تنشأ عيوب العظام نتيجة للصدمات، أو إزالة الأكياس أو الأورام، أو العدوى (التهاب العظم والنقي). ترقيع العظام يساعد في:
* سد الفراغات (Cavitary Defects): ملء الفراغات الناتجة عن إزالة الأورام الحميدة، أو الخراجات، أو بعد علاج التهاب العظم.
* سد العيوب القطاعية (Segmental Defects): سد الفجوات الكبيرة في العظم الناتجة عن الإصابات الشديدة، أو استئصال الأورام الخبيثة، أو التشوهات الخلقية.
4. جراحات مراجعة استبدال المفاصل (Revision Arthroplasty)
في بعض الأحيان، قد تحتاج المفاصل الاصطناعية (مثل مفصل الورك أو الركبة) إلى مراجعة أو استبدال. في هذه الحالات، قد يكون هناك فقدان للعظم حول المفصل الاصطناعي، ويتطلب ترقيع العظام لإعادة بناء هذا العظم، وتعزيز تثبيت المكونات الجديدة، أو سد أي عيوب موجودة.
5. قطع العظم التصحيحي (Osteotomies)
تُجرى هذه الجراحات لتصحيح التشوهات العظمية أو تغيير محاذاة العظام. قد يتطلب الأمر ترقيع العظام لتعزيز الشفاء أو لملء الفجوات الناتجة عن القطع العظمي (مثل قطع عظم الظنبوب عالي المستوى لتصحيح تقوس الساق).
6. التشوهات الخلقية
مثل عدم الالتئام الخلقي في عظم الساق (Congenital Pseudarthrosis of the Tibia) أو غيرها من النواقص العظمية التي تتطلب دعماً لنمو وتطور العظم.
7. جراحات العمود الفقري
بالإضافة إلى دمج المفاصل، يُستخدم ترقيع العظام لتعزيز معدلات الاندماج في حالات أمراض العمود الفقري التنكسية، والإصابات، وتصحيح التشوهات.
كل هذه الحالات تتطلب تقييماً دقيقاً وخطة علاجية فردية، وهو ما يوفره الأستاذ الدكتور محمد هطيف لمرضاه في صنعاء، مستخدماً خبرته الواسعة لضمان أفضل النتائج الممكنة.
أعراض مشاكل العظام التي قد تحتاج لترقيع
ترقيع العظام ليس علاجًا لأعراض مباشرة، بل هو حل لمشاكل هيكلية وبيولوجية في العظم نفسه. ومع ذلك، فإن الحالات التي تستدعي ترقيع العظام غالبًا ما تظهر عليها أعراض مزعجة تدفع المريض لطلب المساعدة الطبية. فهم هذه الأعراض يساعد المرضى على معرفة متى يجب عليهم استشارة أخصائي جراحة العظام.
الأعراض الشائعة التي تشير إلى الحاجة المحتملة لترقيع العظام:
-
الألم المزمن والمستمر:
- في حالة عدم التئام الكسور: قد يشعر المريض بألم مستمر في موقع الكسر الذي لم يلتئم، ويزداد هذا الألم مع الحركة أو تحمل الوزن.
- في حالات التهاب المفاصل الشديد: الألم الشديد في المفصل المصاب، والذي لا يستجيب للعلاجات التحفظية، وقد يزداد سوءًا مع النشاط ويحد من الحركة.
- في عيوب العظام أو الأورام: قد يتسبب العيب العظمي أو الورم في ألم موضعي يزداد تدريجياً.
-
عدم الاستقرار أو ضعف المنطقة المصابة:
- في عدم التئام الكسور: قد يشعر المريض بأن الطرف المصاب "غير ثابت" أو ضعيف، وقد يلاحظ حركة غير طبيعية في موقع الكسر.
- في تشوهات العمود الفقري أو المفاصل: قد يظهر عدم استقرار يؤدي إلى صعوبة في الوقوف أو المشي أو أداء الأنشطة اليومية.
-
التورم أو الكدمات:
- قد يحدث تورم موضعي في المنطقة المصابة، خاصة في حالات الالتهاب أو وجود ورم.
-
تشوه مرئي أو اختلاف في الطول:
- في بعض الحالات، قد يؤدي عدم التئام الكسر أو عيب العظم إلى تشوه واضح في شكل الطرف أو اختلاف في طول الأطراف.
-
صعوبة في تحمل الوزن أو الحركة:
- عدم القدرة على المشي أو الوقوف على الطرف المصاب بسبب الألم أو عدم الاستقرار.
- صعوبة في تحريك المفصل المصاب أو فقدان نطاق الحركة.
-
الخدر أو الضعف (خاصة في حالات العمود الفقري):
- إذا كان هناك ضغط على الأعصاب بسبب عدم استقرار العمود الفقري أو ورم، فقد يعاني المريض من خدر، أو تنميل، أو ضعف في الأطراف.
-
التهاب مزمن أو ناسور (في حالات العدوى):
- إذا كان سبب عيب العظم هو التهاب العظم والنقي (Osteomyelitis)، فقد تظهر علامات التهاب مزمن مثل الاحمرار، الدفء، أو حتى خروج صديد من ناسور جلدي.
عندما يواجه المريض أيًا من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، فمن الضروري استشارة طبيب متخصص في جراحة العظام لتقييم الحالة بشكل دقيق. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف استشارات متخصصة لتشخيص هذه الحالات ووضع خطة علاجية فعالة، بما في ذلك خيارات ترقيع العظام عند الضرورة.
كيف يتم تشخيص الحاجة لترقيع العظام
يعتمد تشخيص الحاجة إلى ترقيع العظام على تقييم شامل يتضمن التاريخ المرضي للمريض، الفحص السريري الدقيق، ومجموعة واسعة من الفحوصات التصويرية. يهدف التشخيص إلى تحديد المشكلة الأساسية بدقة، وتقييم مدى الضرر، وتحديد أفضل مسار علاجي.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يسأل الطبيب عن الأعراض التي يعاني منها المريض (الألم، عدم الاستقرار، صعوبة الحركة)، متى بدأت، وكيف تطورت. كما يسأل عن أي إصابات سابقة، جراحات، أمراض مزمنة (مثل السكري، هشاشة العظام)، والأدوية التي يتناولها المريض.
- الفحص السريري: يقوم الطبيب بفحص المنطقة المصابة لتقييم الألم، التورم، نطاق الحركة، وجود أي تشوهات، وحالة الأعصاب والأوعية الدموية.
2. الفحوصات التصويرية
تلعب الفحوصات التصويرية دوراً حاسماً في تشخيص عيوب العظام وتخطيط عملية الترقيع.
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر شيوعاً. يمكنها الكشف عن الكسور، عدم التئامها، عيوب العظام الكبيرة، تشوهات المفاصل، وعلامات التهاب المفاصل. تُستخدم الأشعة السينية المتسلسلة لمراقبة تقدم التئام الكسر.
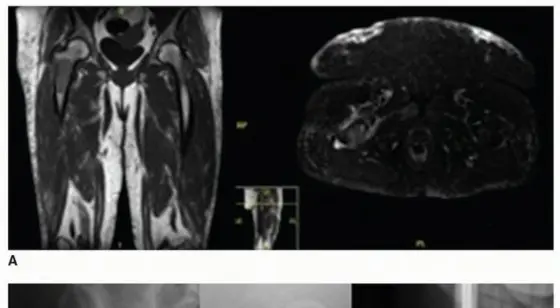
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد مفصلة للعظام، مما يسمح بتقييم دقيق لحجم وشكل عيب العظم، مدى التئام الكسر، وجود أي أجسام غريبة، وتخطيط الجراحة بدقة متناهية. يعتبر التصوير المقطعي حاسماً لتحديد الأبعاد الدقيقة للطعم المطلوب.
- التصوير بالرنين المغناطيسي (MRI): مفيد لتقييم الأنسجة الرخوة المحيطة بالعظم، مثل العضلات والأربطة والأعصاب، وكذلك للكشف عن الأورام أو العدوى التي قد تؤثر على العظم ونخاعه. يمكن أن يساعد في تحديد مدى حيوية العظم.
- تصوير الأوعية الدموية (Angiography أو CT Angiography): إذا كان هناك تفكير في استخدام طعم عظمي وعائي (أي طعم يتم نقله مع أوعيته الدموية)، فإن هذا الفحص ضروري لتقييم إمداد الدم في المنطقة المانحة والمستقبلة.
3. الفحوصات المخبرية
في بعض الحالات، قد يطلب الطبيب فحوصات دم لتقييم:
* مؤشرات الالتهاب (مثل سرعة الترسيب ESR والبروتين التفاعلي C-reactive protein CRP) إذا كان هناك اشتباه في وجود عدوى.
* مستويات الكالسيوم والفوسفور وفيتامين د ووظائف الكلى والكبد لتقييم الصحة العامة للمريض وقدرته على الشفاء.
4. خزعة العظم (Bone Biopsy)
في حالات الاشتباه في وجود ورم أو عدوى، قد تكون هناك حاجة لأخذ عينة من العظم لفحصها تحت المجهر لتأكيد التشخيص.
بناءً على نتائج هذه الفحوصات، يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة، ويناقش مع المريض جميع الخيارات العلاجية المتاحة، ويضع خطة علاجية مخصصة تضمن تحقيق أفضل النتائج الممكنة لترقيع العظام، مع الأخذ في الاعتبار الظروف الصحية الفردية للمريض.
أنواع مواد ترقيع العظام وخيارات العلاج
تعتبر عملية ترقيع العظام قراراً جراحياً معقداً يتطلب اختيار المادة المناسبة بناءً على طبيعة العيب، المتطلبات الميكانيكية، والاحتياجات البيولوجية للمريض. هناك عدة أنواع رئيسية من الطعوم العظمية، ولكل منها خصائصها وميزاتها.
1. الطعم الذاتي (Autograft)
يُعتبر "المعيار الذهبي" لترقيع العظام. وهو عظم يُؤخذ من جسم المريض نفسه.
* المميزات:
* الخصائص الثلاثية: يمتلك جميع المكونات الثلاثة اللازمة لالتئام العظم: خلايا حية مكونة للعظم (Osteogenic)، عوامل نمو محفزة (Osteoinductive)، وهيكل موصل للعظم (Osteoconductive).
* لا يوجد رفض مناعي: كونه من جسم المريض نفسه، فلا يوجد خطر للرفض المناعي.
* أسرع في الاندماج: يندمج مع العظم المضيف بشكل أسرع وأكثر فعالية.
* العيوب:
* ألم في موقع الأخذ: قد يعاني المريض من ألم أو مضاعفات في المكان الذي أُخذ منه الطعم.
* كمية محدودة: الكمية التي يمكن أخذها تكون محدودة.
* عملية إضافية: يتطلب جراحة إضافية لأخذ الطعم.
* أنواعه:
* الطعم الإسفنجي الذاتي (Cancellous Autograft): غني بالخلايا الحية وعوامل النمو، يندمج بسرعة. يُستخدم لملء الفراغات وتعزيز التئام الكسور.
* الطعم القشري الذاتي (Cortical Autograft): يوفر دعماً هيكلياً قوياً، لكن اندماجه أبطأ. يُستخدم لسد الفجوات الكبيرة التي تحتاج إلى تحمل الوزن.
2. الطعم الخيفي (Allograft)
وهو عظم يُؤخذ من متبرع متوفى. يتم معالجته بعناية لتقليل خطر انتقال الأمراض والرفض المناعي.
* المميزات:
* كمية غير محدودة: يمكن الحصول على كميات كبيرة منه.
* تجنب ألم موقع الأخذ: لا يتطلب جراحة إضافية في جسم المريض.
* العيوب:
* قدرة بيولوجية أقل: يفقد معظم خلاياه الحية وعوامل النمو أثناء المعالجة، لذلك يوفر بشكل أساسي سقالة موصلة للعظم.
* اندماج أبطأ: يندمج ببطء وقد لا يندمج بالكامل.
* خطر ضئيل للانتقال المرضي أو الرفض: على الرغم من المعالجة الصارمة، يبقى هناك خطر نظري ضئيل.
* أنواعه:
* الطعم الإسفنجي الخيفي (Cancellous Allograft): يستخدم كحشو للعظام أو لتعزيز الطعوم الذاتية.
* الطعم القشري الخيفي (Structural Cortical Allograft): يوفر دعماً هيكلياً كبيراً في عمليات إعادة البناء الضخمة.
3. الطعوم الصناعية (Synthetic Grafts)
مواد متوافقة حيوياً مصممة لتقليد خصائص العظم الطبيعي، وتوفر بشكل أساسي دعماً موصلاً للعظم.
* المميزات:
* متوفرة بسهولة: بكميات غير محدودة.
* لا يوجد خطر مرضي أو ألم في موقع الأخذ.
* تنوع في الأشكال والأحجام.
* العيوب:
* قدرة بيولوجية محدودة: توفر بشكل أساسي سقالة (موصلة للعظم)، وقد لا تحتوي على عوامل نمو أو خلايا حية.
* لا تصلح للحالات التي تتطلب تحمل أوزان عالية بمفردها.
* أمثلة: فوسفات الكالسيوم، كبريتات الكالسيوم، السيراميك، الزجاج الحيوي.
4. عوامل النمو (Growth Factors)
مثل بروتينات تشكل العظم البشرية المؤتلفة (rhBMP-2, rhBMP-7).
* المميزات:
* محفزات قوية: تحفز بقوة تكوين العظم.
* تجنب ألم موقع الأخذ.
* العيوب:
* مضاعفات محتملة: مثل التورم المفرط أو تكوين عظم خارج المكان المطلوب.
* تكلفة عالية.
* استخدام محدود: تُستخدم في حالات محددة جداً وتحت إشراف دقيق.
اختيار الطعم المناسب وخطة العلاج
يعتمد اختيار نوع الطعم على عوامل عديدة، منها:
* حجم وشكل العيب: هل هو فراغ صغير أم فجوة كبيرة تحتاج لدعم هيكلي؟
* المتطلبات البيولوجية: هل نحتاج لخلايا حية أو عوامل نمو قوية؟
* المتطلبات الميكانيكية: هل سيتعرض الطعم لضغط كبير ويحتاج لقوة هيكلية؟
* الحالة الصحية للمريض: هل يمكن للمريض تحمل عملية أخذ طعم ذاتي؟
في صنعاء، يقوم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، بتقييم كل هذه العوامل بعناية فائقة. يناقش مع مرضاه الخيارات المتاحة، ويوضح لهم مزايا وعيوب كل نوع من الطعوم، ويضع خطة علاجية مخصصة تضمن استخدام أفضل المواد والتقنيات لتحقيق الشفاء الأمثل والعودة الكاملة للوظيفة.
التحضير لعملية ترقيع العظام مع الأستاذ الدكتور محمد هطيف
تعتبر مرحلة التحضير قبل عملية ترقيع العظام ذات أهمية قصوى لضمان نجاح الجراحة وتقليل مخاطر المضاعفات. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تحضيري دقيق وشامل لضمان أفضل النتائج لمرضاه.
1. التقييم الشامل وتخطيط الجراحة
- مراجعة التاريخ الطبي والأدوية: يقوم الدكتور هطيف بمراجعة شاملة للتاريخ الطبي للمريض، بما في ذلك أي أمراض مزمنة (مثل السكري، أمراض القلب، ارتفاع ضغط الدم)، الحساسية، والعمليات الجراحية السابقة. يتم الاستفسار عن جميع الأدوية التي يتناولها المريض، بما في ذلك المكملات الغذ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك