الدليل الشامل لعملية زراعة العظام الدموية الحرة وتطبيقاتها المتقدمة
الخلاصة الطبية
زراعة العظام الدموية الحرة هي إجراء جراحي دقيق يتم فيه نقل نسيج عظمي حي مع الأوعية الدموية المغذية له من منطقة في الجسم إلى أخرى لتعويض الفقد العظمي الكبير. تضمن هذه التقنية التئاماً سريعاً ونمواً طبيعياً للعظم المزروع باستخدام الجراحة الميكروسكوبية.
الخلاصة الطبية السريعة: زراعة العظام الدموية الحرة هي إجراء جراحي دقيق يتم فيه نقل نسيج عظمي حي مع الأوعية الدموية المغذية له من منطقة في الجسم إلى أخرى لتعويض الفقد العظمي الكبير. تضمن هذه التقنية التئاماً سريعاً ونمواً طبيعياً للعظم المزروع باستخدام الجراحة الميكروسكوبية.
مقدمة عن زراعة العظام الدموية الحرة
تعتبر الجراحة التقويمية والترميمية للعظام من أكثر المجالات الطبية تطوراً، وتمثل عملية زراعة العظام الدموية الحرة واحدة من أعظم النقلات النوعية في تاريخ جراحة العظام الحديثة. في الماضي، كان علاج الفجوات العظمية الكبيرة (التي تنتج عن الحوادث الشديدة أو استئصال الأورام) يعتمد بشكل أساسي على الترقيع العظمي التقليدي غير الدموي. كانت تلك الطريقة تعتمد على نقل عظم ميت ليعمل كمجرد "سقالة" أو هيكل، وتنتظر ببطء شديد حتى ينمو عظم المريض داخله، مما كان يعرض المريض لمخاطر عالية مثل نخر العظام، ضعف الهيكل العظمي، والكسور المتكررة أو الالتهابات المزمنة.
اليوم، وبفضل التقدم المذهل في الجراحة الميكروسكوبية، أصبح بإمكان الجراحين نقل قطعة عظمية حية بالكامل، محتفظة بأوعيتها الدموية الدقيقة (الشرايين والأوردة)، وزراعتها في المكان المصاب. هذا يعني أن العظم المزروع يظل حياً منذ اليوم الأول، ويندمج مع الجسم بشكل طبيعي وسريع، مما يوفر حلاً جذرياً ونهائياً للحالات المستعصية التي كانت تنتهي سابقاً ببتر الأطراف.
إن الميزة البيولوجية الأهم لهذه التقنية هي الحفاظ على الخلايا العظمية الحية. وبمجرد إعادة توصيل الأوعية الدموية تحت الميكروسكوب، يستعيد العظم ترويته الدموية فوراً، مما يمنحه قوة ميكانيكية وصلابة لا تتوفر في الترقيع التقليدي. والأكثر إثارة للدهشة هو قدرة هذا العظم المزروع على التضخم والنمو؛ فمع مرور الوقت وبدء المريض في المشي وتحميل الوزن، يمكن لعظمة رفيعة مثل "الشظية" أن تتضخم لتصبح بحجم وقوة عظمة الفخذ أو القصبة.
التشريح ومصادر العظام المانحة
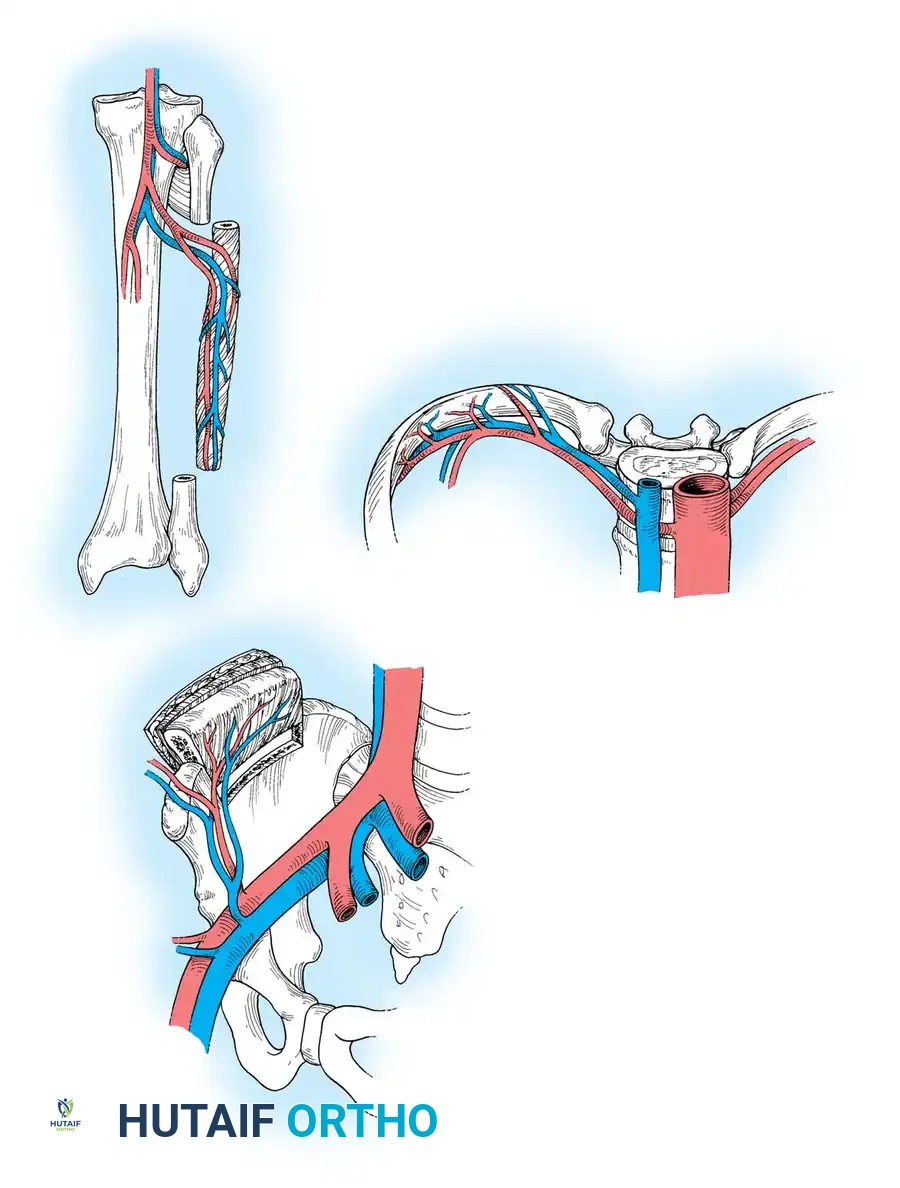
يعتمد اختيار العظم المانح (المنطقة التي سيتم أخذ العظم منها) على احتياجات المنطقة المصابة من حيث الطول، الشكل، والقوة الميكانيكية المطلوبة. يمتلك جسم الإنسان عدة خيارات ممتازة يمكن الاستعانة بها دون التأثير على الوظائف الأساسية للمريض.

عظمة الشظية
تعتبر عظمة الشظية (العظمة الجانبية الرفيعة في الساق) الخيار الذهبي والأكثر استخداماً في عمليات زراعة العظام الدموية الحرة. تتميز الشظية بشكلها الطولي المستقيم وقشرتها العظمية شديدة الصلابة، مما يجعلها مثالية لتعويض الفجوات الكبيرة في العظام الطويلة مثل الفخذ أو الذراع.
يمكن للجراح استخراج قطعة تصل إلى 26 سنتيمتراً من عظمة الشظية مع شريانها والأوردة المرافقة لها. المذهل في الأمر هو أن الإنسان لا يحتاج إلى الجزء الأوسط من عظمة الشظية للمشي، طالما تم الحفاظ على الأجزاء العلوية والسفلية منها لحماية مفصلي الركبة والكاحل.
عظمة الحوض
يتم استخدام العرف الحرقفي (جزء من عظمة الحوض) عندما تكون الفجوة العظمية قصيرة نسبياً (أقل من 6 إلى 8 سم) ولكنها تتطلب حجماً كبيراً وشكلاً منحنياً. توفر عظمة الحوض نسيجاً عظمياً غنياً بالخلايا الإسفنجية والقشرية، وتعتمد على الشريان الحرقفي المنعطف العميق. هذا الخيار مثالي لترميم عظام الفك، أو الكسور غير الملتئمة المعقدة في عظمة العضد، أو ترميم الحوض نفسه.
الضلع
يمكن استخدام أضلاع القفص الصدري كخيار لزراعة العظام الدموية. الضلع عبارة عن عظمة منحنية ومرنة، ويمكن استخراج ما يصل إلى 30 سم منها مع الأوعية الدموية الوربية. غالباً ما يُستخدم الضلع في ترميم عظام الوجه والفكين، أو في إصابات الأطراف العلوية التي تتطلب تغطية مركبة من الجلد والعظم معاً.
الحالات التي تستدعي زراعة العظام الدموية
لا يتم اللجوء إلى هذا الإجراء الجراحي المعقد في حالات الكسور البسيطة، بل هو مخصص للحالات المعقدة التي تفشل فيها الطرق التقليدية. تشمل الدواعي الطبية الرئيسية ما يلي
أولا الفجوات العظمية الكبيرة حيث تتجاوز الفجوة العظمية 6 سنتيمترات، خاصة في الأطراف السفلية، نتيجة حوادث السيارات أو الإصابات البالغة.
ثانيا الأورام العظمية بعد الاستئصال الجراحي الواسع لأورام العظام الأولية (مثل الساركوما العظمية أو ساركوما إيويغ) أو الأورام الحميدة العدوانية، حيث يحتاج المريض لتعويض العظم المفقود لتجنب البتر.
ثالثا الكسور غير الملتئمة المستعصية وهي الحالات التي خضع فيها المريض لعدة عمليات سابقة لترقيع العظام وتثبيتها ولكن دون جدوى، وغالباً ما يصاحبها ضعف شديد في التروية الدموية الموضعية.
رابعا المفصل الكاذب الخلقي في القصبة وهو عيب خلقي نادر يصيب الأطفال ويؤدي إلى انحناء وكسر متكرر في عظمة الساق (القصبة) لا يلتئم بالطرق العادية، وتعتبر زراعة الشظية الدموية هي الحل الأمثل والأكثر نجاحاً له.
خامسا تلف الأنسجة الرخوة والإشعاع في الحالات التي يكون فيها الجلد والعضلات المحيطة بالعظم متضررة بشدة بسبب ندبات قديمة أو علاج إشعاعي سابق، فإن العظم غير الدموي لن ينجو. زراعة العظم الدموي تجلب معها إمداداً دموياً جديداً ينعش المنطقة بأكملها.
| وجه المقارنة | الترقيع العظمي التقليدي | زراعة العظام الدموية الحرة |
|---|---|---|
| التروية الدموية | معدومة (يعتمد على الأنسجة المحيطة) | ممتازة (يتم توصيل الأوعية تحت الميكروسكوب) |
| حجم الفجوة المناسب | أقل من 6 سم | من 6 سم وحتى 26 سم |
| سرعة الالتئام | بطيئة جداً وقد تفشل | سريعة وموثوقة |
| القوة الميكانيكية | ضعيفة في البداية ومعرضة للكسر | قوية من اليوم الأول وقابلة للتضخم |
| التعقيد الجراحي | عملية بسيطة | عملية معقدة تتطلب فريقين جراحيين |
الأعراض والعلامات التحذيرية للفجوات العظمية
المرضى الذين يحتاجون إلى هذا النوع من الجراحات غالباً ما يعانون من تاريخ طبي طويل ومعقد. من أبرز الأعراض والعلامات التي تشير إلى الحاجة لتدخل جراحي متقدم
عدم القدرة التامة على تحميل الوزن على الطرف المصاب لفترات طويلة تمتد لأشهر أو سنوات.
وجود ألم مزمن ومستمر في مكان الكسر القديم أو مكان استئصال الورم.
تشوه واضح في شكل الطرف (قصر ملحوظ أو انحناء غير طبيعي).
وجود جروح مزمنة أو إفرازات مستمرة تدل على وجود التهاب عظمي نقي مزمن يحتاج إلى استئصال جذري للعظم التالف.
تاريخ من العمليات الجراحية المتعددة الفاشلة لتركيب شرائح ومسامير انتهت بكسر الشريحة أو ارتخاء المسامير بسبب عدم التئام العظم.
التشخيص والتحضير قبل الجراحة
النجاح في الجراحة الميكروسكوبية يعتمد بنسبة كبيرة على التخطيط الدقيق قبل دخول غرفة العمليات. يقوم الفريق الطبي بإجراء سلسلة من الفحوصات الشاملة لضمان سلامة المريض ونجاح العملية.
يبدأ التقييم بالتصوير الشعاعي الدقيق. يتم إجراء صور أشعة سينية عالية الدقة لتحديد حجم الفجوة العظمية بدقة. إذا كانت الفجوة بين 6 إلى 10 سم، قد يكون الحوض أو الشظية خيارات مطروحة، أما إذا زادت عن 10 سم، فإن الشظية هي الخيار الأوحد.
الخطوة الأكثر أهمية هي تصوير الأوعية الدموية (CTA أو MRA) لكل من الطرف المانح والطرف المستقبل. هذا الفحص ضروري جداً لرسم خريطة دقيقة للأوعية الدموية، والتأكد من وجود تروية دموية كافية للقدم المانحة بعد أخذ الشريان الشظوي، وكذلك لتحديد الشرايين والأوردة السليمة في المنطقة المصابة والتي سيتم التوصيل بها.

يقوم الجراحون بدمج صور الشظية وأوعيتها الدموية مع صور المنطقة المصابة افتراضياً لتقدير أماكن القص العظمي، وحساب أقطار الأوعية الدموية لضمان تطابقها أثناء التوصيل الميكروسكوبي.
خطوات عملية زراعة العظام الدموية الحرة
تعتبر هذه العملية من الجراحات الكبرى التي تستغرق عدة ساعات (غالباً من 6 إلى 12 ساعة) وتتطلب تنسيقاً عالياً بين فريقين جراحيين يعملان في نفس الوقت؛ فريق لاستخراج العظم المانح، وفريق لتحضير المنطقة المستقبلة.
استخراج العظم المانح
النهج الجانبي هو الأكثر تفضيلاً في العصر الحديث لاستخراج عظمة الشظية، حيث يسمح للمريض بالاستلقاء على ظهره، مما يسهل عمل الفريقين معاً خاصة إذا كانت الإصابة في الطرف العلوي أو الفك.
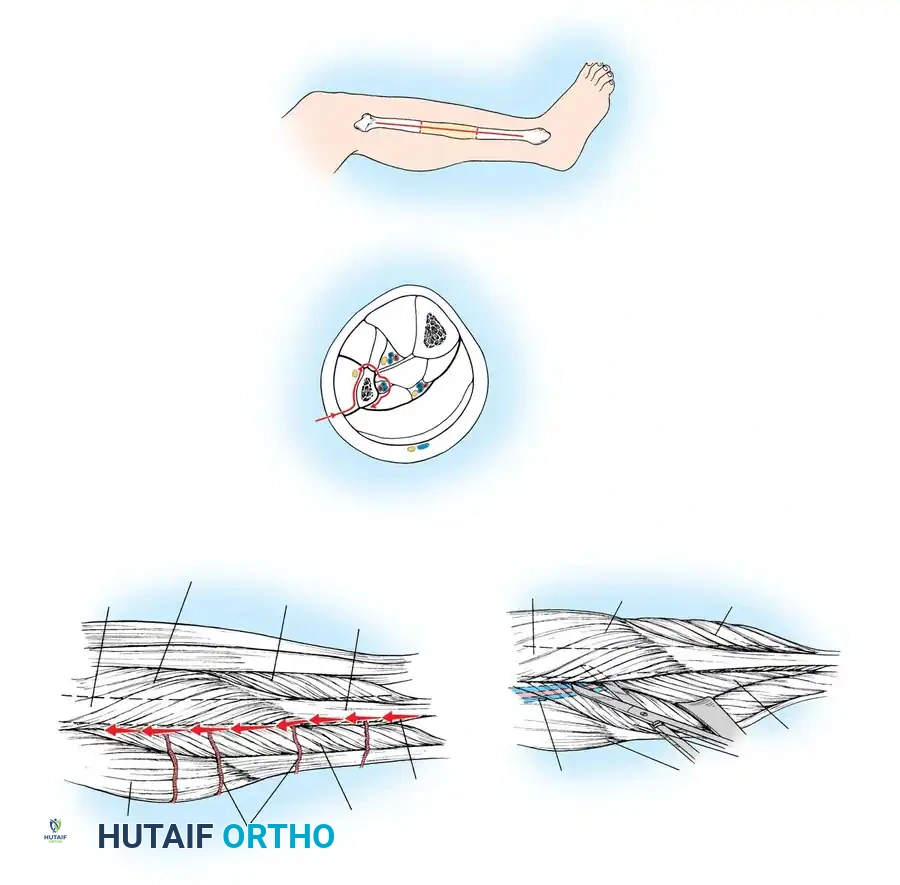
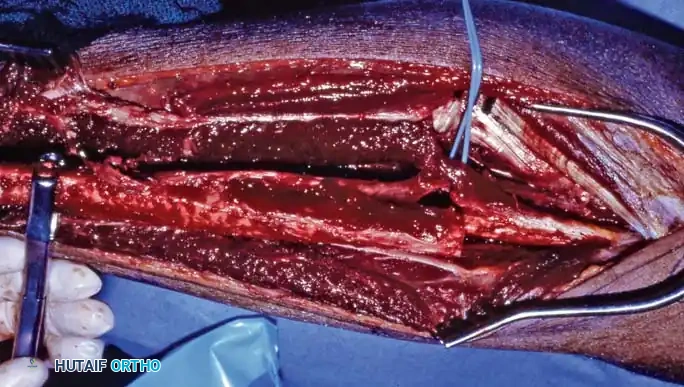
يبدأ الجراح بعمل شق طولي على الجانب الخارجي للساق المانحة. يتم تسليخ الأنسجة بعناية فائقة للوصول إلى العضلات المحيطة بالشظية.
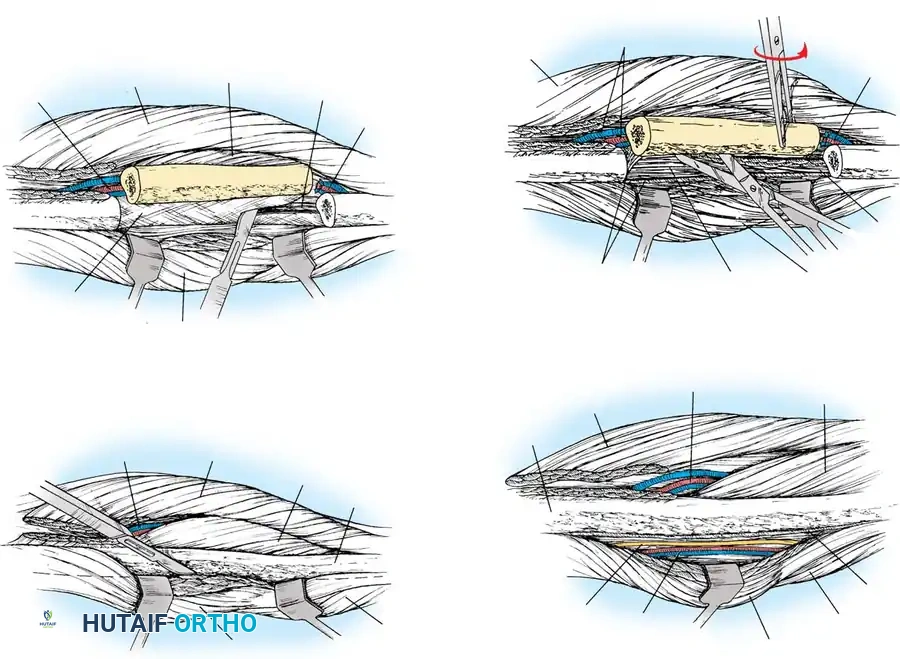
يتم التعرف على العضلات الشظوية الطويلة والقصيرة وإبعادها بلطف للوصول إلى عظمة الشظية والأوعية الدموية العميقة. يجب على الجراح تحديد الشريان والوريد الشظوي بدقة متناهية، وهما اللذان سيوفران الحياة للعظمة بعد نقلها.
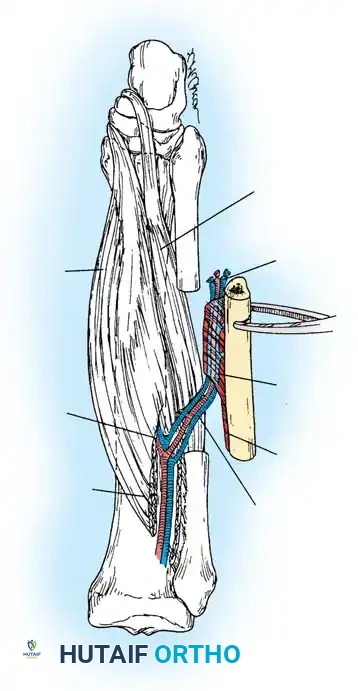
بعد عزل الأوعية الدموية وحماية الأعصاب الهامة (مثل العصب الشظوي السطحي والعميق)، يتم استخدام منشار جراحي دقيق لقص عظمة الشظية من الأعلى والأسفل بالطول المطلوب.
يترك الجراح جزءاً من العضلات متصلاً بالعظمة لحماية الأوعية الدموية الدقيقة المغذية للغشاء العظمي.

بعد القص، يتم فصل العظمة بالكامل مع سويقتها الدموية، مع التأكد من تدفق الدم بشكل ممتاز داخل العظمة قبل قطع الاتصال النهائي.
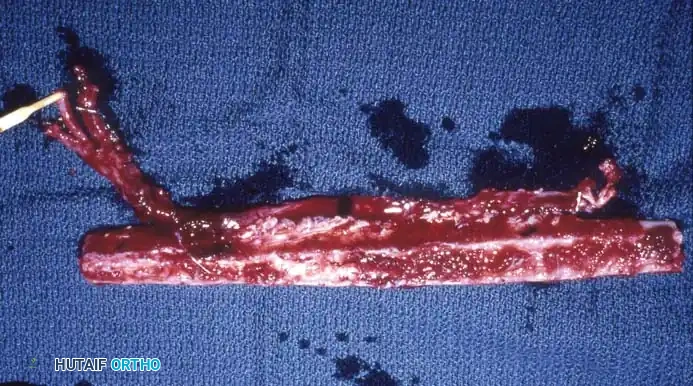
أخيراً، يتم تحضير الأوعية الدموية الدقيقة لتكون جاهزة للتوصيل تحت الميكروسكوب في المنطقة الجديدة.
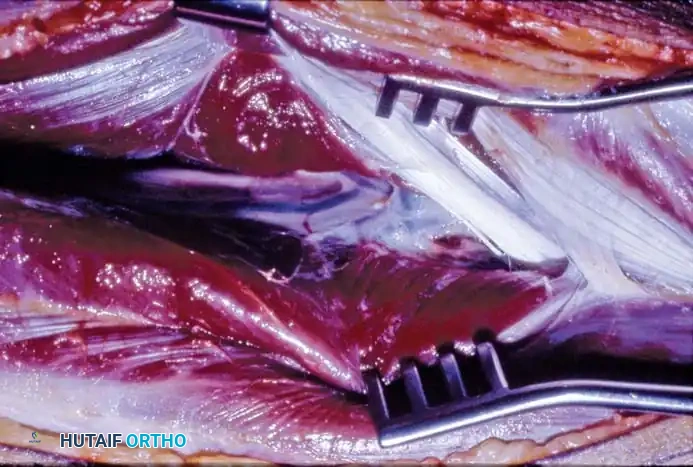
تحضير المنطقة المصابة
في الوقت الذي يتم فيه استخراج الشظية، يقوم الفريق الثاني بتنظيف المنطقة المصابة بشكل جذري. يتم استئصال كل الأنسجة الميتة، العظام المتصلبة، والندبات حتى الوصول إلى أنسجة صحية تنزف دماً نقياً (وهو ما يعرف طبياً بعلامة البابريكا).

يتم أيضاً عزل الشرايين والأوردة المستقبلة في المنطقة المصابة وتجهيزها لاستقبال التروية الدموية الجديدة.
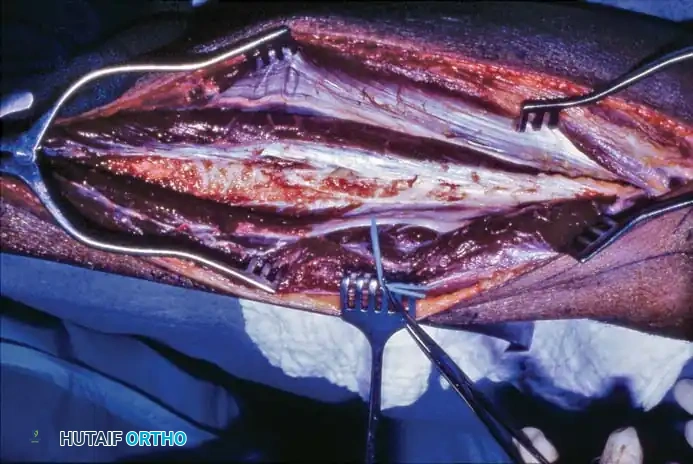
التثبيت والتوصيل الميكروسكوبي
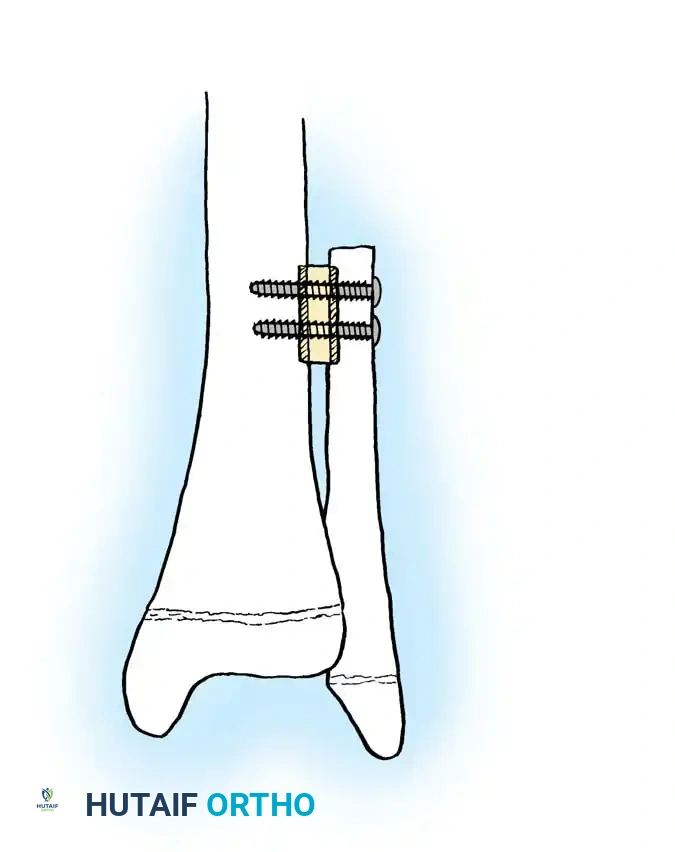
بمجرد نقل عظمة الشظية إلى الفجوة، يتم تثبيتها ميكانيكياً بقوة باستخدام شرائح معدنية ومسامير، أو مسامير نخاعية، أو مثبتات خارجية. التثبيت العظمي الصلب يجب أن يسبق دائماً التوصيل الدموي لحماية الأوعية الدموية الرقيقة من أي شد أو تمزق أثناء تحريك العظام.
بعد التثبيت العظمي، يبدأ العمل الأكثر دقة. باستخدام ميكروسكوب جراحي متطور وخيوط جراحية أرفع من شعرة الإنسان، يقوم جراح الأوعية الدموية الدقيقة بتوصيل شريان ووريد الشظية بالشريان والوريد في المنطقة المصابة. بمجرد إزالة الملاقط، يتدفق الدم فوراً إلى العظمة المزروعة، لتعود إليها الحياة في مكانها الجديد.
التعافي وإعادة التأهيل بعد الجراحة
تتطلب فترة ما بعد الجراحة رعاية طبية حثيثة ومتعددة التخصصات لضمان نجاح العملية واندماج العظم.
في الأيام الأولى، يتم مراقبة حيوية العظم المزروع بدقة، أحياناً باستخدام أجهزة دوبلر صوتية مزروعة لمراقبة تدفق الدم في الأوردة. يتلقى المريض أدوية مسيلة للدم (مثل الهيبارين أو الأسبرين) لمنع تكون الجلطات في الأوعية الدموية الدقيقة التي تم توصيلها.
في الأشهر الأولى، يُمنع المريض تماماً من تحميل الوزن على الطرف المصاب. يستغرق الالتئام الأولي بين العظم المزروع والعظم الأصلي عادة من 3 إلى 6 أشهر، ويتم متابعة ذلك عبر صور الأشعة الدورية.
بمجرد تأكيد الالتئام، تبدأ المرحلة الأهم وهي العلاج الطبيعي والتحميل التدريجي للوزن. هنا تبرز معجزة الجسم البشري وقانون وولف الميكانيكي؛ حيث يؤدي الضغط الميكانيكي المدروس على عظمة الشظية المزروعة إلى تحفيزها للتضخم. على مدار 12 إلى 24 شهراً، سيتغير شكل الشظية الرفيعة لتتوسع قشرتها وتصبح بنفس سماكة وقوة العظمة الأصلية التي حلت محلها (مثل عظمة الفخذ أو القصبة).
المضاعفات المحتملة وكيفية الوقاية منها
رغم نسب النجاح العالية جداً في المراكز المتخصصة، إلا أن هذه الجراحة الكبرى تحمل بعض المخاطر التي يجب أن يكون المريض على دراية بها
تجلط الأوعية الدموية الدقيقة وهو المضاعفة الأكثر خطورة، ويحدث عادة في أول 48 ساعة. إذا توقف تدفق الدم، يجب التدخل الجراحي الطارئ لتنظيف الأوعية وإنقاذ العظمة.
عدم التئام نقاط الاتصال يحدث في نسبة تتراوح بين 15 إلى 20 بالمائة من الحالات، وقد يتطلب تدخلاً جراحياً بسيطاً لاحقاً لوضع ترقيع عظمي إسفنجي إضافي لتحفيز الالتئام.
كسور الإجهاد نظراً لأن الشظية تكون رفيعة في البداية، فإنها معرضة للكسر إذا قام المريض بتحميل الوزن بسرعة كبيرة قبل أن تتضخم العظمة. التزام المريض بتعليمات الطبيب يقي من هذا الخطر.
مضاعفات المنطقة المانحة قد يحدث ضعف مؤقت في حركة إصبع القدم الكبير، أو تنميل موضعي، ولكن مع التقنيات الجراحية الحديثة، تعود وظيفة الساق المانحة إلى طبيعتها في الغالبية العظمى من المرضى.
الأسئلة الشائعة حول زراعة العظام الدموية الحرة
ما هي نسبة نجاح العملية
تعتبر نسبة نجاح عمليات زراعة العظام الدموية الحرة، خاصة نقل الشظية، مرتفعة جداً وتتجاوز 85 إلى 90 بالمائة في المراكز الطبية المتخصصة التي تمتلك فرقاً جراحية ذات خبرة عالية في الجراحة الميكروسكوبية. النجاح يعتمد بشكل كبير على الالتزام بتعليمات ما بعد الجراحة والمتابعة الدقيقة.
هل يؤثر أخذ عظمة الشظية على المشي
لا، أخذ الجزء الأوسط من عظمة الشظية لا يؤثر على قدرتك على المشي أو ممارسة حياتك الطبيعية مستقبلاً. يقوم الجراح بترك الجزء العلوي لحماية الركبة والجزء السفلي لحماية الكاحل، وعظمة القصبة المجاورة هي التي تتحمل 90 بالمائة من وزن الجسم، لذا فإن الساق المانحة تستعيد قوتها ووظيفتها بالكامل بعد فترة التأهيل.
متى يمكنني العودة للمشي الطبيعي
العودة للمشي الطبيعي هي عملية تدريجية. في الأشهر الثلاثة إلى الستة الأولى، ستحتاج إلى استخدام عكازات دون تحميل الوزن. بعد ظهور علامات الالتئام في الأشعة، سيسمح لك الطبيب بتحميل الوزن تدريجياً. العودة الكاملة للمشي الطبيعي بدون مساعدات قد تستغرق من سنة إلى سنتين حتى تتضخم العظمة المزروعة وتكتسب القوة الكافية.
هل العملية مؤلمة
بما أنها جراحة كبرى، فمن الطبيعي الشعور بالألم في الأيام الأولى بعد العملية في كل من المنطقة المانحة والمستقبلة. ومع ذلك، يتم السيطرة على هذا الألم بفعالية عالية باستخدام مسكنات الألم القوية والأدوية الوريدية تحت إشراف أطباء التخدير وإدارة الألم، ويتلاشى الألم تدريجياً مع التئام الجروح.
ما الفرق بين الزراعة الدموية والتقليدية
الفرق الجوهري هو الحياة. في الزراعة التقليدية، يتم نقل عظم ميت بدون أوعية دموية، ويستغرق وقتاً طويلاً جداً ليندمج وقد يفشل في الفجوات الكبيرة. أما الزراعة الدموية الحرة، فتنقل العظم مع شرايينه وأوردته ليظل حياً، مما يضمن التئاماً أسرع، مقاومة أعلى للالتهابات، وقدرة فريدة على النمو والتضخم بمرور الوقت.
هل يمكن إجراء العملية للأطفال
نعم، بل إنها تعتبر الخيار العلاجي الأول والمنقذ للأطراف في بعض أمراض الأطفال المستعصية مثل المفصل الكاذب الخلقي في القصبة أو بعد استئصال أورام العظام. العظام الدموية المزروعة في الأطفال تتميز بقدرة مذهلة على النمو والتكيف مع نمو الطفل، مع اتخاذ احتياطات جراحية خاصة لحماية مراكز النمو.
كم تستغرق العملية الجراحية
تتراوح مدة العملية عادة بين 6 إلى 12 ساعة، وذلك حسب تعقيد الحالة ومكان الإصابة. السبب في طول المدة هو الحاجة إلى فريقين جراحيين، والدقة المتناهية المطلوبة في استخراج العظم، تثبيته، ثم إجراء التوصيل الدموي الدقيق تحت الميكروسكوب الجراحي.
ما هي علامات فشل الزراعة
أهم علامة تحذيرية مبكرة هي التغير المفاجئ في لون الجلد أو درجة حرارته (إذا تم نقل رقعة جلدية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك