إتقان زراعة العظم من حرقفة الحوض: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
زراعة العظم من حرقفة الحوض هي إجراء جراحي حيوي يستخدم عظم المريض الذاتي لتعزيز دمج الفقرات. يضمن الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الواسعة، تنفيذ هذا الإجراء بدقة متناهية، مما يقلل المضاعفات ويسرع التعافي، موفراً أفضل النتائج لمرضى العمود الفقري.
الخلاصة الطبية السريعة: المعيار الذهبي في زراعة العظام
زراعة العظم من حرقفة الحوض هي إجراء جراحي حيوي ومتقدم يُستخدم لاستخراج نسيج عظمي من جسم المريض نفسه (الطعم الذاتي) بهدف إعادة زراعته في منطقة أخرى تحتاج إلى الالتئام، وخاصة لتعزيز دمج الفقرات في جراحات العمود الفقري أو لعلاج الكسور غير الملتئمة. يُعتبر هذا الإجراء "المعيار الذهبي" عالمياً لأن العظم المأخوذ من المريض يحتوي على خلايا حية وعوامل نمو طبيعية لا توجد في أي بديل صناعي.
يضمن الأستاذ الدكتور محمد هطيف في العاصمة اليمنية صنعاء، بخبرته الجراحية الواسعة التي تتجاوز العقدين، تنفيذ هذا الإجراء الدقيق بأعلى مستويات الاحترافية. من خلال استخدام تقنيات الجراحة الميكروسكوبية والتدخل المحدود، يحرص البروفيسور هطيف على تقليل الألم والمضاعفات وتخفيف حدة الندبات، مما يسرع من عملية التعافي ويوفر أفضل النتائج الوظيفية والحركية لمرضى العمود الفقري والعظام.

مقدمة شاملة: فهم زراعة العظم من حرقفة الحوض وأهميتها البالغة
تُعد جراحات العظام والعمود الفقري من أكثر التخصصات الطبية تعقيداً، حيث تتطلب دقة متناهية وفهماً عميقاً للبيولوجيا الحيوية لجسم الإنسان. تُعد زراعة العظم الذاتي (Autogenous Bone Grafting)، وخاصة تلك التي تُؤخذ من منطقة حرقفة الحوض (Iliac Crest)، حجر الزاوية والأساس المتين في العديد من هذه الجراحات المعقدة.
عندما يواجه المريض مشاكل مثل انزلاق غضروفي شديد، أو عدم استقرار في العمود الفقري، أو تشوهات مثل الجنف، أو كسور معقدة لم تلتئم بالطرق التقليدية، يلجأ الجراحون إلى عملية تُسمى "دمج الفقرات" (Spinal Fusion). هذه العملية تهدف إلى ربط فقرتين أو أكثر معًا بشكل دائم لوقف الحركة المؤلمة بينها. ولتحقيق هذا الدمج بنجاح، يحتاج الجسم إلى "جسر عظمي" يربط بين هذه الفقرات. هنا يبرز دور الطعم العظمي الذاتي كأفضل خيار طبي متاح.
لماذا يُعتبر العظم المأخوذ من جسم المريض هو الأفضل؟ ببساطة، لأنه عظم حي ينبض بالحياة، يأتي من بيئة الجسم نفسه، وبالتالي لا يرفضه جهاز المناعة. يحتوي هذا العظم على ثلاثية النجاح: خلايا حية قادرة على بناء عظم جديد، بروتينات وعوامل نمو تحفز الالتئام، وهيكل طبيعي يسمح بنمو الأوعية الدموية والخلايا الجديدة. لا يمكن لأي طعم عظمي من متبرع (Allograft) أو مواد صناعية (Synthetics) أن تضاهي هذه الخصائص المجتمعة.
في هذا الدليل الطبي المرجعي والشامل، سنتعمق في كل تفصيلة تتعلق بزراعة العظم من حرقفة الحوض. سنأخذكم في رحلة علمية وطبية تبدأ من فهم التشريح المعقد للحوض، مروراً بالتحضير النفسي والجسدي للعملية، ووصولاً إلى الخطوات الجراحية الدقيقة داخل غرفة العمليات، وانتهاءً ببرنامج إعادة التأهيل الشامل. نهدف من خلال هذا المحتوى إلى تبديد أي مخاوف قد تساور المريض، وتزويده بالمعرفة الكاملة التي تمكنه من اتخاذ قرارات صحية سليمة.
الأستاذ الدكتور محمد هطيف: قمة التميز الطبي في جراحة العظام في اليمن
عندما يتعلق الأمر بجراحات العمود الفقري وزراعة العظام، فإن اختيار الجراح هو القرار الأهم الذي يحدد مسار نجاح العملية ومستقبل المريض الحركي. يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة ومرجع طبي أول في هذا المجال في صنعاء واليمن بأكمله.
يتمتع البروفيسور محمد هطيف بمكانة علمية وطبية مرموقة، فهو:
* أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء: مما يعكس عمق معرفته الأكاديمية ومواكبته لأحدث الأبحاث العلمية العالمية.
* خبرة تتجاوز 20 عاماً: أجرى خلالها آلاف العمليات الجراحية الناجحة والمعقدة، مما أكسبه مهارة يدوية استثنائية وقدرة على التعامل مع أصعب الحالات.
* رائد التقنيات الحديثة: يُعد الدكتور هطيف من أوائل من أدخل وطبق تقنيات الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K (Arthroscopy 4K)، وجراحات المفاصل الصناعية المتقدمة (Arthroplasty) في اليمن.
* الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بصرامته في تطبيق معايير الأمانة الطبية؛ فهو لا ينصح بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لحالة المريض، بعد استنفاد كافة سبل العلاج التحفظي.
إن إجراء عملية زراعة العظم من حرقفة الحوض تحت إشراف البروفيسور هطيف يعني أن المريض بين أيدٍ أمينة، تستخدم أحدث التقنيات لضمان استخراج الطعم بأقل قدر من التدخل، مما يقلل من آلام ما بعد الجراحة ويضمن التئاماً سريعاً ومثالياُ.
التشريح السريري الدقيق: فهم منطقة الحوض وأهميتها كبنك للعظام
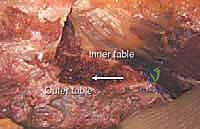
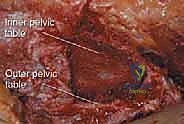
لفهم كيف ولماذا نأخذ العظم من الحوض، يجب أن نلقي نظرة عميقة على التشريح السريري لهذه المنطقة الحيوية. تُعد حرقفة الحوض (Iliac Crest) الحافة العلوية لعظم الحرقفة، وهي أكبر عظام الحوض. تتميز هذه المنطقة بأنها غنية جداً بالعظم الإسفنجي (Cancellous Bone) المليء بنخاع العظم والخلايا الجذعية، بالإضافة إلى طبقة خارجية صلبة من العظم القشري (Cortical Bone).
يمكن للجراح أخذ الطعم العظمي من جزأين رئيسيين في الحرقفة، ويتم اختيار الموقع بناءً على وضعية المريض أثناء الجراحة (على بطنه أم على ظهره) ونوع وكمية العظم المطلوب:
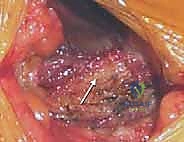
1. التشريح الأمامي لحرقفة الحوض (Anterior Iliac Crest)
يُفضل استخدام الجزء الأمامي عندما يكون المريض مستلقياً على ظهره (Supine)، وغالباً ما يُستخدم للحصول على طعم عظمي هيكلي ثلاثي القشرة (Tricortical Structural Graft)، والذي يُستخدم بكثرة في دمج الفقرات العنقية من الأمام، أو في جراحات الوجه والفكين، أو الحالات التي تتطلب دعامة هيكلية قوية لا تتحمل وزناً هائلاً.
- المعالم العظمية الرئيسية: النقطة البارزة والأكثر وضوحاً في هذه المنطقة هي الشوكة الحرقفية الأمامية العلوية (ASIS). على بعد حوالي 2 إلى 3 سنتيمترات خلف هذه الشوكة، يوجد بروز يُسمى الحديبة الحرقفية (Iliac Tubercle). هذه الحديبة هي الجزء الأكثر سمكاً واتساعاً في الحرقفة الأمامية، وتُعد الهدف الأساسي والآمن لأخذ الطعم العظمي الهيكلي.
- المخاطر العصبية والوعائية الدقيقة: الجراحة في هذه المنطقة تتطلب معرفة دقيقة بمسار الأعصاب لتجنب إصابتها:
- العصب الجلدي الفخذي الوحشي (Lateral Femoral Cutaneous Nerve - LFCN): هذا العصب مسؤول عن الإحساس في الجزء الخارجي من الفخذ. يمر عادةً في الناحية الداخلية (الإنسية) للشوكة الحرقفية الأمامية العلوية. ومع ذلك، في بعض المرضى، قد يختلف مساره ويمر فوق الشوكة أو في الناحية الخارجية (الوحشية). إذا تعرض هذا العصب للإصابة أو التمدد أثناء الجراحة، فقد يُصاب المريض بحالة مزعجة تُعرف باسم ألم الفخذ المذلي (Meralgia Paresthetica)، والتي تتميز بشعور بالخدر، الوخز، أو ألم حارق يشبه الكهرباء على طول الجزء الخارجي من الفخذ.
- العصب الحرقفي الإربي (Ilioinguinal Nerve) والعصب الحرقفي الخثلي (Iliohypogastric Nerve): هذه الأعصاب تمر عبر عضلات جدار البطن. عند سحب عضلات البطن بقوة للوصول إلى الحافة الداخلية للحوض، قد تتعرض هذه الأعصاب للضغط، مما يسبب ألماً ينتشر نحو منطقة الفخذ الداخلية والأعضاء التناسلية.
- العضلات الملتصقة: منطقة الحرقفة الأمامية هي نقطة ارتكاز للعديد من العضلات الهامة. من الخارج تنشأ العضلة الموترة للفافة العريضة (Tensor Fascia Latae) والعضلات الألوية (Gluteus muscles). ومن الداخل تلتصق العضلة الحرقفية (Iliacus). يجب فصل هذه العضلات بحذر شديد لتقليل النزيف والألم بعد العملية.
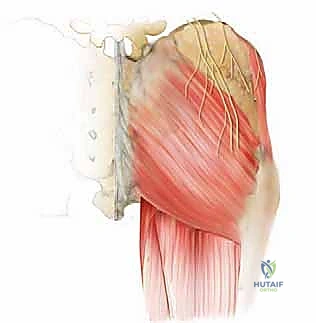
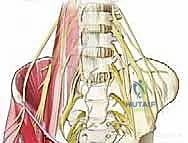
2. التشريح الخلفي لحرقفة الحوض (Posterior Iliac Crest)
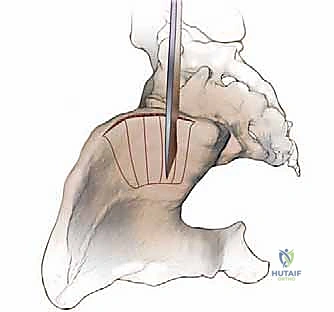
يُعد الجزء الخلفي من الحرقفة هو الموقع الأكثر شيوعاً واستخداماً لأخذ الطعوم العظمية، خاصة في جراحات دمج الفقرات القطنية والصدرية حيث يكون المريض مستلقياً على بطنه (Prone). يتميز هذا الموقع بأنه يوفر كميات هائلة من العظم الإسفنجي عالي الجودة، بالإضافة إلى إمكانية أخذ طعوم قشرية كبيرة.
- المعالم العظمية الرئيسية: النقطة البارزة هنا هي الشوكة الحرقفية الخلفية العلوية (PSIS)، والتي تظهر غالباً كغمازة أسفل الظهر فوق الأرداف. المنطقة الممتدة للأمام وللخارج من هذه الشوكة هي بنك عظمي ممتاز.
- المخاطر العصبية والوعائية الدقيقة:
- الأعصاب الألوية العلوية (Superior Cluneal Nerves): هذه الأعصاب مسؤولة عن الإحساس في الجلد فوق الأرداف. تعبر هذه الأعصاب حافة الحوض على مسافة تتراوح بين 6 إلى 8 سنتيمترات بعيداً عن خط الوسط لجسم الإنسان. لتجنب قطع هذه الأعصاب (والذي يسبب تنميلاً مزمناً أو ألماً عصبياً في الأرداف)، يحرص الأستاذ الدكتور محمد هطيف على ألا يتجاوز الشق الجراحي واستخراج العظم مسافة 8 سم من الشوكة الحرقفية الخلفية العلوية.
- الثقبة الوركية الكبرى (Greater Sciatic Notch): تقع أسفل الشوكة الحرقفية الخلفية. يمر عبرها العصب الوركي (Sciatic Nerve) والشريان الألوي العلوي (Superior Gluteal Artery). النزول بعمق كبير أثناء أخذ العظم قد يهدد هذه الهياكل الحيوية، مما قد يسبب نزيفاً حاداً يصعب السيطرة عليه أو إصابة عصبية كارثية. لذلك، يتم أخذ العظم دائماً من المنطقة العلوية الآمنة.
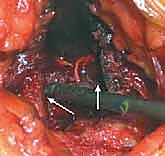
البيولوجيا الحيوية: لماذا الطعم الذاتي هو الخيار الذهبي؟
لفهم أهمية هذا الإجراء، يجب أن نغوص في عالم الخلايا والأحياء الدقيقة. عندما نزرع العظم المأخوذ من الحوض في العمود الفقري، فإنه لا يعمل كمجرد حجر بناء، بل يعمل كمصنع حيوي متكامل. يمتلك الطعم العظمي الذاتي ثلاث خصائص بيولوجية فريدة لا تتوفر مجتمعة في أي بديل آخر:
- الخصائص المحفزة لتكوين العظم (Osteoinduction): يحتوي العظم الذاتي على بروتينات خاصة تُعرف باسم "البروتينات المكونة للعظم" (Bone Morphogenetic Proteins - BMPs) وعوامل نمو أخرى. هذه المواد الكيميائية تعمل كإشارات ترسل رسائل للخلايا الجذعية الموجودة في المنطقة المستقبلة (مثل العمود الفقري)، وتأمرها بالتحول والتخصص لتصبح خلايا عظمية جديدة (Osteoblasts).
- الخصائص الموصلة للعظم (Osteoconduction): يوفر العظم المأخوذ سقالة طبيعية، أو هيكلاً شبكياً ثلاثي الأبعاد يشبه الإسفنج. هذا الهيكل يسمح للأوعية الدموية الدقيقة بالنمو داخله، ويسمح للخلايا العظمية الجديدة بالتسلق عليه والانتشار لملء الفراغات وبناء جسر صلب بين الفقرات.
- الخصائص المكونة للعظم (Osteogenesis): هذه هي الميزة الحصرية للطعم الذاتي. نظراً لأن العظم يؤخذ من المريض ويُزرع فوراً في نفس العملية، فإنه ينقل معه خلايا عظمية حية (Osteoblasts و Osteocytes) وخلايا جذعية نشطة. هذه الخلايا تبدأ فوراً في إنتاج نسيج عظمي جديد بمجرد زراعتها، مما يسرع عملية الدمج بشكل كبير.
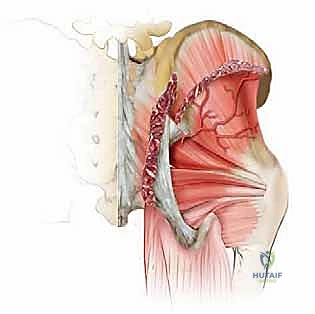
جدول مقارنة: أنواع الطعوم العظمية المستخدمة في الجراحة
لتوضيح الفروق الجوهرية، يقدم الأستاذ الدكتور محمد هطيف هذا الجدول المقارن الذي يوضح لماذا يُفضل الطعم الذاتي:
| وجه المقارنة | الطعم العظمي الذاتي (Autograft) | الطعم من متبرع (Allograft) | البدائل الصناعية (Synthetics/BMPs) |
|---|---|---|---|
| المصدر | جسم المريض نفسه (عادة حرقفة الحوض) | بنك العظام (من شخص متوفى) | مواد مصنعة معملياً (سيراميك، فوسفات الكالسيوم) |
| تكوين العظم (Osteogenesis) | ممتاز (يحتوي خلايا حية) | معدوم (الخلايا ميتة بسبب التعقيم) | معدوم |
| تحفيز العظم (Osteoinduction) | ممتاز (يحتوي عوامل نمو طبيعية) | ضعيف جداً | يعتمد على النوع (جيد إذا أضيف له BMP مصنع) |
| توصيل العظم (Osteoconduction) | ممتاز (هيكل طبيعي) | ممتاز (هيكل طبيعي) | جيد إلى ممتاز |
| خطر انتقال الأمراض | معدوم (لا يوجد خطر) | ضئيل جداً (بسبب التعقيم الإشعاعي) | معدوم |
| خطر الرفض المناعي | معدوم (تطابق 100%) | موجود بنسبة ضئيلة | معدوم |
| التكلفة المادية | تكلفة الجراحة فقط | مرتفعة (تكلفة شراء العظم) | مرتفعة جداً (خاصة البروتينات المصنعة BMPs) |
| موقع جراحي إضافي | نعم (يتطلب شقاً في الحوض) | لا | لا |
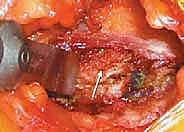
دواعي ومسببات الحاجة لزراعة العظم من الحوض
لا يتم اتخاذ قرار أخذ طعم عظمي من الحوض إلا في حالات طبية محددة تتطلب التئاماً عظمياً قوياً وموثوقاً. تشمل أبرز هذه الحالات التي يعالجها الأستاذ الدكتور محمد هطيف في عيادته بصنعاء:
- جراحات دمج الفقرات (Spinal Fusion): وهي السبب الأكثر شيوعاً. سواء كان الدمج في الفقرات العنقية (الرقبة) أو القطنية (أسفل الظهر)، لعلاج حالات مثل الانزلاق الغضروفي المتقدم، التضيق الشوكي، الانزلاق الفقري (Spondylolisthesis)، أو تشوهات العمود الفقري مثل الجنف (Scoliosis).
- علاج الكسور غير الملتئمة (Non-union / Pseudoarthrosis): في بعض الأحيان، يفشل الكسر في الالتئام رغم مرور أشهر على الإصابة وتثبيته بالشرائح والمسامير. في هذه الحالة، يكون العظم قد فقد قدرته البيولوجية على التجدد. يتم استخدام الطعم الذاتي من الحوض لتنشيط المنطقة وتوفير الخلايا اللازمة لتحفيز الالتئام.
- إصلاح العيوب العظمية الكبيرة: نتيجة التعرض لحوادث السيارات أو السقوط من ارتفاع التي تؤدي إلى تهشم العظم وفقدان أجزاء منه.
- بعد استئصال أورام العظام أو التكيسات العظمية: حيث يترك استئصال الورم تجويفاً كبيراً في العظم يجب ملؤه بعظم سليم لضمان عدم كسر العظم لاحقاً.
- جراحات المفاصل الصناعية المعقدة: خاصة في عمليات المراجعة (Revision Arthroplasty) عندما يكون هناك تآكل شديد في العظم المحيط بالمفصل القديم.
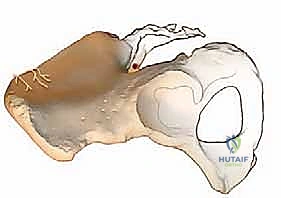
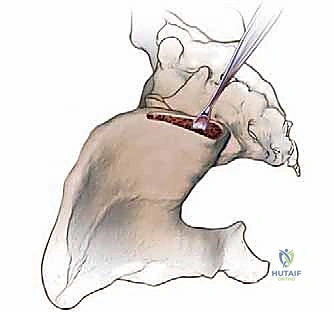
التحضير للعملية الجراحية: خطوات نحو نجاح مؤكد
النجاح في صالة العمليات يبدأ من التجهيز الدقيق في العيادة. يولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً بمرحلة التقييم والتحضير، والتي تشمل:
- التقييم السريري الشامل: فحص المريض بدقة، مراجعة التاريخ المرضي، التأكد من عدم وجود أمراض تمنع التئام الجروح (مثل السكري غير المنتظم).
- التصوير الطبي المتقدم: طلب أشعة سينية (X-rays)، وتصوير بالرنين المغناطيسي (MRI)، وأحياناً تصوير مقطعي (CT Scan) لتقييم كثافة العظم في الحوض وتحديد الموقع الأمثل لأخذ الطعم بدقة مليمترية.
- الفحوصات المخبرية: فحوصات الدم الشاملة، وظائف الكلى والكبد، ومستوى الكالسيوم وفيتامين د، لضمان جاهزية الجسم للعملية.
- تعديل الأدوية: إيقاف الأدوية المسيلة للدم (مثل الأسبرين أو الوارفارين) قبل الجراحة بأيام لتجنب النزيف، وكذلك إيقاف مضادات الالتهاب غير الستيرويدية (NSAIDs) لأنها قد تعيق عملية التئام العظم لاحقاً.
- الإقلاع الحتمي عن التدخين: يُشدد البروفيسور هطيف بصرامة على ضرورة التوقف عن التدخين بكافة أشكاله قبل العملية بأسابيع وبعدها بأشهر. النيكوتين يقلص الأوعية الدموية ويمنع وصول الأكسجين والغذاء للعظم المزروع، مما يرفع نسبة فشل دمج الفقرات إلى مستويات خطيرة.
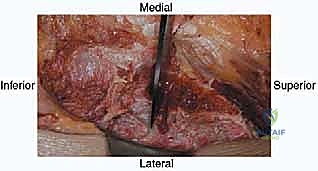
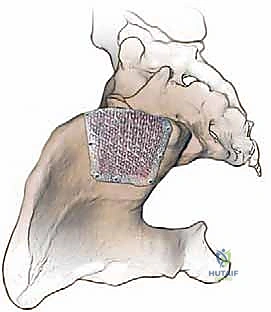
الخطوات الجراحية التفصيلية لأخذ الطعم العظمي: دقة متناهية
تُجرى هذه العملية تحت التخدير العام. وتختلف الخطوات بناءً على ما إذا كان الطعم سيؤخذ من الجزء الأمامي أو الخلفي للحوض. سنستعرض هنا الخطوات القياسية التي يتبعها الأستاذ الدكتور محمد هطيف لضمان أعلى درجات الأمان واستخراج أفضل جودة من العظم.
أولاً: التخطيط وتحديد موقع الشق الجراحي
يتم تحديد المعالم العظمية (مثل الشوكة الحرقفية) بدقة باستخدام الجس. يتم رسم خط الشق الجراحي بحيث يكون تجميلياً قدر الإمكان، وغالباً ما يُخفى في خطوط الجلد الطبيعية أو تحت خط الملابس الداخلية. في الحوض الخلفي، يتم التأكد
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك