وداعاً لآلام المفاصل: فهم وعلاج الاعتلال المفصلي العصبي والتهاباتها
الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول وداعاً لآلام المفاصل: فهم وعلاج الاعتلال المفصلي العصبي والتهاباتها؟ اكتشف: آلام المفاصل.. دليلك الشامل لعلاج التهاب المفاصل! التهاب المفاصل هو حالة تتسبب في ألم وتلف المفاصل، أبرزها الفصال العظمي الناتج عن تآكل الغضروف التدريجي بفعل الوراثة أو الحمل الزائد. كما يشمل الاعتلال المفصلي العصبي. يعتمد العلاج على شدة الحالة، ويشمل العلاج الطبيعي، الأدوية، أو التدخل الجراحي لاستعادة الوظيفة وتخفيف الألم.
وداعاً لآلام المفاصل: فهم شامل وعلاج متقدم للاعتلال المفصلي العصبي والفصال العظمي باليمن على يد الأستاذ الدكتور محمد هطيف
تعد آلام المفاصل من أكثر الشكاوى الصحية انتشاراً في العالم، فهي تؤثر بشكل مباشر على جودة حياة الملايين، وتحد من قدرتهم على ممارسة الأنشطة اليومية البسيطة. تتنوع أسباب هذه الآلام، وتتراوح بين الحالات الالتهابية مثل التهاب المفاصل الروماتويدي، والاعتلالات التنكسية مثل الفصال العظمي، وصولاً إلى الاعتلال المفصلي العصبي الذي ينجم عن تلف في الأعصاب الحسية المسؤولة عن تغذية المفصل. في اليمن، حيث تزداد الحاجة إلى الخبرات الطبية المتخصصة، يبرز اسم الأستاذ الدكتور محمد هطيف ، كقامة علمية وطبية رائدة، متخصصاً في جراحة العظام والعمود الفقري والمفاصل والكتف. بصفته أستاذًا في جامعة صنعاء ويتمتع بخبرة تتجاوز 20 عامًا، يقدم الدكتور هطيف أحدث التقنيات العلاجية والجراحية مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بتقنية 4K، وجراحات استبدال المفاصل (Arthroplasty)، مع التزام تام بالصدق الطبي وتقديم أفضل رعاية ممكنة لمرضاه.
يهدف هذا المقال إلى تقديم نظرة شاملة ومتعمقة حول الفصال العظمي، وهو أحد أبرز أسباب آلام المفاصل، مع تسليط الضوء على الأسباب، الأعراض، التشخيص، وخيارات العلاج المتاحة، مؤكدين على الدور المحوري لخبرة الدكتور هطيف في مساعدة المرضى على استعادة حركتهم والتخلص من الألم.
التهاب المفاصل: فهم شامل لأمراض العظام والمفاصل
يشير مصطلح "التهاب المفاصل" إلى مجموعة واسعة من الحالات التي تسبب الألم، التورم، والتيبس في واحد أو أكثر من المفاصل. تتجاوز هذه المجموعة مائة نوع مختلف، ولكل منها خصائصه وأسبابه الفريدة. من أبرز هذه الأنواع الفصال العظمي، وهو ما سيتم التركيز عليه في هذا المقال، بالإضافة إلى الإشارة إلى الاعتلال المفصلي العصبي الذي يتطلب فهمًا خاصًا.
الفصال العظمي (Osteoarthritis): الآفة الصامتة التي تنهش الغضروف
الفصال العظمي، أو ما يعرف بالتهاب المفاصل التنكسي، هو أكثر أنواع التهاب المفاصل شيوعًا ويصيب ملايين الأشخاص حول العالم. يتميز هذا المرض بفقدان تدريجي في بنية ووظيفة الغضروف المفصلي، وهو النسيج المرن الذي يغطي نهايات العظام داخل المفصل. يعمل الغضروف كوسادة تمتص الصدمات وتسمح بحركة سلسة وغير مؤلمة للمفصل. عندما يتآكل الغضروف، تحتك العظام ببعضها البعض مباشرة، مما يسبب الألم، التيبس، والحد من الحركة.
التشريح الوظيفي للمفصل: فهم بنية المفاصل الصحية
لتقدير حجم المشكلة التي يسببها الفصال العظمي، من الضروري فهم كيفية عمل المفصل السليم:
- الغضروف المفصلي (Articular Cartilage): هو نسيج أبيض، أملس، ومرن يغطي أطراف العظام في المفصل. وظيفته الأساسية تقليل الاحتكاك بين العظام وتخفيف الصدمات أثناء الحركة، مما يسمح بحركة سلسة وانسيابية. يتكون بشكل أساسي من الماء والكولاجين والبروتيوغليكان.
- العظام تحت الغضروف (Subchondral Bone): هي الطبقة العظمية الموجودة مباشرة تحت الغضروف. تلعب دورًا حيويًا في دعم الغضروف وتغذيته، وتتأثر بشكل كبير في حالات الفصال العظمي.
- الغشاء الزلالي (Synovial Membrane) والسائل الزلالي (Synovial Fluid): يحيط الغشاء الزلالي بالمفصل ويفرز السائل الزلالي، وهو سائل لزج يشحم المفصل ويغذي الغضروف، كما يساعد في امتصاص الصدمات.
- محفظة المفصل (Joint Capsule): هي كيس ليفي قوي يحيط بالمفصل، ويوفر الاستقرار والدعم.
- الأربطة (Ligaments): هي أشرطة قوية من النسيج الضام تربط العظام ببعضها البعض، وتوفر الاستقرار للمفصل وتمنع الحركة المفرطة.
- الأوتار (Tendons) والعضلات (Muscles): تحيط بالمفصل وتعمل معاً لتحريكه وتوفير القوة والدعم.
عندما يبدأ الغضروف في التآكل، تتأثر جميع هذه المكونات تدريجياً، مما يؤدي إلى تطور الفصال العظمي.
أسباب وعوامل خطر الفصال العظمي: من الوراثة إلى نمط الحياة
قد يكون الفصال العظمي أوليًا (مجهول السبب) ، أي يحدث بدون سبب واضح ومحدد، أو ثانويًا نتيجة لعوامل مختلفة. غالبًا ما يكون مزيجًا من عدة عوامل تؤدي إلى تطور المرض. تتضمن هذه العوامل:
1. الفصال العظمي الأولي (Primary Osteoarthritis)
يحدث هذا النوع دون سبب معروف أو إصابة سابقة، ويُعتقد أنه ناتج عن مجموعة معقدة من العوامل الوراثية والعمر وعوامل نمط الحياة التي تؤدي إلى تدهور الغضروف بمرور الوقت. يصيب عادةً المفاصل التي تحمل الوزن مثل الركبتين والوركين، وكذلك مفاصل اليدين والعمود الفقري.
2. الفصال العظمي الثانوي (Secondary Osteoarthritis)
ينتج هذا النوع عن عوامل محددة ومعروفة تسرّع من تآكل الغضروف وتدهور المفصل، وتشمل:
-
العوامل الوراثية والجنس:
- الوراثة: تلعب الوراثة دورًا كبيرًا في بعض الحالات، خاصة تلك المتعلقة بعيوب في الكولاجين من النوع الثاني (Col2) الذي يشكل جزءاً أساسياً من الغضروف، أو في الجينات المسؤولة عن صيانة الغضروف. قد يفسر التاريخ العائلي للمرض سبب إصابة بعض الأفراد في سن مبكرة أو بشكل أكثر شدة.
- الجنس: غالبًا ما تصاب النساء بالفصال العظمي أكثر من الرجال، خاصة بعد انقطاع الطمث، مما يشير إلى دور محتمل للتغيرات الهرمونية.
-
الحمل الزائد والجهد الميكانيكي:
- زيادة الوزن (السمنة): تُعد السمنة عامل الخطر الأكثر أهمية للفصال العظمي، خاصة في مفاصل الركبتين والوركين والعمود الفقري. كل كيلو جرام إضافي من وزن الجسم يزيد الضغط على الركبة بمقدار 4 كيلو جرامات أثناء المشي. يؤدي هذا الضغط المستمر إلى إجهاد ميكانيكي مفرط وتآكل سريع للغضروف.
- العمل البدني الشاق والأنشطة المتكررة: المهن التي تتطلب رفع أثقال، الانحناء المتكرر، أو الوقوف لفترات طويلة تزيد من خطر الإصابة بالفصال العظمي. الرياضات عالية التأثير التي تضع إجهادًا كبيرًا على المفاصل (مثل كرة القدم، الجري لمسافات طويلة) قد تساهم أيضًا في ذلك على المدى الطويل، خاصة إذا كانت مصحوبة بإصابات.
-
التشوهات الهيكلية للمفاصل:
- خلل التنسج في مفصل الورك (Hip Dysplasia): عدم تطور مفصل الورك بشكل صحيح يؤدي إلى توزيع غير متساوٍ للضغط على الغضروف.
- انحشار الفخذ الحقي (Femoroacetabular Impingement - FAI): نمو عظمي غير طبيعي في عظم الفخذ أو الحوض يؤدي إلى احتكاك غير طبيعي وتلف الغضروف.
- تشوهات في تقوس الساقين (التقوس الداخلي/الخارجي): مثل القدم المسطحة، أو تقوس الساقين (Genu Varum/Valgum)، التي تغير محاذاة المفصل وتزيد من الضغط على مناطق معينة من الغضروف.
-
الصدمات والإصابات السابقة:
- الكسور: الكسور التي تمتد إلى سطح المفصل (Intra-articular fractures) يمكن أن تدمر الغضروف بشكل مباشر أو تؤدي إلى عدم محاذاة المفصل، مما يزيد من خطر الفصال العظمي اللاحق.
- إصابات الأربطة: مثل تمزق الرباط الصليبي الأمامي (ACL) في الركبة، تغير استقرار المفصل وتؤدي إلى حركة غير طبيعية تسرع من تآكل الغضروف.
- الصدمات المتكررة على المفاصل: خاصة في الرياضيين أو الأفراد الذين يمارسون أنشطة تتضمن ضربات متكررة للمفاصل.
-
التغيرات النسيجية والجزيئية:
- الغضروف: يحدث تحلل إنزيمي وفقدان للغضروف بسبب اختلال توازن عمليات البناء والهدم. بدلاً من أن تقوم الخلايا الغضروفية (Chondrocytes) بإصلاح وتجديد الغضروف، تبدأ في إفراز إنزيمات تحلل المصفوفة الغضروفية (Matrix Metalloproteinases - MMPs)، مما يؤدي إلى تآكل الغضروف وتلفه.
- الغشاء الزلالي: يحدث التهاب وتضخم في الأوعية الدموية في الغشاء الزلالي، مما يساهم في إفراز مواد كيميائية التهابية تزيد من تدهور الغضروف وتسبب الألم والتورم.
- الأربطة: يحدث تيبس وتقصير في الأربطة على الجانب المقعر من التشوه، ومط على الجانب المحدب، مما يزيد من عدم استقرار المفصل أو يحد من حركته.
- العظام: يحدث تصلب للعظام تحت الغضروف (Subchondral Sclerosis) كرد فعل على زيادة الضغط، وتتكون النتوءات العظمية (Osteophytes) على حواف المفصل في محاولة لزيادة سطح التلامس، كما قد تتشكل الأكياس تحت الغضروفية (Subchondral Cysts).
- العضلات: يحدث ضمور ووهن في العضلات المحيطة بالمفصل بسبب قلة النشاط والألم، مما يقلل من الدعم والاستقرار للمفصل ويزيد من تفاقم المشكلة.
-
أمراض أخرى:
- التهاب المفاصل الروماتويدي وأمراض المناعة الذاتية الأخرى.
- النقرس والتهاب المفاصل الكاذب.
- أمراض الأيض مثل داء ترسب الأصبغة الدموية (Hemochromatosis) وداء ويلسون.
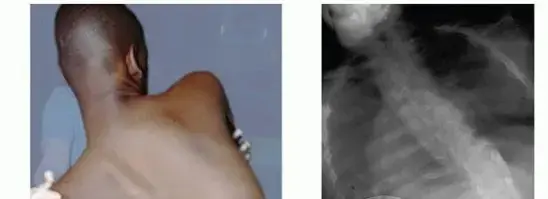
- بعض الأمراض العصبية التي تؤثر على الإحساس بالمفصل (اعتلال المفصل العصبي أو مفصل شاركوت)، حيث يفقد المريض القدرة على الشعور بالألم أو التلف، مما يؤدي إلى تدهور سريع للمفصل.
الأعراض التشخيصية للفصال العظمي: متى تطلب المساعدة؟
تتطور أعراض الفصال العظمي ببطء وتتفاقم مع مرور الوقت. قد تختلف الأعراض من شخص لآخر ومن مفصل لآخر، ولكنها تشمل عادةً:
- الألم: هو العرض الأكثر شيوعًا. يكون الألم غالبًا أسوأ بعد النشاط البدني أو بعد فترات طويلة من عدم الحركة. يزداد سوءًا عند استخدام المفصل المصاب، ويتحسن بالراحة في المراحل المبكرة. في المراحل المتقدمة، قد يصبح الألم مستمرًا حتى أثناء الراحة.
- التيبس المفصلي: يحدث عادةً بعد الاستيقاظ من النوم أو بعد فترات طويلة من الجلوس أو عدم النشاط. يكون التيبس قصير المدة، وعادة ما يزول في غضون 30 دقيقة من بدء الحركة (على عكس التهاب المفاصل الالتهابي الذي قد يستمر لساعات).
- الحد من نطاق الحركة: قد يجد المريض صعوبة في تحريك المفصل المصاب بكامل نطاقه الطبيعي.
- الخشونة أو طقطقة المفاصل (Crepitus): قد يشعر المريض أو يسمع صوت طقطقة، فرقعة، أو خشونة عند تحريك المفصل، وهي ناجمة عن احتكاك الأسطح العظمية الخشنة أو الغضروف المتضرر.
- التورم والالتهاب: قد يصاب المفصل بالتورم والألم عند اللمس، خاصة بعد النشاط المفرط.
- تشوه المفصل: في المراحل المتقدمة، قد يتغير شكل المفصل أو حجمه، وقد تظهر نتوءات عظمية واضحة.
- ضعف العضلات المحيطة: بسبب الألم وقلة الاستخدام، قد تضعف العضلات المحيطة بالمفصل المصاب، مما يزيد من عدم استقراره.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على أنشطتك اليومية، فمن الضروري استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف ، لتقييم حالتك بدقة وتقديم خطة علاج مناسبة.
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
يعتمد التشخيص الدقيق للفصال العظمي على مزيج من الفحص السريري، التاريخ المرضي، ونتائج الفحوصات التصويرية. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً لضمان التشخيص الصحيح وتحديد أفضل مسار علاجي:
-
الفحص السريري:
- يقوم الدكتور هطيف بتقييم نطاق حركة المفصل المصاب، وملاحظة أي علامات للألم، التورم، الاحمرار، أو التشوه.
- يتحقق من وجود خشونة أو طقطقة أثناء الحركة، ويختبر قوة العضلات المحيطة بالمفصل.
- يستمع بعناية إلى وصف المريض للأعراض، بما في ذلك متى بدأ الألم، ما الذي يجعله أسوأ أو أفضل، وكيف يؤثر على الأنشطة اليومية. هذه الخبرة السريرية للدكتور هطيف، التي اكتسبها على مدار أكثر من 20 عامًا، ضرورية لتمييز الفصال العظمي عن الحالات الأخرى.
-
التشخيص الشعاعي (Radiological Diagnosis):
-
الأشعة السينية (X-ray):
تُعد الأشعة السينية هي الخطوة الأولى والأساسية في تشخيص الفصال العظمي. تظهر علامات مميزة للمرض، بما في ذلك:
- تضيق المسافة المفصلية (Joint Space Narrowing): غالبًا ما يكون غير متماثل، أي أن المسافة تتضيق أكثر في جانب واحد من المفصل، مما يدل على فقدان الغضروف.
- تكون النتوءات العظمية (Osteophytes): وهي نتوءات عظمية صغيرة تتشكل على حواف المفصل كرد فعل لتلف الغضروف، في محاولة لزيادة سطح المفصل واستقرارته.
- تصلب العظام تحت الغضروف (Subchondral Sclerosis): زيادة في كثافة العظم تحت الغضروف كرد فعل لزيادة الضغط.
- تكون الأكياس تحت الغضروفية (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتشكل في العظم تحت الغضروف.
- الرنين المغناطيسي (MRI): يوفر الرنين المغناطيسي صورًا تفصيلية للأنسجة الرخوة مثل الغضاريف، الأربطة، الأوتار، والعضلات، بالإضافة إلى العظام. يمكن أن يكشف عن التغيرات المبكرة في الغضروف التي قد لا تظهر في الأشعة السينية، ويساعد في تقييم مدى تلف الغضروف والأنسجة المحيطة، وتحديد وجود التهاب في الغشاء الزلالي أو تلف في الأربطة.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها لتقييم وجود السوائل في المفصل، سمك الغشاء الزلالي، وجود الأكياس، وحتى تقييم بعض الأربطة والأوتار المحيطة.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم في حالات نادرة لتقييم بنية العظام بشكل أكثر تفصيلاً، خاصة في التخطيط للجراحة.
-
الأشعة السينية (X-ray):
تُعد الأشعة السينية هي الخطوة الأولى والأساسية في تشخيص الفصال العظمي. تظهر علامات مميزة للمرض، بما في ذلك:
-
الفحوصات المخبرية:
- عادةً لا توجد فحوصات دم محددة لتشخيص الفصال العظمي بحد ذاته. ومع ذلك، قد يطلب الدكتور هطيف بعض الفحوصات المخبرية (مثل سرعة ترسب الدم ESR، البروتين المتفاعل C-reactive protein CRP، عامل الروماتويد Rheumatoid Factor) لاستبعاد أنواع أخرى من التهاب المفاصل التي قد تكون لها أعراض مشابهة، مثل التهاب المفاصل الروماتويدي أو النقرس.
بفضل التقنيات التشخيصية المتقدمة التي يستخدمها الأستاذ الدكتور محمد هطيف ، يمكن تحديد مدى تلف المفصل بدقة، ووضع خطة علاجية مخصصة تلبي احتياجات كل مريض.
خيارات العلاج المتقدمة: رؤية الأستاذ الدكتور محمد هطيف للتخلص من آلام المفاصل
تتراوح خيارات علاج الفصال العظمي من التدابير التحفظية (غير الجراحية) إلى التدخلات الجراحية المعقدة، ويعتمد اختيار العلاج على شدة الأعراض، المفصل المصاب، عمر المريض، وصحته العامة. يشدد الأستاذ الدكتور محمد هطيف على أهمية البدء بالعلاجات التحفظية كلما أمكن، والانتقال إلى الجراحة فقط عندما تفشل الخيارات الأخرى في توفير الراحة الكافية.
العلاج التحفظي (غير الجراحي): خط الدفاع الأول
يهدف العلاج التحفظي إلى تخفيف الألم، تحسين وظيفة المفصل، وإبطاء تقدم المرض.
-
تعديل نمط الحياة:
- إنقاص الوزن: يُعد تقليل الوزن أحد أهم الخطوات، خاصة لمرضى الفصال العظمي في الركبتين والوركين. فقدان حتى نسبة صغيرة من الوزن يمكن أن يقلل بشكل كبير من الضغط على المفاصل ويخفف الألم.
- التمارين الرياضية العلاجية: بإشراف أخصائي العلاج الطبيعي، تساعد تمارين تقوية العضلات المحيطة بالمفصل (خاصة عضلات الفخذ للركبة والورك)، وتمارين زيادة نطاق الحركة، والتمارين الهوائية منخفضة التأثير (مثل السباحة أو ركوب الدراجات الثابتة) على تقوية المفصل، تحسين المرونة، وتقليل الألم دون إجهاد المفصل.
- الأجهزة المساعدة: استخدام العصي، العكازات، المشايات، أو الدعامات (Braces) يمكن أن يقلل من الحمل على المفصل المصاب ويوفر الدعم، مما يساعد على تخفيف الألم وتحسين القدرة على الحركة.
- الراحة: تجنب الأنشطة التي تزيد من الألم أو تسبب إجهادًا مفرطًا للمفصل.
-
العلاج الدوائي:
-
مسكنات الألم الموضعية والفموية:
- مسكنات الألم البسيطة (مثل الباراسيتامول): غالبًا ما تكون الخط الأول لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، يمكن أن تقلل الألم والالتهاب. يمكن استخدامها بشكل موضعي (كريمات أو جل) أو فموياً. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والكلى والقلب، ويفضل استشارة الطبيب.
- حقن الستيرويدات الموضعية (Corticosteroid Injections): تُحقن مباشرة في المفصل لتخفيف الألم والالتهاب بسرعة. توفر راحة مؤقتة، ولا ينصح بتكرارها بشكل متكرر بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Viscosupplementation): المعروفة بـ "مكملات التشحيم". يُحقن حمض الهيالورونيك، وهو مكون طبيعي للسائل الزلالي، في المفصل لتحسين التشحيم وامتصاص الصدمات. يمكن أن توفر راحة من الألم لعدة أشهر لدى بعض المرضى، خاصة في الركبة.
- المكملات الغذائية: مثل الجلوكوزامين والكوندرويتين، وهي مكونات طبيعية للغضروف. هناك جدل حول فعاليتها، ولكن بعض المرضى يجدون أنها تساعد في تخفيف الأعراض. لا تعتبر بديلاً عن الأدوية الموصوفة.
-
مسكنات الألم الموضعية والفموية:
-
العلاج الطبيعي والتأهيل:
- يلعب أخصائي العلاج الطبيعي دورًا حاسمًا في وضع برنامج تمارين مخصص لتقوية العضلات المحيطة بالمفصل، تحسين نطاق الحركة، وتثقيف المريض حول كيفية حماية المفصل.
-
تقنيات علاجية أخرى:
- العلاج بالترددات الراديوية (Radiofrequency Ablation): قد يستخدم في حالات معينة لتخفيف الألم المزمن عن طريق استهداف الأعصاب التي تنقل إشارات الألم من المفصل.
- العلاج بالبلازما الغنية بالصفائح الدموية (PRP) والخلايا الجذعية: هي علاجات بيولوجية واعدة قد تساعد في إصلاح الأنسجة أو تقليل الالتهاب، ولكنها لا تزال قيد البحث ولا تُعتبر علاجًا قياسيًا بعد.
جدول مقارنة بين العلاجات التحفظية والجراحية
| الميزة/الجانب | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (بإشراف د. هطيف) |
|---|---|---|
| الهدف الرئيسي | تخفيف الألم، تحسين الوظيفة، تأخير تقدم المرض. | استعادة وظيفة المفصل بشكل كبير، تخفيف الألم المزمن، تحسين جودة الحياة. |
| التدخل | أدوية، علاج طبيعي، تعديل نمط الحياة، حقن، أجهزة مساعدة. | منظار جراحي، قطع عظم، استبدال مفصل كلي أو جزئي. |
| المدة الزمنية | غالبًا ما يكون طويل الأمد ومستمر. | تدخل واحد أو عدة تدخلات، يليه فترة تأهيل مكثفة. |
| الاستجابة | متفاوتة، قد تكون فعالة في المراحل المبكرة والمتوسطة. | غالبًا ما تكون فعالة جدًا في المراحل المتقدمة أو عند فشل التحفظي. |
| التعافي | لا يتطلب فترة تعافي جراحية، ولكن قد يحتاج وقتًا للتأقلم. | يتطلب فترة تعافي أطول (أسابيع إلى أشهر) مع تأهيل مكثف. |
| المخاطر | آثار جانبية للأدوية، عدم فعالية، تقدم المرض. | مخاطر جراحية (عدوى، نزيف، خثرات دموية، فشل الزراعة، تخدير). |
| التكاليف | أقل تكلفة بشكل عام (أدوية، جلسات علاج طبيعي، حقن). | أعلى تكلفة (رسوم جراحية، مستشفى، زرعات، تأهيل). |
| مؤشرات الاستخدام | المراحل المبكرة إلى المتوسطة، المرضى غير المؤهلين للجراحة، أو الذين يفضلون عدم الجراحة. | فشل العلاج التحفظي، الألم الشديد والمزمن، التدهور الوظيفي، المراحل المتقدمة من المرض. |
| دور الأستاذ د. هطيف | تقييم دقيق، وصف علاجات مناسبة، متابعة مستمرة. | استخدام أحدث التقنيات (4K Arthroscopy, Microsurgery, Arthroplasty)، جراحة دقيقة وعالية الكفاءة. |
العلاج الجراحي: حلول مبتكرة بإشراف الأستاذ الدكتور محمد هطيف
عندما تصبح التدابير التحفظية غير كافية لتخفيف الألم وتحسين وظيفة المفصل، وحين تتأثر جودة حياة المريض بشكل كبير، قد يصبح التدخل الجراحي هو الخيار الأمثل. الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة التي تتجاوز العقدين وباستخدامه لأحدث التقنيات العالمية، يقدم مجموعة واسعة من الحلول الجراحية المتطورة.
مؤشرات الجراحة:
تُصبح الجراحة ضرورية في الحالات التالية:
* الألم الشديد والمزمن الذي لا يستجيب للعلاجات التحفظية.
* الحد الكبير من نطاق حركة المفصل وتدهور الوظيفة اليومية.
* التشوهات المفصلية الواضحة التي تؤثر على المشي أو الوقوف.
* المراحل المتقدمة من الفصال العظمي حيث يكون الغضروف قد تآكل بشكل كبير.
أنواع الجراحات المتاحة:
-
المنظار الجراحي (Arthroscopy 4K):
- يستخدم الدكتور هطيف أحدث تقنيات المنظار الجراحي بدقة 4K، مما يسمح برؤية واضحة جدًا وتفصيلية لداخل المفصل. تُعد الجراحة بالمنظار إجراءً طفيف التوغل يتم من خلال شقوق صغيرة.
- تنظيف المفصل (Debridement): يتم من خلاله إزالة أي غضاريف متآكلة أو نتوءات عظمية صغيرة أو أجسام حرة داخل المفصل تسبب الألم والالتهاب.
- إجراءات إصلاح الغضروف (Microfracture): في بعض الحالات، وخاصة لدى المرضى الأصغر سنًا الذين يعانون من تلف غضروفي موضعي، يمكن إجراء تقنية "Microfracture" التي تتضمن إحداث ثقوب صغيرة في العظم تحت الغضروف لتحفيز نمو غضروف ليفي جديد.
- خبرة الدكتور هطيف بتقنية 4K تضمن دقة فائقة ورؤية محسنة، مما يقلل من وقت التعافي ويحسن النتائج الجراحية بشكل كبير.
-
قطع العظم (Osteotomy):
- يُجرى هذا الإجراء في العظم حول المفصل (غالبًا في الركبة أو الورك) لإعادة توزيع الأحمال على المفصل. يتم قطع جزء من العظم وإعادة محاذاة الساق لتغيير زاوية المفصل، بحيث ينتقل الوزن إلى جزء صحي من الغضروف. يُستخدم هذا الإجراء عادةً لدى المرضى الأصغر سنًا الذين يعانون من فصال عظمي في جانب واحد من المفصل، كبديل لتأخير جراحة استبدال المفصل.
-
زراعة الغضروف (Cartilage Transplantation):
- في حالات معينة، خاصة تلف الغضروف الموضعي لدى الشباب، يمكن أخذ خلايا غضروفية صحية من جزء غير حامل للوزن من المفصل (Autologous Chondrocyte Implantation - ACI) أو من متبرع، وزراعتها في المنطقة التالفة. هذه التقنيات معقدة وليست مناسبة لجميع حالات الفصال العظمي.
-
استبدال المفصل (Arthroplasty):
-
يُعد استبدال المفصل، سواء كان جزئيًا أو كليًا، الحل الأمثل والأكثر فعالية للمراحل المتقدمة من الفصال العظمي حيث يكون تلف المفصل لا رجعة فيه. الأستاذ الدكتور محمد هطيف يتمتع بخبرة واسعة لأكثر من 20 عامًا في هذه الجراحات المعقدة، ويستخدم أحدث التقنيات لضمان أفضل النتائج.
-
استبدال جزئي للمفصل (Partial Arthroplasty):
- يُجرى هذا الإجراء عندما يكون تلف الغضروف محصورًا في جزء واحد فقط من المفصل (مثال: جزء واحد من الركبة). يتم استبدال السطح المتضرر فقط، مما يحافظ على المزيد من العظم الطبيعي والأربطة، ويوفر تعافيًا أسرع.
-
استبدال كلي للمفصل (Total Arthroplasty):
- يتم فيه استبدال جميع الأسطح المفصلية المتضررة بمكونات اصطناعية مصنوعة من المعدن والبلاستيك عالي الجودة (البولي إيثيلين). تُجرى هذه الجراحة بشكل شائع في الركبة (Total Knee Arthroplasty - TKA)، الورك (Total Hip Arthroplasty - THA)، والكتف (Total Shoulder Arthroplasty - TSA).
-
شرح تفصيلي لإجراء استبدال مفصل الركبة الكلي (Total Knee Arthroplasty - TKA) كنموذج:
- التحضير قبل الجراحة: يحرص الدكتور هطيف على تقييم شامل للمريض، بما في ذلك الفحوصات الطبية، الأشعة، والتأكد من خلو المريض من أي عدوى. يتم مناقشة المخاطر والفوائد المحتملة للعملية بالتفصيل مع المريض وأسرته.
-
خطوات الجراحة:
- التخدير: يتم إجراء الجراحة تحت التخدير العام أو التخدير النصفي (منطقة الحوض للأسفل).
- الشق الجراحي: يتم عمل شق بطول حوالي 15-20 سم في مقدمة الركبة.
- إزالة الغضروف والعظم التالف: يقوم الدكتور هطيف بإزالة الأسطح الغضروفية المتضررة وأجزاء صغيرة من العظم التالف من نهاية عظم الفخذ وأعلى عظم الساق باستخدام أدوات دقيقة.
- زرع المكونات الاصطناعية: يتم تركيب مكونات معدنية على نهايات عظم الفخذ والساق. يتم تثبيتها عادةً باستخدام إسمنت العظام، أو في بعض الحالات يتم استخدام مكونات تتكامل مع العظم بشكل طبيعي. توضع قطعة بلاستيكية (بولي إيثيلين) بين المكونين المعدنيين لتعمل كغضروف صناعي، مما يقلل الاحتكاك ويسمح بالحركة السلسة.
- المكون الرضفي (Patellar Component): قد يتم استبدال الجزء الخلفي من الرضفة (صغيرة الركبة) بقطعة بلاستيكية إذا كانت متضررة.
- إغلاق الجرح: بعد التأكد من استقرار المفصل وحركته بشكل صحيح، يتم إغلاق الشق الجراحي.
- التقنيات الحديثة المستخدمة من قبل الدكتور هطيف: يركز الدكتور هطيف على استخدام تقنيات جراحية دقيقة لتقليل فقدان الدم، وتسريع التعافي، وتحقيق أفضل محاذاة ممكنة للمفصل. كما يستخدم أحدث أنواع المفاصل الصناعية ذات الجودة العالية لضمان المتانة والعمر الطويل للمفصل الجديد، مع الالتزام الصارم بالمعايير العالمية للتعقيم والسلامة.
-
دور الدكتور هطيف وخبرته لأكثر من 20 عاماً في هذه الجراحات المعقدة يضمن للمرضى تلقي رعاية استثنائية. فبفضل مهارته الجراحية، يساهم في تخفيف آلامهم المزمنة واستعادة قدرتهم على الحركة، مما يغير حياتهم نحو الأفضل.
-
رحلة التعافي والتأهيل: دليل شامل بعد الجراحة
لا تكتمل أي جراحة ناجحة دون برنامج تأهيلي شامل ومتابعة دقيقة. يشدد الأستاذ الدكتور محمد هطيف وفريقه على أن التعافي بعد جراحة المفاصل هو عملية حيوية تتطلب التزامًا من المريض وجهدًا متواصلًا. يهدف برنامج التأهيل إلى استعادة قوة العضلات، زيادة نطاق حركة المفصل، وتقليل الألم، مما يتيح للمريض العودة إلى أنشطته اليومية بأمان وفعالية.
المرحلة الأولى: ما بعد الجراحة مباشرة (المستشفى)
- إدارة الألم: يبدأ فريق الرعاية الصحية بإدارة الألم فورًا بعد الجراحة باستخدام مسكنات الألم عن طريق الوريد أو الفم، لضمان راحة المريض وتمكينه من بدء الحركة المبكرة.
- الحركة المبكرة: يشجع الدكتور هطيف على بدء تحريك المفصل الجديد في أقرب وقت ممكن بعد الجراحة، غالبًا في نفس اليوم أو اليوم التالي. يساعد ذلك على تقليل التورم، منع تكون الجلطات الدموية، والحفاظ على مرونة المفصل.
- العلاج الطبيعي في المستشفى: يبدأ أخصائي العلاج الطبيعي بتعليم المريض تمارين بسيطة لنطاق الحركة، وتمارين تقوية لطيفة، وكيفية استخدام الأجهزة المساعدة (مثل المشاية أو العكازات) للمشي بأمان.
المرحلة الثانية: التأهيل المبكر (المنزل والعيادة)
بعد الخروج من المستشفى، ينتقل المريض إلى المرحلة التالية من التأهيل، والتي يمكن أن تتم في المنزل بمساعدة أخصائي أو في عيادة علاج طبيعي متخصصة.
- العلاج الطبيعي المكثف: يُعد العلاج الطبيعي حجر الزاوية في هذه المرحلة. يتم تحديد جلسات منتظمة لزيادة نطاق الحركة، وتحسين قوة العضلات المحيطة بالمفصل.
- تمارين نطاق الحركة والقوة: تتضمن التمارين ثني وبسط المفصل بشكل تدريجي، بالإضافة إلى تمارين تقوية العضلات (مثل رفع الساق المستقيمة، تمارين الكوادريسيبس، تقوية أوتار الركبة).
- المشي التدريجي: يتم زيادة مسافة ومدة المشي تدريجياً، مع التوجيه بشأن كيفية المشي بشكل صحيح لتجنب الضغط الزائد على المفصل الجديد.
- إدارة التورم والألم: استمرار استخدام الثلج لتقليل التورم، وتناول مسكنات الألم حسب توجيهات الدكتور هطيف.
- العودة التدريجية للأنشطة: يُسمح للمريض بالعودة إلى بعض الأنشطة الخفيفة مثل القيادة (عند السماح الطبي)، والأنشطة المنزلية اليومية، مع تجنب الأنشطة التي تتطلب ثنيًا عميقًا أو حمل أوزان ثقيلة.
المرحلة الثالثة: التأهيل المتقدم والعودة للحياة الطبيعية
تهدف هذه المرحلة، التي قد تستمر لعدة أشهر، إلى استعادة القوة الكاملة والقدرة الوظيفية، والعودة إلى معظم الأنشطة الطبيعية.
- تمارين تقوية متقدمة: يتم التركيز على تمارين المقاومة لتقوية العضلات بشكل أكبر، وتمارين التوازن والمرونة.
- تحسين التوازن والتحمل: يتم إدخال تمارين لتحسين التوازن والقدرة على التحمل، وهي ضرورية لتقليل خطر السقوط وزيادة الثقة في استخدام المفصل.
-
نصائح للحفاظ على المفصل الجديد:
يقدم الدكتور هطيف وفريقه إرشادات مهمة للمرضى حول كيفية حماية المفصل الجديد على المدى الطويل، بما في ذلك:
- الحفاظ على وزن صحي.
- ممارسة التمارين الرياضية بانتظام وبشكل معتدل.
- تجنب الأنشطة عالية التأثير (مثل الجري لمسافات طويلة، القفز) التي قد تسبب إجهادًا للمفصل الصناعي.
- المتابعة الدورية مع الدكتور هطيف لتقييم حالة المفصل.
إن الالتزام الصارم ببرنامج التأهيل تحت إشراف الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي يضمن تحقيق أفضل النتائج الممكنة بعد الجراحة، مما يساعد المرضى على التخلص من الألم واستعادة جودة حياتهم.
قصص نجاح ملهمة: شهادات حية من مرضى الأستاذ الدكتور محمد هطيف
في مسيرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا، شهدت عياداته ومستشفياته العديد من قصص النجاح الملهمة، حيث استعاد المرضى حركتهم وتخلصوا من آلام مزمنة كانت تعيق حياتهم. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على الكفاءة المهنية والصدق الطبي الذي يميز الدكتور هطيف وفريقه.
قصة 1: الأستاذ علي (58 عامًا) - استعادة حرية الحركة بعد سنوات من الألم في الركبة
كان الأستاذ علي يعاني من فصال عظمي حاد في كلتا ركبتيه، مما جعله يعيش حياة مليئة بالألم الشديد وصعوبة المشي. حتى أبسط المهام مثل صعود الدرج أو الذهاب إلى المسجد أصبحت مستحيلة تقريبًا. بعد استشارة عدة أطباء دون جدوى، نصحه صديق بزيارة
الأستاذ الدكتور محمد هطيف
.
"في أول لقاء لي مع الدكتور هطيف، شعرت بالراحة والثقة. كان دقيقًا في تشخيصه، وشرح لي أن الحل الأمثل هو استبدال مفصلي الركبة. كنت خائفًا من الجراحة، ولكن شرحه الوافي واهتمامه الشديد بكل التفاصيل طمأنني." يقول الأستاذ علي.
أجرى الدكتور هطيف جراحة استبدال مفصل الركبة الكلي للأستاذ علي، تبعه برنامج تأهيل مكثف. بعد بضعة أشهر، استعاد الأستاذ علي قدرته على المشي بدون ألم، وعاد لممارسة حياته الطبيعية. "أنا الآن أستطيع المشي لمسافات طويلة، وأصلي واقفًا، بل وحتى ألعب مع أحفادي. لقد وهبني الدكتور هطيف حياة جديدة، لم أكن أتصور أنني سأعود إليها."
قصة 2: الحاجة فاطمة (65 عامًا) - نهاية آلام الورك المزمنة وعودة الابتسامة
كانت الحاجة فاطمة تعاني من آلام مبرحة في مفصل الورك الأيسر، ناتجة عن فصال عظمي متقدم. هذه الآلام كانت تحرمها النوم وتجعلها تعتمد بشكل كلي على أبنائها في أبسط احتياجاتها. لم تتمكن من أداء فريضة الحج بسبب حالتها، وهو ما كان يسبب لها حزنًا عميقًا.
"لم أكن أتوقع أن أعود لأمشي بشكل طبيعي مرة أخرى. الألم كان جزءًا من يومي. عندما قابلت الدكتور محمد هطيف، شعرت على الفور أنه الطبيب الذي كنت أبحث عنه. كان صريحًا جدًا، وشرح لي أن استبدال مفصل الورك هو الحل الوحيد." تروي الحاجة فاطمة.
أجرى
الأستاذ الدكتور محمد هطيف
جراحة استبدال مفصل الورك الكلي للحاجة فاطمة بنجاح باهر. وبفضل العناية الفائقة والتأهيل المستمر، استعادت الحاجة فاطمة حركتها وقدرتها على الاعتماد على نفسها. "أنا الآن أستطيع المشي، وحتى زيارة الأقارب والأصدقاء. بفضل الله ثم بفضل الدكتور هطيف، عادت الابتسامة إلى وجهي، وأصبحت أحلم بالذهاب للحج في أقرب فرصة. إنه جراح ذو قلب من ذهب."
قصة 3: أحمد (32 عامًا) - عودة الرياضي إلى الملاعب بفضل المنظار الجراحي 4K
أحمد، شاب رياضي متحمس لكرة القدم، تعرض لإصابة في الركبة أثناء مباراة، أدت إلى تلف في الغضروف وتمزق في الرباط الصليبي الجزئي. كان يخشى أن تنتهي مسيرته الرياضية.
"كنت يائسًا جدًا. كرة القدم هي حياتي. عندما ذهبت إلى
الأستاذ الدكتور محمد هطيف
، شرح لي أن الجراحة بالمنظار بتقنية 4K يمكن أن تعالج المشكلة بدقة عالية مع تعافٍ أسرع. لقد أدهشتني معرفته وثقته." يقول أحمد.
أجرى الدكتور هطيف جراحة منظار ركبة لأحمد، حيث قام بإصلاح الغضروف المتضرر ومعالجة الرباط. بعد الجراحة، اتبع أحمد برنامج تأهيل صارم بإشراف فريق الدكتور هطيف. "بعد ستة أشهر، عدت إلى الملاعب! لم أصدق ذلك. الركبة قوية ومستقرة تمامًا. لقد استخدم الدكتور هطيف أحدث التقنيات ومهارته غير العادية لأعيد حلمي. إنه حقًا أفضل جراح."
تُبرز هذه القصص التزام الأستاذ الدكتور محمد هطيف بتقديم رعاية طبية متميزة تعتمد على أحدث العلوم والتقنيات، مع الحفاظ على أعلى معايير الصدق الطبي والاهتمام الإنساني بكل مريض. إن هذه الشهادات تعكس سمعته كأفضل أخصائي في جراحة العظام والعمود الفقري والمفاصل والكتف في صنعاء واليمن.
الأسئلة الشائعة حول الفصال العظمي والعلاج (FAQ)
بصفتي أستاذًا في جامعة صنعاء وجراحًا لأكثر من 20 عامًا، أحرص على تقديم إجابات وافية لأكثر الأسئلة شيوعًا التي يطرحها المرضى حول الفصال العظمي وخيارات علاجه.
س1: ما هو الفرق بين الفصال العظمي والتهاب المفاصل الروماتويدي؟
ج1:
الفصال العظمي هو مرض تنكسي ناتج عن تآكل الغضروف بمرور الوقت، وغالبًا ما يؤثر على المفاصل التي تحمل الوزن وكبار السن. بينما التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي للجسم بطانة المفاصل، مما يسبب التهابًا وألمًا وتورمًا وتلفًا للمفصل. يمكن أن يصيب أي مفصل وفي أي عمر، وغالبًا ما يكون التيبس الصباحي أطول مدة. التشخيص الدقيق مهم جداً لاختيار العلاج الصحيح.
س2: هل يمكن الشفاء التام من الفصال العظمي؟
ج2:
للأسف، لا يوجد شفاء تام من الفصال العظمي بمجرد تآكل الغضروف. ومع ذلك، يمكن للعلاجات المتاحة، سواء كانت تحفظية أو جراحية، أن تخفف الألم بشكل كبير، تحسن وظيفة المفصل، وتؤخر تقدم المرض، مما يسمح للمرضى بالعيش حياة طبيعية ونشطة. الهدف هو إدارة الأعراض وتحسين جودة الحياة.
س3: متى يجب التفكير في جراحة استبدال المفصل؟
ج3:
نلجأ إلى جراحة استبدال المفصل عندما تفشل جميع العلاجات التحفظية في تخفيف الألم الشديد والمزمن الذي يعيق الأنشطة اليومية ويؤثر بشكل كبير على جودة حياة المريض. إذا كان المفصل تالفًا بشكل لا رجعة فيه وسبب تشوهات أو محدودية شديدة في الحركة، فإن استبدال المفصل هو الخيار الأكثر فعالية. القرار يتم بالتشاور بين المريض والطبيب، مع تقييم دقيق للمخاطر والفوائد.
س4: هل الوزن الزائد يؤثر حقًا على المفاصل؟
ج4:
نعم، الوزن الزائد هو أحد أهم عوامل الخطر للفصال العظمي، خاصة في الركبتين والوركين. كل كيلو جرام إضافي من وزن الجسم يزيد الضغط على الركبة بعدة أضعاف أثناء المشي والجري. هذا الضغط الميكانيكي المستمر يسرع من تآكل الغضروف ويؤدي إلى تفاقم الأعراض. إنقاص الوزن هو خطوة أساسية في إدارة الفصال العظمي.
س5: ما هي المدة المتوقعة للتعافي بعد جراحة استبدال المفصل؟
ج5:
تختلف مدة التعافي بناءً على نوع المفصل الذي تم استبداله، صحة المريض العامة، ومدى التزامه ببرنامج التأهيل. بشكل عام، يبدأ المشي والتمارين الخفيفة في نفس يوم الجراحة أو اليوم التالي. يمكن للمرضى العودة إلى معظم الأنشطة الخفيفة في غضون 6-12 أسبوعًا، ولكن التعافي الكامل لاستعادة القوة والوظيفة المثلى قد يستغرق من 6 أشهر إلى سنة كاملة. متابعة برنامج العلاج الطبيعي الموصى به أمر حيوي.
س6: هل يمكن الوقاية من الفصال العظمي؟
ج6:
لا يمكن منع الفصال العظمي تمامًا، خاصة الأولي منه الذي يرتبط بالعمر والوراثة. ومع ذلك، يمكن تقليل خطر الإصابة أو تأخير ظهوره وتفاقمه من خلال: الحفاظ على وزن صحي، ممارسة الرياضة بانتظام وباعتدال (مثل المشي، السباحة، ركوب الدراجات)، تجنب إصابات المفاصل قدر الإمكان، ومعالجة أي تشوهات هيكلية مبكرًا.
س7: ما هي أحدث التقنيات في علاج الفصال العظمي التي يستخدمها الدكتور هطيف؟
ج7:
يحرص
الأستاذ الدكتور محمد هطيف
على استخدام أحدث التقنيات العالمية في التشخيص والعلاج. في الجراحة، يشمل ذلك المنظار الجراحي بتقنية 4K الذي يوفر رؤية فائقة الدقة للجراح، والجراحة المجهرية لإجراءات أكثر تعقيداً، بالإضافة إلى أحدث أنواع المفاصل الصناعية عالية الجودة في جراحات استبدال المفاصل (Arthroplasty). هذه التقنيات تضمن دقة أعلى، تعافيًا أسرع، ونتائج أفضل للمرضى.
س8: هل يمكن ممارسة الرياضة بعد تشخيص الفصال العظمي؟
ج8:
نعم، يمكن وحتى يوصى بممارسة الرياضة بعد تشخيص الفصال العظمي، ولكن باعتدال وبإشراف طبي. تساهم التمارين في تقوية العضلات المحيطة بالمفصل، وتحسين المرونة، وتقليل الألم. يجب اختيار الأنشطة منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات، واليوجا، وتجنب الأنشطة التي تضع ضغطًا كبيرًا على المفاصل.
س9: ما هي التكاليف المتوقعة للعلاج؟
ج9:
تختلف التكاليف بشكل كبير حسب نوع العلاج (تحفظي أم جراحي)، والمفصل المصاب، وشدة الحالة. العلاجات التحفظية (أدوية، علاج طبيعي، حقن) عادة ما تكون أقل تكلفة من الجراحات. جراحات استبدال المفاصل تتضمن تكاليف الجراح، المستشفى، التخدير، المفاصل الصناعية، وفترة التأهيل. يمكن لفريق الدكتور هطيف تقديم تقدير مفصل للتكاليف بعد التقييم الأولي لحالتك.
س10: كيف يمكنني حجز موعد مع الأستاذ الدكتور محمد هطيف؟
ج10:
لحجز موعد مع
الأستاذ الدكتور محمد هطيف
، أفضل أخصائي في جراحة العظام والعمود الفقري والمفاصل والكتف في صنعاء، اليمن، يرجى التواصل مباشرة مع عيادته أو المستشفى الذي يعمل به. يمكن العثور على معلومات الاتصال على موقعه الإلكتروني الرسمي أو من خلال دليل الأطباء المحلي. ينصح بالحجز المسبق لضمان الحصول على الموعد المناسب.
جدول علامات وأعراض الفصال العظمي حسب الشدة
| شدة المرض | الأعراض المبكرة (خفيف) | الأعراض المتوسطة (معتدل) | الأعراض المتقدمة (شديد) |
|---|---|---|---|
| الألم | ألم خفيف بعد النشاط أو في نهاية اليوم، يزول بالراحة. | ألم مستمر يزداد مع الحركة ويقل جزئيًا بالراحة، قد يبدأ في التأثير على النوم. | ألم شديد ومزمن حتى أثناء الراحة أو النوم، لا يستجيب للمسكنات البسيطة. |
| التيبس | تيبس صباحي قصير (أقل من 30 دقيقة) أو بعد فترات عدم النشاط. | تيبس صباحي أطول (أكثر من 30 دقيقة)، وقد يتكرر خلال اليوم. | تيبس دائم ومزمن، يحد بشكل كبير من حركة المفصل في أي وقت. |
| الحركة | نطاق حركة طبيعي أو محدودية طفيفة جداً. | محدودية واضحة في نطاق الحركة، صعوبة في أداء بعض المهام اليومية (مثل ثني الركبة كاملاً). | فقدان كبير في نطاق الحركة، صعوبة بالغة أو استحالة أداء معظم المهام اليومية. |
| الأصوات | قد تسمع طقطقة بسيطة أو خشونة عند تحريك المفصل. | طقطقة أو خشونة واضحة ومسموعة بانتظام، وقد تكون مؤلمة. | طقطقة واحتكاك مستمر ومؤلم، مع إحساس بـ"العظام على العظام". |
| التورم | تورم خفيف عرضي بعد الإجهاد. | تورم متوسط ومتكرر، قد يكون مصحوبًا بالتهاب. | تورم مزمن وكبير، قد يصاحبه التهاب دائم وتشوهات واضحة. |
| التشوه | لا يوجد تشوه مرئي. | بداية ظهور نتوءات عظمية بسيطة أو تغير طفيف في محاذاة المفصل. | تشوه واضح في المفصل، نتوءات عظمية كبيرة، تغير ملحوظ في شكل ومحاذاة المفصل. |
| الاعتماد | استقلال تام في الأنشطة اليومية. | بداية الاعتماد على أجهزة مساعدة أو صعوبة في بعض الأنشطة. | اعتماد كبير على أجهزة المساعدة أو مساعدة الآخرين، فقدان الاستقلال الوظيفي. |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك