ساركوما يوينغ الدليل الطبي الشامل للأعراض والتشخيص وطرق العلاج
الخلاصة الطبية
ساركوما يوينغ هو نوع نادر وعنيف من سرطان العظام يصيب غالباً الأطفال والشباب. يبدأ بألم وتورم في العظام، ويتطلب علاجاً متكاملاً يشمل العلاج الكيميائي لتقليص الورم، يليه الاستئصال الجراحي أو العلاج الإشعاعي لضمان التخلص من الخلايا السرطانية ومنع عودتها.
الخلاصة الطبية السريعة: ساركوما يوينغ هو نوع نادر وعنيف من سرطان العظام يصيب غالباً الأطفال والشباب. يبدأ بألم وتورم في العظام، ويتطلب علاجاً متكاملاً يشمل العلاج الكيميائي لتقليص الورم، يليه الاستئصال الجراحي أو العلاج الإشعاعي لضمان التخلص من الخلايا السرطانية ومنع عودتها.
مقدمة عن ساركوما يوينغ
تمثل ساركوما يوينغ (Ewing Sarcoma) واحداً من الأورام الخبيثة الأولية الشرسة وعالية الدرجة التي تصيب العظام والأنسجة الرخوة. يُعد هذا المرض رابع أكثر سرطانات العظام الأولية شيوعاً بشكل عام، ولكنه يكتسب أهمية طبية بالغة نظراً لانتشاره الواسع بين الأطفال والشباب. فهو يحتل المرتبة الثانية كأكثر سرطانات العظام الأولية شيوعاً (بعد الساركوما العظمية) لدى المرضى الذين تقل أعمارهم عن 30 عاماً، ويُعد السرطان العظمي الأول والأكثر شيوعاً على الإطلاق لدى الأطفال دون سن العاشرة.
على الرغم من أهميته السريرية البالغة، تظل ساركوما يوينغ حالة طبية نادرة. يبلغ معدل الإصابة الإجمالي أقل من حالة واحدة لكل مليون شخص سنوياً، ويمثل حوالي 9% من جميع الأورام الخبيثة الأولية في العظام. ورغم أن المرض قد سُجل في مختلف المراحل العمرية، بدءاً من الرضع وحتى كبار السن، إلا أن الغالبية العظمى من الحالات تظهر بوضوح لدى المرضى الذين تتراوح أعمارهم بين 5 و 25 عاماً.
إن تلقي تشخيص الإصابة بساركوما يوينغ يمثل لحظة فارقة وصعبة للمريض وعائلته، ولكن بفضل التقدم الهائل في بروتوكولات العلاج متعددة التخصصات، أصبحت نسب الشفاء والسيطرة على المرض أعلى بكثير مما كانت عليه في العقود الماضية. يهدف هذا الدليل الشامل إلى تزويد المرضى وذويهم بمعلومات طبية موثوقة، دقيقة، ومفصلة حول طبيعة المرض، طرق تشخيصه، والخيارات العلاجية المتاحة.

التوزيع التشريحي والفئات الأكثر عرضة للإصابة
تظهر ساركوما يوينغ تفضيلاً تشريحياً واضحاً للهيكل العظمي الطرفي والمحوري. إن فهم الأماكن الأكثر عرضة للإصابة يساعد في توجيه الانتباه الطبي عند ظهور أعراض غير مبررة. تشمل المواقع الأكثر شيوعاً لظهور الورم ما يلي:
- العظام الطويلة: ينشأ الورم عادة في منطقة الكردوس (Metaphysis) وهي المنطقة القريبة من نهايات العظام، مع امتداد متكرر وواسع النطاق إلى الجدل (Diaphysis) وهو جسم العظم الأوسط. تشمل هذه العظام عظم الفخذ، قصبة الساق، وعظم العضد.
- العظام المسطحة: هناك نسبة عالية للإصابة في حزام الحوض (عظم الحرقفة، الإسك، العانة) وحزام الكتف (لوح الكتف).
- المواقع غير النمطية: في حالات نادرة، قد يظهر الورم في العمود الفقري أو العظام الصغيرة في اليدين والقدمين.
من الناحية الديموغرافية، تُظهر ساركوما يوينغ غلبة طفيفة لدى الذكور مقارنة بالإناث، وهي خاصية تشترك فيها مع معظم أورام العظام الأخرى. ومن الملاحظات الطبية الهامة وجود تفاوت عرقي واضح، حيث يُعد هذا المرض نادراً جداً لدى الأفراد من أصول أفريقية.
الأسباب وعوامل الخطر
أحد أكثر الأسئلة التي تطرحها العائلات عند التشخيص هو ما إذا كان هناك شيء قد فعلوه أو تعرضوا له أدى إلى ظهور المرض. من المهم جداً طمأنة المرضى بأنه، في الوقت الحالي، لا توجد عوامل بيئية أو نمط حياة معروفة تزيد من خطر الإصابة بساركوما يوينغ.
كما أنه، على عكس بعض سرطانات العظام الأخرى مثل الساركوما العظمية (التي قد ترتبط بمتلازمات وراثية مثل الورم الأرومي الشبكي أو متلازمة لي-فراوميني)، لا ترتبط ساركوما يوينغ عادةً بعوامل وراثية موروثة من الآباء. بدلاً من ذلك، ينشأ المرض نتيجة طفرات جينية عشوائية ومكتسبة تحدث في خلايا معينة بعد الولادة، وتحديداً انتقال كروموسومي محدد يؤدي إلى نمو الخلايا بشكل غير منضبط.
الأعراض والعلامات التحذيرية
تتسم الأعراض السريرية لساركوما يوينغ بأنها خادعة وتدريجية، مما يؤدي في كثير من الأحيان إلى تأخير كبير في التشخيص. يُعد الألم الشكوى الرئيسية والأكثر شيوعاً بين جميع المرضى تقريباً.
في البداية، قد يكون هذا الألم خفيفاً، متقطعاً، ويستجيب للتدابير المحافظة مثل الراحة أو تناول الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs). هذا الاستجابة المبدئية للمسكنات غالباً ما تطمئن المريض أو الطبيب بشكل خاطئ بأن المشكلة بسيطة، مثل إصابة رياضية أو آلام النمو.
تحديات التشخيص المبكر
يعتبر التأخير في التشخيص من أكبر التحديات في التعامل مع ساركوما يوينغ. تشير الدراسات الطبية إلى أن متوسط التأخير من بداية ظهور الأعراض وحتى الوصول إلى التشخيص النهائي يبلغ حوالي 34 أسبوعاً. ينقسم هذا التأخير إلى:
* تأخير يعتمد على المريض (حوالي 15 أسبوعاً) قبل طلب العناية الطبية.
* تأخير يعتمد على الطبيب (حوالي 19 أسبوعاً) من الاستشارة الأولى وحتى التوصل للتشخيص الصحيح.
هذا التأخير العميق يؤكد على الضرورة القصوى لإجراء صور أشعة سينية عالية الجودة في الزيارة الأولى لأي طفل أو شاب يعاني من ألم مستمر في العظام لا يتحسن، والأهم من ذلك، إعادة التقييم بتصوير متكرر إذا لم تختف الأعراض.
التشابه مع التهاب العظام
كثيراً ما تتنكر ساركوما يوينغ في صورة عملية التهابية أو عدوى بكتيرية. قد يظهر على المرضى علامات جهازية وموضعية توحي بوجود التهاب عظمي ونقي حاد أو دون حاد (Osteomyelitis)، وتشمل هذه العلامات:
- حمى منخفضة الدرجة.
- احمرار موضعي ودفء في المنطقة المصابة.
- تورم ملموس وألم عند الضغط.
- ارتفاع في مؤشرات الالتهاب في الدم، مثل زيادة عدد كريات الدم البيضاء (WBC)، ارتفاع معدل ترسب الدم (ESR)، وارتفاع بروتين سي التفاعلي (CRP).
تحذير جراحي هام: قد تؤدي الإبرة الساحبة (Aspirate) من ساركوما يوينغ إلى استخراج أنسجة ورمية نخرية ومسالة تشبه إلى حد كبير القيح أو الصديد. إذا افترض الطبيب خطأً أن هذه المادة عبارة عن خراج، فقد يتم إرسال العينة بأكملها حصرياً إلى مختبر الأحياء الدقيقة (الزراعة البكتيرية). القاعدة الذهبية هنا هي أن جميع عينات الخزعة والشفط المأخوذة من الآفات المشتبه في كونها معدية أو ورمية يجب أن تُرسل لكل من الزراعة الميكروبيولوجية والتحليل النسيجي المرضي الدقيق.
التشخيص والفحوصات الطبية
يعتبر التحديد الدقيق لمرحلة المرض حجر الزاوية في صياغة خطة علاج متعددة التخصصات. تتطلب ساركوما يوينغ نهجاً تصويرياً جهازياً وشاملاً لتقييم الورم الأساسي والبحث عن أي انتشار محتمل.
التصوير الطبي الأساسي والمتقدم
تبدأ رحلة التشخيص عادة بالتصوير الشعاعي البسيط، ثم تنتقل إلى تقنيات أكثر تقدماً لتقييم حجم الورم وامتداده.
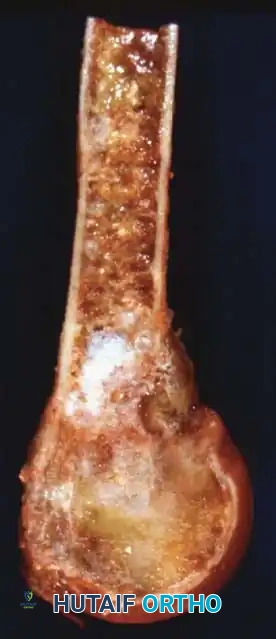
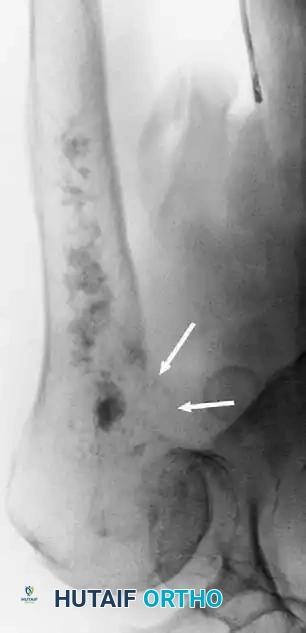
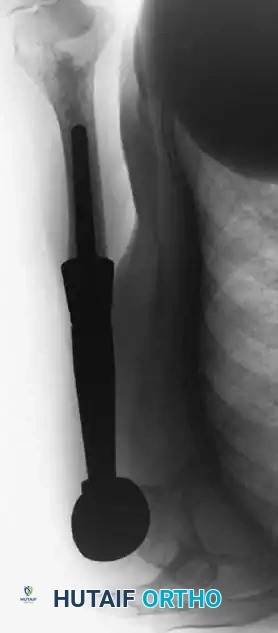
- الأشعة السينية البسيطة: في الحالات الكلاسيكية، تظهر ساركوما يوينغ في الأشعة كآفة مدمرة للعظم في منطقة الجدل، مصحوبة برد فعل سمحاقي رقائقي يُعرف بمظهر "قشر البصل" (Onion skin). ومع ذلك، في الواقع السريري، غالباً ما ينشأ الورم في الكردوس ويمتد لمسافة كبيرة. في العظام المسطحة كالحوض، يكون المظهر الإشعاعي غالباً عبارة عن آفة مدمرة عدوانية غير محددة.
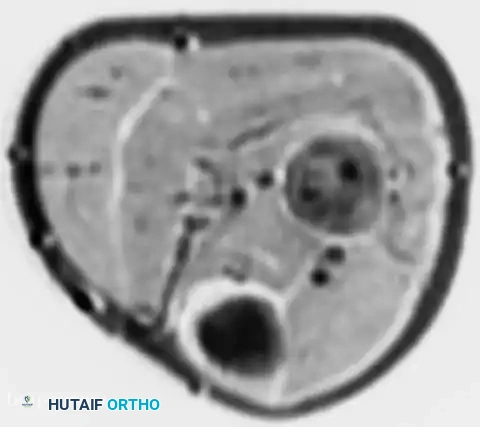
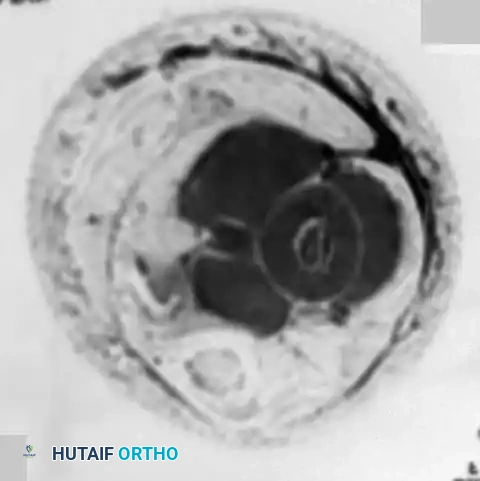
- التصوير بالرنين المغناطيسي: يُعد إجراء رنين مغناطيسي للعظم المصاب بالكامل أمراً إلزامياً. من الشائع جداً أن يكون جزء كبير من تجويف النخاع العظمي أو العظم بأكمله مصاباً. الرنين المغناطيسي لا مثيل له في تحديد الامتداد داخل النخاع ورسم حدود كتلة الأنسجة الرخوة خارج العظم، والتي غالباً ما تكون كبيرة بشكل غير متناسب مقارنة بدرجة تدمير القشرة العظمية.
- التصوير المقطعي المحوسب للصدر: يُعد التصوير المقطعي عالي الدقة للصدر أمراً بالغ الأهمية، حيث تعتبر الرئتان الموقع الأكثر شيوعاً للانبثاث (الانتشار) البعيد.
- المسح الذري للعظام: يُطلب إجراء مسح عظمي لكامل الجسم باستخدام مادة التكنيتيوم لتقييم وجود نقائل في الهيكل العظمي، والتي تمثل الموقع الثاني الأكثر شيوعاً للانتشار الجهازي.
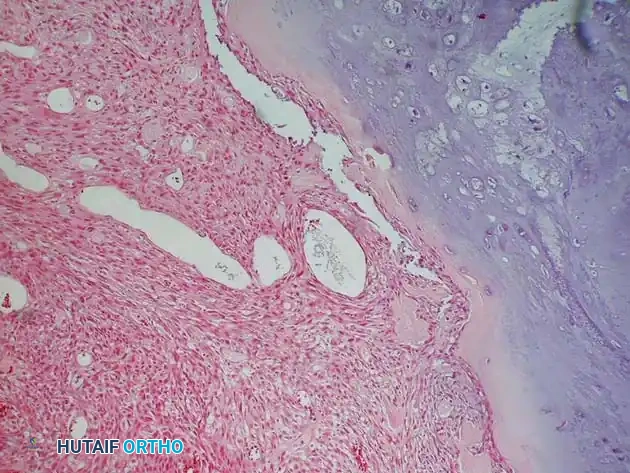
الخزعة والتحليل الجيني
لا يمكن تأكيد التشخيص إلا من خلال أخذ خزعة (Biopsy) من الورم. على عكس بروتوكولات تحديد المراحل لمعظم سرطانات العظام الأولية الأخرى، فإن سحب وخزعة نخاع العظم الثنائي (من كلا الجانبين) يُعد مكوناً روتينياً وإلزامياً في تقييم ساركوما يوينغ لاستبعاد التورط الجهازي المنتشر في النخاع.
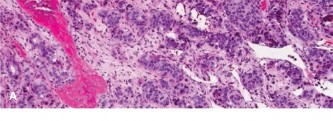
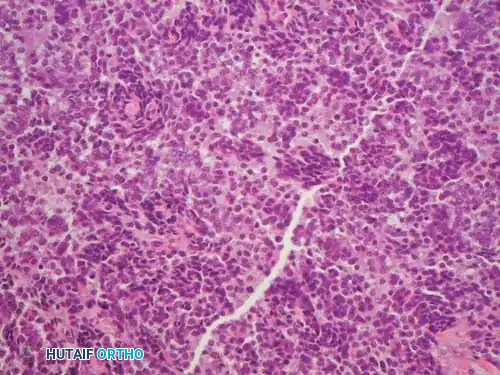
من الناحية النسيجية، تُعد ساركوما يوينغ المثال النموذجي "لورم الخلايا الزرقاء المستديرة الصغيرة". نظراً لأن المظهر تحت المجهر الضوئي غير محدد للغاية، فإن الدراسات الوراثية الخلوية والكيميائية المناعية المتقدمة هي متطلبات أساسية لتمييز ساركوما يوينغ عن الأورام الأخرى المشابهة في مرحلة الطفولة (مثل الأورام اللمفاوية، الورم الأرومي العصبي).
يتم تعريف ساركوما يوينغ من خلال انتقالات كروموسومية محددة تدمج جين EWSR1 على الكروموسوم 22 مع جينات أخرى، وأكثرها شيوعاً هو الانتقال t(11;22) الموجود في أكثر من 90% من الحالات.
العوامل المؤثرة على نسبة الشفاء
تتحدد التوقعات المستقبلية (Prognosis) لساركوما يوينغ من خلال مجموعة من المعايير السريرية والمخبرية والنسيجية. يعتمد الأطباء على هذه العوامل لتحديد شدة العلاج المطلوب.
| العامل المؤثر | التأثير على مسار المرض ونسبة الشفاء |
|---|---|
| الانتشار البعيد (النقائل) | يُعد وجود نقائل بعيدة عند التشخيص أسوأ عامل إنذار. حتى مع العلاج الجهازي والموضعي المكثف، تنخفض معدلات البقاء على قيد الحياة. |
| حجم وموقع الورم | ترتبط الآفات الأولية الأكبر حجماً بنتائج أقل إيجابية. الأورام الموجودة في المحور العظمي أو الأطراف القريبة (مثل الحوض، عظم الفخذ القريب) تحمل إنذاراً أصعب من الآفات البعيدة. |
| العمر والجنس | يرتبط العمر الأكبر عند التقديم (عادة أكبر من 12 إلى 15 عاماً) والجنس الذكري بمعدلات استجابة أقل نسبياً مقارنة بالأطفال الأصغر سناً والإناث. |
| القيم المخبرية | الأعراض الجهازية (الحمى، فقر الدم) والقيم المخبرية الأساسية المرتفعة (WBC، ESR، LDH) تشير إلى عبء ورمي مرتفع. |
| الاستجابة للعلاج الكيميائي | درجة نخر الورم (موت الخلايا السرطانية) بعد العلاج الكيميائي الأولي هي مؤشر عميق على البقاء الإجمالي على قيد الحياة. |
ملاحظة طبية: لا يُعد التصنيف النسيجي (Grade) متغيراً إنذارياً هنا، حيث تُصنف جميع أورام ساركوما يوينغ عالمياً على أنها أورام خبيثة عالية الدرجة.
الخطة العلاجية الشاملة
إدارة ساركوما يوينغ تتطلب فريقاً طبياً متعدد التخصصات يشمل أطباء أورام الأطفال، جراحي العظام والأورام، أطباء العلاج الإشعاعي، وأخصائيي علم الأمراض. نظراً لأن ساركوما يوينغ تُعتبر مرضاً جهازياً منذ بدايته (مع افتراض وجود نقائل دقيقة غير مرئية)، فإن العلاج يجب أن يشمل العلاج الكيميائي الجهازي.
العلاج الكيميائي
قبل ظهور العلاج الكيميائي متعدد العوامل، كان معدل البقاء على قيد الحياة طويل الأمد لساركوما يوينغ المعالجة بالعلاج الموضعي وحده أقل من 10%. اليوم، باستخدام دورات متناوبة من أدوية قوية (مثل الفينكريستين، الدوكسوروبيسين، السيكلوفوسفاميد، والإيفوسفاميد، والإيتوبوسيد)، تبلغ المراكز الحديثة عن معدلات بقاء طويلة الأمد تتراوح بين 60% إلى 75% للمرض الموضعي (غير المنتشر).
يُعطى العلاج الكيميائي عادةً قبل الجراحة (علاج مساعد أولي) لتقليص حجم الورم وقتل الخلايا السرطانية المنتشرة، ثم يُستكمل بعد الجراحة لضمان القضاء على أي خلايا متبقية.
التدخل الجراحي مقابل العلاج الإشعاعي للسيطرة الموضعية
تتميز ساركوما يوينغ بحساسيتها العالية للإشعاع، مما يجعل العلاج الإشعاعي خياراً قابلاً للتطبيق للسيطرة الموضعية. ومع ذلك، فإن الاختيار بين الاستئصال الجراحي والإشعاع النهائي دقيق للغاية ويجب تخصيصه لكل مريض.
- الاستئصال الجراحي: يُفضل الاستئصال الجراحي الواسع بشكل عام إذا كان من الممكن تحقيقه بهوامش سلبية (خالية من السرطان) ونتيجة وظيفية مقبولة. تتجنب الجراحة المخاطر طويلة المدى للإشعاع بجرعات عالية، بما في ذلك الأورام اللحمية الثانوية الناجمة عن الإشعاع، وتيبس المفاصل، وتوقف نمو صفيحة النمو الشديد لدى الأطفال الصغار. تشير التقارير إلى معدل تكرار موضعي أقل من 10% بعد الاستئصال الواسع.
- العلاج الإشعاعي: يُخصص الإشعاع للأورام في المواقع التشريحية المعقدة حيث تستحيل الهوامش الجراحية الواسعة دون حدوث مضاعفات غير مقبولة (مثل أورام الحوض الضخمة أو أورام العمود الفقري). كما يُستخدم كعلاج مساعد إذا كانت الهوامش الجراحية قريبة أو ملوثة.
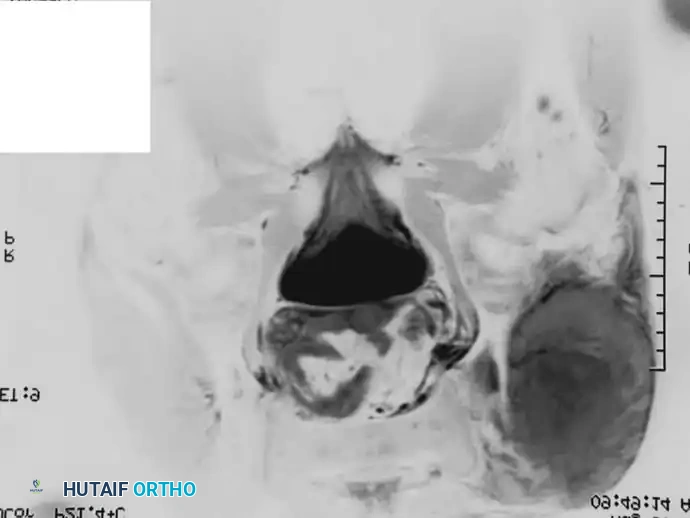
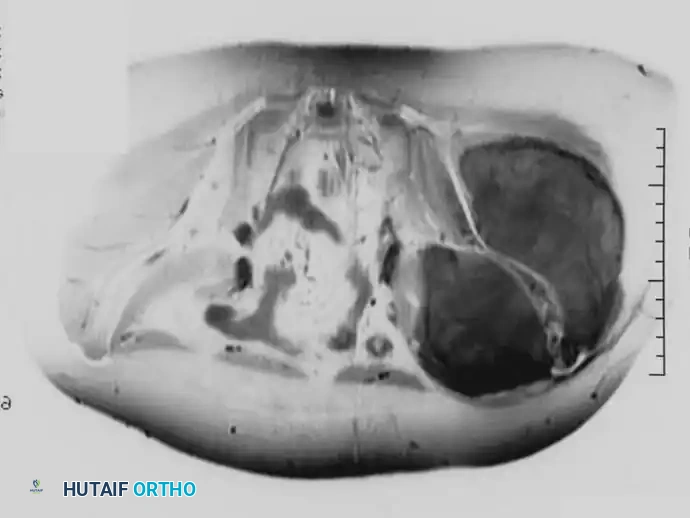
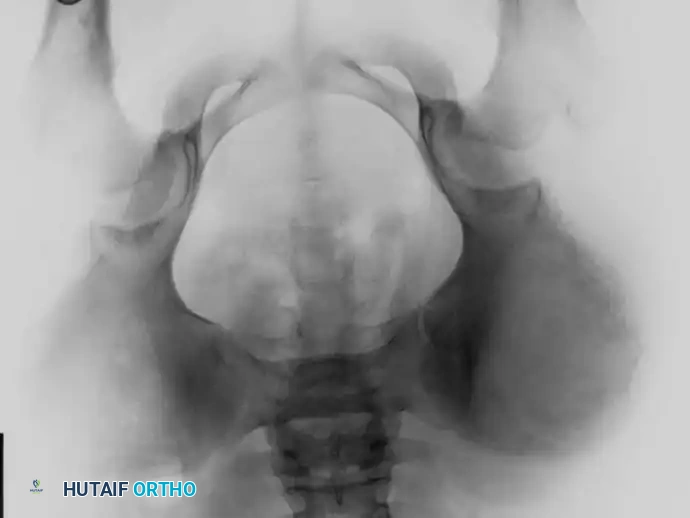
خطوات الجراحة وإعادة البناء
عندما يكون الخيار الجراحي هو الأنسب، يتبع جراح أورام العظام بروتوكولات صارمة لضمان استئصال الورم بالكامل مع الحفاظ على أكبر قدر ممكن من وظيفة الطرف.
إعادة التقييم قبل الجراحة
بعد الانتهاء من العلاج الكيميائي الأولي، يُعد تكرار دراسات تحديد المراحل (الرنين المغناطيسي للموقع الأساسي، والأشعة المقطعية للصدر) أمراً إلزامياً.
* الاستجابة الإشعاعية: تُظهر الصور البسيطة المتكررة غالباً زيادة في تعظم وتصلب الآفة، مما يشير إلى استجابة إيجابية للعلاج.
* استجابة الرنين المغناطيسي: يُلاحظ عادةً انخفاض ملحوظ في كتلة الأنسجة الرخوة خارج العظم، مما قد يحول الورم الذي كان غير قابل للاستئصال في البداية إلى مرشح جراحي ممتاز.
المبادئ الجراحية الأساسية
- استئصال مسار الخزعة: يجب استئصال مسار الخزعة السابقة ككتلة واحدة مع عينة الورم النهائية لمنع البذر الموضعي للخلايا السرطانية.
- حماية الأوعية الدموية والأعصاب: يُملي الحيز التشريحي النهج الجراحي. الهدف الأساسي هو تحديد وحماية الحزم العصبية الوعائية الرئيسية مبكراً في التشريح. إذا كان الورم يغلف الحزمة العصبية الوعائية ولا يمكن تحريرها مع كفة أنسجة طبيعية، فقد يكون البتر ضرورياً لإنقاذ حياة المريض.
- الهوامش الواسعة: يجب استئصال الورم مع كفة مستمرة من الأنسجة الطبيعية السليمة في جميع الأبعاد. الاستئصال داخل الآفة أو الهامشي غير مقبول من الناحية الورمية ويحمل خطراً كبيراً لعودة الورم.
- قص العظم: يتم التخطيط لقطع العظام بناءً على التصوير بالرنين المغناطيسي قبل الجراحة، وعادة ما يهدف إلى ترك هامش من 3 إلى 5 سم وراء الامتداد النخاعي للورم.
إعادة البناء بعد الاستئصال
يعتمد إعادة بناء الطرف بعد إزالة الورم على عمر المريض، نضج الهيكل العظمي، والموقع التشريحي:
* الأطراف الصناعية الداخلية: تُستخدم الأطراف الصناعية الضخمة المعيارية (
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك