الدليل الشامل لعلاج ورم الخلايا العملاقة في العظام
الخلاصة الطبية
ورم الخلايا العملاقة في العظام هو ورم حميد ولكنه شرس موضعياً، يصيب غالباً نهايات العظام الطويلة كالفخذ والقصبة. يعتمد العلاج الأساسي على الاستئصال الجراحي الدقيق وتجريف الورم مع استخدام الأسمنت العظمي لتدعيم العظم ومنع عودة الورم، مما يضمن استعادة وظيفة المفصل.
الخلاصة الطبية السريعة: ورم الخلايا العملاقة في العظام هو ورم حميد ولكنه شرس موضعياً، يصيب غالباً نهايات العظام الطويلة كالفخذ والقصبة. يعتمد العلاج الأساسي على الاستئصال الجراحي الدقيق وتجريف الورم مع استخدام الأسمنت العظمي لتدعيم العظم ومنع عودة الورم، مما يضمن استعادة وظيفة المفصل.
مقدمة عن أورام العظام الحميدة والشرسة
عندما يتلقى المريض تشخيصاً بوجود ورم في العظام، فإن أول ما يتبادر إلى الذهن هو القلق والخوف من المستقبل. ومع ذلك، من المهم جداً فهم أن الأورام العظمية تقع على طيف واسع يمتد من الأورام الحميدة تماماً إلى الأورام الخبيثة (السرطانات). في منتصف هذا الطيف، نجد مجموعة من الأورام التي تُصنف نسيجياً على أنها حميدة، ولكن سلوكها البيولوجي يتسم بالعدوانية والشراسة الموضعية، ومن أبرز أمثلتها ورم الخلايا العملاقة في العظام.
ورم الخلايا العملاقة هو حالة طبية تتطلب اهتماماً خاصاً. فرغم أنه ليس سرطاناً بالمعنى التقليدي، إلا أن قدرته على تدمير العظام المحيطة به وإحداث تلف في المفاصل المجاورة تجعله تحدياً طبياً يتطلب تدخلاً جراحياً دقيقاً. في معظم الحالات، يهدف العلاج إلى الحفاظ على المفصل وإنقاذ الطرف المصاب من خلال إجراءات جراحية متقدمة تعتمد على التجريف الممتد للورم.
علاوة على ذلك، ورغم ندرة حدوث ذلك إحصائياً، فإن هذا الورم يمتلك قدرة استثنائية على الانتقال إلى الرئتين في بعض الحالات، مما يجعل التقييم الشامل والمتابعة الدورية أمراً لا غنى عنه. يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات مفصلة وموثوقة للمرضى وذويهم حول كل ما يخص هذا الورم، بدءاً من أسبابه وأعراضه، وصولاً إلى أدق تفاصيل العمليات الجراحية وبرامج التعافي.
التشريح وأماكن الإصابة المعتادة
يمثل ورم الخلايا العملاقة حوالي خمسة بالمائة من إجمالي الأورام الأولية التي تصيب العظام. ولهذا الورم تفضيل واضح لأماكن معينة في الهيكل العظمي، حيث ينمو عادة في نهايات العظام الطويلة (المشاش)، بالقرب من المفاصل الرئيسية.
يتوزع هذا الورم في الجسم وفقاً للترتيب التالي من حيث الشيوع:
- الجزء السفلي من عظمة الفخذ: يعتبر هذا المكان هو الأكثر عرضة للإصابة على الإطلاق.
- الجزء العلوي من عظمة القصبة الظنبوب: وهو ثاني أكثر الأماكن شيوعاً، مما يجعل منطقة الركبة هي المركز الأساسي لأغلبية هذه الأورام.
- الجزء السفلي من عظمة الكعبرة: يقع بالقرب من مفصل الرسغ، والأورام التي تظهر في هذا الموقع غالباً ما تظهر سلوكاً أكثر شراسة وعدوانية.
- الهيكل العظمي المحوري: إصابة العمود الفقري نادرة جداً، باستثناء منطقة العجز في أسفل الظهر.
في الغالبية العظمى من الحالات، يظهر الورم كآفة واحدة معزولة. ومع ذلك، في حالات نادرة جداً تتراوح بين واحد إلى اثنين بالمائة، قد يظهر الورم في عدة أماكن في نفس الوقت أو في أوقات متقاربة.
| مكان الإصابة | نسبة الشيوع | ملاحظات سريرية |
|---|---|---|
| أسفل الفخذ وأعلى القصبة | شائع جداً | يؤثر بشكل مباشر على حركة مفصل الركبة ويسبب ألماً عند المشي |
| أسفل الكعبرة الرسغ | شائع | يتسم بشراسة موضعية وقد يهدد وظيفة اليد |
| عظمة العجز أسفل الظهر | نادر | يسبب آلاماً في أسفل الظهر وقد يضغط على الأعصاب |
| باقي أجزاء الهيكل العظمي | نادر جداً | يتطلب تقييماً دقيقاً لاستبعاد أنواع أخرى من الأورام |
الأسباب وعوامل الخطر
لا تزال الأسباب الدقيقة والمباشرة التي تؤدي إلى ظهور ورم الخلايا العملاقة في العظام غير مفهومة بالكامل في المجتمع الطبي. ومع ذلك، هناك بعض العوامل والخصائص الديموغرافية التي ترتبط بظهور هذا المرض.
يصيب هذا الورم بشكل رئيسي البالغين الشباب، حيث تتركز معظم الحالات في الفئة العمرية التي تتراوح بين عشرين وأربعين عاماً. كما تظهر الإحصائيات الطبية أن النساء أكثر عرضة للإصابة بهذا الورم بنسبة طفيفة مقارنة بالرجال.
من الناحية البيولوجية، يتكون الورم من نوعين رئيسيين من الخلايا. النوع الأول هو خلايا عملاقة متعددة النوى تشبه في وظيفتها الخلايا الطبيعية المسؤولة عن امتصاص العظم. أما النوع الثاني فهو خلايا أحادية النواة، وهي الخلايا الورمية الحقيقية التي تحفز الخلايا العملاقة على تدمير النسيج العظمي السليم المحيط بها، مما يؤدي إلى ظهور التجاويف العظمية التي تظهر في الأشعة.
احتمالية الانتقال والتحول الخبيث
رغم تصنيفه كمرض حميد، إلا أن ورم الخلايا العملاقة يحمل قدرة موثقة على الانتقال، وتحديداً إلى الرئتين، وذلك في حوالي ثلاثة بالمائة من المرضى. مسار هذه البؤر المنتقلة يختلف بشكل كبير من مريض لآخر. ففي بعض الحالات، تتراجع هذه البؤر تلقائياً، وفي حالات أخرى تظل كامنة دون أي أعراض لعقود.
من النادر جداً أن يتحول هذا الورم إلى ورم خبيث حقيقي (سرطان)، حيث تمثل هذه الحالات أقل من خمسة بالمائة. وقد يحدث هذا التحول بشكل أولي داخل الورم نفسه، أو بشكل ثانوي نتيجة لتعرض الورم لعلاجات إشعاعية سابقة، وهو ما يجعل الأطباء يتجنبون العلاج الإشعاعي لهذا الورم إلا في حالات الضرورة القصوى.
الأعراض والعلامات السريرية
تبدأ أعراض ورم الخلايا العملاقة عادة بشكل تدريجي وخفي، مما قد يؤدي إلى تأخر التشخيص في بعض الأحيان. العرض الأساسي والأكثر شيوعاً هو الألم الموضعي المتزايد.
في المراحل الأولى، يكون الألم مرتبطاً بالحركة وتحميل الوزن على الطرف المصاب. ومع مرور الوقت، ونمو الورم وتمدده داخل العظم، يبدأ الغلاف الخارجي للعظم (القشرة) في الترقق، وتحدث كسور مجهرية دقيقة، مما يجعل الألم مستمراً حتى في أوقات الراحة والنوم.
نظراً لطبيعة الورم التي تقوم بتآكل العظم وإضعافه، فإن نسبة تتراوح بين عشرة إلى ثلاثين بالمائة من المرضى يكتشفون إصابتهم بالمرض للمرة الأولى نتيجة حدوث كسر مفاجئ في العظم (كسر مرضي) إثر إصابة بسيطة لا تسبب كسراً في العظام السليمة.
في الحالات المتقدمة التي يخترق فيها الورم قشرة العظم، قد يلاحظ المريض تورماً واضحاً، وتجمعاً للسوائل في المفصل القريب، بالإضافة إلى انخفاض ملحوظ في القدرة على تحريك المفصل بشكل طبيعي.
التشخيص والتقييم الطبي
يعتبر التشخيص الدقيق والمبكر حجر الزاوية في التخطيط لعلاج ناجح. يعتمد الأطباء على مجموعة متكاملة من الفحوصات الإشعاعية والنسيجية لتحديد حجم الورم، امتداده، وتأثيره على الأنسجة المحيطة.
التصوير بالأشعة السينية
غالباً ما تكون الأشعة السينية البسيطة هي الخطوة الأولى في التشخيص، وتقدم صوراً مميزة جداً لهذا الورم. يظهر الورم كتجويف شفاف داخل نهايات العظام الطويلة، وغالباً ما يكون ممتداً حتى يصل إلى الطبقة العظمية الرقيقة التي تدعم غضروف المفصل. في الأورام الأقل شراسة، قد يظهر شريط رقيق من العظم المتصلب حول الورم، بينما في الأورام الشرسة، قد يظهر تآكل واضح أو اختراق لقشرة العظم الخارجية.
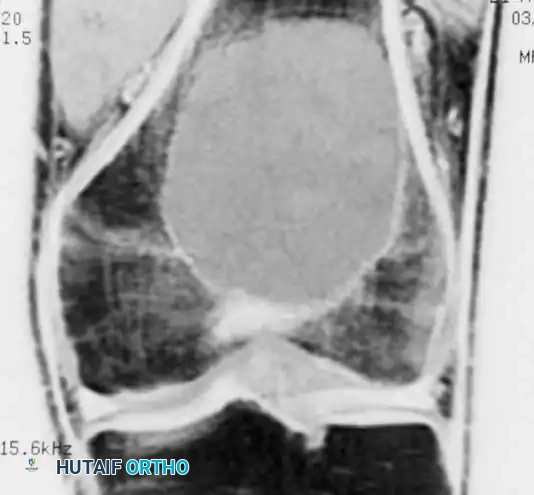
التصوير بالرنين المغناطيسي
يعتبر التصوير بالرنين المغناطيسي أداة لا غنى عنها لتحديد الامتداد الدقيق للورم داخل العظم، وتقييم سلامة الغضروف المفصلي، واكتشاف أي امتداد للورم في الأنسجة الرخوة المحيطة بالعظم.

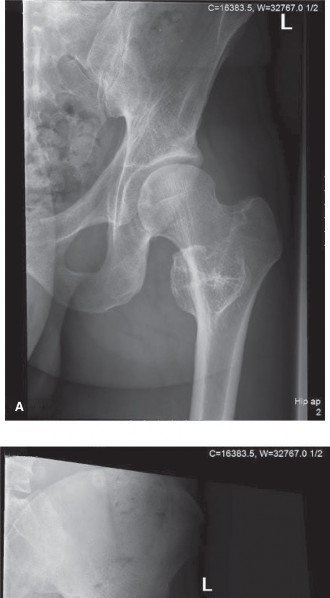
توضح الصورة أعلاه ورماً كبيراً يقع في أسفل عظمة الفخذ، ويمتد بشكل ملحوظ حتى يصل إلى الطبقة العظمية الملاصقة للمفصل، مما يبرز أهمية التدخل الجراحي الدقيق لإنقاذ المفصل.
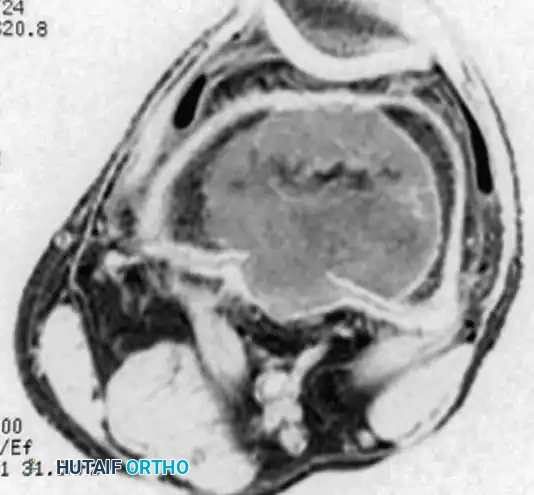
كما تظهر هذه الصورة المقطعية ترققاً شديداً في قشرة العظم المحيطة بالورم، وتحدد بدقة الحدود الداخلية للآفة الورمية، وهو ما يساعد الجراح في رسم خطة الاستئصال.
بالإضافة إلى التصوير، يتم إجراء خزعة (أخذ عينة من الورم) لفحصها تحت المجهر. هذا الفحص النسيجي ضروري لتأكيد التشخيص واستبعاد الأورام الأخرى التي قد تتشابه في شكلها الإشعاعي مع ورم الخلايا العملاقة. كما يطلب الطبيب دائماً إجراء أشعة مقطعية للصدر للتأكد من عدم وجود أي بؤر ورمية منتقلة إلى الرئتين.
العلاج والخيارات الجراحية المتاحة
نظراً للطبيعة الشرسة موضعياً لورم الخلايا العملاقة، فإن العلاج الجراحي هو المعيار الذهبي والأكثر فعالية. في الماضي، كانت العمليات تقتصر على التجريف البسيط للورم، ولكن هذه الطريقة كانت تؤدي إلى معدلات انتكاس (عودة الورم) مرتفعة جداً تتجاوز الخمسين بالمائة.
أما اليوم، فقد تطورت التقنيات الجراحية بشكل كبير، وأصبح الاعتماد الأساسي على تقنية التجريف الممتد، والتي نجحت في خفض معدلات الانتكاس إلى ما بين خمسة وخمسة عشر بالمائة فقط. يعتمد هذا النجاح على التخطيط الدقيق، الاستئصال الميكانيكي العميق، واستخدام مواد مساعدة للقضاء على أي خلايا ورمية مجهرية متبقية.
خطوات العملية الجراحية التجريف الممتد
تتطلب هذه الجراحة مهارة عالية لضمان إزالة الورم بالكامل مع الحفاظ على سلامة المفصل. فيما يلي الخطوات التفصيلية للعملية:
الوصول إلى الورم وفتح نافذة عظمية
يبدأ الجراح بعمل شق جراحي للوصول إلى العظمة المصابة. بعد إزاحة العضلات بلطف، يتم فتح نافذة في قشرة العظم. من الضروري جداً أن تكون هذه النافذة واسعة بما يكفي لتعادل حجم الورم بالكامل، وذلك لضمان رؤية واضحة وتجنب ترك أي بقايا للورم في الزوايا المخفية.
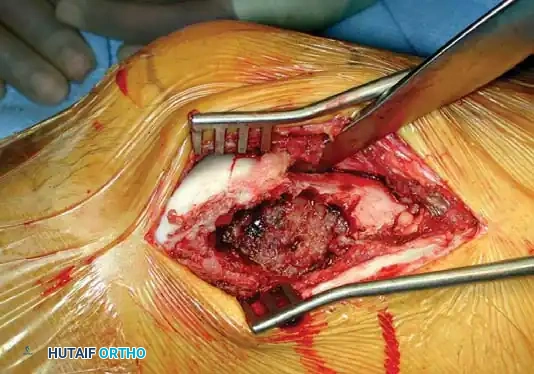
توضح الصورة أعلاه النافذة العظمية الواسعة التي تتيح للجراح رؤية الأنسجة الورمية الهشة والمليئة بالأوعية الدموية والبدء في استئصالها.
التجريف الأساسي والممتد
يتم استخدام أدوات جراحية خاصة تسمى المجارف لإزالة الكتلة الورمية الرئيسية بعناية فائقة، خاصة عند الاقتراب من الغضروف المفصلي. بعد إزالة الورم المرئي، تبدأ المرحلة الأهم وهي التجريف الممتد باستخدام أداة حفر دوارة عالية السرعة (Burr). تقوم هذه الأداة بتوسيع التجويف وإزالة طبقة إضافية من العظم السليم ظاهرياً لضمان القضاء على أي امتدادات مجهرية للورم داخل نخاع العظم.
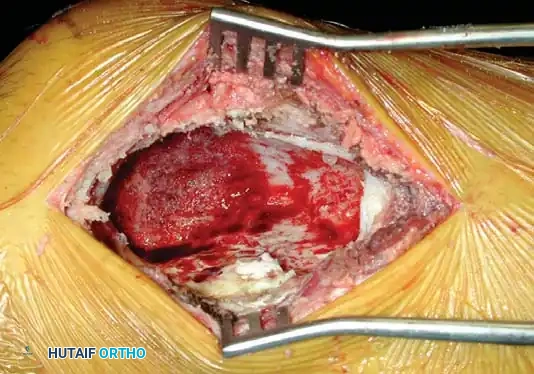
تظهر الصورة التجويف العظمي وقد أصبح نظيفاً تماماً وخالياً من أي أثر مرئي للورم بعد استخدام الحفار عالي السرعة.
العلاج المساعد الموضعي
لزيادة نسبة الأمان، يتم استخدام مواد أو تقنيات إضافية داخل التجويف لقتل أي خلايا خفية. قد يشمل ذلك استخدام النيتروجين السائل (التجميد)، أو مواد كيميائية مثل الفينول، أو استخدام جهاز تخثر الدم بغاز الأرجون، وهو الخيار المفضل لدى العديد من الجراحين لفعاليته العالية وقلة مضاعفاته مقارنة بالمواد الأخرى.
التدعيم الهيكلي وإعادة البناء
بعد إزالة الورم، يتبقى تجويف كبير داخل العظم، وتكون القشرة العظمية الداعمة للمفصل رقيقة جداً وهشة. لمنع انهيار المفصل، يقوم الجراح بوضع مسامير معدنية داعمة تعمل كشبكة تسليح، حيث تقوم بتوزيع الضغط الميكانيكي من سطح المفصل إلى الأجزاء القوية من العظم.
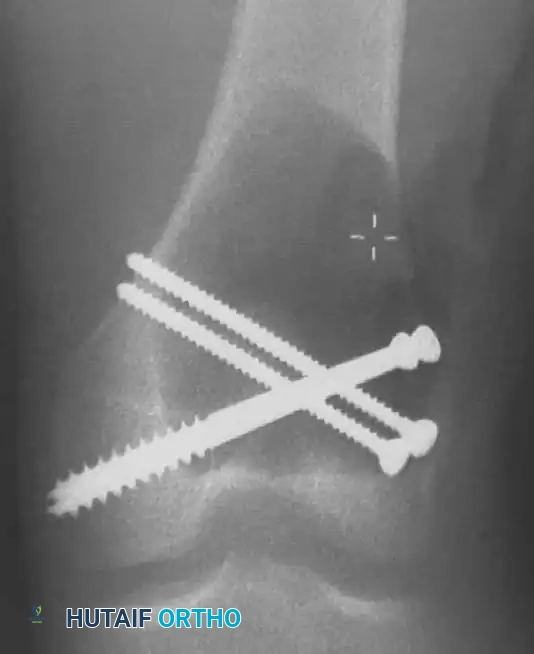
توضح الصور وضع المسامير الداعمة واستخدام الأشعة داخل غرفة العمليات للتأكد من عدم اختراقها لسطح المفصل.
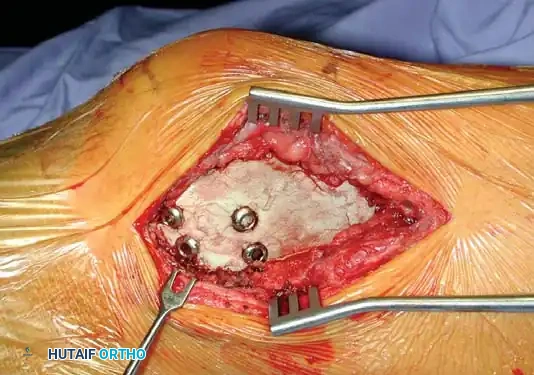
ملء التجويف بالأسمنت العظمي
الخطوة الأخيرة هي ملء التجويف. ورغم وجود خيارات مثل الترقيع العظمي (من المريض أو من بنك العظام)، إلا أن الاستخدام الروتيني للأسمنت العظمي الطبي هو الخيار المفضل. يوفر الأسمنت استقراراً ميكانيكياً فورياً يسمح للمريض بالحركة المبكرة. كما أن الحرارة العالية التي يولدها الأسمنت أثناء تفاعله وتصلبه تساعد في حرق أي خلايا ورمية متبقية. إضافة إلى ذلك، يسهل الأسمنت العظمي اكتشاف أي انتكاس مستقبلي للورم من خلال الأشعة السينية.
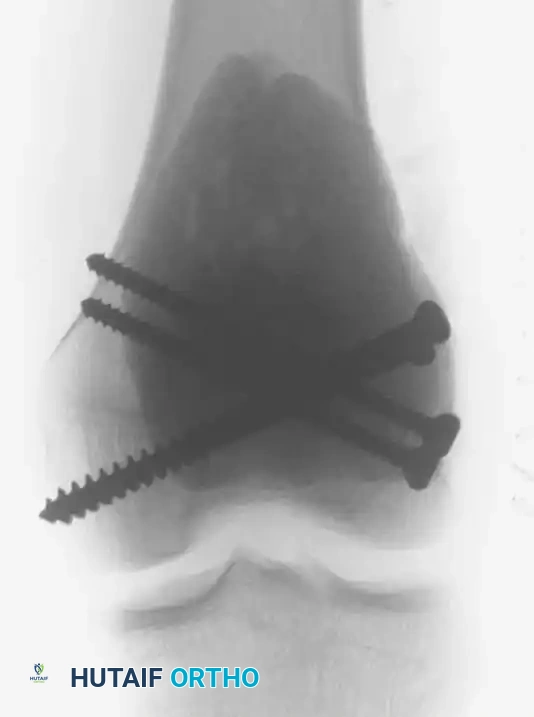

تظهر الصور المرحلة النهائية من العملية حيث يتم دمج الأسمنت العظمي بإحكام مع العظم المحيط، مما يوفر دعماً صلباً للمفصل.
التعامل مع الحالات المتقدمة والمعقدة
في بعض الحالات التي يكون فيها الورم ضخماً جداً ودمر أجزاء كبيرة من العظم أو المفصل، قد لا يكون التجريف كافياً. في هذه الحالات، يتم اللجوء إلى الاستئصال الكامل للجزء المصاب من العظم واستبداله بمفصل صناعي خاص بالأورام، أو استخدام طعوم عظمية كبيرة.
بالنسبة للأورام التي يصعب الوصول إليها جراحياً، مثل تلك الموجودة في الحوض أو العمود الفقري، يتم استخدام علاجات دوائية حديثة مثل دواء دينوسوماب، وهو جسم مضاد يعمل على إيقاف نشاط الخلايا المسببة لتآكل العظم، مما يؤدي إلى تصلب الورم وتخفيف الألم بشكل كبير.
التعافي والمتابعة الدورية
التعافي من جراحة ورم الخلايا العملاقة يعتمد بشكل كبير على التقنية المستخدمة. عند استخدام الأسمنت العظمي، يمكن للمرضى غالباً البدء في تحريك المفصل وتحميل الوزن بشكل تدريجي ومبكر جداً بعد الجراحة، مما يسرع من عملية التأهيل العلاجي الطبيعي.
ومع ذلك، الجراحة ليست نهاية المطاف. نظراً لاحتمالية عودة الورم أو انتقاله إلى الرئتين، فإن المتابعة الدورية الصارمة هي جزء لا يتجزأ من بروتوكول العلاج. تحدث معظم حالات الانتكاس خلال السنوات الثلاث الأولى بعد الجراحة.
يشمل جدول المتابعة المعتاد:
1. السنتان الأولى والثانية: زيارة الطبيب وإجراء أشعة سينية للعظم المصاب وأشعة مقطعية للصدر كل ثلاثة إلى أربعة أشهر.
2. السنة الثالثة: إجراء الفحوصات كل ستة أشهر.
3. السنة الرابعة وما بعدها: فحص سنوي منتظم.
في حال اكتشاف عودة الورم موضعياً، يتم إجراء خزعة جديدة للتأكد من عدم تحوله لورم خبيث، ثم يتم التخطيط لجراحة تجريف جديدة أو استئصال. أما في حال ظهور بؤر في الرئة، فإن الاستئصال الجراحي لهذه البؤر هو العلاج الأمثل والفعال.
الأسئلة الشائعة
هل ورم الخلايا العملاقة يعتبر مرض السرطان
لا، يُصنف هذا الورم طبياً ونسيجياً على أنه ورم حميد وليس سرطاناً. ومع ذلك، فإنه يتسم بسلوك شرس وعدواني تجاه العظام المحيطة به، مما يجعله قادراً على تدمير المفاصل إذا لم يُعالج بشكل صحيح.
ما هي احتمالية انتشار الورم إلى أجزاء أخرى من الجسم
في معظم الحالات يبقى الورم في مكانه، ولكن في حوالي ثلاثة بالمائة من المرضى، يمكن أن تنتقل خلايا من الورم إلى الرئتين. ورغم هذا الانتقال، تظل هذه الخلايا محتفظة بخصائصها الحميدة، ويمكن علاجها جراحياً.
لماذا يفضل الطبيب استخدام الأسمنت العظمي بدلا من العظم الطبيعي
يوفر الأسمنت العظمي صلابة فورية تسمح للمريض بالمشي والحركة في وقت مبكر جداً. كما أن الحرارة الناتجة عن تصلب الأسمنت تقضي على بقايا الورم، ولونه الأبيض الناصع في الأشعة يجعل من السهل جداً اكتشاف أي عودة للورم مستقبلاً مقارنة بالعظم الطبيعي.
هل سأتمكن من المشي بشكل طبيعي بعد العملية
نعم، في الغالبية العظمى من الحالات التي يتم فيها الحفاظ على المفصل واستخدام الأسمنت العظمي والمسامير الداعمة، يستعيد المريض قدرته على المشي والحركة بشكل طبيعي بعد انتهاء فترة العلاج الطبيعي.
كم تستغرق فترة التعافي بعد الجراحة
يختلف الأمر من مريض لآخر بناءً على حجم الورم ومكانه. ولكن بشكل عام، يمكن للمريض العودة إلى أنشطته اليومية الخفيفة خلال أسابيع قليلة، بينما يتطلب التعافي الكامل واستعادة قوة العضلات عدة أشهر من العلاج الطبيعي المستمر.
هل يمكن أن يعود الورم بعد إزالته جراحيا
نعم، هناك احتمالية لعودة الورم تتراوح بين خمسة إلى خمسة عشر بالمائة حتى مع أفضل التقنيات الجراحية. لذلك، تعتبر المتابعة الدورية بالأشعة ضرورية جداً لاكتشاف أي انتكاس مبكراً وعلاجه بسهولة.
هل العلاج الإشعاعي خيار مطروح لعلاج هذا الورم
يُتجنب العلاج الإشعاعي قدر الإمكان في حالات ورم الخلايا العملاقة، لأنه قد يزيد من خطر تحول الورم الحميد إلى ورم خبيث (سرطان) في المستقبل. يُستخدم الإشعاع فقط في الحالات المعقدة جداً التي لا يمكن التدخل فيها جراحياً.
ما هو دواء دينوسوماب ومتى يتم استخدامه
دينوسوماب هو علاج بيولوجي حديث يُعطى عن طريق الحقن. يُستخدم بشكل أساسي للحالات التي لا يمكن استئصالها جراحياً (مثل أورام العمود الفقري والحوض)، حيث يعمل على إيقاف نشاط الورم وتحويله إلى نسيج عظمي صلب.
هل هناك نظام غذائي معين يمنع ظهور الأورام العظمية
لا يوجد نظام غذائي محدد يمنع أو يعالج ورم الخلايا العملاقة، حيث أن أسبابه بيولوجية وجينية داخل الخلايا. ولكن الحفاظ على تغذية صحية غنية بالكالسيوم وفيتامين د يساعد في تقوية العظام وتسريع التعافي بعد الجراحة.
ماذا يحدث إذا لم يتم علاج الورم
إذا تُرك الورم دون علاج، سيستمر في النمو وتدمير العظم المحيط به، مما يؤدي حتماً إلى كسور مرضية شديدة، وتدمير كامل للمفصل المجاور، وفقدان القدرة على استخدام الطرف المصاب، بالإضافة إلى زيادة خطر انتشار الورم للرئتين.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك