الورم العظمي الأرومي في الجزء البعيد من عظم الفخذ: دليل شامل للمرضى والعلاج مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
الورم العظمي الأرومي هو ورم عظمي حميد ولكنه قد يكون مؤلمًا وواسع الانتشار. يتم تشخيصه عبر الأشعة والتصوير المقطعي والرنين المغناطيسي والخزعة. يتضمن العلاج عادةً الاستئصال الجراحي الكامل وإعادة بناء العظم لضمان الشفاء التام ومنع تكرار الورم.
الخلاصة الطبية السريعة: الورم العظمي الأرومي هو ورم عظمي حميد ولكنه قد يكون مؤلمًا وواسع الانتشار. يتم تشخيصه عبر الأشعة والتصوير المقطعي والرنين المغناطيسي والخزعة. يتضمن العلاج عادةً الاستئصال الجراحي الكامل وإعادة بناء العظم لضمان الشفاء التام ومنع تكرار الورم.
مقدمة عن الورم العظمي الأرومي
يُعد الورم العظمي الأرومي (Osteoblastoma) ورمًا عظميًا حميدًا ولكنه قد يسبب ألمًا كبيرًا ويؤثر على جودة حياة المريض. على الرغم من كونه غير سرطاني (حميد)، إلا أنه يتميز بقدرته على النمو بشكل كبير محليًا، مما يستدعي تشخيصًا دقيقًا وعلاجًا فعالًا لمنع المضاعفات وضمان الشفاء التام. غالبًا ما يصيب هذا الورم الشباب والبالغين الصغار، ويُعد فهمه خطوة أساسية في رحلة العلاج.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بالورم العظمي الأرومي، مع التركيز بشكل خاص على الحالات التي تصيب الجزء البعيد من عظم الفخذ، وهو موقع شائع ومهم نظرًا لقربه من مفصل الركبة الحساس. سنتناول الأعراض التي قد تشير إلى وجود هذا الورم، وأساليب التشخيص المتقدمة التي يستخدمها الأطباء لتأكيد وجوده وتمييزه عن الأورام الأخرى، وصولًا إلى خيارات العلاج الجراحي المتاحة، وبروتوكولات التعافي وإعادة التأهيل.
نهدف من خلال هذا الدليل إلى تزويد المرضى وذويهم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، وتقديم صورة واضحة عن كيفية التعامل مع هذه الحالة الطبية. ولأن التشخيص الدقيق والعلاج المتقن يتطلبان خبرة عالية، فإننا نؤكد على أهمية استشارة المتخصصين في جراحة العظام والأورام العظمية، مثل الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الذي يُعد من أبرز الخبراء في علاج مثل هذه الحالات المعقدة في صنعاء والمنطقة.

فهم عظم الفخذ والمنطقة المصابة
لفهم الورم العظمي الأرومي في الجزء البعيد من عظم الفخذ، من المهم أولاً أن نلقي نظرة سريعة على تشريح عظم الفخذ ووظيفته، خاصةً في المنطقة التي غالبًا ما تتأثر بهذا الورم.
عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويمتد من الورك إلى الركبة. يلعب دورًا حيويًا في تحمل الوزن والحركة، ويُعد أساسًا قويًا لدعم الجسم. يتكون عظم الفخذ من عدة أجزاء رئيسية:
*
الجسم (Diaphysis):
الجزء الأوسط الطويل من العظم.
*
المشاشية (Epiphysis):
الأطراف المستديرة للعظم التي تشكل المفاصل (مثل مفصل الركبة في الجزء البعيد).
*
الكردوس (Metaphysis):
المنطقة الواقعة بين الجسم والمشاشية، وهي منطقة نشطة جدًا من حيث النمو الخلوي وتدفق الدم، مما يجعلها موقعًا شائعًا للعديد من أورام العظام.
الجزء البعيد من عظم الفخذ: يشير هذا المصطلح إلى الطرف السفلي من عظم الفخذ، وهو الجزء الذي يتصل بعظم الساق (الظنبوب) لتشكيل مفصل الركبة. هذه المنطقة حيوية للحركة الكاملة للركبة وتحمل الوزن أثناء الوقوف والمشي. عندما يصيب ورم مثل الورم العظمي الأرومي هذه المنطقة، فإنه يمكن أن يؤثر بشكل كبير على وظيفة الركبة، مما يسبب الألم وصعوبة في الحركة.
لماذا تُعد هذه المنطقة مهمة؟
1.
تحمل الوزن:
الجزء البعيد من عظم الفخذ هو نقطة ارتكاز رئيسية لتحمل وزن الجسم، وأي آفة فيه يمكن أن تؤدي إلى ضعف هيكلي وخطر الكسر المرضي.
2.
قربها من مفصل الركبة:
الورم في هذه المنطقة يمكن أن يؤثر على الغضاريف والأربطة المحيطة بمفصل الركبة، مما يسبب قيودًا في الحركة أو التهابًا.
3.
القرب من الأوعية الدموية والأعصاب:
تمر العديد من الأوعية الدموية والأعصاب الهامة بالقرب من الجزء البعيد من عظم الفخذ، مما يجعل التخطيط الجراحي دقيقًا للغاية لتجنب أي إصابات محتملة.
فهم هذه التفاصيل التشريحية يساعدنا على تقدير مدى تعقيد تشخيص وعلاج الورم العظمي الأرومي في هذا الموقع الحساس، ويبرز الحاجة إلى خبرة جراح عظام متخصص لضمان أفضل النتائج.
الأسباب وعوامل الخطر للورم العظمي الأرومي
حتى الآن، لا يزال السبب الدقيق لتكون الورم العظمي الأرومي غير معروف. يُصنف هذا الورم ضمن الأورام مجهولة السبب (idiopathic)، مما يعني أنه لا توجد عوامل خطر واضحة يمكن ربطها بشكل مباشر بتطوره، مثل العوامل الوراثية، أو التعرض لمواد كيميائية معينة، أو نمط الحياة.
ومع ذلك، هناك بعض الخصائص التي غالبًا ما ترتبط بظهور الورم العظمي الأرومي:
- العمر: يُلاحظ الورم العظمي الأرومي بشكل شائع في الفئة العمرية الشابة، وتحديدًا بين سن 10 و 30 عامًا. يُعد المراهقون والبالغون الصغار هم الأكثر عرضة للإصابة به.
- الجنس: لا يوجد تفضيل واضح للجنس، حيث يمكن أن يصيب الذكور والإناث على حد سواء.
-
الموقع:
على الرغم من أنه يمكن أن يظهر في أي عظم، إلا أن الورم العظمي الأرومي غالبًا ما يصيب:
- عناصر العمود الفقري الخلفية (مثل الفقرات).
- العظام الطويلة، خاصةً الكردوس والجسم (مثل عظم الفخذ والساق).
- العظام الصغيرة في اليدين والقدمين.
ما الذي نعرفه عن طبيعة الورم؟
*
حميد وليس سرطانيًا:
من المهم التأكيد على أن الورم العظمي الأرومي هو ورم حميد. هذا يعني أنه لا ينتشر إلى أجزاء أخرى من الجسم (لا ينتقل) ولا يُعد سرطانًا.
*
نمو موضعي:
على الرغم من طبيعته الحميدة، يمكن للورم العظمي الأرومي أن ينمو بشكل كبير محليًا، مما يسبب تدميرًا للعظم المحيط أو ضغطًا على الأعصاب والأوعية الدموية القريبة. هذا النمو المحلي هو ما يجعله يتطلب التدخل العلاجي.
*
ليس وراثيًا:
لا يوجد دليل على أن الورم العظمي الأرومي ينتقل وراثيًا من الآباء إلى الأبناء.
*
غير مرتبط بالصدمات:
لا يوجد ارتباط مباشر بين الصدمات أو الإصابات العظمية وتطور الورم العظمي الأرومي. قد يكتشف الورم بالصدفة بعد إصابة بسيطة، ولكن الإصابة ليست هي السبب.
بينما لا يمكن الوقاية من الورم العظمي الأرومي نظرًا لعدم معرفة أسبابه، فإن الوعي بالأعراض والتشخيص المبكر يلعبان دورًا حاسمًا في تحقيق أفضل النتائج العلاجية.
أعراض الورم العظمي الأرومي في عظم الفخذ
تتطور أعراض الورم العظمي الأرومي في الجزء البعيد من عظم الفخذ عادةً بشكل تدريجي وتزداد سوءًا بمرور الوقت. من المهم جدًا الانتباه لهذه الأعراض واستشارة الطبيب المختص عند ظهورها، خاصةً إذا كنت من الفئة العمرية الأكثر عرضة للإصابة.
في الحالة التي نتناولها كمثال، كان المريض شابًا يبلغ من العمر 22 عامًا، وقد اشتكى من تاريخ طويل من الألم في الركبة اليمنى، والذي استمر لمدة 18 شهرًا. يمكن تلخيص الأعراض الشائعة للورم العظمي الأرومي كالتالي:
-
الألم:
- طبيعته: يبدأ عادةً كألم خفيف أو وجع باهت، ثم يزداد تدريجيًا ليصبح أكثر ثباتًا وحدّة.
- استجابته للمسكنات: على عكس الورم العظمي العظمي (Osteoid Osteoma) الذي غالبًا ما يستجيب بشكل ممتاز لمضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الأسبرين، فإن الألم الناتج عن الورم العظمي الأرومي قد لا يستجيب بشكل كبير لهذه الأدوية، أو قد يوفر تحسنًا مؤقتًا ومحدودًا فقط.
- نمطه: لا يميل الألم في الورم العظمي الأرومي إلى أن يكون ليليًا بشكل كبير، وهو ما يميزه أيضًا عن الورم العظمي العظمي الذي يشتهر بالألم الليلي الشديد.
- موضعه: يكون الألم موضعيًا في المنطقة المصابة، وفي حالتنا، كان في الجزء البعيد من عظم الفخذ.
-
صعوبة في تحمل الوزن والحركة:
- مع تفاقم الألم ونمو الورم، يجد المرضى صعوبة متزايدة في الأنشطة التي تتطلب تحمل الوزن، مثل الوقوف لفترات طويلة أو المشي.
- قد يشعر المريض بعدم الراحة أو الألم عند محاولة تحميل الوزن على الساق المصابة.
-
التورم أو الامتلاء الموضعي:
- قد يلاحظ المريض أو الطبيب عند الفحص وجود امتلاء أو تورم خفيف وموضعي فوق المنطقة المصابة من العظم. هذا التورم يكون عادةً صلبًا ومؤلمًا عند اللمس.
- في حالة المريض، لوحظ امتلاء موضعي خفيف فوق كردوس عظم الفخذ البعيد، أعلى قليلاً من اللقمة الفخذية الجانبية.
-
قيود في حركة المفصل:
- قد يسبب الألم والورم قيودًا طفيفة في نطاق حركة المفصل القريب من الورم. في حالتنا، كان هناك تقييد بسيط في حركة ثني الركبة (0-120 درجة مقارنة بـ 0-140 درجة في الركبة السليمة).
-
غياب الأعراض الجهازية:
- عادةً ما لا يرتبط الورم العظمي الأرومي بأعراض جهازية مثل الحمى، القشعريرة، أو التعرق الليلي، مما يساعد على تمييزه عن حالات أخرى مثل العدوى أو الأورام الخبيثة.
- لا توجد عادةً أعراض عصبية مثل التنميل، الوخز، أو ضعف العضلات، إلا إذا كان الورم يضغط بشكل مباشر على عصب قريب.
من المهم التأكيد على أن هذه الأعراض قد تكون مشتركة مع حالات أخرى، ولذلك فإن التشخيص الدقيق يتطلب فحصًا سريريًا مفصلاً وسلسلة من الفحوصات التصويرية والخزعة النسيجية.
كيف يتم تشخيص الورم العظمي الأرومي
يُعد التشخيص الدقيق للورم العظمي الأرومي أمرًا بالغ الأهمية لضمان العلاج المناسب وتجنب أي مضاعفات. يعتمد التشخيص على مجموعة متكاملة من الفحوصات السريرية، والتصويرية، والنسيجية. يعتمد الأستاذ الدكتور محمد هطيف وفريقه على أحدث التقنيات والبروتوكولات لتقديم تشخيص شامل وموثوق.
الفحص السريري
يبدأ التشخيص بفحص سريري دقيق يقوم به جراح العظام. يتضمن هذا الفحص:
*
المعاينة:
البحث عن أي تورمات، احمرار، تغيرات في الجلد، أو تشوهات واضحة في الطرف المصاب. في حالة المريض، لوحظ امتلاء موضعي خفيف في الجزء البعيد من عظم الفخذ.
*
الجس:
تحسس المنطقة المصابة لتقييم وجود ألم، صلابة، دفء في الجلد، أو كتل محسوسة. في الحالة المذكورة، كان هناك منطقة صلبة ومؤلمة عند الجس فوق الجزء الجانبي البعيد من عظم الفخذ.
*
تقييم مدى الحركة:
قياس نطاق حركة المفصل القريب (الركبة في هذه الحالة) لتحديد أي قيود أو ألم عند الحركة.
*
الفحص العصبي:
تقييم قوة العضلات، الإحساس، وردود الأفعال العصبية لضمان عدم وجود أي ضغط على الأعصاب.
*
تقييم الدورة الدموية:
فحص النبضات الطرفية للتأكد من سلامة إمداد الدم.
التصوير التشخيصي
تُعد فحوصات التصوير حجر الزاوية في تشخيص الورم العظمي الأرومي، حيث توفر صورًا مفصلة للعظم والورم.
الأشعة السينية (X-ray)
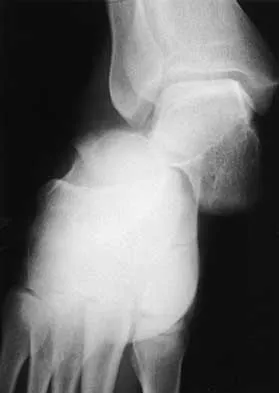
هي الخطوة الأولى في التقييم. في حالة الورم العظمي الأرومي، قد تظهر الأشعة السينية:
*
آفة حالة (Lytic lesion):
منطقة يتآكل فيها العظم.
*
محاطة بتصلب (Sclerotic rim):
حدود واضحة ومُتصلبة حول الآفة.
*
توسع قشري (Cortical expansion):
قد يظهر العظم المحيط بالورم متوسعًا أو سميكًا.
*
غياب التكلسات الواضحة:
عادةً لا تُظهر تكلسات مميزة داخل الورم.
*
مساحة المفصل محفوظة:
لا توجد علامات على التهاب المفاصل التنكسي.

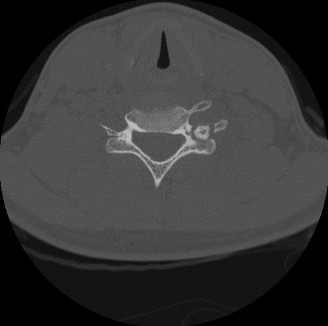
التصوير المقطعي المحوسب (CT Scan)
يُقدم التصوير المقطعي صورًا ثلاثية الأبعاد أكثر تفصيلاً للعظم، وهو ضروري لـ:
*
تحديد بنية العظم:
يوضح بدقة مدى تآكل العظم وتوسعه.
*
تحديد حدود الورم:
يُظهر الحواف المتصلبة للورم ومدى امتداده داخل العظم.
*
تقييم القشرة العظمية:
يوضح ما إذا كانت القشرة العظمية قد تآكلت أو اخترقت.
*
تحديد "العش" (Nidus):
قد يظهر الورم (العش) كمنطقة عالية الكثافة ذات توهين غير متجانس.
*
التخطيط الجراحي:
يُعد حاسمًا لتحديد الموقع الدقيق للورم وعلاقته بالصفائح المشاشية (في حالة الأطفال) أو بالهياكل العظمية المحيطة، مما يساعد في التخطيط الجراحي الدقيق.
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي ضروريًا لتقييم الأنسجة الرخوة المحيطة، ونخاع العظم، والقرب من الهياكل العصبية الوعائية.
*
تحديد مدى التورم:
يُظهر تورم نخاع العظم المحيط بالورم وتورم الأنسجة الرخوة المحيطة، وهو ما يرتبط غالبًا بألم المريض.
*
تقييم الأنسجة الرخوة:
يُظهر الورم عادةً إشارة منخفضة في صور T1 وعالية في صور T2.
*
التعزيز بالصبغة:
يُظهر الورم تعزيزًا شديدًا وغير متجانس بعد حقن صبغة الجادولينيوم.
*
العلاقة بالهياكل الحيوية:
يُحدد ما إذا كان الورم يمتد إلى مفصل الركبة أو يؤثر على الأوعية الدموية والأعصاب المجاورة، وهي معلومات حيوية لتجنب الإصابة أثناء الجراحة.
مسح العظام (Bone Scintigraphy)
يُستخدم مسح العظام بالتقنيتيوم-99m للكشف عن مناطق زيادة النشاط الأرومي العظمي (تكون العظم). يُظهر الورم العظمي الأرومي عادةً امتصاصًا بؤريًا مكثفًا، مما يشير إلى زيادة في عملية بناء العظم.
الخزعة النسيجية (Biopsy)
بعد الفحوصات التصويرية، تُعد الخزعة النسيجية هي الخطوة الحاسمة للحصول على تشخيص نهائي ومؤكد.
*
الخزعة بالإبرة الموجهة:
تُجرى عادةً خزعة بالإبرة الأساسية الموجهة بالأشعة السينية أو التصوير المقطعي للحصول على عينة من نسيج الورم.
*
الفحص النسيجي المرضي:
يقوم أخصائي علم الأمراض بفحص العينة تحت المجهر. في حالة الورم العظمي الأرومي، تُظهر الخلايا عادةً:
* ترابيق (أعمدة) غير منتظمة من العظم المتكون حديثًا.
* خلايا أرومية عظمية بارزة وممتلئة (osteoblasts).
* سدى ليفي غني بالأوعية الدموية.
* غياب الخلايا غير النمطية أو الانقسامات الخلوية غير الطبيعية التي تشير إلى الخباثة.
يُعد التواصل الوثيق بين جراح العظام، مثل الأستاذ الدكتور محمد هطيف، وأخصائي علم الأمراض أمرًا حيويًا لضمان التشخيص الصحيح وتمييز الورم العظمي الأرومي عن الأورام الأخرى، خاصة الورم العظمي السرطاني (Osteosarcoma).
التشخيص التفريقي
يتطلب وجود آفة عظمية مؤلمة ومتوسعة لدى شاب بالغ إجراء تشخيص تفريقي شامل. يوضح الجدول التالي أبرز الفروقات بين الورم العظمي الأرومي وبعض الحالات المشابهة:
| الميزة | الورم العظمي الأرومي | الورم العظمي العظمي (Osteoid Osteoma) | الكيس العظمي الأمهددي (ABC) | الساركوما العظمية (Osteosarcoma) | التهاب العظم والنقي المزمن (Chronic Osteomyelitis) |
|---|---|---|---|---|---|
| العمر الشائع | 10-30 سنة | 10-25 سنة | <20 سنة (الثانوي بأي عمر) | أي عمر (الذروة في المراهقين) | أي عمر (غالبًا بعد صدمة/جراحة) |
| الحجم | >2 سم (ميزة فارقة) | <1.5-2 سم (العش) | متغير، غالبًا كبير ومتوسع | متغير، غالبًا كبير | متغير، تدمير/تصلب عظمي موضعي |
| خصائص الألم | باهت، مؤلم، تدريجي، استجابة أقل للمسكنات، ليس ليليًا | شديد، ليلي، يستجيب بشكل مميز للمسكنات (الأسبرين) | ألم موضعي، تورم، خطر الكسر المرضي | متغير، غالبًا خفي، تدريجي، ألم عظمي عميق | ألم موضعي، إيلام، دفء، قد توجد علامات جهازية (حمى) |
| الأشعة السينية/CT | آفة حالة/متصلبة مع حافة متصلبة، توسع/ترقق قشري | عش حال صغير (<1.5 سم) مع تصلب كثيف محيط | آفة حالة متوسعة، متعددة الحجرات، مستويات سائل-سائل في الرنين | تدميري، متغلغل، حواف غير واضحة، تفاعل سمحاقي عدواني | تدمير حال، قطع عظمية ميتة (sequestra)، غلاف عظمي (involucrum) |
| الرنين المغناطيسي | T1 منخفض الإشارة، T2 مرتفع الإشارة، تعزيز شديد، وذمة كبيرة | عش مع وذمة شديدة محيطة (علامة الهدف) | مستويات سائل-سائل (خاصة)، مكون نسيج رخو واسع، مساحات كيسية ساطعة T2 | إشارة غير متجانسة، كتلة نسيج رخو، غزو نخاع العظم، تدمير قشري | وذمة نخاع العظم، تفاعل سمحاقي، خراج نسيج رخو |
| الموقع | العمود الفقري (العناصر الخلفية)، العظام الطويلة، العظام الصغيرة | العظام الطويلة (الفخذ، الظنبوب)، العمود الفقري، العظام الصغيرة | كردوس العظام الطويلة، الفقرات | كردوس العظام الطويلة، العظام المسطحة | أي عظم، غالبًا في مواقع الصدمة أو ضعف المناعة |
| النسيج المرضي | ترابيق عظمية متكونة، أرومات عظمية بارزة، سدى وعائي | مماثل للورم العظمي الأرومي ولكن عش أصغر | مساحات كيسية مملوءة بالدم، حواجز بها خلايا ليفية، خلايا عملاقة | أرومات عظمية غير نمطية تنتج مادة عظمية/غضروفية، ميزات خبيثة | خلايا التهابية، نخر، بكتيريا، عظم ميت (sequestrum) |
| العلاج | استئصال هامشي/واسع؛ تجريف داخلي + علاج مساعد | استئصال بالترددات الراديوية (RFA) أو استئصال هامشي | تجريف مع علاج مساعد، استئصال هامشي، انصمام انتقائي | استئصال واسع ككتلة واحدة، علاج كيميائي، علاج إشعاعي | مضادات حيوية، تنضير، استئصال عظم ميت، ترقيع عظمي |
| احتمال التكرار | متوسط (10-20%) | منخفض (<5%) بعد الاستئصال الكامل | متوسط (10-30%) | مرتفع إذا كانت الهوامش غير كافية | مرتفع إذا كان التنضير غير كافٍ |
خيارات علاج الورم العظمي الأرومي
على الرغم من أن الورم العظمي الأرومي ورم حميد، إلا أن طبيعته التي قد تكون مؤلمة وتتسم بالنمو الموضعي تجعل التدخل العلاجي ضروريًا في معظم الحالات. يعتمد قرار العلاج على عدة عوامل، ويُعد الاستئصال الجراحي هو الخيار الأكثر فعالية. يحرص الأستاذ الدكتور محمد هطيف على تقييم كل حالة بعناية فائقة لتحديد أفضل خطة علاجية تضمن الشفاء الكامل وتقليل احتمالية التكرار.
متى تكون الجراحة ضرورية
تُتخذ القرارات الجراحية بناءً على العوامل التالية:
1.
الألم المستمر والمتفاقم:
عندما لا يستجيب الألم للأدوية المسكنة ويؤثر بشكل كبير على جودة حياة المريض وقدرته الوظيفية.
2.
حجم وموقع الورم:
الأورام الكبيرة (أكثر من 2-3 سم) أو تلك الموجودة في العظام التي تحمل الوزن (مثل عظم الفخذ) قد تزيد من خطر حدوث كسور مرضية مع ترقق القشرة العظمية.
3.
خطر التكرار مع العلاج التحفظي:
على عكس بعض الأورام الحميدة الأخرى، لا يميل الورم العظمي الأرومي إلى الشفاء التلقائي، والعلاج التحفظي غالبًا ما يؤدي إلى تكرار الأعراض أو نمو الورم.
4.
التشخيص النهائي:
بعد تأكيد طبيعة الورم الحميدة من خلال الخزعة، يصبح التدخل الجراحي ضروريًا للسيطرة المحلية ومنع أي نمو مستقبلي.
تصنيف الورم وأهميته
على الرغم من كونه ورمًا حميدًا، غالبًا ما تستند إدارة الورم العظمي الأرومي إلى مبادئ تن
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك