النهج الخلفي لعلاج كسور عظم العضد البعيد: دليلك الشامل لاستعادة وظيفة الكوع مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم العضد البعيد هو إصابة معقدة في الكوع تتطلب غالبًا جراحة. النهج الخلفي هو تقنية جراحية متقدمة توفر رؤية ممتازة لإصلاح هذه الكسور، مما يتيح تثبيتًا دقيقًا واستعادة وظيفة الكوع.
الخلاصة الطبية السريعة: كسر عظم العضد البعيد هو إصابة معقدة في الكوع تتطلب غالبًا جراحة. النهج الخلفي هو تقنية جراحية متقدمة توفر رؤية ممتازة لإصلاح هذه الكسور، مما يتيح تثبيتًا دقيقًا واستعادة وظيفة الكوع.
مقدمة: كسور عظم العضد البعيد وتحدياتها
تُعد كسور عظم العضد البعيد (Distal Humerus Fractures) من الإصابات المعقدة التي تصيب مفصل الكوع، وتشكل تحديًا كبيرًا في جراحة العظام. هذه الكسور تمثل حوالي 2-7% من جميع كسور البالغين وما يصل إلى 30% من كسور الكوع. إن مفصل الكوع بتشريحه المعقد ودوره الحيوي في الحركة اليومية يتطلب دقة فائقة في التشخيص والعلاج لاستعادة وظيفته الكاملة.
تحدث هذه الإصابات عادةً نتيجة لصدمات عالية الطاقة لدى الشباب، مثل حوادث السيارات أو السقوط من ارتفاع، أو بسبب سقوط بسيط على يد ممدودة لدى كبار السن الذين يعانون من هشاشة العظام. إن السطح المفصلي لعظم العضد البعيد، مع أعمدته العظمية الحساسة وهياكله العصبية الوعائية الحيوية، يجعل من الضروري التخطيط الجراحي الدقيق والتنفيذ المتقن لضمان أفضل النتائج.
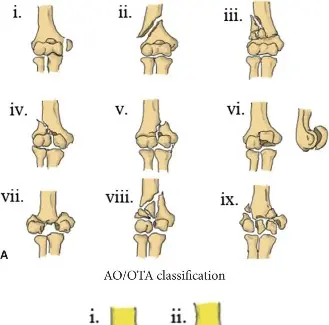
الهدف الأساسي من علاج كسور عظم العضد البعيد هو استعادة مفصل كوع مستقر ومتوافق ومتحرك. يتضمن ذلك تحقيق إعادة بناء دقيقة للسطح المفصلي وتثبيت مستقر للأعمدة العظمية للسماح بحركة مبكرة ومحمية. هنا يأتي دور النهج الخلفي ، الذي يُعد تقنية أساسية، خاصةً للكسور المعقدة داخل المفصل (من النوع C حسب تصنيف AO/OTA) والكسور المفتتة فوق اللقمة (من النوع A و B مع إصابة كبيرة في الجزء الكردوسي)، حيث يوفر هذا النهج رؤية مباشرة لا مثيل لها للسطح المفصلي ومساحة واسعة لوضع الغرسات. إن طبيعته التوسعية تسمح بإعادة بناء شاملة، مما يجعله المسار المفضل للعديد من الجراحين الذين يتعاملون مع هذه الإصابات الصعبة.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بكسور عظم العضد البعيد والنهج الخلفي لعلاجها، بدءًا من التشريح والأسباب وصولًا إلى تفاصيل الجراحة والتعافي. سيقدم لكم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرته الرائدة في هذا المجال، ليمنحكم فهمًا واضحًا وشاملًا لهذه الحالة وخيارات علاجها المتقدمة في صنعاء.
التشريح الجراحي والوظيفة الحيوية لمفصل الكوع
لفهم كيفية علاج كسور عظم العضد البعيد، من الضروري فهم التشريح المعقد لمفصل الكوع وكيف يعمل.
التشريح الجراحي لعظم العضد البعيد ومفصل الكوع
يتكون مفصل الكوع من ثلاثة عظام رئيسية: عظم العضد (العظم العلوي للذراع)، عظم الزند (العظم الأكبر في الساعد)، وعظم الكعبرة (العظم الأصغر في الساعد). الجزء البعيد من عظم العضد، وهو المنطقة التي تحدث فيها هذه الكسور، يتميز بتركيب معقد:
-
التركيب العظمي لعظم العضد البعيد:
يتكون عظم العضد البعيد من عمودين رئيسيين:
- العمود الإنسي (الداخلي): ينتهي بالبكرة واللقمة الإنسية، ويتصل مع عظم الزند.
- العمود الوحشي (الخارجي): ينتهي بالرأس الصغير واللقمة الوحشية، ويتصل مع عظم الكعبرة.
- تُشكل هذه الأعمدة هيكلاً مستقرًا لمفصل الكوع.
- السطح المفصلي: هو السطح الأملس الذي يغطي نهايات العظام ويسمح بحركة انسيابية وغير مؤلمة. أي تكسر أو عدم انتظام في هذا السطح يمكن أن يؤدي إلى ألم وتيبس وتآكل مبكر للمفصل.
-
الهياكل العصبية الوعائية:
يحيط بمفصل الكوع شبكة معقدة من الأعصاب والأوعية الدموية الحيوية التي يجب حمايتها أثناء الجراحة:
- العصب الزندي: يقع خلف اللقمة الإنسية في ما يُعرف بالنفق المرفقي، وهو عرضة بشكل خاص للإصابة أثناء النهج الخلفي. غالبًا ما يتم تحديد هذا العصب وحمايته، وقد يتطلب الأمر نقله لمنع إصابته.
- العصب الكعبري: يقع في الأخدود الحلزوني لعظم العضد بشكل أكثر قربًا من الجزء العلوي، وهو أقل عرضة للإصابة في النهج الخلفي، ولكن يجب توخي الحذر عند وضع الصفائح والمسامير.
- العصب المتوسط والشريان العضدي: يقعان أمام مفصل الكوع، وعادة ما تكون محمية خلال النهج الخلفي.
-
العضلات والأربطة:
- العضلة ثلاثية الرؤوس العضدية: تشكل الجزء الأكبر من الجزء الخلفي للذراع وتدخل في الناتئ المرفقي. كيفية التعامل مع هذه العضلة (شقها، عكسها، أو قطع جزء من العظم) هو قرار جراحي رئيسي في النهج الخلفي.
- الأربطة الجانبية: تُعد الأربطة الإنسية والوحشية الجانبية ضرورية لاستقرار مفصل الكوع ضد القوى الخارجية.
الوظيفة الحيوية (الميكانيكا الحيوية) لمفصل الكوع
- استقرار مفصل الكوع: يعتمد استقرار الكوع على مزيج من التوافق العظمي (شكل العظام المتطابق)، والقيود الرباطية الثابتة (الأربطة الجانبية الإنسية والوحشية)، والمساهمات العضلية الديناميكية.
- نظرية الأعمدة: يعمل عظم العضد البعيد كقوس مستقر يتكون من عمودين إنسي ووحشي يلتقيان بشكل أكثر قربًا في منطقة فوق اللقمة. بين هذه الأعمدة يقع الجزء المفصلي. غالبًا ما تؤدي الكسور إلى تعطيل عمود واحد أو كليهما، بالإضافة إلى السطح المفصلي. تتطلب إعادة البناء استعادة سلامة هذه الأعمدة والكتلة المفصلية لتوفير الاستقرار الميكانيكي.
- مبادئ التثبيت: يتطلب التثبيت المستقر التقاط كمية كافية من العظم في كلا العمودين بصفائح قوية. تُعد تقنيات التثبيت المتعامد (صفائح إنسية وخلفية/خلفية وحشية) والتثبيت المتوازي (صفائح إنسية ووحشية) هي البناءين الميكانيكيين الأساسيين. كلاهما يوفر تثبيتًا مستقرًا، على الرغم من أن الدراسات الميكانيكية الحيوية تشير إلى أن التثبيت المتعامد قد يوفر صلابة أكبر في أنماط معينة من الكسور.
الأسباب وعوامل الخطر لكسور عظم العضد البعيد
كسور عظم العضد البعيد ليست مجرد حوادث عشوائية، بل غالبًا ما تكون مرتبطة بآليات إصابة محددة وعوامل خطر تزيد من احتمالية حدوثها. فهم هذه الأسباب يساعد في الوقاية والتعرف المبكر على الإصابة.
الأسباب الرئيسية
-
السقوط على يد ممدودة:
هذا هو السبب الأكثر شيوعًا، خاصةً في مجموعتين عمريتين مختلفتين:
- كبار السن: غالبًا ما يكون السقوط من ارتفاع بسيط على يد ممدودة كافيًا للتسبب في الكسر، خاصةً إذا كانوا يعانون من هشاشة العظام. تكون عظامهم أضعف وأكثر عرضة للكسر.
- الشباب والبالغون الأصغر سنًا: يتطلب الأمر قوة أكبر بكثير، مثل السقوط أثناء ممارسة الرياضة أو من ارتفاع عالٍ.
-
الصدمات عالية الطاقة:
- حوادث السيارات والدراجات النارية: تُعد هذه الحوادث سببًا رئيسيًا للكسور المعقدة في عظم العضد البعيد، حيث تكون قوى الاصطدام شديدة.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم أو من سطح مرتفع.
- الإصابات الرياضية: خاصة في الرياضات التي تتضمن سرعات عالية أو احتكاكًا جسديًا.
- الإصابات المباشرة: على الرغم من أنها أقل شيوعًا، إلا أن الضربة المباشرة والقوية على الكوع يمكن أن تسبب كسرًا.
عوامل الخطر
-
العمر:
- كبار السن: هم الأكثر عرضة للإصابة بسبب هشاشة العظام وضعف التوازن مما يزيد من احتمالية السقوط.
- الأطفال والشباب: يتعرضون للكسور بسبب الأنشطة البدنية عالية الطاقة.
- هشاشة العظام: تُعد هشاشة العظام عامل خطر رئيسي، خاصةً لدى النساء بعد انقطاع الطمث، حيث تصبح العظام هشة وضعيفة وتتكسر بسهولة أكبر.
- ممارسة الرياضات عالية المخاطر: الرياضات مثل كرة القدم، كرة السلة، التزلج، وركوب الدراجات الهوائية تزيد من خطر السقوط والإصابات.
- المهن التي تنطوي على مخاطر السقوط: مثل عمال البناء أو أي مهنة تتطلب العمل في ارتفاعات.
-
بعض الحالات الطبية:
- اضطرابات التوازن: يمكن أن تزيد من خطر السقوط.
- ضعف البصر: يزيد من احتمالية التعثر والسقوط.
- الأمراض العصبية: التي تؤثر على التنسيق العضلي.
- نقص فيتامين د والكالسيوم: يؤثر على صحة العظام.
- التدخين واستهلاك الكحول المفرط: يمكن أن يؤثرا سلبًا على كثافة العظام وقدرتها على الشفاء.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه في تقييم كل حالة بشكل فردي وتقديم المشورة اللازمة للوقاية والعلاج الأمثل.
الأعراض الشائعة لكسور عظم العضد البعيد
عند حدوث كسر في عظم العضد البعيد، تظهر عادة مجموعة من الأعراض الواضحة التي تشير إلى وجود إصابة خطيرة في مفصل الكوع. من المهم التعرف على هذه الأعراض لطلب العناية الطبية الفورية.
الأعراض الرئيسية
- ألم شديد ومفاجئ: هذا هو العرض الأكثر شيوعًا ومباشرة. يكون الألم حادًا ويزداد سوءًا مع أي محاولة لتحريك الكوع أو الذراع.
- تورم ملحوظ: يحدث التورم حول مفصل الكوع بسرعة بعد الإصابة، نتيجة لتجمع الدم والسوائل في الأنسجة المحيطة بالكسر.
- كدمات: قد تظهر كدمات (تغير في لون الجلد) حول الكوع والذراع، وقد تنتشر إلى الساعد أو اليد بمرور الوقت.
- تشوه واضح في مفصل الكوع: في حالات الكسور الشديدة أو المتبدلة (التي تحركت فيها العظام من مكانها)، قد يظهر الكوع بشكل غير طبيعي أو مشوه.
- عدم القدرة على تحريك الكوع: يصبح تحريك الكوع مؤلمًا للغاية أو مستحيلًا بسبب الألم الشديد وعدم استقرار العظم المكسور. قد لا يتمكن المريض من بسط أو ثني الذراع بشكل كامل.
- تنميل أو ضعف في اليد والأصابع: بسبب قرب العديد من الأعصاب الرئيسية (مثل العصب الزندي والكعبري والمتوسط) من عظم العضد البعيد، قد يؤدي الكسر إلى ضغط أو إصابة هذه الأعصاب، مما يسبب تنميلًا، وخدرًا، أو ضعفًا في حركة الأصابع أو اليد. هذا عرض خطير يتطلب تقييمًا فوريًا.
- برودة أو شحوب في اليد: في حالات نادرة، قد يؤثر الكسر على الأوعية الدموية الرئيسية، مما يقلل من تدفق الدم إلى اليد ويسبب برودتها أو شحوب لونها. هذه حالة طارئة تتطلب تدخلاً عاجلاً.
- صوت فرقعة أو طقطقة: قد يسمع المريض صوت فرقعة أو طقطقة لحظة حدوث الكسر.
إذا كنت تعاني من أي من هذه الأعراض بعد إصابة في الكوع، فمن الضروري مراجعة الأستاذ الدكتور محمد هطيف أو أقرب قسم طوارئ على الفور لتقييم الحالة وتشخيصها بدقة وبدء العلاج المناسب. التشخيص المبكر والعلاج الفوري يقللان من خطر المضاعفات ويحسنان من نتائج التعافي.
التشخيص الدقيق لكسور عظم العضد البعيد
يُعد التشخيص الدقيق حجر الزاوية في التخطيط لعلاج كسور عظم العضد البعيد. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة شاملة من الفحوصات السريرية والتصويرية لتقييم طبيعة الكسر ومدى تعقيده.
1. التقييم السريري الأولي
- التاريخ المرضي: يبدأ التقييم بسؤال المريض عن كيفية حدوث الإصابة (آلية الصدمة)، والأمراض المزمنة، والأدوية التي يتناولها، والتاريخ الجراحي السابق.
-
الفحص البدني:
يقوم الدكتور محمد هطيف بفحص دقيق للذراع والكوع المصاب، للبحث عن:
- الألم والتورم والكدمات والتشوه: لتقدير مدى الإصابة.
- الحالة العصبية الوعائية: يُعد هذا الفحص بالغ الأهمية. يتم تقييم وظيفة الأعصاب الرئيسية (الزندي، الكعبري، المتوسط) عن طريق اختبار الإحساس وقوة العضلات في اليد والأصابع. كما يتم فحص النبضات في الشريان العضدي والكعبري لضمان عدم وجود إصابة وعائية. أي خلل في هذه الوظائف قد يشير إلى إصابة خطيرة تتطلب تدخلاً عاجلاً.
- حالة الأنسجة الرخوة: يتم تقييم وجود جروح مفتوحة، أو خدوش، أو بثور، أو تورم شديد، حيث يمكن أن تؤثر هذه العوامل على توقيت الجراحة.
2. التقييم الإشعاعي (التصوير)
بعد الفحص السريري، تُستخدم مجموعة من فحوصات التصوير لتحديد نمط الكسر بدقة.
-
الأشعة السينية (X-rays):
- هي الخطوة الأولى في التشخيص. تُؤخذ صور بالأشعة السينية من عدة زوايا (أمامية خلفية، جانبية حقيقية، ومائلة) لمفصل الكوع.
- توفر الأشعة السينية تقييمًا أوليًا لنمط الكسر وموقعه ومدى تبدله.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد التصوير المقطعي المحوسب ضروريًا لجميع كسور عظم العضد البعيد المعقدة تقريبًا.
-
يوفر صورًا ثلاثية الأبعاد مفصلة للكسر، مما يسمح للأستاذ الدكتور محمد هطيف بفهم دقيق لـ:
- شكل الكسر: هل هو T-type, Y-type, H-type؟
- مدى تفتت العظم: كم عدد القطع المكسورة؟
- مدى تضرر السطح المفصلي: هل هناك أي قطع عظمية داخل المفصل؟
- اتجاه القطع المكسورة: مما يساعد في التخطيط لكيفية إعادة تجميعها.
- تُستخدم إعادة البناء ثلاثية الأبعاد (3D reconstructions) لتخطيط الجراحة بدقة، بما في ذلك اختيار الصفائح والمسامير المناسبة.
-
تصوير الشرايين (Arteriography) أو الموجات فوق الصوتية الدوبلرية (Doppler Ultrasound):
- يُشار إليهما إذا كان هناك اشتباه في إصابة وعائية (مثل غياب النبض، أو ورم دموي متزايد).
3. التخطيط الجراحي المسبق
بناءً على التقييم السريري ونتائج التصوير، يقوم الأستاذ الدكتور محمد هطيف بوضع خطة جراحية مفصلة للغاية، تشمل:
- اختيار النهج الجراحي: غالبًا ما يكون النهج الخلفي هو المفضل للكسور المعقدة.
- اختيار الغرسات (الصفائح والمسامير): تحديد نوع وعدد الصفائح والمسامير المطلوبة.
- تحديد تقنية إدارة العضلة ثلاثية الرؤوس: هل سيتم إجراء قطع عظمي في الناتئ المرفقي (olecranon osteotomy) أم سيتم استخدام طريقة تحافظ على العضلة ثلاثية الرؤوس؟
- التخطيط لتثبيت العصب الزندي: لضمان حمايته.
إن دقة التشخيص والتخطيط المسبق هما مفتاح النجاح في علاج هذه الكسور المعقدة، ويُعرف الأستاذ الدكتور محمد هطيف بخبرته الواسعة في هذا المجال، مما يضمن حصول مرضاه في صنعاء على أفضل رعاية ممكنة.
خيارات العلاج لكسور عظم العضد البعيد
يعتمد اختيار العلاج المناسب لكسور عظم العضد البعيد على عدة عوامل، بما في ذلك نوع الكسر، مدى تبدله، عمر المريض، حالته الصحية العامة، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف تقييمًا شاملاً لتحديد الخيار الأفضل لكل مريض.
1. العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي خيارًا محدودًا جدًا لكسور عظم العضد البعيد، نظرًا لارتفاع مخاطر التيبس وسوء الالتئام مع هذه الطرق للكسور المتبدلة.
-
دواعي الاستخدام:
- الكسور غير المتبدلة أو المتبدلة بشكل طفيف خارج المفصل (AO/OTA Type A): خاصةً لدى كبار السن أو المرضى ذوي المتطلبات الوظيفية المنخفضة.
- الكسور داخل المفصل غير المتبدلة أو المتبدلة بشكل طفيف جدًا (نادر): في المرضى المسنين والضعفاء وذوي المتطلبات المنخفضة، أو الذين يعانون من حالات طبية خطيرة تزيد من مخاطر الجراحة.
- الرعاية التلطيفية: للمرضى الذين لديهم توقعات حياة محدودة جدًا أو موانع طبية شديدة للجراحة.
- الأسلوب: يشمل التثبيت بجبيرة أو دعامة لفترة محدودة، يتبعها برنامج إعادة تأهيل لزيادة الحركة.
2. العلاج الجراحي (التدخل الجراحي)
تستفيد الغالبية العظمى من كسور عظم العضد البعيد المتبدلة، وخاصة تلك التي تشمل السطح المفصلي، من التدخل الجراحي لاستعادة التشريح والوظيفة.
-
دواعي الاستخدام الرئيسية:
- الكسور داخل المفصل المتبدلة (AO/OTA Type C): بما في ذلك كسور T-type و Y-type و H-type والأنماط شديدة التفتت. يتطلب ذلك إعادة بناء دقيقة وتثبيتًا داخليًا مستقرًا.
- الكسور فوق اللقمة المتبدلة مع امتداد داخل المفصل (AO/OTA Type B): الكسور التي تشمل السطح المفصلي ولكنها تؤثر بشكل أساسي على الجزء الكردوسي.
- الكسور المفتوحة: تتطلب إزالة الأنسجة التالفة والتثبيت العاجل.
- كسور-خلع الكوع: خاصةً مع كسور مصاحبة في الناتئ الإكليلاني أو رأس الكعبرة.
- الكوع العائم: كسر متزامن في الساعد في نفس الذراع.
- فشل العلاج غير الجراحي: التبدل التدريجي أو عدم الالتئام في الكسور التي عولجت تحفظيًا.
- مرضى الصدمات المتعددة: غالبًا ما يُفضل التثبيت النهائي المبكر لتسهيل حركة المريض وإدارته الشاملة.
موانع العلاج الجراحي
-
موانع مطلقة:
- العدوى الموضعية النشطة في مجال الجراحة.
- تلف شديد وغير قابل للإصلاح في الأنسجة الرخوة يمنع إغلاق الجرح بأمان.
- عدم رغبة المريض أو عدم لياقته الطبية للخضوع للتخدير والجراحة.
-
موانع نسبية:
- أمراض طبية مصاحبة شديدة تزيد بشكل كبير من مخاطر الجراحة (مثل أمراض القلب غير المسيطر عليها، اضطرابات التخثر الشديدة).
- جودة عظام سيئة للغاية (هشاشة عظام شديدة) تمنع تثبيت الغرسات بشكل مستقر، على الرغم من أن هؤلاء المرضى غالبًا ما يستفيدون من التثبيت الجراحي إن أمكن.
- عدم التزام المريض ببروتوكولات إعادة التأهيل بعد الجراحة.
جدول: مقارنة بين العلاج الجراحي وغير الجراحي
| العامل | العلاج الجراحي | العلاج غير الجراحي |
|---|---|---|
| نوع الكسر | كسور داخل المفصل متبدلة (AO/OTA Type B, C) | كسور خارج المفصل غير متبدلة (AO/OTA Type A) |
| كسور مفتوحة | كسور داخل المفصل متبدلة بشكل طفيف (حالات مختارة) | |
| التبدل | أي تبدل كبير أو عدم توافق مفصلي | غير متبدل أو متبدل بشكل طفيف (<2 مم) |
| عوامل المريض | مرضى أصحاء ونشطون | مرضى كبار السن، ضعفاء، ذوو متطلبات منخفضة، أمراض مصاحبة شديدة |
| مرضى الصدمات المتعددة (للتثبيت المبكر) | موانع طبية شديدة للجراحة/التخدير | |
| حالة الأنسجة الرخوة | غلاف أنسجة رخوة مقبول | تلف شديد في الأنسجة الرخوة (مانع مطلق) |
| الإصابات المصاحبة | كسور-خلع، كوع عائم | كسر معزول، مفصل كوع مستقر بخلاف ذلك |
| النتائج المتوقعة | استعادة المحاذاة التشريحية ووظيفة المفصل | خطر التيبس، سوء الالتئام، وظيفة ضعيفة |
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في اتخاذ القرار الصعب بين هذه الخيارات، مع الأخذ في الاعتبار جميع العوامل لضمان أفضل نتيجة ممكنة لكل مريض في صنعاء.
النهج الخلفي لكسور عظم العضد البعيد: تفاصيل الإجراء الجراحي
يُعد النهج الخلفي (Posterior Approach) هو الخيار الجراحي المفضل لدى الأستاذ الدكتور محمد هطيف للعديد من كسور عظم العضد البعيد المعقدة، وذلك لقدرته على توفير رؤية ممتازة للسطح المفصلي والأعمدة العظمية، مما يسهل إعادة البناء الدقيق والتثبيت المستقر.
التخطيط ما قبل الجراحة وتحديد وضعية المريض
يُعد التخطيط الدقيق وتحديد وضعية المريض الصحيحة أمرًا بالغ الأهمية لنجاح الجراحة.
التخطيط ما قبل الجراحة
- التقييم السريري: يشمل مراجعة تاريخ الإصابة، الأمراض المصاحبة، وفحصًا عصبيًا وعائيًا دقيقًا.
- التقييم الإشعاعي: الأشعة السينية والتصوير المقطعي المحوسب (CT) مع إعادة البناء ثلاثية الأبعاد ضرورية لفهم نمط الكسر وتخطيط الجراحة.
- اختيار النهج الجراحي: يُفضل النهج الخلفي لمعظم كسور عظم العضد البعيد المعقدة. يقرر الدكتور هطيف ما إذا كانت هناك حاجة لقطع عظمي في الناتئ المرفقي (olecranon osteotomy) أو استخدام طرق تحافظ على العضلة ثلاثية الرؤوس.
- اختيار الغرسات: تحديد الصفائح والمسامير المناسبة (عادة صفيحتان قفل مسبقة التشكيل). يخطط الدكتور هطيف لمسار المسامير لضمان أقصى قدر من الثبات.
- التخدير والرباط الضاغط: يُستخدم التخدير العام مع إمكانية استخدام كتل عصبية إقليمية لتسكين الألم بعد الجراحة. يُطبق رباط ضاغط في الجزء العلوي من الذراع لضمان مجال جراحي خالٍ من الدم.
وضعية المريض
يختار الأستاذ الدكتور محمد هطيف وضعية المريض بناءً على أفضل وصول جراحي وراحة للمريض:
-
وضعية الاستلقاء الجانبي:
يوضع المريض على جانبه، وذراعه المصابة معلقة بحرية على حامل ذراع معقم.
- المزايا: تسمح بحركة كاملة للكوع أثناء الإجراء، وصول جيد إلى كلا العمودين الإنسي والوحشي، ومريحة للجراح.
- العيوب: تتطلب وضعية دقيقة لمنع إصابات الضغط.
-
وضعية الانبطاح (على البطن):
يوضع المريض على بطنه، وذراعه المصابة مثنية بزاوية 90 درجة ومدعومة بلوح ذراع.
- المزايا: وصول ممتاز إلى الجزء الخلفي بالكامل من عظم العضد البعيد. تسمح بحصاد ترقيع عظمي من عظم الحرقفة إذا لزم الأمر.
- العيوب: أقل ملاءمة للتحقق من نطاق حركة الكوع أثناء الجراحة.
- وضعية الاستلقاء (الذراع عبر الصدر): أقل شيوعًا للنهج الخلفي التوسعي، ولكن يمكن أن تكون خيارًا لعمليات الكشف المحدودة.
تفاصيل النهج الجراحي والتقنية
يوفر النهج الخلفي الوصول الأكثر مباشرة وتوسعية للجزء الخلفي من عظم العضد البعيد، مما يسهل إعادة البناء التشريحي والتثبيت القوي للكسور المعقدة.
1. الشق الجراحي والتشريح السطحي
- الشق: يتم إجراء شق طولي في منتصف الخط الخلفي، متمركزًا فوق الناتئ المرفقي، ويمتد حوالي 10-15 سم
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك