الكسور المرضية: فهم شامل للأسباب، التشخيص، والعلاج المتقدم في صنعاء
الخلاصة الطبية
الكسور المرضية هي كسور تحدث في عظام ضعيفة بسبب أمراض كامنة مثل السرطان أو الأورام الحميدة، لا نتيجة لإصابات قوية. يشمل علاجها تشخيص السبب الأساسي وتثبيت الكسر جراحياً أو غير جراحياً، مع التركيز على تخفيف الألم واستعادة الوظيفة وتحسين جودة الحياة.
الخلاصة الطبية السريعة: الكسور المرضية هي كسور تحدث في عظام ضعيفة بسبب أمراض كامنة مثل السرطان أو الأورام الحميدة، لا نتيجة لإصابات قوية. يشمل علاجها تشخيص السبب الأساسي وتثبيت الكسر جراحياً أو غير جراحياً، مع التركيز على تخفيف الألم واستعادة الوظيفة وتحسين جودة الحياة.
مقدمة عن الكسور المرضية
تُعد الكسور المرضية تحديًا طبيًا دقيقًا في مجال جراحة العظام، حيث تختلف بشكل جوهري عن الكسور الناتجة عن الحوادث أو الصدمات الميكانيكية العادية. ببساطة، الكسر المرضي هو كسر يحدث في عظم قد أُضعف بالفعل بسبب مرض كامن، وليس نتيجة لقوة صدمة كانت لتكون غير كافية لكسر عظم سليم. هذا التمييز حاسم للغاية، لأنه يتطلب ليس فقط علاج الكسر بحد ذاته، بل أيضًا التشخيص الدقيق والعلاج الفعال للمرض الأساسي الذي أضعف العظم.
على عكس كسور الهشاشة الناتجة عن ترقق العظام (Osteoporosis) الشامل الذي يؤثر على الهيكل العظمي بأكمله، فإن الكسور المرضية تنجم عن ضعف موضعي أو عام في بنية العظم بسبب كيان مرضي محدد. هذا يعني أن التعامل مع هذه الحالات يتطلب فهمًا عميقًا للآليات البيولوجية والمرضية التي أدت إلى ضعف العظم.
لماذا تُعد الكسور المرضية مشكلة حرجة؟
الكسور المرضية لا تسبب الألم الشديد وتقييد الحركة فحسب، بل إنها غالبًا ما تكون مؤشرًا على وجود مرض خطير، مثل السرطان الذي انتشر إلى العظام (النقائل العظمية). لذلك، فإن التشخيص المبكر والتدخل السريع ضروريان ليس فقط لتخفيف معاناة المريض، بل أيضًا لتحديد وعلاج السبب الجذري، مما قد يؤثر بشكل كبير على مسار المرض العام وجودة حياة المريض.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، من أبرز الخبراء في التعامل مع هذه الحالات المعقدة. بفضل خبرته الواسعة ومعرفته المتعمقة بأحدث التقنيات الجراحية والبروتوكولات العلاجية، يقدم الدكتور هطيف رعاية شاملة ومتخصصة للمرضى الذين يعانون من الكسور المرضية، بدءًا من التشخيص الدقيق وحتى التخطيط العلاجي المتقدم والتأهيل بعد الجراحة.
لمحة عن انتشار الكسور المرضية
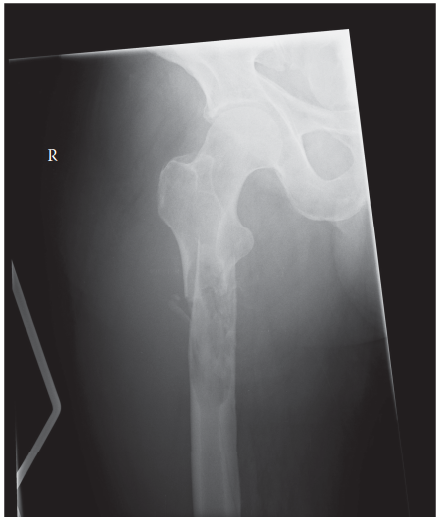
يعتمد انتشار الكسور المرضية بشكل كبير على مدى شيوع الحالات المسببة لها. في البالغين، تُعد النقائل العظمية (انتشار السرطان إلى العظام) هي السبب الأكثر شيوعًا على الإطلاق. تُشكل الأورام الأولية في الثدي والرئة والبروستاتا والكلى والغدة الدرقية الغالبية العظمى من هذه الحالات. يُقدر أن حوالي 15-30% من مرضى السرطان يُصابون بنقائل عظمية، وتُعاني نسبة كبيرة منهم من كسر مرضي خلال مسار مرضهم.
تشمل المواقع الشائعة للكسور المرضية: الجزء العلوي من عظم الفخذ، عظم العضد، العمود الفقري، والحوض. هذه المناطق غالبًا ما تكون عرضة لإجهاد ميكانيكي عالٍ وغنية بالأوعية الدموية، مما يجعلها بيئة مناسبة لاستقرار الخلايا السرطانية.
أما في المرضى الأصغر سنًا، فإن أورام العظام الأولية (مثل الساركوما العظمية وساركوما إيوينغ والساركوما الغضروفية)، والآفات العظمية الحميدة (مثل الكيس العظمي المتمدد، خلل التنسج الليفي، الكيس العظمي وحيد الحجرة)، وأمراض العظام الأيضية (مثل مرض باجيت، تلين العظام، تكون العظم الناقص) هي الأسباب الأكثر شيوعًا. تشمل الأسباب الأقل شيوعًا التهاب العظم والنقي، وتآكل العظم الناتج عن الإشعاع، وتغيرات ما بعد جراحة استبدال المفاصل.
التشريح الحيوي للكسور المرضية
لفهم الكسور المرضية وكيفية علاجها، من الضروري الإلمام بالتشريح الجراحي للعظام والآثار البيوميكانيكية لضعف العظام الناتج عن الأمراض. فالموقع التشريحي للكسر المرضي يؤثر بشكل كبير على احتمالية حدوثه وعلى الاستراتيجية الجراحية المثلى لتثبيته.
بنية العظم وكيف تتأثر بالأمراض
يتكون العظم من نوعين رئيسيين:
1.
العظم القشري (Cortical Bone):
وهو العظم الكثيف والصلب الذي يشكل الطبقة الخارجية للعظام الطويلة، ويوفر القوة والمتانة.
2.
العظم الإسفنجي (Cancellous Bone):
وهو العظم المسامي الموجود داخل العظام، خاصة في نهاياتها، ويحتوي على نخاع العظم.
يمكن للآفات المرضية أن تُخل بهذين المكونين أو بأحدهما، مما يضعف العظم بشكل كبير:
*
الآفات المحللة (Lytic Lesions):
وهي الآفات التي تدمر العظم، وتُشاهد غالبًا في حالات الورم النقوي المتعدد وسرطان الخلايا الكلوية وسرطان الغدة الدرقية. تؤدي هذه الآفات إلى ترقق القشرة الخارجية للعظم وتآكل السطح الداخلي، مما يقلل بشكل كبير من مقاومة العظم لقوى الالتواء والانحناء.
*
الآفات البانية (Blastic Lesions):
وهي الآفات التي تُنتج عظمًا جديدًا، ولكن غالبًا ما يكون هذا العظم غير منظم وضعيف من الناحية الميكانيكية، مما يقلل أيضًا من سلامة العظم. تُرى هذه الآفات بشكل مميز في نقائل سرطان البروستاتا والثدي.
*
الآفات المختلطة (Mixed Lesions):
تُظهر مزيجًا من الآفات المحللة والبانية.
العوامل البيوميكانيكية الحاسمة
يُعد حجم وموقع الآفة داخل العظم من العوامل البيوميكانيكية الحاسمة. فإذا كانت الآفة تُصيب أكثر من 50% من محيط أو قطر قشرة العظم، خاصة في المناطق التي تتحمل الوزن، فهذا يُعد مؤشرًا قويًا على احتمالية حدوث كسر وشيك. كما أن الآفات في مناطق تركيز الإجهاد العالي، مثل منطقة تحت المدور في عظم الفخذ، والمنطقة بين المدورين، ومناطق التقاء الجسم بالمشاش في العظام الطويلة، تكون أكثر عرضة للكسور. يُعرف هذا المفهوم بـ "مُركّز الإجهاد" (Stress Riser)، حيث يُركز أي عيب موضعي القوى الميكانيكية، مما يزيد من خطر الكسر.
نظام ميريلز لتسجيل مخاطر الكسر (Mirels' Scoring System)
لتوجيه القرارات الجراحية الوقائية، يُستخدم نظام ميريلز (Mirels' Score) على نطاق واسع لتقييم خطر الكسر المرضي الوشيك في العظام الطويلة. يُخصص هذا النظام نقاطًا (1-3) بناءً على أربعة معايير شعاعية وسريرية:
-
الموقع (Site):
- الطرف العلوي: 1 نقطة
- الطرف السفلي: 2 نقطة
- منطقة المدور في الفخذ: 3 نقاط (لأنها تتحمل وزنًا كبيرًا)
-
الألم (Pain):
- خفيف: 1 نقطة
- متوسط: 2 نقطة
- وظيفي (يؤثر على النشاط): 3 نقاط
-
نوع الآفة (Lesion Type):
- بانية (Blastic): 1 نقطة
- مختلطة (Mixed): 2 نقطة
- محللة (Lytic): 3 نقاط (لأنها الأضعف ميكانيكيًا)
-
الحجم (Size):
- أقل من ثلث قطر القشرة: 1 نقطة
- بين ثلث وثلثي قطر القشرة: 2 نقطة
- أكثر من ثلثي قطر القشرة: 3 نقاط
يُعتبر مجموع 7 نقاط أو أكثر عمومًا مؤشرًا على الحاجة إلى تثبيت جراحي وقائي، حيث يزداد خطر الكسر بشكل كبير. ومع أن نظام ميريلز يُقدم إرشادًا قيمًا، إلا أن الحكم السريري، وحالة المريض الصحية العامة، والعمر المتوقع، والخصائص البيولوجية للورم تلعب جميعها أدوارًا حاسمة في اتخاذ القرار النهائي.
مبادئ التثبيت الداخلي في العظام المتضررة
تختلف مبادئ التثبيت الداخلي في العظام المتضررة مرضيًا بشكل كبير عن تلك المستخدمة في العظام السليمة. فنوعية العظم المتدهورة غالبًا ما تؤدي إلى ضعف تثبيت المسامير، وزيادة خطر خلعها، وانغراس الغرسات. لذلك، تتطلب استراتيجيات التثبيت غالبًا ما يلي:
- غرسات أطول: تمتد على طول أكبر من العظم، غالبًا من مفصل إلى مفصل أو تتجاوز الآفة بكثير.
- التعزيز (Augmentation): يُستخدم إسمنت العظام (Polymethylmethacrylate - PMMA) بشكل متكرر، خاصة مع المسامير داخل النخاع أو حول أطراف المسامير، لتعزيز استقرار الغرسة وملء العيوب المحللة. هذا يُنشئ هيكلاً مركبًا بقدرة تحمل وزن محسنة ويُسهل تحمل الوزن الفوري.
- زيادة صلابة الهيكل: غالبًا ما تُفضل الصفائح المزدوجة، أو أنظمة الصفائح المقفلة، أو المسامير داخل النخاع ذات القطر الكبير.
- مبدأ التجاوز (Bypass Principle): يجب أن يمتد جهاز التثبيت بقطرين قشريين على الأقل (أو يفضل قطر عظمي كامل) بعد الآفة من الجهتين القريبة والبعيدة لضمان تثبيت كافٍ في العظم السليم.
يُعد فهم هذه التحديات البيوميكانيكية أمرًا بالغ الأهمية لاختيار الغرسة المناسبة والتقنية الجراحية، وفي النهاية تحقيق تثبيت دائم يمكنه تحمل الأحمال الفسيولوجية، وتسهيل التأهيل، وتقليل احتمالية الفشل الميكانيكي.

الأسباب وعوامل الخطر للكسور المرضية
تنشأ الكسور المرضية دائمًا من ضعف كامن في بنية العظم، وهذا الضعف غالبًا ما يكون نتيجة لأمراض خطيرة أو مزمنة. فهم هذه الأسباب هو الخطوة الأولى نحو التشخيص الصحيح والعلاج الفعال.
الأسباب الأكثر شيوعًا في البالغين: النقائل العظمية
في الفئة العمرية البالغة، تُعد النقائل العظمية (Metastatic Bone Disease) السبب الرئيسي للكسور المرضية. يحدث هذا عندما تنتشر الخلايا السرطانية من ورم أولي في جزء آخر من الجسم إلى العظام. الأورام الأولية التي غالبًا ما تنتشر إلى العظام تشمل:
- سرطان الثدي: يُعد من أكثر الأورام شيوعًا التي تنتشر إلى العظام، ويُمكن أن يُسبب آفات محللة أو بانية.
- سرطان البروستاتا: غالبًا ما يُسبب آفات بانية في العظام، مما يجعلها أكثر كثافة ولكنها هشة في نفس الوقت.
- سرطان الرئة: يُمكن أن يُسبب آفات محللة أو بانية، وهو سبب شائع للنقائل العظمية.
- سرطان الكلى (سرطان الخلايا الكلوية): يميل إلى إحداث آفات محللة شديدة العدوانية، مما يُضعف العظم بشكل كبير.
- سرطان الغدة الدرقية: يُمكن أن يُسبب آفات محللة.
- الورم النقوي المتعدد (Multiple Myeloma): وهو سرطان يصيب خلايا البلازما في نخاع العظم، ويُسبب آفات محللة متعددة في العظام.
تُشكل هذه الأورام مجتمعة غالبية حالات الكسور المرضية في البالغين. تُفضل الخلايا السرطانية الاستقرار في العظام الغنية بالأوعية الدموية والتي تتعرض لإجهاد ميكانيكي عالٍ، مثل عظم الفخذ، العضد، العمود الفقري، والحوض.
الأسباب في المرضى الأصغر سنًا: أورام العظام الأولية والآفات الحميدة
في الأطفال والمراهقين والشباب، تختلف أسباب الكسور المرضية:
-
أورام العظام الأولية الخبيثة:
- الساركوما العظمية (Osteosarcoma): ورم خبيث شائع يبدأ في خلايا العظم.
- ساركوما إيوينغ (Ewing Sarcoma): ورم خبيث آخر يُصيب العظام والأنسجة الرخوة.
- الساركوما الغضروفية (Chondrosarcoma): ورم خبيث يبدأ في الغضاريف.
-
الآفات العظمية الحميدة:
- الكيس العظمي المتمدد (Aneurysmal Bone Cyst - ABC): آفة حميدة مملوءة بالدم تُضعف العظم.
- خلل التنسج الليفي (Fibrous Dysplasia): حالة يتغير فيها العظم الطبيعي بنسيج ليفي وعظم غير ناضج.
- الكيس العظمي وحيد الحجرة (Unicameral Bone Cyst - UBC): كيس مملوء بالسوائل يُضعف العظم.
-
أمراض العظام الأيضية:
- مرض باجيت في العظم (Paget's Disease of Bone): اضطراب يؤثر على عملية إعادة تشكيل العظم، مما يؤدي إلى عظم كبير وضعيف.
- تلين العظام (Osteomalacia): ضعف في العظام بسبب نقص فيتامين د.
- تكون العظم الناقص (Osteogenesis Imperfecta): مرض وراثي يُسبب هشاشة العظام الشديدة.
أسباب أقل شيوعًا:
- التهاب العظم والنقي (Osteomyelitis): عدوى بكتيرية أو فطرية في العظم يُمكن أن تُضعفه وتُسبب كسورًا.
- نخر العظم الإشعاعي (Radiation-induced Osteonecrosis): تلف العظم بسبب العلاج الإشعاعي.
- تغيرات ما بعد استبدال المفاصل (Stress Shielding Post-arthroplasty): في بعض الحالات، يُمكن أن تُسبب الغرسات المعدنية تغيرات في توزيع الإجهاد على العظم المحيط، مما يؤدي إلى ضعف في مناطق معينة.
فهم هذه الأسباب يُمكن الأستاذ الدكتور محمد هطيف وفريقه من وضع خطة علاجية شاملة لا تُعالج الكسر فحسب، بل تُركز أيضًا على معالجة المرض الأساسي، مما يُعزز فرص الشفاء ويُقلل من خطر تكرار الكسور.
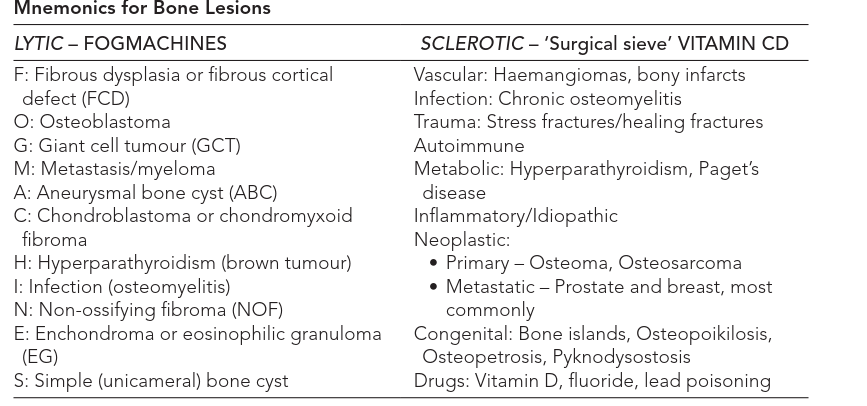
الأعراض والعلامات التحذيرية للكسور المرضية
تُعد القدرة على التعرف على أعراض الكسور المرضية أمرًا بالغ الأهمية، ليس فقط للتشخيص المبكر للكسر نفسه، ولكن أيضًا للكشف المحتمل عن المرض الأساسي الذي أضعف العظم. في كثير من الأحيان، تُقدم الأعراض علامات تحذيرية قبل حدوث الكسر الفعلي.
الألم: العلامة الأكثر شيوعًا
الألم هو العَرَض الأكثر شيوعًا للكسور المرضية، ويُمكن أن يظهر بطريقتين رئيسيتين:
-
الألم السابق للكسر (Pre-fracture Pain):
- يُعد هذا النوع من الألم علامة تحذيرية مهمة لكسر وشيك.
- طبيعته: غالبًا ما يكون الألم خفيًا (غير واضح في البداية) وتدريجيًا. يبدأ بشكل خفيف ثم يزداد سوءًا بمرور الوقت.
- علاقته بالنشاط: يزداد الألم عادةً مع الحركة أو تحمل الوزن أو أي نشاط يُجهد العظم المصاب. قد يشعر المريض بألم عميق ومستمر في منطقة معينة من العظم.
- الألم الليلي: قد يكون الألم أسوأ في الليل، أو قد يُوقظ المريض من النوم، وهو ما يُعد علامة مثيرة للقلق وتستدعي التقييم الطبي الفوري.
- عدم الاستجابة للمسكنات العادية: قد لا يستجيب هذا الألم للمسكنات العادية بنفس الفعالية التي تستجيب بها آلام العضلات أو المفاصل الأخرى.
-
الألم الحاد للكسر الفعلي (Acute Pathological Fracture Pain):
- عندما يحدث الكسر المرضي بالفعل، تظهر الأعراض بشكل مفاجئ وشديد.
- طبيعته: ألم حاد ومفاجئ، غالبًا بعد صدمة طفيفة جدًا أو حتى بدون صدمة واضحة على الإطلاق، وهو ما يُميزه عن الكسور الرضية.
- فقدان الوظيفة: يُصاحب الألم فقدان فوري للقدرة على استخدام الطرف المصاب أو تحمل الوزن عليه. على سبيل المثال، قد لا يتمكن المريض من المشي إذا كان الكسر في عظم الفخذ، أو رفع الذراع إذا كان الكسر في عظم العضد.
- التشوه (Deformity): قد يُلاحظ تشوه واضح في شكل الطرف المصاب، مثل تقصير أو انحراف.
- التورم والكدمات: قد يحدث تورم وكدمات في منطقة الكسر، على الرغم من أن هذه العلامات قد لا تكون واضحة مثل الكسور الرضية الشديدة.
علامات وأعراض أخرى:
- الضعف أو التنميل: إذا كان الكسر المرضي يُصيب العمود الفقري، فقد يؤدي إلى ضغط على الحبل الشوكي أو الأعصاب، مما يُسبب ضعفًا، تنميلاً، أو فقدانًا للإحساس في الأطراف، أو حتى مشاكل في التحكم في المثانة والأمعاء.
- كتلة محسوسة: في بعض الحالات، قد يشعر المريض بكتلة أو تورم في منطقة الكسر، خاصة إذا كان الورم الأساسي قد نما خارج العظم.
- التعب وفقدان الوزن: نظرًا لأن الكسور المرضية غالبًا ما تكون مرتبطة بأمراض جهازية مثل السرطان، فقد يُعاني المريض أيضًا من أعراض عامة مثل التعب الشديد، فقدان الوزن غير المبرر، الحمى، أو التعرق الليلي.
متى يجب زيارة الطبيب؟
إذا كنت تُعاني من ألم مستمر في العظام، خاصة إذا كان يزداد سوءًا مع النشاط أو في الليل، أو إذا حدث كسر بعد إصابة طفيفة جدًا، فمن الضروري طلب التقييم الطبي الفوري. يُمكن للأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري في صنعاء، إجراء التشخيص الدقيق وتحديد السبب الكامن وراء هذه الأعراض، ووضع خطة علاجية مناسبة. التشخيص المبكر يُحسن بشكل كبير من نتائج العلاج ويُقلل من المضاعفات المحتملة.
التشخيص الدقيق للكسور المرضية
يُعد التشخيص الدقيق للكسور المرضية خطوة حاسمة لضمان العلاج الفعال. يتطلب الأمر تقييمًا شاملاً لا يُركز فقط على الكسر نفسه، بل يمتد ليشمل تحديد المرض الأساسي الذي أدى إلى ضعف العظم. يعتمد الأستاذ الدكتور محمد هطيف على نهج متعدد الأوجه لضمان أفضل النتائج التشخيصية.
1. التاريخ المرضي والفحص السريري
تبدأ عملية التشخيص بجمع تاريخ مرضي مفصل من المريض، مع التركيز على:
*
طبيعة الألم:
متى بدأ، شدته، ما الذي يزيده أو يُخففه.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك