الدليل الشامل لعلاج كسور مفاصل الأصابع وإصبع المطرقة
الخلاصة الطبية
كسور مفاصل الأصابع هي إصابات معقدة تحدث داخل الأسطح المفصلية لليد، وأشهرها إصابة إصبع المطرقة. يتطلب العلاج دقة عالية لاستعادة حركة المفصل، ويبدأ من التجبير الطبي المستمر وصولاً إلى التدخل الجراحي الدقيق لتثبيت العظام ومنع تيبس المفاصل أو الخشونة المبكرة.
الخلاصة الطبية السريعة: كسور مفاصل الأصابع هي إصابات معقدة تحدث داخل الأسطح المفصلية لليد، وأشهرها إصابة إصبع المطرقة. يتطلب العلاج دقة عالية لاستعادة حركة المفصل، ويبدأ من التجبير الطبي المستمر وصولاً إلى التدخل الجراحي الدقيق لتثبيت العظام ومنع تيبس المفاصل أو الخشونة المبكرة.
مقدمة عن كسور مفاصل الأصابع
تعتبر اليد البشرية من أكثر الأعضاء تعقيداً ودقة في جسم الإنسان، حيث تعتمد حركتها على توازن دقيق بين العظام، الأوتار، والأربطة. تمثل كسور مفاصل الأصابع تحدياً طبياً كبيراً لأطباء جراحة العظام، وذلك لأن الكسر يمتد ليخترق السطح المفصلي الذي تلتقي عنده العظام. هذا النوع من الكسور لا يؤثر فقط على استقامة العظم، بل يعطل التناغم الحركي الدقيق بين أوتار الثني والبسط.
نظراً لقلة الأنسجة الرخوة والدهون التي تغلف أصابع اليد، فإن أي إصابة في هذه المنطقة تتطلب تعاملاً جراحياً بالغ الدقة وفهماً عميقاً للتشريح الوظيفي لليد. إذا كان الكسر يشمل جزءاً كبيراً من السطح المفصلي، خاصة إذا ترافق مع خلع أو عدم استقرار في المفصل، فإن التدخل الطبي لإعادة العظام إلى وضعها التشريحي الدقيق يصبح ضرورة قصوى. الفشل في استعادة تطابق السطح المفصلي يؤدي حتماً إلى تغير في ميكانيكا حركة الإصبع، ألم مزمن، وتطور سريع لخشونة المفاصل (التهاب المفاصل التنكسي).
الهدف الأساسي من أي تدخل علاجي، سواء كان تحفظياً أو جراحياً، هو استعادة استواء السطح المفصلي، إعادة الاستقرار للمفصل، وتسهيل الحركة المبكرة والمدروسة لمنع التيبس الذي قد يعيق استخدام اليد في الأنشطة اليومية.
فهم تشريح مفاصل اليد والأصابع
لفهم طبيعة كسور مفاصل الأصابع، يجب إلقاء نظرة مبسطة على كيفية عمل هذه المفاصل. يتكون كل إصبع (باستثناء الإبهام) من ثلاث سلاميات (عظام صغيرة): السلامية الدانية، السلامية الوسطى، والسلامية القاصية. تلتقي هذه العظام لتشكل مفاصل تسمح بثني وفرد الأصابع.
تتحكم الأوتار القادمة من عضلات الساعد في حركة هذه المفاصل. تعمل أوتار الثني الموجودة في باطن اليد على إغلاق الأصابع، بينما تعمل أوتار البسط الموجودة في ظهر اليد على فتحها. عندما يحدث كسر داخل المفصل، فإنه يخل بهذا التوازن الدقيق. السطح المفصلي يجب أن يكون أملساً تماماً ومغطى بالغضاريف ليسمح بانزلاق العظام فوق بعضها دون احتكاك. أي بروز عظمي ناتج عن كسر سيؤدي إلى تآكل الغضروف وتدمير المفصل بمرور الوقت.
أسباب كسور مفاصل الأصابع وعوامل الخطر
تحدث كسور مفاصل الأصابع عادة نتيجة تعرض اليد لقوة مفاجئة ومباشرة. تختلف الآلية باختلاف نوع الإصابة، ولكن الأسباب الأكثر شيوعاً تشمل:
- الإصابات الرياضية وتعد من أشهر الأسباب، خاصة في الرياضات التي تتطلب استخدام اليدين مثل كرة السلة، الكرة الطائرة، وحراسة المرمى في كرة القدم. اصطدام الكرة بقوة بقمة الإصبع المفرود يؤدي غالباً إلى إصابة ما يعرف بإصبع المطرقة.
- حوادث العمل وتنتشر بين العمال الذين يتعاملون مع الآلات الثقيلة أو الأدوات الصلبة، حيث يمكن أن تتعرض الأصابع للسحق أو الضرب المباشر.
- السقوط على اليد حيث يؤدي السقوط ومحاولة تفادي الارتطام بالأرض باستخدام اليد المفرودة إلى انتقال قوة الصدمة عبر مفاصل الأصابع، مما يسبب كسوراً انضغاطية داخل المفصل.
- حوادث السير والتي قد تؤدي إلى كسور معقدة ومفتوحة نتيجة قوة الارتطام العالية.
الأعراض والعلامات التحذيرية
تتفاوت أعراض كسور مفاصل الأصابع بناءً على شدة الكسر ونوعه، ولكن هناك علامات سريرية واضحة تستدعي التوجه الفوري للطبيب:
- ألم حاد وفوري في المفصل المصاب يزداد عند محاولة تحريك الإصبع.
- تورم سريع وملحوظ حول المفصل، وقد يمتد ليشمل الإصبع بالكامل.
- تشوه في شكل الإصبع، حيث قد يبدو الإصبع مائلاً أو غير طبيعي مقارنة بالأصابع الأخرى.
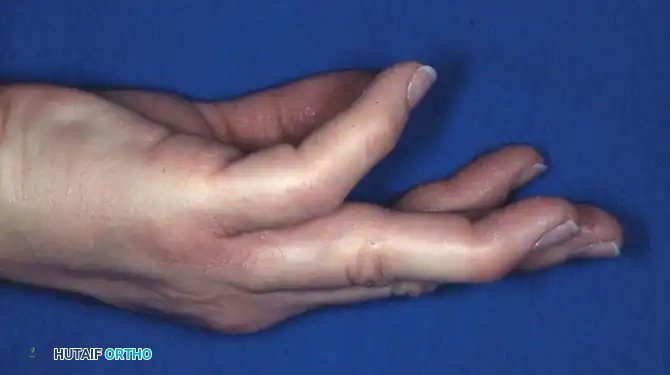
- عدم القدرة على فرد أو ثني قمة الإصبع بشكل كامل (كما هو الحال في إصبع المطرقة).
- ظهور كدمات وتغير في لون الجلد حول منطقة الإصابة.
- في حالات الكسور المفتوحة، قد يكون هناك جرح قطعي مع نزيف، وقد يظهر جزء من العظم أو تمزق في سرير الظفر.
تصنيف إصابات إصبع المطرقة
إصابة إصبع المطرقة هي واحدة من أشهر الإصابات التي تصيب آلية وتر البسط في المفصل بين السلاميات القاصي. تتراوح هذه الإصابات من تمزق بسيط في الوتر إلى كسور مفصلية معقدة تترافق مع خلع. تم تصنيف هذه الإصابات طبياً لتحديد خطة العلاج الأنسب:
إصابة إصبع المطرقة المغلقة
تمثل هذه الفئة الإصابات الحادة والمغلقة حيث يتمزق وتر البسط الانتهائي، وقد يصاحبه انقلاع لقطعة عظمية صغيرة جداً. إذا تركت هذه الحالة دون علاج، فإن فقدان القدرة على فرد قمة الإصبع يخل بالتوازن الميكانيكي للإصبع بأكمله. السحب المستمر وغير المعاكس للوتر المركزي عند المفصل الأوسط، مقترناً بضعف الأربطة السفلية، يؤدي غالباً إلى تطور تشوه ثانوي يُعرف طبياً باسم "تشوه عنق البجعة".

العلاج القياسي والفعال لهذه الحالة هو استخدام جبيرة طبية تحافظ على المفصل القاصي في وضع الفرد التام والمستمر لمدة تتراوح بين 6 إلى 8 أسابيع. من الضروري جداً ترك المفصل الأوسط حراً ليتحرك بشكل طبيعي، وذلك لمنع تيبسه ولمقاومة تطور تشوه عنق البجعة.
إصابات إصبع المطرقة المفتوحة
تتضمن هذه الإصابات وجود جرح قطعي أو إصابة سحقية في الجلد والأنسجة فوق ظهر المفصل القاصي. على الرغم من أنه يمكن أحياناً علاجها بالرد المغلق والتجبير بعد تنظيف الجرح جراحياً بعناية فائقة، إلا أن استخدام الجبيرة يصبح معقداً بسبب الجرح المفتوح والأنسجة المتضررة.
في هذه الحالات، يُنصح بالتدخل الجراحي لإصلاح وتر البسط المقطوع مباشرة. يتم ذلك عادة باستخدام غرز جراحية خاصة تجمع بين الجلد والوتر، مع تدعيم هذا الإصلاح بتثبيت مؤقت للمفصل باستخدام سلك معدني دقيق يمر عبر المفصل لإبقائه في وضع الفرد المطلق لحماية الوتر المرمم حتى يلتئم.
إصابات المطرقة مع فقدان الأنسجة الرخوة
تعتبر هذه الإصابات شديدة الخطورة، حيث تترافق مع فقدان كبير في الجلد المحيط بظهر الإصبع، الأنسجة تحت الجلد، وآلية الأوتار. تتطلب هذه الإصابات المدمرة عمليات تجميلية معقدة لتغطية الأنسجة المفقودة (مثل السدائل الموضعية الدوارة أو السدائل من الأصابع المجاورة) مقترنة بتثبيت المفصل بأسلاك معدنية. في الحالات التي يكون فيها تدمير المفصل أو الأوتار غير قابل للإصلاح، يعتبر الإيثاق الجراحي (تثبيت المفصل بشكل دائم) هو الحل الأكثر موثوقية لتوفير إصبع مستقر وخالٍ من الألم.
كسور إصبع المطرقة المفصلية
يتضمن هذا النوع كسراً مفصلياً كبيراً في السلامية القاصية. إدارة هذه الكسور، خاصة تلك التي تشمل نسبة تتراوح بين 20% إلى 50% من السطح المفصلي، أو تلك التي تزيد عن 50% وتترافق مع خلع جزئي للسلامية القاصية، لا تزال موضع نقاش واسع في الأوساط الطبية لجراحة العظام.
التدخل الجراحي، رغم كونه منطقياً من الناحية التشريحية لإعادة العظام لمكانها، يحمل في طياته مخاطر ومضاعفات محتملة. تشمل هذه المخاطر الموثقة طبياً: العدوى العميقة، تشوه دائم في سرير الظفر، ندبات مؤلمة في لب الإصبع، تفتت العظم أثناء الجراحة، وفشل أدوات التثبيت.
يوجد جدل طبي تاريخي حيث دافع بعض الجراحين البارزين عن العلاج التحفظي (بدون جراحة) لجميع كسور إصبع المطرقة، حتى تلك التي تترافق مع خلع. أظهرت دراساتهم أن التجبير الصارم أعطى نتائج وظيفية مرضية، والمفاجئ أن عدم التطابق التام لسطح المفصل لم يرتبط بشكل كبير بنتائج سريرية سيئة على المدى الطويل.
على الرغم من ذلك، فإن الإجماع الحديث بين جراحي اليد يميل إلى أن الكسور التي تشمل أكثر من ثلث السطح المفصلي، وخاصة تلك التي يرافقها خلع جزئي مستمر رغم استخدام الجبيرة، تتطلب رداً مفتوحاً وتثبيتاً داخلياً لمنع التدمير السريع للمفصل.
| نوع إصابة المطرقة | الوصف الطبي | الخيار العلاجي المفضل |
|---|---|---|
| النوع الأول | إصابة مغلقة مع أو بدون كسر صغير جداً | جبيرة طبية متواصلة (6-8 أسابيع) |
| النوع الثاني | إصابة مفتوحة مع جرح قطعي فوق المفصل | إصلاح جراحي للوتر مع تثبيت مؤقت بسلك معدني |
| النوع الثالث | فقدان شديد للأنسجة الرخوة والجلد | جراحة تجميلية (سدائل) مع تثبيت أو إيثاق المفصل |
| النوع الرابع | كسر مفصلي كبير يتجاوز ثلث المفصل | رد جراحي مفتوح وتثبيت داخلي (في حال وجود خلع) |
اعتبارات خاصة للأطفال
تختلف طبيعة كسور الأصابع عند الأطفال عنها لدى البالغين بسبب وجود "مراكز النمو" في العظام. تتطلب هذه الإصابات دقة تشخيصية عالية لمنع حدوث مضاعفات تؤثر على نمو الإصبع مستقبلاً.
كسور سيمور عند الأطفال
تُعرف الإصابات المشابهة لإصبع المطرقة عند الأطفال باسم "كسور سيمور"، وهي كسور تحدث بالقرب من صفيحة النمو في السلامية القاصية. المشكلة الكبرى هي أن هذه الكسور تُشخص خطأً في كثير من الأحيان على أنها مجرد إصابة إصبع مطرقة بسيطة.
من الناحية التشريحية، يعتبر كسر سيمور تقريباً في جميع الحالات كسراً مفتوحاً. تتسبب آلية الإصابة في اقتلاع الحافة القريبة لسرير الظفر من طية الجلد، لتستقر فوق الجلد. يتمزق النسيج المولد للظفر، ويصبح موقع الكسر متصلاً مباشرة بالبيئة الخارجية، وهو ما يتضح من خلال نزيف بطيء ومستمر حول قاعدة الظفر.
يتطلب بروتوكول العلاج الصحيح لهذه الحالة خطوات دقيقة:
أولاً، يتم تخدير الإصبع بالكامل. ثانياً، يجب غسل موقع الكسر وتنظيفه بعناية فائقة، وهو ما يتطلب غالباً ثني الجزء المكسور بلطف لكشف الأنسجة المحشورة. ثالثاً، يجب إزالة أي أنسجة أو أجزاء من سرير الظفر محشورة داخل مسار الكسر. رابعاً، يتم إعادة الكسر إلى وضعه التشريحي الصحيح. خامساً، يُعاد إدخال قاعدة الظفر بحذر تحت طية الجلد، حيث يعمل الظفر هنا كجبيرة بيولوجية فعالة للغاية. أخيراً، يتم وضع جبيرة خارجية ووصف مضادات حيوية فموية للوقاية من العدوى.
تحذير طبي بالغ الأهمية: الفشل في إدراك أن كسر سيمور هو كسر مفتوح، أو الفشل في استخراج سرير الظفر المحشور من داخل الكسر، سيؤدي حتماً إلى التهاب العظم والنقي (تسوس العظم)، انغلاق مبكر لصفيحة النمو، وتوقف حاد في نمو السلامية القاصية للطفل.
كسور سالتر هاريس
الكسور التي تصيب صفيحة النمو (النوع الثالث من تصنيف سالتر هاريس) في السلامية القاصية يجب أن تُعالج مبدئياً بمحاولة الرد المغلق من خلال تطبيق شد خفيف على الإصبع. إذا لم يكن من الممكن إعادة السطح المفصلي إلى وضعه التشريحي الدقيق بدون جراحة، وغالباً ما يكون ذلك بسبب تداخل الأنسجة الرخوة، فإن الرد المفتوح والتثبيت باستخدام أسلاك معدنية دقيقة جداً يصبح أمراً ضرورياً لا غنى عنه لحماية مستقبل نمو الإصبع.
طرق تشخيص كسور مفاصل الأصابع
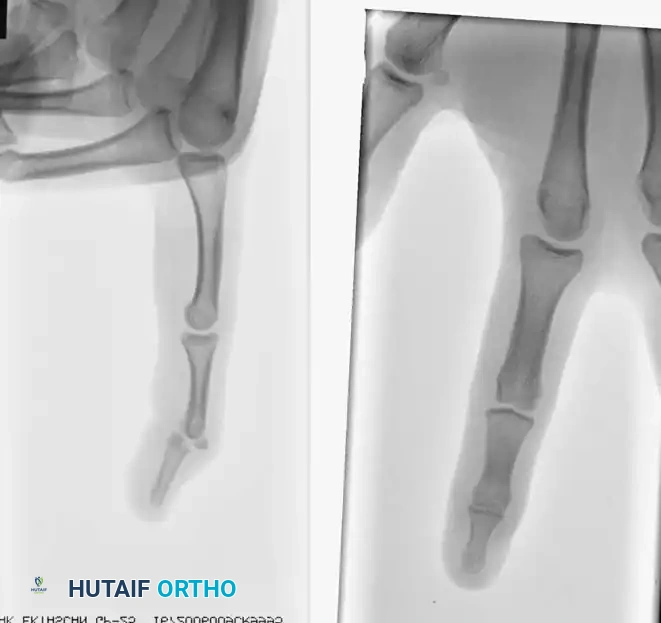
يعتمد التشخيص الدقيق على خطوتين أساسيتين: الفحص السريري الدقيق والتصوير الشعاعي.
يقوم الطبيب بفحص اليد لتقييم التورم، التشوه، نطاق الحركة المتبقي، وسلامة الدورة الدموية والأعصاب في الإصبع المصاب. بعد ذلك، يتم إجراء صور أشعة سينية (X-rays) من زوايا متعددة (أمامية، جانبية، ومائلة) لتقييم حجم الكسر، مدى تباعد العظام، ونسبة تورط السطح المفصلي. في بعض الحالات المعقدة جداً، قد يطلب الطبيب تصويراً مقطعياً (CT scan) للحصول على صورة ثلاثية الأبعاد للكسر للتخطيط الدقيق للعملية الجراحية.
الخيارات العلاجية لكسور مفاصل الأصابع
ينقسم العلاج بناءً على شدة الإصابة إلى مسارين رئيسيين:
العلاج التحفظي بدون جراحة
يُستخدم هذا الخيار للكسور غير المنزاحة (التي لم تتحرك من مكانها) أو الكسور الصغيرة التي لا تؤثر على استقرار المفصل. يعتمد العلاج على التجبير الطبي الدقيق. يجب أن تكون الجبيرة مصممة خصيصاً للمريض، وتحافظ على المفصل في الوضع الصحيح للسماح للعظم والأربطة بالالتئام. يتطلب هذا العلاج التزاماً صارماً من المريض بعدم نزع الجبيرة طوال الفترة التي يحددها الطبيب.
التدخل الجراحي وتقنيات التثبيت
بالنسبة للكسور المفصلية التي تشمل أكثر من ثلث مساحة السطح المفصلي وتترافق مع خلع أو عدم استقرار، يعتبر الرد المفتوح والتثبيت الجراحي هو المعيار الذهبي للعلاج. الهدف هو إعادة بناء السطح المفصلي لمنع الخشونة المستقبلية.
تفاصيل التقنيات الجراحية المتقدمة
توجد عدة تقنيات جراحية يستخدمها جراحو اليد لتثبيت هذه الكسور المعقدة، ويتم اختيار التقنية الأنسب بناءً على حجم القطعة المكسورة وطبيعة الكسر.
تقنية السلك القابل للسحب
تُستخدم هذه التقنية المتقدمة (المعروفة بتقنية دويل) للكسور الكبيرة الناجمة عن انقلاع الأوتار. إليك خطوات الإجراء الجراحي التفصيلية:
الخطوة الأولى تتمثل في كشف المفصل جراحياً تحت التخدير المناسب واستخدام عاصبة لتقليل النزيف. يتم عمل شق جراحي متعرج على ظهر الإصبع لمنع تكون ندبات تعيق الحركة مستقبلاً.
الخطوة الثانية تتضمن إدخال سلك معدني دقيق طولياً عبر مركز السلامية القاصية ليخرج من قمة الإصبع.
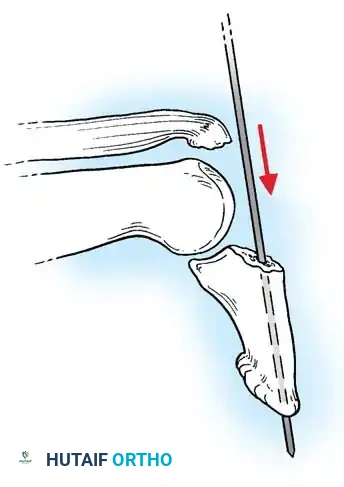
الخطوة الثالثة هي إعادة السطح المفصلي لوضعه الطبيعي باستخدام أدوات جراحية دقيقة جداً. بمجرد إعادة المفصل لوضعه وتثبيته في وضع الفرد التام، يتم دفع السلك المعدني السابق إدخاله ليعبر المفصل ويستقر في السلامية الوسطى، مما يثبت المفصل في وضعية الفرد. يتم التحقق من دقة الرد باستخدام جهاز الأشعة السينية داخل غرفة العمليات.
إذا لم تكن القطعة العظمية المكسورة ثابتة بشكل كافٍ، يتم استخدام تقنية خياطة السحب. يمرر الجراح خيطاً جراحياً غير قابل للامتصاص عبر نقطة اتصال الوتر بالقطعة المكسورة.
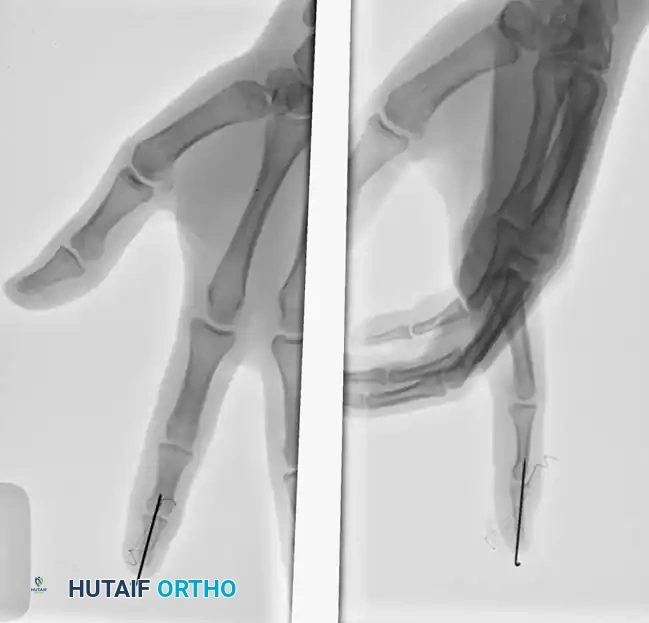
يتم بعد ذلك تمرير طرفي الخيط عبر السلامية القاصية ليخرجا من باطن الإصبع. يُربط الخيط فوق زر خارجي مبطن جيداً للضغط على القطعة المكسورة وتثبيتها في مكانها.
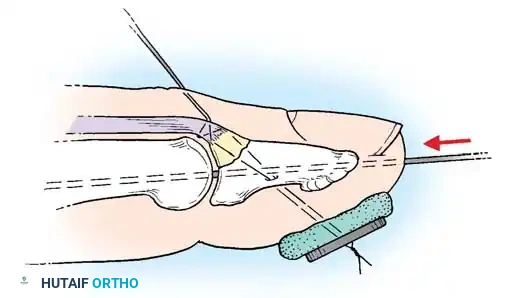
من الضروري جداً وضع بطانة سميكة تحت الزر الخارجي لتجنب الضغط المفرط الذي قد يؤدي إلى انقطاع التروية الدموية عن لب الإصبع وتلف الأنسجة. يتم إغلاق الجرح بعناية ووضع جبيرة لحماية الأسلاك والزر.
تُظهر الحالات السريرية فعالية هذه التقنية، خاصة لدى الرياضيين المحترفين.
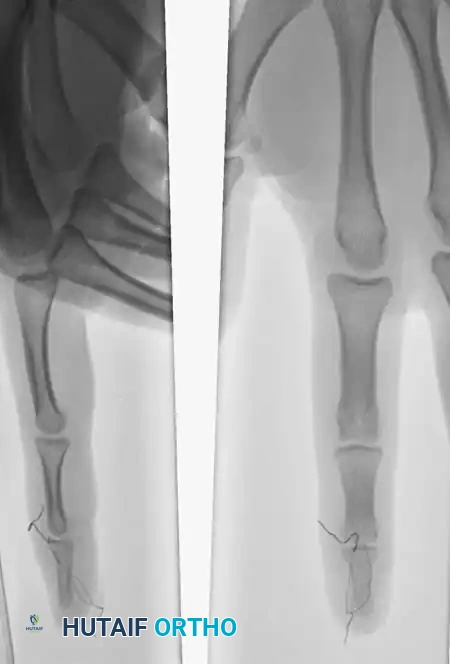
في هذه الحالة للاعب كرة سلة في المدرسة الثانوية، تم استخدام تقنية السلك القابل للسحب. عادة ما يتم إزالة السلك المار عبر المفصل بعد 4 أسابيع للسماح ببدء الحركة المحمية، بينما يُترك سلك السحب حتى 6 أسابيع لضمان التئام العظم المكسور تماماً.
التثبيت بالمسامير الطبية
بالنسبة للقطع العظمية الكبيرة نسبياً، يمكن استخدام مسامير طبية دقيقة جداً. القاعدة الميكانيكية الحيوية الصارمة هنا هي أن التثبيت بالمسمار لا يكون مجدياً إلا إذا كان عرض القطعة المفصلية المكسورة يساوي على الأقل ثلاثة أضعاف قطر المسمار المستخدم. محاولة وضع مسمار في قطعة عظمية صغيرة جداً سيؤدي حتماً إلى تفتت العظم وفشل الجراحة بالكامل.
الترقيع العظمي
في الكسور الناتجة عن طاقة عالية، قد يحدث انخساف في وسط السطح المفصلي. يجب رفع هذه القطع الغضروفية المنخسفة بعناية. الفراغ الناتج تحت العظم المرفوع يتطلب وضع رقعة عظمية إسفنجية (تؤخذ عادة من عظمة الكعبرة في المعصم) لدعم السطح المفصلي قبل تثبيته بالمسامير أو الأسلاك.
كسور الانقلاع والقص المفصلي
كسور الانقلاع
تحدث هذه الكسور غالباً عند نقاط اتصال الأوتار والأربطة الجانبية بالعظام. قوة الشد العضلي تؤدي إلى سحب القطعة العظمية بعيداً عن مكانها. إذا كانت القطعة تمثل أكثر من 25% من مساحة المفصل، فإنها تتطلب جراحة لإعادة الأربطة والمفصل لوضعهما الطبيعي. أما إذا كانت القطعة صغيرة جداً، فإن التركيز يكون على علاج تمزق الأربطة بالتجبير، أو في حالات عدم الاستقرار الشديد، يتم إصلاح الرباط جراحياً وإزالة القطعة العظمية الصغيرة.
كسور القص المفصلي
تنتج هذه الكسور عن قوة قص جانبية شديدة، وتصيب غالباً المفصل بين السلاميات الداني. إذا تحرك الكسر من مكانه، فإنه يدمر التشريح المزدوج للمفصل، مما يؤدي إلى تشوه زاوي سريع وتدمير للمفصل. التثبيت الداخلي إلزامي لهذه الحالات لضمان المحاذاة التشريحية المطلقة للغضروف المفصلي.
خطة التعافي وإعادة التأهيل
يعتمد النجاح النهائي لعلاج كسور مفاصل الأصابع على الالتزام الصارم ببرنامج إعادة التأهيل. بعد انتهاء فترة التجبير أو إزالة الأسلاك المعدنية، يبدأ دور العلاج الطبيعي.
الهدف في الأسابيع الأولى هو تقليل التورم واستعادة نطاق الحركة تدريجياً من خلال تمارين الإطالة اللطيفة. مع تقدم الوقت، يتم دمج تمارين التقوية لاستعادة قوة القبضة. يجب على المريض أن يدرك أن التعافي الكامل قد يستغرق عدة أشهر، وأن التورم الطفيف قد يستمر لفترة أطول.
النتائج طويلة المدى والمضاعفات المحتملة
تعتمد النتيجة الوظيفية النهائية على عدة عوامل: عمر المريض، موقع الإصابة، مدى تفتت العظم، شدة إصابة الأنسجة الرخوة، دقة الجراحة، والالتزام بالعلاج الطبيعي.
قدمت دراسات طويلة الأمد رؤى هامة حول مستقبل هذه الإصابات:
* الألم: يقل الألم بشكل ملحوظ بمرور الوقت. في حين أن نسبة قليلة من المرضى لا يشعرون بأي ألم في البداية، فإن الأغلبية العظمى (حوالي 66%) يبلغون عن اختفاء الألم تماماً بعد سنوات من الإصابة.
* الحركة: يلاحظ تحسن تدريجي في نطاق الحركة خلال العام الأول، رغم أن بعض المرضى قد لا يستعيدون النطاق الحركي الطبيعي بنسبة 100%.
* خشونة المفاصل: نسبة من المرضى يطورون علامات شعاعية لخشونة المفاصل (التهاب مفصلي بعد الصدمة).
نقطة سريرية هامة: أظهرت الدراسات مفارقة غريبة في جراحة اليد؛ فظهور علامات الخشونة في صور الأشعة لا يرتبط بالضرورة بشعور المريض بالألم. مع مرور الوقت، قد يتيبس المفصل المصاب قليلاً وتتكون نتوءات عظمية، هذا التيبس يقلل من الحركات الدقيقة جداً داخل المفصل، مما يؤدي بشكل عفوي إلى انخفاض الإحساس بالألم، حتى وإن بدت صورة الأشعة أسوأ.
للمرضى الذين يعانون من ألم مزمن ومستمر نتيجة كسور قديمة غير معالجة أو جراحات لم تكلل بالنجاح، تظل عملية "إيثاق المفصل" (تثبيت المفصل جراحياً بشكل دائم في وضعية وظيفية) هي الحل النهائي والأكثر فعالية لتوفير إصبع قوي
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك