الدليل الشامل لجراحة وعلاج القدم المشقوقة ونقص الأصابع الجزئي
الخلاصة الطبية
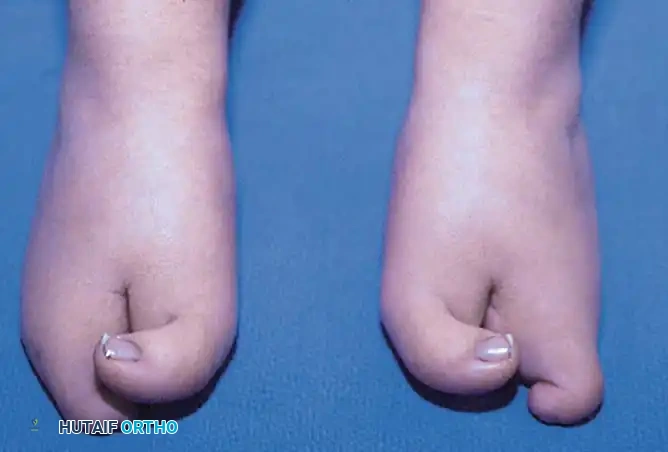
القدم المشقوقة أو نقص الأصابع الجزئي هي عيب خلقي نادر يتميز بوجود شق على شكل حرف V في منتصف القدم مع غياب بعض الأصابع. يعتمد العلاج الأساسي على التدخل الجراحي المبكر، ويفضل في عمر ستة أشهر، لتحسين شكل القدم ووظيفتها وتسهيل ارتداء الأحذية الطبيعية.
الخلاصة الطبية السريعة: القدم المشقوقة أو نقص الأصابع الجزئي هي عيب خلقي نادر يتميز بوجود شق على شكل حرف V في منتصف القدم مع غياب بعض الأصابع. يعتمد العلاج الأساسي على التدخل الجراحي المبكر، ويفضل في عمر ستة أشهر، لتحسين شكل القدم ووظيفتها وتسهيل ارتداء الأحذية الطبيعية.
مقدمة عن القدم المشقوقة ونقص الأصابع الجزئي
تعتبر القدم المشقوقة، والتي كانت تُعرف تاريخياً بأسماء غير دقيقة، أو ما يُسمى طبياً بتشوه القدم المشقوقة أو نقص الأصابع الجزئي، واحدة من الحالات الطبية الخلقية النادرة والمعقدة التي تصيب الأطفال منذ الولادة. يتميز هذا التشوه بوجود شق مركزي عميق يأخذ شكل حرف V يمتد من مقدمة القدم نحو الداخل، وقد يصل في بعض الحالات الشديدة إلى منتصف القدم أو حتى مؤخرتها.
عندما يواجه الآباء والأمهات هذا التشخيص لدى طفلهم حديث الولادة، قد يشعرون بالقلق والتوتر، ولكن من المهم جداً إدراك أن الطب الحديث وجراحة العظام للأطفال قد تطورت بشكل مذهل لتقديم حلول جراحية فعالة وآمنة. الهدف الأساسي من هذا الدليل الشامل هو تزويد العائلات والمرضى في جميع أنحاء الوطن العربي بمعلومات طبية دقيقة، موثوقة، ومفصلة حول طبيعة هذه الحالة، وكيفية التعامل معها، والخيارات الجراحية المتاحة لضمان حصول الطفل على قدم وظيفية وذات مظهر طبيعي قدر الإمكان، مما يسمح له بالمشي واللعب وارتداء الأحذية دون ألم أو إعاقة.
التشريح المبسط للقدم المشقوقة
لفهم طبيعة هذا التشوه، يجب أولاً التعرف على التركيب التشريحي للقدم الطبيعية. تتكون القدم من خمسة أشعة، كل شعاع يضم عظمة مشطية تتصل بأصابع القدم. في حالة القدم المشقوقة، يحدث خلل في التكوين الجنيني يؤدي إلى غياب إصبع أو أكثر من الأصابع الوسطى، وغالباً ما يصاحب ذلك غياب أو تشوه في العظام المشطية المقابلة لها، وأحياناً يمتد النقص ليشمل عظام الرصغ في منتصف القدم.
على الرغم من التنوع الكبير في شكل وشدة هذا التشوه من طفل لآخر، إلا أن هناك سمة تشريحية مميزة؛ حيث أن الشعاع الأول وهو الإصبع الكبير من الجهة الداخلية، والشعاع الخامس وهو الإصبع الصغير من الجهة الخارجية، غالباً ما يكونان سليمين وموجودين. هذا الحفظ للأطراف الخارجية مع غياب المنتصف يعطي القدم مظهراً يشبه الملقط. يؤدي هذا الفراغ المركزي إلى فقدان القوس المشطي العرضي للقدم، مما يتسبب في تباعد وتباعد الأعمدة الداخلية والخارجية للقدم عند الوقوف وتحمل الوزن.
الأسباب وعوامل الخطر المرتبطة بالتشوه
تحدث القدم المشقوقة نتيجة لاضطراب في نمو وتطور الأطراف خلال الأسابيع الأولى من الحمل. في كثير من الأحيان، يمكن أن تظهر هذه الحالة كتشوه معزول لا يرتبط بأي مشاكل صحية أخرى. ومع ذلك، في حالات أخرى، قد تكون القدم المشقوقة جزءاً من متلازمة وراثية أوسع.
من أبرز هذه المتلازمات هي متلازمة اليد والقدم المشقوقة. تتميز هذه المتلازمة بنمط وراثة سائد، مما يعني أن انتقال جين واحد متحور من أحد الوالدين يكفي لظهور الحالة لدى الطفل، مع ملاحظة أن درجة التعبير عن هذا الجين قد تختلف بشكل كبير حتى بين أفراد العائلة الواحدة.
نظراً للارتباط الجيني، يُنصح دائماً بإجراء تقييم شامل للطفل المصاب للبحث عن أي تشوهات مرافقة في الأطراف العلوية مثل اليد المشقوقة، أو عيوب في الوجه والجمجمة مثل الشفة الأرنبية أو شق سقف الحلق. كما تعتبر الاستشارة الوراثية خطوة بالغة الأهمية للعائلات لفهم احتمالية تكرار الحالة في الأحمال المستقبلية.
الأعراض والعلامات السريرية
تتفاوت الأعراض والعلامات السريرية للقدم المشقوقة بشكل كبير بناءً على شدة النقص العظمي وعمق الشق. عند الفحص السريري، يلاحظ الآباء والأطباء مجموعة من العلامات الواضحة:
أولاً وجود الشق المركزي الواضح الذي يفصل القدم إلى جزأين. ثانياً غياب إصبع أو أكثر من الأصابع الوسطى. ثالثاً وهو الأهم من الناحية الوظيفية، حدوث تباعد تدريجي بين الجزء الداخلي والجزء الخارجي للقدم، خاصة عندما يبدأ الطفل في الوقوف والمشي وتحمل الوزن.

بالإضافة إلى ذلك، يجب على الطبيب المختص تقييم مرونة مقدمة القدم، والبحث عن أي تشوهات زاوية مرافقة مثل انحراف إصبع القدم الكبير أو ما يُعرف بوكعة الخياط في الإصبع الصغير. كما يتم فحص سلامة الأنسجة الرخوة والجلد المحيط بالشق لضمان إمكانية إجراء الجراحة التجميلية والوظيفية بنجاح.
كيفية التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بالفحص السريري الشامل من قبل جراح عظام أطفال متمرس. يقوم الطبيب بتقييم شكل القدم، مرونتها، والأصابع المتبقية.
الخطوة الأهم في التشخيص هي التقييم الإشعاعي. تعتبر صور الأشعة السينية ضرورية جداً، ويجب أن تؤخذ في وضعيات متعددة تشمل الوضعية الأمامية الخلفية، الجانبية، والمائلة. من الأفضل أن تؤخذ هذه الصور والطفل في وضعية تحمل الوزن إذا كان عمره يسمح بذلك. تساعد هذه الأشعة الجراح على رسم خريطة دقيقة للتشريح العظمي، وتحديد العظام المشطية الناقصة أو غير المكتملة النمو، وتقييم بنية عظام الرصغ. هذا التقييم الدقيق هو حجر الأساس في وضع الخطة الجراحية المناسبة.
درجات وتصنيفات القدم المشقوقة
لضمان تقديم العلاج الأنسب لكل حالة، يعتمد الأطباء على أنظمة تصنيف عالمية تحدد شدة التشوه. يساعد هذا التصنيف في توحيد لغة التواصل الطبي وتوجيه القرارات الجراحية. هناك نظامان رئيسيان مستخدمان عالمياً:
التصنيف الإشعاعي حسب بلاوث وبوريش
يعتمد هذا التصنيف بشكل صارم على عدد العظام المشطية الموجودة في القدم، وقد تم تطويره بعد دراسة مئات الحالات:
| النوع | الوصف الطبي الدقيق |
|---|---|
| النوع الأول | وجود خمس عظام مشطية كاملة مع شكل طبيعي وشق بسيط في الأنسجة الرخوة |
| النوع الثاني | وجود خمس عظام مشطية ولكن واحدة أو أكثر تعاني من نقص جزئي في النمو |
| النوع الثالث | وجود أربع عظام مشطية فقط |
| النوع الرابع | وجود ثلاث عظام مشطية فقط |
| النوع الخامس | وجود عظمتين مشطيتين فقط |
| النوع السادس | وجود عظمة مشطية واحدة فقط وهو ما يمثل نقصاً شديداً في الأصابع |
التصنيف السريري حسب أبراهام وزملائه
يُعد هذا التصنيف أكثر عملية لتوجيه العلاج الجراحي، حيث يركز على عمق الشق ودرجة تباعد مقدمة القدم:
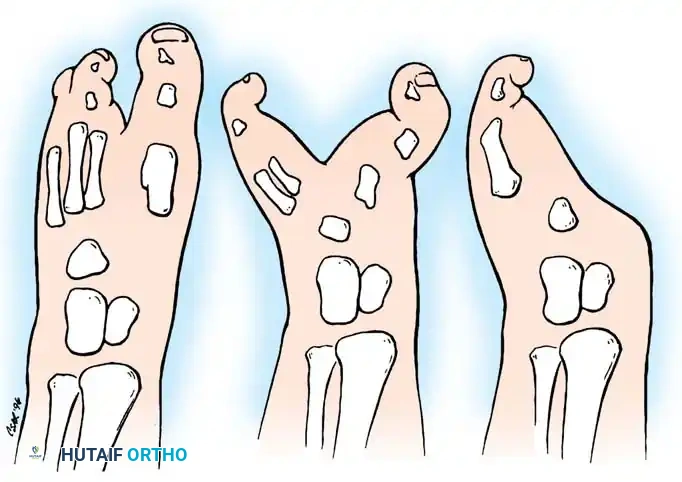
- النوع الأول: يتميز بوجود شق أو نقص في الشعاع المركزي يمتد حتى منتصف العظام المشطية، والأهم هنا أنه لا يوجد تباعد كبير بين الأشعة الداخلية والخارجية للقدم.
- النوع الثاني: يتميز بشق عميق يمتد حتى مستوى عظام الرصغ، ويترافق مع تباعد كبير وواضح في مقدمة القدم.
- النوع الثالث: يُعرف بالغياب الكامل للأشعة من الأول حتى الثالث أو الرابع، مما يترك وتداً وحيداً للقدم.
متى يجب إجراء الجراحة وتوقيتها المثالي
الهدف الأساسي من التدخل الجراحي ليس فقط تجميلياً، بل هو وظيفي بالدرجة الأولى. تسعى الجراحة إلى إغلاق الشق، تضييق مقدمة القدم لتسهيل ارتداء الأحذية العادية، تصحيح أي انحرافات في الأصابع المتبقية، وتوفير قدم ذات مظهر مقبول وجميل.
التوقيت الجراحي الأمثل
يتفق كبار جراحي عظام الأطفال على أن التدخل الجراحي المبكر هو مفتاح النجاح. يُعتبر عمر ستة أشهر هو الوقت المثالي لإجراء جراحة القدم المشقوقة. الأسباب الطبية التي تدعم هذا التوقيت المبكر تشمل:
1. أمان التخدير: تقنيات التخدير الحديثة للأطفال آمنة جداً في عمر ستة أشهر.
2. مرونة الأنسجة: في هذا العمر الصغير، تكون الأنسجة الرخوة والأربطة مرنة للغاية، مما يسمح بإغلاق الشق دون وضع شد مفرط على الجلد، وهو أمر حيوي لنجاح التئام الجروح.
3. الوقاية من تشوهات النمو: إعادة تنظيم العظام المشطية في وقت مبكر يمنع حدوث تشوهات زاوية متزايدة مثل الانحراف الشديد للإصبع الكبير، والتي تحدث حتماً عندما يبدأ الطفل في المشي وتحمل الوزن على قدم متباعدة الأطراف.
تأخير الجراحة، خاصة في حالات النوع الثاني، بعد سنوات الطفولة الأولى يؤدي إلى تيبس شديد في مقدمة القدم. تنكمش الأربطة بين العظام المشطية وتتغير أسطح المفاصل، مما يجعل العمليات الجراحية التي تحافظ على المفاصل صعبة للغاية وعرضة للفشل، وقد يضطر الجراح في الحالات المتأخرة جداً إلى بتر بعض الأجزاء.
خيارات العلاج الجراحي والتقنيات المستخدمة
بناءً على تصنيف أبراهام، تختلف التوصيات العلاجية:
* تشوهات النوع الأول: يُنصح بإجراء دمج للأنسجة الرخوة لإغلاق الشق. إذا كان هناك انحراف بسيط في الإصبع الكبير، يتم تصحيحه في نفس العملية.
* تشوهات النوع الثاني: تتطلب تدخلاً جراحياً أكثر تعقيداً يجمع بين إغلاق الأنسجة الرخوة وتعديل العظام. غالباً ما يتطلب الأمر إجراء قص عظمي لتصحيح التباعد.
* تشوهات النوع الثالث: في الغالب لا يُنصح بالتدخل الجراحي، حيث تتكيف الأشعة الجانبية المتبقية لتوفير منصة ثابتة لتحمل الوزن، على الرغم من ضيقها.
المبادئ الجراحية الأساسية
بغض النظر عن التقنية المستخدمة، هناك مبادئ عالمية يلتزم بها الجراحون:
استئصال الجلد الزائد داخل الشق لخلق أسطح قابلة للالتئام. الحفاظ بعناية فائقة على السديلات الجلدية الظهرية والأخمصية لإغلاق الشق دون توتر. استئصال أي عظم غير مدعوم بأصابع لتنعيم محيط القدم. تصحيح أي تشوه في المفاصل أو العظام الطرفية. والأهم هو استعادة القوس العرضي للقدم عن طريق إعادة بناء الأربطة لمنع تكرار التباعد.
خطوات العمليات الجراحية بالتفصيل
تقنية دمج الأنسجة الرخوة
تُستخدم هذه التقنية للحالات المرنة والنوع الأول، وتهدف إلى إغلاق الشق وظيفياً وتجميلياً.
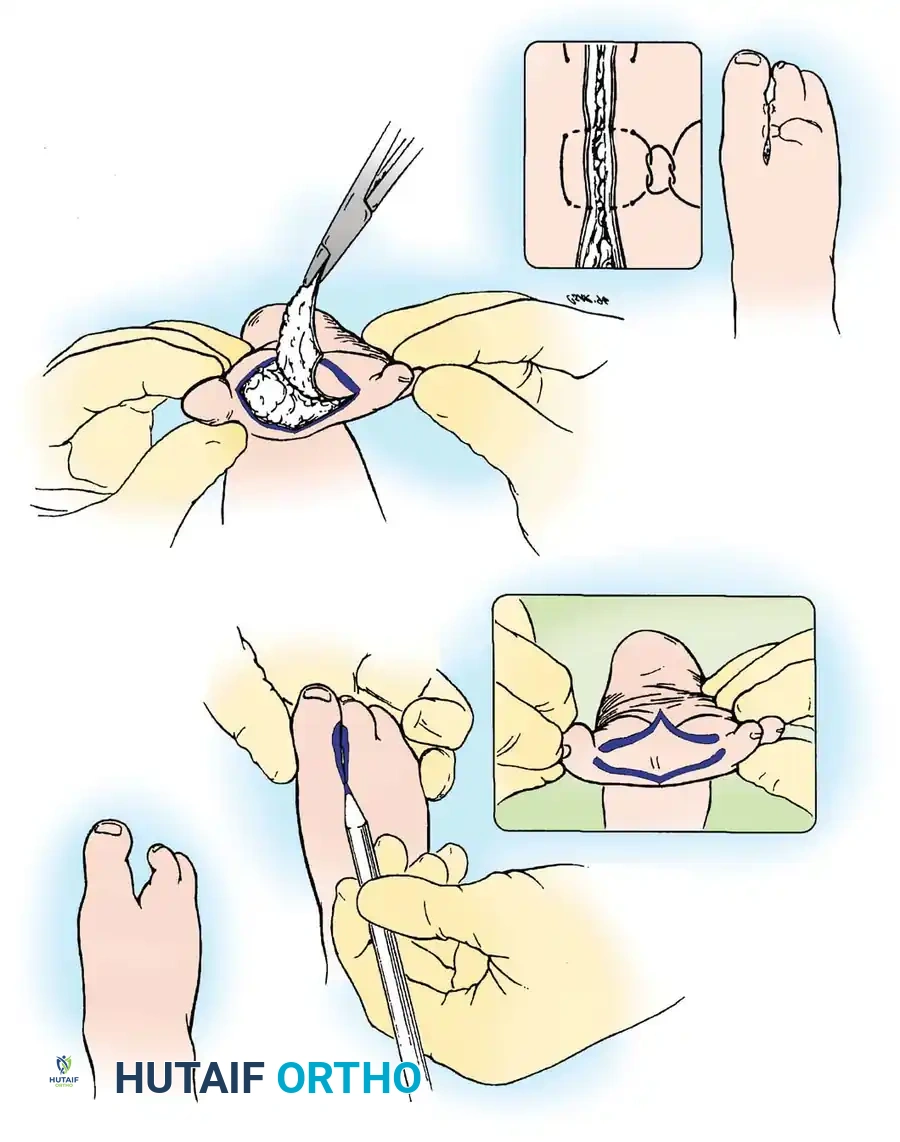
يقوم الجراح بتقدير الجلد الزائد وتحديد خطوط القطع بدقة. يتم استئصال الجلد مع الحفاظ على الأوعية الدموية والأعصاب التي تغذي الأصابع السليمة. بعد تحرير حواف الجلد لضمان عدم وجود شد، يتم تقريب الأسطح المتقابلة وخياطتها بعناية فائقة لتعزيز الالتئام الأولي السليم.
تقنية السديلة المستطيلة
تُعد هذه التقنية المتقدمة من أفضل الطرق لإغلاق الشق، حيث تتجنب الندبات الخطية التي قد تنكمش وتسبب مشاكل لاحقاً، وتوفر نتائج تجميلية ممتازة. تتطلب هذه التقنية وجود عظمتين مشطيتين على الأقل كقاعدة صلبة.
يتم رفع سديلة جلدية مستطيلة من الجانب الخارجي للشق بدءاً من باطن القدم نحو الأعلى، مع الحفاظ على طبقة الدهون لضمان التروية الدموية. في المقابل، يتم رفع سديلة أخرى من الجانب الداخلي للشق باتجاه معاكس. تتداخل هذه السديلات مثل قطع اللغز لإغلاق الفراغ. لضمان شكل طبيعي للفراغ بين الأصابع ومنع زحف الندبة، يتم استخدام سديلة جلدية صغيرة من أطول إصبع مجاور.
تعديل العظام وإعادة بناء الأربطة
لا يكفي إغلاق الجلد إذا كانت العظام متباعدة، لأن ذلك سيؤدي حتماً إلى فشل الجرح وعودة التشوه.
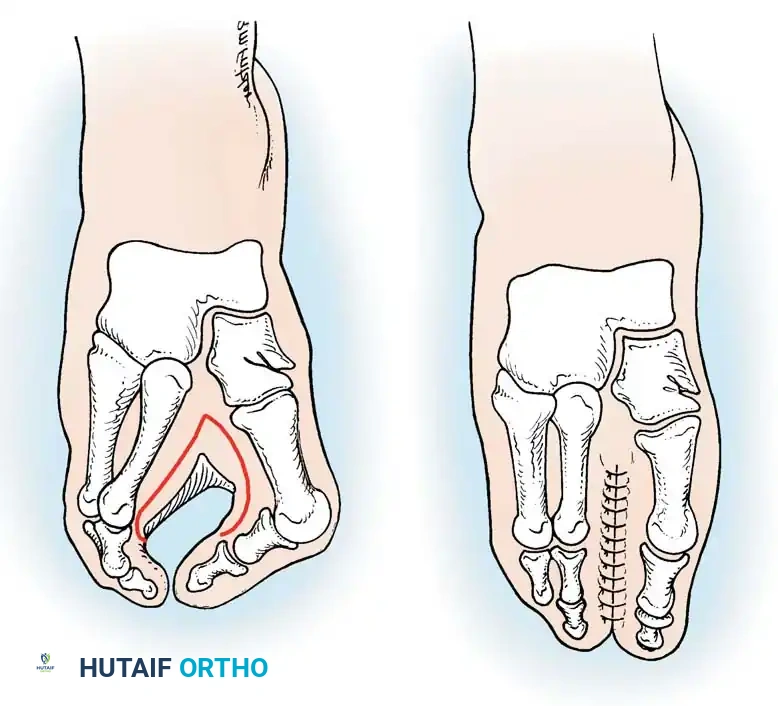
إذا كانت الأصابع تتباعد عند محاولة إغلاق الشق يدوياً، يصبح التدخل العظمي إلزامياً. يقوم الجراح بإجراء قص عظمي دقيق في قاعدة العظام المشطية المتباعدة لتعديل مسارها وجعلها مستقيمة. يتم تثبيت هذه العظام في وضعها الجديد باستخدام أسلاك معدنية طبية دقيقة (أسلاك كيرشنر).
لضمان استقرار المسافة بين العظام وتقليل الضغط على الجلد المخاط، يقوم الجراح بإعادة بناء الرباط المعترض بين العظام المشطية باستخدام أنسجة محلية أو طعوم وترية، ويتم ربطها تحت الشد المناسب. بعد التأكد من إيقاف أي نزيف، يتم إغلاق الجلد ووضع جبس مبطن لحماية القدم.
مرحلة التعافي وما بعد الجراحة
يعتبر الالتزام الصارم ببروتوكول ما بعد الجراحة أمراً حاسماً لضمان التئام العظام ونجاح السديلات الجلدية. ينقسم التعافي إلى مراحل واضحة:
الأسابيع الثلاثة الأولى تتطلب وضع الطفل في جبس قصير مبطن جيداً. يمنع منعاً باتاً تحمل الوزن أو الوقوف على القدم. يجب إبقاء القدم مرفوعة لتقليل التورم وحماية الدورة الدموية الدقيقة للجلد.
من الأسبوع الثالث إلى السادس، يتم فحص الجروح، وإذا كان الالتئام يسير بشكل طبيعي، يتم تغيير الجبس إلى جبس مخصص للمشي. في هذه المرحلة، يُسمح للطفل بالبدء في تحمل الوزن، حيث يساعد ذلك في تحفيز التئام العظام.
عند الأسبوع السادس، يتم إزالة الجبس نهائياً. تُجرى صور أشعة سينية للتأكد من التئام العظام المقصوصة بشكل كامل. يتم إزالة الأسلاك المعدنية في العيادة بسهولة. بعد ذلك، وحسب حالة الطفل، قد يُنصح بارتداء حذاء طبي بنعل صلب لعدة أسابيع إضافية لحماية الأربطة التي تم بناؤها بينما يعود الطفل لنشاطه الطبيعي.
المخاطر والمضاعفات المحتملة
كما هو الحال مع أي تدخل جراحي معقد، هناك احتمالية لحدوث بعض المضاعفات التي يجب أن يكون الأهل على دراية بها، والتي يتخذ الجراحون كافة التدابير لمنعها:
نخر السديلة الجلدية هو الخطر المباشر الأبرز، ويحدث نتيجة الشد الزائد على الجلد أثناء الإغلاق أو تجمع الدم تحته. يتم الوقاية منه بالتعديل العظمي الجيد الذي يلغي التوتر. تكرار تباعد القدم قد يحدث إذا لم يتم بناء الأربطة بشكل قوي أو إذا أُجريت الجراحة في سن متأخرة جداً.
عدم التئام العظام نادر جداً عند الأطفال الصغار ولكنه قد يحدث إذا لم يتم الالتزام بتعليمات عدم تحمل الوزن في الأسابيع الأولى. زحف الفراغ بين الأصابع هو تحرك الندبة بمرور الوقت، ويتم تجنبه باستخدام تقنيات السديلات الجلدية المتقدمة عند قاعدة الأصابع.
الأسئلة الشائعة
تعريف القدم المشقوقة
القدم المشقوقة هي عيب خلقي نادر يولد به الطفل، يتميز بوجود شق عميق في منتصف القدم مع غياب إصبع أو أكثر من الأصابع الوسطى، مما يعطي القدم مظهراً يشبه حرف V.
هل القدم المشقوقة حالة وراثية
نعم، في كثير من الحالات تكون القدم المشقوقة مرتبطة بعوامل وراثية، خاصة إذا كانت جزءاً من متلازمة اليد والقدم المشقوقة التي تنتقل كصفة وراثية سائدة من أحد الوالدين.
اكتشاف القدم المشقوقة أثناء الحمل
نعم، مع تطور أجهزة الموجات فوق الصوتية (السونار) الحديثة، يمكن لأطباء الأمومة والجنين المتمرسين اكتشاف تشوهات الأطراف بما فيها القدم المشقوقة خلال الثلث الثاني من الحمل.
العمر المناسب لإجراء الجراحة
يُجمع أطباء جراحة عظام الأطفال على أن العمر المثالي لإجراء عملية إصلاح القدم المشقوقة هو ستة أشهر، حيث تكون الأنسجة مرنة ويسهل تشكيلها وتصحيح العظام.
مخاطر تأخير العملية الجراحية
تأخير الجراحة لسنوات يؤدي إلى تيبس العظام والمفاصل في وضعية التباعد، مما يجعل الجراحة معقدة جداً، ويقلل من فرص الحصول على قدم طبيعية الشكل والوظيفة، وقد يتطلب الأمر عمليات بتر جزئي.
القدرة على المشي بعد الجراحة
نعم، الهدف الأساسي من الجراحة هو توفير قدم مستقرة ووظيفية. الغالبية العظمى من الأطفال الذين يخضعون للجراحة في الوقت المناسب يمشون ويركضون ويمارسون حياتهم بشكل طبيعي جداً.
الحاجة لعمليات جراحية متعددة
في معظم الحالات التي يتم علاجها مبكراً بتقنيات حديثة، تكفي عملية جراحية واحدة شاملة. ومع نمو الطفل، قد تحتاج نسبة قليلة جداً لتدخلات بسيطة لتعديل نمو بعض الأصابع.
العناية بجبس الطفل بعد العملية
يجب الحفاظ على الجبس جافاً ونظيفاً تماماً. يمنع وضع أي أشياء داخل الجبس، ويجب رفع قدم الطفل على وسائد لتقليل التورم، مع مراقبة لون وحرارة الأصابع المكشوفة باستمرار.
مستوى الألم بعد جراحة القدم المشقوقة
يتم التحكم في الألم بشكل ممتاز باستخدام بروتوكولات التخدير الحديثة والأدوية المسكنة المخصصة للأطفال. عادة ما يكون الانزعاج مقتصراً على الأيام القليلة الأولى ويستجيب جيداً للأدوية.
ارتداء الأحذية العادية مستقبلا
بالتأكيد، من أهم أهداف الجراحة تضييق مقدمة القدم وإغلاق الشق بحيث يتمكن الطفل من ارتداء الأحذية التجارية العادية المتوفرة في الأسواق دون الشعور بأي ألم أو ضغط.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

