خلع الركبة الفخذي الظنبوبي: طوارئ العظام التي تهدد الأطراف - دليلك الشامل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خلع الركبة الفخذي الظنبوبي هو إصابة خطيرة تهدد الطرف وتتطلب تدخلاً طبياً عاجلاً لإنقاذ الأوعية الدموية والأعصاب. يشمل العلاج الرد الفوري للمفصل، يليها تقييم شامل، إصلاح الأربطة والأوعية الدموية، وإعادة تأهيل مكثفة لاستعادة الوظيفة.
الخلاصة الطبية السريعة: خلع الركبة الفخذي الظنبوبي هو إصابة خطيرة تهدد الطرف وتتطلب تدخلاً طبياً عاجلاً لإنقاذ الأوعية الدموية والأعصاب. يشمل العلاج الرد الفوري للمفصل، يليها تقييم شامل، إصلاح الأربطة والأوعية الدموية، وإعادة تأهيل مكثفة لاستعادة الوظيفة.
مقدمة
يُعد مفصل الركبة أحد أهم المفاصل في جسم الإنسان، حيث يلعب دوراً محورياً في الحركة والقدرة على الوقوف والمشي. ولكن، كغيره من المفاصل، هو عرضة للإصابات، ومن أخطر هذه الإصابات وأكثرها تهديداً للطرف هو "خلع الركبة الفخذي الظنبوبي". هذه الحالة ليست مجرد إصابة رياضية عادية، بل هي طارئة طبية حقيقية تتطلب تدخلاً فورياً وسريعاً لإنقاذ الطرف المصاب ومنع المضاعفات الخطيرة التي قد تصل إلى بتر الطرف.
في هذا الدليل الشامل، سنتعمق في فهم كل ما يتعلق بخلع الركبة الفخذي الظنبوبي، بدءاً من تعريفه وتشريحه المعقد، مروراً بأسبابه، أعراضه، وطرق تشخيصه الدقيقة، وصولاً إلى خيارات العلاج المتعددة، وأهمية إعادة التأهيل للتعافي الكامل. وسنسلط الضوء على الدور الحيوي للتقييم العصبي الوعائي السريع والدقيق الذي قد يحدد مصير الطرف المصاب.
نحن ندرك تماماً القلق الذي قد ينتاب المرضى وعائلاتهم عند مواجهة مثل هذه الإصابات المعقدة. لذلك، نقدم لكم هذا الدليل بأسلوب مبسط وشامل، ليكون مرجعاً موثوقاً يساعدكم على فهم حالتكم واتخاذ القرارات العلاجية الصائبة. وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية أولى في مجال جراحة العظام والإصابات الرياضية في صنعاء واليمن عموماً. بخبرته الواسعة وسجله الحافل بالنجاحات في التعامل مع أصعب حالات خلع الركبة، يقدم الأستاذ الدكتور هطيف رعاية طبية متكاملة ومتقدمة، مستخدماً أحدث التقنيات لضمان أفضل النتائج لمرضاه. إن فهمك لهذه الحالة سيقويك ويجهزك للتعاون الفعال مع فريق الرعاية الطبية للحصول على أفضل النتائج الممكنة.
ما هو خلع الركبة الفخذي الظنبوبي
خلع الركبة الفخذي الظنبوبي، المعروف طبياً باسم "Femorotibial Knee Dislocation"، هو إصابة خطيرة تتمثل في انفصال كامل أو جزئي بين عظم الفخذ (الفخذ) وعظم الساق (الظنبوب) عند مفصل الركبة. على عكس خلع الرضفة (صابونة الركبة) الذي يعتبر أقل خطورة وشيوعاً، فإن خلع الركبة الفخذي الظنبوبي يعد إصابة نادرة نسبياً ولكنه يحمل في طياته خطراً كبيراً على الطرف المصاب.
تكمن خطورة هذه الإصابة في أن مفصل الركبة محاط بشبكة معقدة من الأربطة القوية التي تمنحه الاستقرار. لحدوث خلع كامل في الركبة، يجب أن تتمزق على الأقل ثلاثة من الأربطة الأربعة الرئيسية التي تدعم المفصل (الرباط الصليبي الأمامي، الرباط الصليبي الخلفي، الرباط الجانبي الإنسي، والرباط الجانبي الوحشي)، بالإضافة إلى الأنسجة الرخوة المحيطة. هذا التمزق الواسع للأربطة يشير إلى قوة الصدمة التي تسببت في الإصابة، مما يجعل الأوعية الدموية الرئيسية والأعصاب المارة خلف الركبة (خاصة الشريان المأبضي والعصب الشظوي) عرضة للإصابة بشكل كبير.
بسبب هذا الخطر الكبير على الأوعية الدموية والأعصاب، يُصنف خلع الركبة الفخذي الظنبوبي كـ "حالة طوارئ عظمية تهدد الطرف". إذا لم يتم التعامل معها بسرعة وفعالية، يمكن أن تؤدي إلى مضاعفات وخيمة مثل فقدان تدفق الدم إلى الساق والقدم، تلف الأعصاب الدائم، وقد تصل في بعض الحالات إلى بتر الطرف. لهذا السبب، فإن الرد الفوري للمفصل وإجراء تقييم شامل للأوعية الدموية والأعصاب هو الخطوة الأولى والأكثر أهمية في إدارة هذه الإصابة.
تشير الإحصائيات إلى أن النسبة الحقيقية لحدوث خلع الركبة قد تكون أقل من الواقع بسبب ميل بعض الحالات إلى الرد التلقائي (العودة إلى مكانها الطبيعي) قبل وصول المريض إلى المستشفى. حتى في هذه الحالات التي تبدو أقل خطورة ظاهرياً، فإن الأضرار الهيكلية للأربطة والأنسجة الرخوة تظل موجودة وتتطلب تقييماً وعلاجاً متخصصاً لمنع عدم الاستقرار المزمن في الركبة.
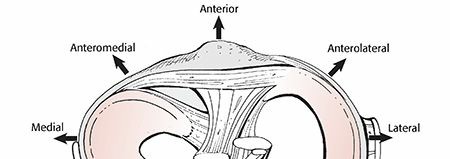
تشريح مفصل الركبة
لفهم خلع الركبة الفخذي الظنبوبي، من الضروري الإلمام بالتشريح المعقد لمفصل الركبة، الذي يعتبر أكبر وأحد أكثر المفاصل تعقيداً في الجسم. إنه مفصل زليلي من نوع المفصل الرزي (Hinge Joint)، مصمم للسماح بالحركة في مستوى واحد بشكل أساسي (الثني والمد)، مع درجة محدودة من الدوران.
يتكون مفصل الركبة من ثلاثة مفاصل فرعية رئيسية تعمل معاً بتناغم:
- المفصل الرضفي الفخذي (Patellofemoral Joint): يتكون من الجزء الخلفي للرضفة (صابونة الركبة) والجزء الأمامي السفلي لعظم الفخذ (البكرة الفخذية). يسمح هذا المفصل للرضفة بالانزلاق بسلاسة أثناء حركة الركبة.
- المفصل الظنبوبي الفخذي (Tibiofemoral Joint): وهو المفصل الرئيسي الذي يحدث فيه خلع الركبة الفخذي الظنبوبي. يتكون من الجزء السفلي لعظم الفخذ (اللقمتين الفخذيتين) والجزء العلوي لعظم الساق (الهضبة الظنبوبية). هذا المفصل هو الذي يتحمل معظم وزن الجسم ويسمح بحركات الثني والمد.
- المفصل الظنبوبي الشظوي العلوي (Proximal Tibiofibular Joint): يتكون من الجزء العلوي لعظم الساق (الظنبوب) ورأس عظم الشظية. هذا المفصل لا يشارك بشكل مباشر في تحمل الوزن ولكنه يلعب دوراً في استقرار الساق.
الأنسجة الرخوة المحيطة بالركبة:
إن استقرار مفصل الركبة لا يعتمد فقط على العظام، بل بشكل كبير على شبكة معقدة من الأنسجة الرخوة التي تشمل:
- الأربطة (Ligaments): هي هياكل ليفية قوية تربط العظام ببعضها البعض وتوفر الثبات للمفصل. الأربطة الرئيسية في الركبة هي:
- الرباط الصليبي الأمامي (ACL): يمنع انزلاق الساق إلى الأمام بشكل مفرط.
- الرباط الصليبي الخلفي (PCL): يمنع انزلاق الساق إلى الخلف بشكل مفرط.
- الرباط الجانبي الإنسي (MCL): يقع على الجانب الداخلي للركبة ويمنع الحركة الجانبية المفرطة للركبة نحو الداخل.
- الرباط الجانبي الوحشي (LCL): يقع على الجانب الخارجي للركبة ويمنع الحركة الجانبية المفرطة للركبة نحو الخارج.
- العضلات والأوتار (Muscles and Tendons): تحيط بالركبة وتوفر الديناميكية والثبات، مثل أوتار عضلات الفخذ الأمامية (Quadriceps) والخلفية (Hamstrings).
- الغضاريف الهلالية (Menisci): غضروفان على شكل حرف C يقعان بين عظم الفخذ والساق، يعملان كممتص للصدمات ويزيدان من توافق سطح المفصل.
- المحفظة المفصلية (Capsule): غشاء ليفي يحيط بالمفصل ويحتوي على السائل الزليلي.
الأوعية الدموية والأعصاب:
تعتبر الأوعية الدموية والأعصاب المارة خلف الركبة ذات أهمية قصوى. يمر الشريان المأبضي (Popliteal Artery)، وهو الشريان الرئيسي الذي يمد الساق والقدم بالدم، عبر نفق ليفي خلف الركبة. هذا الموقع يجعله عرضة بشكل خاص للإصابة بالشد أو التمزق أثناء خلع الركبة، خاصة عند حدوث إزاحة كبيرة. كما يمر العصب الشظوي (Peroneal Nerve)، وهو أحد الأعصاب الرئيسية التي تتحكم في حركة القدم وأصابعها والإحساس فيها، بالقرب من رأس الشظية وهو أيضاً عرضة للإصابة.
يتعرض مفصل الركبة، في ظل التحميل الدوري الطبيعي، لقوى تعادل خمسة أضعاف وزن الجسم مع كل خطوة. ويبلغ مدى الحركة الطبيعي للركبة من 0 درجة في المد الكامل إلى 140 درجة في الثني، مع دوران يتراوح بين 8 إلى 12 درجة عبر قوس الثني والمد. إن أي إصابة تؤدي إلى خلع في هذا المفصل المعقد هي بالضرورة إصابة بالغة تتطلب فهماً دقيقاً لجميع هذه المكونات.
الأسباب وعوامل الخطر
يُعد خلع الركبة الفخذي الظنبوبي نتيجة لإصابات قوية جداً تتجاوز قدرة الأربطة والأنسجة المحيطة على تثبيت المفصل. يمكن تصنيف أسباب هذه الإصابات إلى فئتين رئيسيتين: إصابات عالية الطاقة وإصابات منخفضة الطاقة.
إصابات عالية الطاقة
هذه هي الأسباب الأكثر شيوعاً وخطورة لخلع الركبة، وتحدث نتيجة لقوى هائلة تؤثر على المفصل. تشمل:
- حوادث السيارات (Motor Vehicle Accidents): تُعد حوادث السيارات السبب الأبرز لخلع الركبة عالي الطاقة. على سبيل المثال، إصابة "لوحة القيادة" حيث تصطدم الركبة بلوحة القيادة أثناء حادث، مما يؤدي إلى تحميل محوري على قصبة الساق للركبة المثنية، أو إصابات الاندفاع الجانبي.
- حوادث العمل أو الصناعية (Industrial Accidents): السقوط من ارتفاعات عالية، أو التعرض لآلات ثقيلة، أو حوادث البناء يمكن أن تسبب قوى شديدة تؤدي إلى خلع الركبة.
- السقوط من ارتفاعات كبيرة (Falls from Great Heights): يمكن أن تؤدي قوة الاصطدام بالأرض إلى خلع المفصل.
إصابات منخفضة الطاقة
على الرغم من أنها أقل شيوعاً، إلا أن خلع الركبة يمكن أن يحدث أيضاً نتيجة لإصابات منخفضة الطاقة، خاصة في ظروف معينة:
- الإصابات الرياضية (Athletic Injuries): على الرغم من أن معظم الإصابات الرياضية تسبب تمزقات جزئية أو كاملة للأربطة دون خلع كامل، إلا أن بعض الرياضات التي تتضمن احتكاكاً عالياً أو حركات مفاجئة وقوية (مثل كرة القدم، كرة السلة، التزلج) يمكن أن تؤدي إلى خلع الركبة.
- السقوط في المرضى الذين يعانون من السمنة المفرطة (Falls in Obese Patients): يمكن أن تؤدي السمنة إلى زيادة الحمل على المفاصل، مما يجعلها أكثر عرضة للإصابة حتى مع السقوط البسيط. الوزن الزائد يزيد من القوى المؤثرة على الركبة أثناء السقوط، مما قد يسبب الخلع.
آليات الإصابة المحددة
تعتمد طبيعة الخلع (أمامي، خلفي، جانبي، دوراني) على اتجاه القوة المؤثرة على الركبة:
- تمدد مفرط (Hyperextension): مع أو بدون انحراف للداخل (Varus) أو للخارج (Valgus)، يؤدي عادة إلى خلع أمامي.
- الثني مع قوة خلفية (Flexion plus Posterior Force): كما يحدث في إصابات لوحة القيادة، يؤدي إلى خلع خلفي.
- قوة جانبية (Lateral/Medial Force): تؤدي إلى خلع جانبي (إنسي أو وحشي).
- قوة دورانية (Rotatory Force): تؤدي إلى خلع دوراني.
الإصابات المصاحبة
غالباً ما يصاحب خلع الركبة إصابات أخرى تزيد من تعقيد الحالة، وتشمل:
- الكسور: كسور في بروز قصبة الساق، حديبة قصبة الساق، رأس أو عنق الشظية، أو كسور قلعية في المحفظة المفصلية.
- إصابات الغضاريف الهلالية: تمزقات أو انزياح في الغضاريف الهلالية.
- إصابات الأوعية الدموية: تمزق الشريان المأبضي (بنسبة 20% إلى 60%)، وهي أخطر المضاعفات.
- إصابات الأعصاب: إصابة العصب الشظوي (بنسبة 10% إلى 35%)، مما قد يؤدي إلى ضعف في حركة القدم.
إن فهم هذه الأسباب وآليات الإصابة أمر بالغ الأهمية للأطباء لتقديم التشخيص والعلاج المناسبين، وللمرضى لاتخاذ الاحتياطات اللازمة لتجنب مثل هذه الإصابات الخطيرة.
علامات وأعراض خلع الركبة
تتراوح علامات وأعراض خلع الركبة الفخذي الظنبوبي من واضحة جداً إلى خفية، اعتماداً على ما إذا كان المفصل قد رد تلقائياً أم لا. ومع ذلك، يجب التعامل مع جميع حالات خلع الركبة المشتبه بها كحالة طوارئ طبية.
العلامات والأعراض الواضحة (في حالة عدم الرد التلقائي)
عندما لا يتم رد المفصل تلقائياً، تكون العلامات والأعراض عادةً دراماتيكية وواضحة:
- تشوه الركبة الواضح (Gross Knee Distortion): تبدو الركبة مشوهة بشكل كبير وغير طبيعي، وقد تكون الساق في وضع غير مألوف.
- ألم شديد (Severe Pain): يشعر المريض بألم حاد ومبرح في منطقة الركبة.
- تورم سريع (Rapid Swelling): يحدث تورم كبير وسريع حول المفصل بسبب النزيف الداخلي وتجمع السوائل.
- عدم القدرة على تحريك الركبة (Inability to Move the Knee): لا يستطيع المريض ثني أو مد الركبة، أو تحمل أي وزن عليها.
- كدمات (Bruising): قد تظهر كدمات حول الركبة بسبب تمزق الأوعية الدموية الصغيرة.
العلامات والأعراض الخفية (في حالة الرد التلقائي)
حوالي 20% إلى 50% من حالات خلع الركبة قد ترد تلقائياً في موقع الحادث أو أثناء نقل المريض. في هذه الحالات، قد تبدو الركبة طبيعية نسبياً، مما يجعل التشخيص أكثر صعوبة ولكن لا يقلل من خطورة الإصابة. العلامات في هذه الحالات قد تكون:
- ألم في الركبة (Knee Pain): قد يكون الألم هو الشكوى الوحيدة أو الأكثر بروزاً.
- كدمات خفيفة أو سحجات (Mild Abrasions or Bruising): علامات بسيطة على الجلد حول الركبة.
- انتفاخ أو ورم خفيف (Minimal Effusion or Swelling): قد يكون هناك انتفاخ طفيف بسبب تجمع السوائل داخل المفصل.
- عدم استقرار الركبة (Knee Instability): قد يشعر المريض بأن الركبة "تخرج" أو "تتفكك" عند محاولة المشي أو تحمل الوزن، خاصة بعد زوال الألم الأولي.
- عدم القدرة على تحمل الوزن بشكل كامل (Inability to Fully Bear Weight): على الرغم من أن الركبة قد تبدو طبيعية، إلا أن المريض قد يجد صعوبة في الوقوف أو المشي بشكل طبيعي.
علامات وأعراض المضاعفات الخطيرة (العصبية الوعائية)
الأهم من ذلك، يجب الانتباه الشديد لعلامات وأعراض إصابة الأوعية الدموية والأعصاب، سواء كانت الركبة مخلوعة أو ردت تلقائياً:
- إصابة الأوعية الدموية (Vascular Injury):
- غياب أو ضعف النبض في القدم (Absent or Diminished Pulses): عدم الشعور بالنبض في شرياني القدم الظهري (Dorsalis Pedis) أو الشريان الظنبوبي الخلفي (Posterior Tibial) هو علامة حمراء خطيرة.
- برودة أو شحوب القدم (Cold or Pale Foot): يشير إلى ضعف تدفق الدم.
- تأخر امتلاء الشعيرات الدموية (Delayed Capillary Refill): عند الضغط على طرف الإصبع وتحريره، يجب أن يعود اللون الوردي بسرعة. التأخر يشير إلى ضعف الدورة الدموية.
- خدر أو تنميل شديد (Severe Numbness or Tingling): قد يشير إلى نقص التروية الدموية للأعصاب.
- ألم لا يتناسب مع الإصابة الظاهرة (Pain Out of Proportion): ألم شديد جداً لا يمكن تفسيره بالإصابة الظاهرة قد يكون علامة على متلازمة الحيز (Compartment Syndrome) الناتجة عن نقص التروية.
- إصابة الأعصاب (Neurologic Injury):
- خدر أو تنميل (Numbness or Tingling): في منطقة الساق أو القدم، خاصة على الجانب الخارجي من الساق وأعلى القدم (بسبب إصابة العصب الشظوي).
- ضعف في حركة القدم أو أصابعها (Weakness in Foot or Toe Movement): عدم القدرة على رفع القدم لأعلى (Foot Drop) أو تحريك الأصابع.
يجب على أي شخص يشتبه في إصابته بخلع الركبة، حتى لو بدت الأعراض خفيفة، التوجه فوراً إلى أقرب مركز طبي. إن التقييم السريع والمهني من قبل جراح عظام متخصص، مثل الأستاذ الدكتور محمد هطيف، هو مفتاح التشخيص الدقيق والعلاج الفعال لإنقاذ الطرف ومنع المضاعفات.
التشخيص الدقيق لخلع الركبة
يعتمد التشخيص الدقيق لخلع الركبة على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة. ونظراً لكونها حالة طارئة تهدد الطرف، فإن السرعة والدقة في التشخيص حاسمة.
التقييم السريري الأولي
- المعاينة الأولية (Initial Observation):
- تشوه الركبة: في الحالات التي لم ترد تلقائياً، يكون التشوه واضحاً.
- فحص الجلد: للبحث عن سحجات، كدمات، أو علامات تدل على إصابة مفتوحة.
- الرد الفوري للمفصل (Immediate Reduction):
- في حالة وجود خلع واضح وتشويه في الركبة، يجب إجراء الرد الفوري للمفصل في مكان الحادث أو في قسم الطوارئ، حتى قبل إجراء الأشعة السينية. الهدف الأسمى هو استعادة تدفق الدم إلى الطرف في أسرع وقت ممكن.
- يجب تجنب الضغط المباشر على الحيز المأبضي (خلف الركبة) أثناء الرد أو بعده.
- التقييم العصبي الوعائي (Neurovascular Assessment):
- يُعد هذا الجزء الأكثر أهمية في التقييم الأولي وقبل الرد وبعده، وبشكل متكرر بعد ذلك.
- فحص النبض: يجب جس نبض الشريان الظنبوبي الخلفي والشريان الظهري للقدم.
- امتلاء الشعيرات الدموية: تقييم سرعة عودة اللون الوردي لأصابع القدم بعد الضغط عليها.
- لون وحرارة الطرف: ملاحظة أي شحوب أو برودة غير طبيعية.
- فحص الأعصاب: تقييم الإحساس والحركة في القدم والأصابع (خاصة العصب الشظوي).
- مؤشر الضغط الكاحلي العضدي (Ankle-Brachial Index - ABI): يتم قياس ضغط الدم في الكاحل ومقارنته بضغط الدم في الذراع. إذا كان المؤشر أقل من 0.9، فهذا يشير بقوة إلى وجود إصابة وعائية.
الفحص البدني المفصل بعد الرد
بعد رد المفصل، يتم إجراء فحص مفصل لتقييم مدى إصابة الأربطة:
- فحص الرباط الصليبي الأمامي (ACL): اختبار لاكمان (Lachman Test) عند 30 درجة من الثني.
- فحص الرباط الصليبي الخلفي (PCL): اختبار الدرج الخلفي (Posterior Drawer Test) عند 90 درجة من الثني.
- فحص الرباط الجانبي الوحشي (LCL) والزاوية الخلفية الوحشية (PLC): اختبار إجهاد التقوس (Varus Stress Test) عند 30 درجة وفي المد الكامل، وتقييم زيادة الدوران الخارجي للساق.
- فحص الرباط الجانبي الإنسي (MCL): اختبار إجهاد التقوس الأروح (Valgus Stress Test) عند 30 درجة.
- الفحص المشترك للأربطة: لتقييم مدى عدم الاستقرار الكلي للركبة.
التقييم الإشعاعي (Radiographic Evaluation)
تُجرى الفحوصات التصويرية بعد الرد الأولي للمفصل، إلا إذا كان هناك شك في إصابة وعائية حرجة تتطلب تدخلاً جراحياً فورياً.
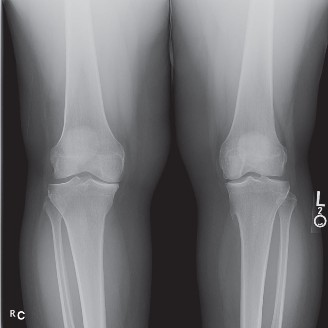
- الأشعة السينية العادية (Plain Radiographs):
- الأشعة الأمامية الخلفية (AP) والجانبية (Lateral): لتقييم الرد وتحديد أي كسور مصاحبة (مثل كسور الهضبة الظنبوبية، كسور قلعية).
- الأشعة المائلة بزاوية 45 درجة (45-degree Oblique) أو صور الهضبة (Plateau Views): إذا كان هناك شك في وجود كسور معينة.
- النتائج: قد تظهر خلعاً واضحاً، مسافة مفصلية غير منتظمة، علامات كبسولية جانبية، كسور قلعية، أو عيوب عظمية غضروفية.
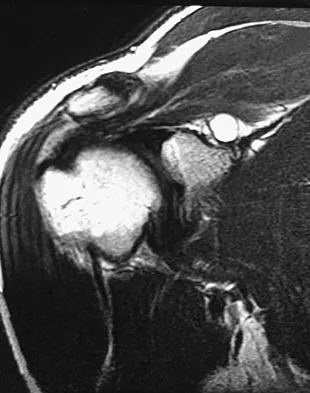
- التصوير بالرنين المغناطيسي (MRI):
- أداة تشخيصية قيمة جداً لتحديد مدى إصابة الأنسجة الرخوة.
- تخطيط ما قبل الجراحة: يساعد في تحديد الأربطة الممزقة (ACL, PCL, MCL, LCL, PLC)، وإصابات الغضاريف الهلالية (خاصة إذا كانت منزاحة داخل المفصل)، وإصابات الغضاريف المفصلية.
- تحديد مواقع الإصابة: يميز بين تمزقات الأربطة في العظم، أو في منتصف الرباط.
- تصوير الأوعية الدموية (Angiography):
- يُعد تصوير الأوعية الدموية ضرورياً في حالات الاشتباه في إصابة الشريان المأبضي.
- مؤشرات تصوير الأوعية:
- غياب النبض بعد الرد.
- مؤشر الضغط الكاحلي العضدي (ABI) أقل من 0.9.
- تأخر امتلاء الشعيرات الدموية أو برودة الطرف.
- تصوير الأوعية بالرنين المغناطيسي (MRA) أو التصوير المقطعي المحوسب للأوعية (CTA): قد تُستخدم كبدائل أقل توغلاً في الحالات المستقرة وعائياً، ولكن حساسيتهما ونوعيتهما لا تزال قيد التقييم لبعض الإصابات الوعائية غير الانسدادية (مثل تمزقات البطانة الداخلية للشريان).
- يجب ألا يؤخر تصوير الأوعية التدخل الجراحي إذا كان هناك دليل واضح على نقص تروية الطرف.
إن الخبرة السريرية لمتخصص في جراحة العظام مثل الأستاذ الدكتور محمد هطيف حاسمة في تفسير هذه النتائج وتحديد خطة العلاج الأكثر ملاءمة لكل حالة، مع الأخذ في الاعتبار أن كل دقيقة تمر في حالة إصابة وعائية يمكن أن تؤثر على مصير الطرف.
أهمية التقييم العصبي الوعائي
يُعد التقييم العصبي الوعائي (Neurovascular Assessment) هو حجر الزاوية في إدارة خلع الركبة الفخذي الظنبوبي، وهو العامل الأكثر أهمية في تحديد إنقاذ الطرف من عدمه. إن الفشل في التعرف على إصابات الأوعية الدموية والأعصاب وعلاجها بسرعة يمكن أن يؤدي إلى عواقب وخيمة ودائمة.
إصابة الأوعية الدموية: الشريان المأبضي
- الخطورة: يُصاب الشريان المأبضي (Popliteal Artery) في حوالي 20% إلى 60% من حالات خلع الركبة. هذا الشريان هو المصدر الرئيسي للدم للساق والقدم، وإصابته تهدد بقاء الطرف.
- الآلية: يمر الشريان المأبضي عبر نفق ليفي خلف الركبة. عند حدوث الخلع، يتعرض الشريان لتأثير "القوس الوتري" (Bowstring Effect) بسبب تثبيته من الأعلى والأسفل، مما يجعله عرضة للشد والتمزق. أظهرت الدراسات أن التمدد المفرط للركبة يمكن أن يسبب تمزق المحفظة الخلفية عند 30 درجة، وتمزق الشريان المأبضي عند 50 درجة.
- أنواع الإصابات الوعائية:
- خلع أمامي: غالباً ما يسبب إصابة الشريان عن طريق الشد، مما يؤدي إلى تمزق في البطانة الداخلية للشريان (Intimal Tear).
- خلع خلفي: غالباً ما يسبب تمزقات شريانية كاملة.
- أهمية الكشف المبكر: حتى لو كانت هناك نبضات بعيدة أو امتلاء شعري طبيعي بسبب وجود الدورة الدموية الجانبية، فإن هذه الدورة غالباً ما تكون غير كافية للحفاظ على حيوية الطرف على المدى الطويل. قد يؤدي تمزق البطانة الداخلية للشريان إلى تكون جلطة دموية بعد ساعات أو حتى أيام من الإصابة الأولية، مما يسبب نقص تروية متأخر.
- مبادئ التعامل مع الإصابات الوعائية:
- التقييم والتوثيق: يجب تقييم وتوثيق حالة الأوعية الدموية (نبض الشريان الظهري للقدم والظنبوبي الخلفي، امتلاء الشعيرات الدموية) في أي مريض يعاني من خلع الركبة مؤكد أو مشتبه به.
- إعادة التقييم بعد الرد: يجب إعادة تقييم الدورة
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك