الدليل الشامل لعلاج إصابات الأعصاب الطرفية في جراحة العظام
الخلاصة الطبية
إصابات الأعصاب الطرفية هي أضرار تلحق بالأعصاب خارج الدماغ والحبل الشوكي نتيجة الكسور أو الحوادث الميكانيكية. يشمل العلاج المراقبة الدقيقة أو التدخل الجراحي لتحرير العصب أو ترقيعه، يليه برنامج تأهيل طبيعي متخصص لاستعادة الحركة والإحساس بشكل كامل.
الخلاصة الطبية السريعة: إصابات الأعصاب الطرفية هي أضرار تلحق بالأعصاب خارج الدماغ والحبل الشوكي نتيجة الكسور أو الحوادث الميكانيكية. يشمل العلاج المراقبة الدقيقة أو التدخل الجراحي لتحرير العصب أو ترقيعه، يليه برنامج تأهيل طبيعي متخصص لاستعادة الحركة والإحساس بشكل كامل.
مقدمة عن إصابات الأعصاب الطرفية
تعتبر شبكة الأعصاب الطرفية بمثابة نظام الاتصالات الكهربائية المعقد في جسم الإنسان، حيث تعمل على نقل الأوامر الحركية من الدماغ إلى العضلات، وتنقل الإحساس من الجلد والأطراف عائدا إلى الدماغ. هذه الأعصاب هي هياكل لزجة ومرنة وعالية التخصص، ولكنها في الوقت ذاته عرضة للإصابة نتيجة مجموعة واسعة من العوامل. في مجال جراحة العظام والكسور، تعتبر الإصابات الناتجة عن الصدمات الميكانيكية والحوادث من أهم التحديات التي تواجه الأطباء والمرضى على حد سواء.
عند التعرض لحادث يؤدي إلى كسر في العظام أو خلع في المفاصل، فإن التقييم الطبي الشامل لا يقتصر فقط على العظام، بل يجب أن يشمل فحصا دقيقا لاستبعاد أي ضرر مصاحب في العضلات، والأوعية الدموية، والأعصاب الطرفية. تؤكد الدراسات الطبية والإحصاءات أن إصابات الأعصاب تلعب دورا حاسما في تحديد مدى استعادة المريض لوظائف أطرافه الطبيعية بعد الحادث.
إن فهم طبيعة هذه الإصابات، وكيفية التعامل معها منذ اللحظات الأولى، يمثل حجر الأساس في رحلة العلاج. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بإصابات الأعصاب الطرفية المصاحبة لكسور العظام، بدءا من الأسباب والتشريح، مرورا بطرق التشخيص الدقيقة، وصولا إلى أحدث الخيارات الجراحية وبرامج التأهيل التي تضمن لك أفضل فرصة للتعافي والعودة إلى حياتك الطبيعية.
تشريح الأعصاب الطرفية وآلية الإصابة
لفهم كيف ولماذا تتأذى الأعصاب، يجب علينا أولا أن نفهم طبيعتها الميكانيكية والتشريحية. تمتلك الأعصاب الطرفية درجة من المرونة الطبيعية التي تسمح لها بالتمدد والانثناء مع حركة المفاصل. هذه المرونة تعود إلى الترتيب المتموج للألياف العصبية داخل العصب، بالإضافة إلى الغلاف القوي الذي يحيط بها ويحميها. ومع ذلك، فإن هذه المرونة لها حدود، وعند تجاوز هذه الحدود تحدث الإصابة.
تتعدد الآليات التي يمكن أن تؤدي إلى تلف العصب أثناء الحوادث أو الكسور، ويمكن تقسيمها إلى ثلاث آليات رئيسية
الشد والتمدد
يمكن للعصب السليم أن يتمدد بأمان بنسبة تقارب ثمانية بالمائة من طوله الطبيعي أثناء الحركة العادية. ولكن في حالات الحوادث العنيفة أو الخلع المفصلي، قد يتعرض العصب لشد مفرط. إذا تجاوز التمدد نسبة خمسة عشر بالمائة، يحدث انسداد كامل في الأوعية الدموية الدقيقة المغذية للعصب، مما يؤدي إلى نقص حاد في التروية الدموية واختناق العصب. أما إذا زاد الشد ليصل إلى عشرين أو ثلاثين بالمائة، فإن الهيكل الداخلي للعصب يتمزق تماما، مما يؤدي إلى انقطاع كامل في التوصيل العصبي.
الضغط المستمر
يحدث هذا النوع من الإصابات عندما يتعرض العصب لضغط ميكانيكي مستمر، سواء بسبب تورم الأنسجة المحيطة، أو وجود تجمع دموي، أو ضغط من شظايا العظام المكسورة. يؤدي هذا الضغط إلى نقص التروية الدموية الموضعية، وزيادة نفاذية الأوعية الدموية، وتجمع السوائل داخل العصب. بمرور الوقت، يحفز هذا الضغط تكوين أنسجة ليفية ندبية تلتف حول العصب وتمنعه من الحركة الطبيعية أثناء حركة المفصل، مما يؤدي إلى تفاقم الإصابة.
القطع أو التمزق
تحدث هذه الإصابة نتيجة التعرض لأداة حادة، مثل الزجاج المتناثر في حوادث السيارات، أو الأسلحة البيضاء، أو حتى بسبب الأطراف الحادة للعظام المكسورة التي قد تخترق العصب. يؤدي القطع إلى تدمير البنية التشريحية للعصب بالكامل، وفي هذه الحالات، يكون التدخل الجراحي الدقيق ضروريا لإعادة توصيل نهايات العصب وتوجيه الألياف العصبية لتنمو من جديد عبر منطقة الإصابة.
أسباب إصابات الأعصاب الطرفية
تتنوع الأسباب التي تؤدي إلى تلف الأعصاب الطرفية، وفي سياق جراحة العظام، ترتبط هذه الإصابات ارتباطا وثيقا بالصدمات الفيزيائية. من المهم التمييز بين توقيت حدوث الإصابة وطبيعتها لتحديد خطة العلاج الأمثل.
الإصابات الأولية والثانوية
ترتبط كسور العظام وإصابات المفاصل بنسبة كبيرة من إصابات الأعصاب الطرفية. يمكن تصنيف هذه الإصابات بناء على وقت حدوثها إلى نوعين
الإصابات الأولية تحدث في لحظة وقوع الحادث تماما. يتضرر العصب بسبب القوة الحركية المباشرة للضربة، أو بسبب تحرك شظايا العظام المكسورة التي قد تضغط على العصب أو تقطعه، أو نتيجة للشد المفاجئ والعنيف كما يحدث في حالات خلع المفاصل.
الإصابات الثانوية تتطور بشكل تدريجي بعد الحادث بفترة، قد تكون أياما أو أسابيع أو حتى أشهرا. في هذه الحالة، يصبح العصب محاصرا أو مضغوطا بسبب عوامل لاحقة مثل الالتهابات، أو تكون أنسجة ندبية كثيفة حول العصب، أو نمو الكالس العظمي الزائد أثناء التئام الكسر، أو بسبب مضاعفات في الأوعية الدموية مثل التجمعات الدموية التي تضغط على مسار العصب.
إصابات الطلقات النارية
تعتبر إصابات الأعصاب الناتجة عن الطلقات النارية من الحالات الشائعة في طب الطوارئ وجراحة العظام. من المثير للاهتمام طبيا أن معظم هذه الإصابات لا تحدث بسبب القطع المباشر للعصب بواسطة الرصاصة، بل تحدث نتيجة لموجات الصدمة التجويفية التي تصاحب مرور المقذوف الناري بالقرب من العصب.
تؤكد البيانات التاريخية والطبية المستمدة من النزاعات المسلحة أن نسبة كبيرة جدا من إصابات الأعصاب الناتجة عن الطلقات النارية تتعافى تلقائيا دون تدخل جراحي. تتراوح فترة التعافي المتوقعة في هذه الحالات بين ثلاثة إلى تسعة أشهر. ومع ذلك، يجب الحذر الشديد في حالات الإصابة ببنادق الصيد، حيث يؤدي انتشار الشظايا وتدمير الأنسجة الرخوة المحيطة إلى زيادة احتمالية القطع المباشر للعصب، مما يجعل الحاجة إلى الاستكشاف الجراحي المبكر أكثر إلحاحا.
الأعصاب الأكثر عرضة للإصابة مع الكسور
تعتبر نسبة تعرض أعصاب معينة للإصابة مع كسور العظام الطويلة متوقعة بدرجة كبيرة بناء على التشريح الإقليمي للجسم ومسار العصب بالقرب من العظام والمفاصل. تشكل إصابات الطرف العلوي الغالبية العظمى من حالات الشلل العصبي المصاحب للكسور.
إصابات أعصاب الطرف العلوي
العصب الكعبري هو العصب المحيطي الأكثر عرضة للإصابة في جراحة العظام. ترتبط نسبة كبيرة من كسور عظمة العضد بشلل العصب الكعبري، وذلك بسبب التصاق العصب الوثيق بالعظمة في منطقة الذراع. تؤدي إصابة هذا العصب إلى حالة تعرف باسم سقوط الرسغ، حيث يفقد المريض القدرة على رفع يده أو مد أصابعه.
العصب الزندي يمر هذا العصب خلف الكوع مباشرة، وهو العصب المسؤول عن الإحساس في الإصبع الصغير ونصف الإصبع البنصر. يتعرض العصب الزندي للإصابة بشكل متكرر مع كسور الكوع، وخاصة الكسور المحيطة باللقيمة الإنسية للعضد. كما أنه عرضة للإصابات الثانوية بسبب نمو العظام الزائد حول الكوع بمرور الوقت.
العصب الأوسط يتأثر هذا العصب غالبا في حالات الخلع الخلفي لمفصل الكوع، أو كإصابة ثانوية تظهر على شكل متلازمة النفق الرسغي الحادة بعد كسور أسفل عظمة الكعبرة في المعصم.
العصب الإبطي تحدث إصابات الشد في هذا العصب بشكل شائع مع حالات الخلع الأمامي لمفصل الكتف، ويظهر ذلك على شكل ضعف في العضلة الدالية وفقدان الإحساس في الجزء الجانبي من الكتف.
إصابات أعصاب الطرف السفلي
العصب الوركي والضفيرة القطنية العجزية يعتبر العصب الوركي، وخاصة الجزء الشظوي منه، شديد العرضة للإصابة أثناء حوادث منطقة الحوض والورك. تحدث هذه الإصابة بنسبة ملحوظة مع حالات الخلع الخلفي لمفصل الورك.
العصب الشظوي يمر هذا العصب حول عنق عظمة الشظية أسفل الركبة مباشرة، وهو الموقع الأكثر شيوعا لإصابته. تحدث هذه الإصابة مع كسور أعلى الساق، أو كإصابة شد كارثية أثناء الخلع المتعدد لأربطة الركبة. تؤدي إصابة هذا العصب إلى حالة مزعجة تعرف باسم سقوط القدم، حيث يعجز المريض عن رفع مقدمة قدمه أثناء المشي.
العصب الظنبوبي نظرا لكونه محميا بعمق داخل الحيز الخلفي للساق، فإن العصب الظنبوبي أقل عرضة للإصابة، ولكنه قد يتأثر في حالات الكسور الشديدة في هضبة القصبة أو الكسور والخلع المعقد في مفصل الكاحل.
| العصب المصاب | الكسر أو الإصابة المرتبطة به | العرض السريري الشائع (ما يشعر به المريض) |
|---|---|---|
| العصب الكعبري | كسور منتصف وأسفل عظمة العضد | سقوط الرسغ وضعف في مد الأصابع |
| العصب الزندي | كسور مفصل الكوع | تنميل في الإصبع الصغير وضعف في قبضة اليد |
| العصب الأوسط | كسور المعصم وخلع الكوع | ألم وتنميل في الإبهام والسبابة والوسطى |
| العصب الإبطي | خلع مفصل الكتف الأمامي | ضعف في رفع الذراع وتنميل في الكتف |
| العصب الشظوي | كسور أسفل الركبة وخلع الركبة | سقوط القدم وصعوبة المشي |
| العصب الوركي | خلع مفصل الورك الخلفي | ألم يمتد للساق مع ضعف في حركة القدم |
أعراض إصابات الأعصاب الطرفية
تختلف الأعراض التي يشعر بها المريض بناء على نوع العصب المصاب (حركي، حسي، أو مختلط) وشدة الإصابة. بشكل عام، يجب الانتباه إلى العلامات التحذيرية التالية بعد أي حادث أو كسر
أولا فقدان الإحساس أو تغييره. قد يشعر المريض بخدر كامل في منطقة معينة من الجلد، أو إحساس بالوخز والتنميل يشبه سريان تيار كهربائي خفيف، أو ألم حارق ومستمر في الطرف المصاب.
ثانيا الضعف العضلي أو الشلل. يلاحظ المريض عدم قدرته على تحريك مفصل معين أو استخدام عضلة محددة بنفس القوة السابقة، وقد يصل الأمر إلى شلل كامل في العضلات التي يغذيها العصب المصاب، مما يؤدي إلى تشوهات حركية مثل سقوط الرسغ أو سقوط القدم.
ثالثا ضمور العضلات. في الحالات التي يتأخر فيها العلاج، تبدأ العضلات التي فقدت إمدادها العصبي في الانكماش والضمور، مما يؤدي إلى تغير ملحوظ في شكل الطرف المصاب مقارنة بالطرف السليم.
رابعا التغيرات اللاإرادية. قد يلاحظ المريض تغيرات في لون الجلد، أو انخفاض في التعرق في المنطقة المصابة، أو تغيرات في نمو الشعر والأظافر، وذلك بسبب تأثر الألياف العصبية اللاإرادية.
طرق تشخيص إصابات الأعصاب
التشخيص الدقيق والمبكر هو المفتاح لنجاح علاج إصابات الأعصاب الطرفية. يتطلب الأمر تقييما دقيقا وموثقا من قبل طبيب جراحة العظام أو جراحة الأعصاب، ويتضمن عدة خطوات متكاملة.
الفحص السريري الدقيق
يعتبر الفحص السريري حجر الزاوية في التشخيص. يقوم الطبيب بتقييم قوة العضلات وإعطائها درجة من صفر إلى خمسة لكل مسار عصبي. كما يتم فحص الإحساس بدقة باستخدام أدوات متخصصة لاختبار القدرة على التمييز بين نقطتين والإحساس باللمس الخفيف في مناطق الجلد التي يغذيها كل عصب بشكل مستقل.
تخطيط كهربائية العضل والأعصاب
يعد هذا الفحص من أهم الأدوات التشخيصية لتقييم وظيفة العصب. ومع ذلك، من المهم جدا للمرضى أن يدركوا أن إجراء هذا الفحص فور وقوع الحادث ليس له قيمة طبية كبيرة. يجب تأخير إجراء تخطيط الأعصاب لمدة تتراوح بين ثلاثة إلى أربعة أسابيع بعد الإصابة. السبب في ذلك هو السماح لعملية فسيولوجية تعرف باسم التنكس الوالري بالحدوث، وهي العملية التي يتحلل فيها الجزء المقطوع من العصب، مما يسمح للأجهزة بالتقاط الإشارات الكهربائية غير الطبيعية التي تؤكد وجود تلف محوري في العصب وتحدد مدى شدته.
التصوير الطبي المتقدم
مع التطور التكنولوجي في المجال الطبي، أصبحت تقنيات التصوير تلعب دورا حيويا في تشخيص إصابات الأعصاب. يستخدم التصوير بالموجات فوق الصوتية عالية الدقة وتصوير الأعصاب بالرنين المغناطيسي لرؤية استمرارية العصب، أو اكتشاف تكون أورام عصبية ندبية، أو تحديد ما إذا كان العصب مضغوطا من الخارج بسبب تجمع دموي أو كالس عظمي. توفر هذه الصور خريطة طريق دقيقة للجراح قبل اتخاذ قرار العملية.
خيارات علاج إصابات الأعصاب الطرفية
يعتمد قرار التدخل الجراحي أو اختيار العلاج التحفظي بشكل كبير على آلية الإصابة، ووجود إصابات مصاحبة، وحالة المريض العامة. تنقسم استراتيجيات العلاج إلى ثلاثة مسارات رئيسية.
العلاج التحفظي والمراقبة
في حالات الكسور المغلقة (حيث لا يوجد جرح مفتوح) والتي يصاحبها شلل عصبي، مثل شلل العصب الكعبري مع كسر عظمة العضد المغلق، يكون العلاج القياسي هو المراقبة الدقيقة. معظم هذه الإصابات تكون عبارة عن كدمات عصبية تتعافى تلقائيا. يتم وضع المريض تحت الملاحظة لمدة تتراوح بين ثلاثة إلى أربعة أشهر، مع إجراء فحوصات سريرية وتخطيط أعصاب دوري. إذا لم تظهر أي علامات للتعافي خلال اثني عشر أسبوعا، يصبح التدخل الجراحي ضروريا.
التدخل الجراحي الفوري
هناك حالات طبية تستدعي استكشاف العصب جراحيا بشكل فوري دون تأخير، وتشمل
الكسور المفتوحة المصحوبة بعجز عصبي إذا كان الجرح المفتوح يقع في نفس المنطقة التشريحية للعصب المصاب، يجب فحص العصب أثناء عملية التنظيف الجراحي الأولية للكسر.
الإصابات الوعائية المصاحبة إذا كان الطرف يعاني من نقص في التروية الدموية ويتطلب تدخلا عاجلا لإصلاح الأوعية الدموية، يجب استكشاف الحزمة العصبية المجاورة في نفس الوقت.
التمزقات الحادة والقطوع يجب إصلاح القطع النظيف الناتج عن الزجاج أو السكاكين خلال اثنتين وسبعين ساعة قبل أن تنكمش أطراف العصب وتتكون ندبات تعيق الخياطة الدقيقة.
فقدان الوظيفة بعد التدخل الطبي إذا ظهر شلل عصبي جديد ومفاجئ بعد تجبير الكسر أو بعد عملية تثبيت العظام، يجب التدخل فورا للتأكد من عدم انحشار العصب داخل موقع الكسر أو تحت الشرائح والمسامير المعدنية.
التدخل الجراحي المتأخر
يتم اللجوء إلى هذا الخيار عادة بعد مرور ثلاثة إلى ستة أشهر من الإصابة في حالات الكسور المغلقة أو إصابات الطلقات النارية التي لم تظهر أي علامات للتحسن. من الأخطاء الشائعة والخطيرة تأخير الجراحة لفترات طويلة جدا. يجب أن يعلم المريض أن النهايات العصبية في العضلات تتعرض لتليف لا رجعة فيه بعد مرور ثمانية عشر إلى أربعة وعشرين شهرا من فقدان التغذية العصبية، مما يعني أن العصب يجب أن يصل إلى العضلة قبل انقضاء هذه الفترة الحرجة لضمان عودة الحركة.
مبادئ جراحة الأعصاب الطرفية
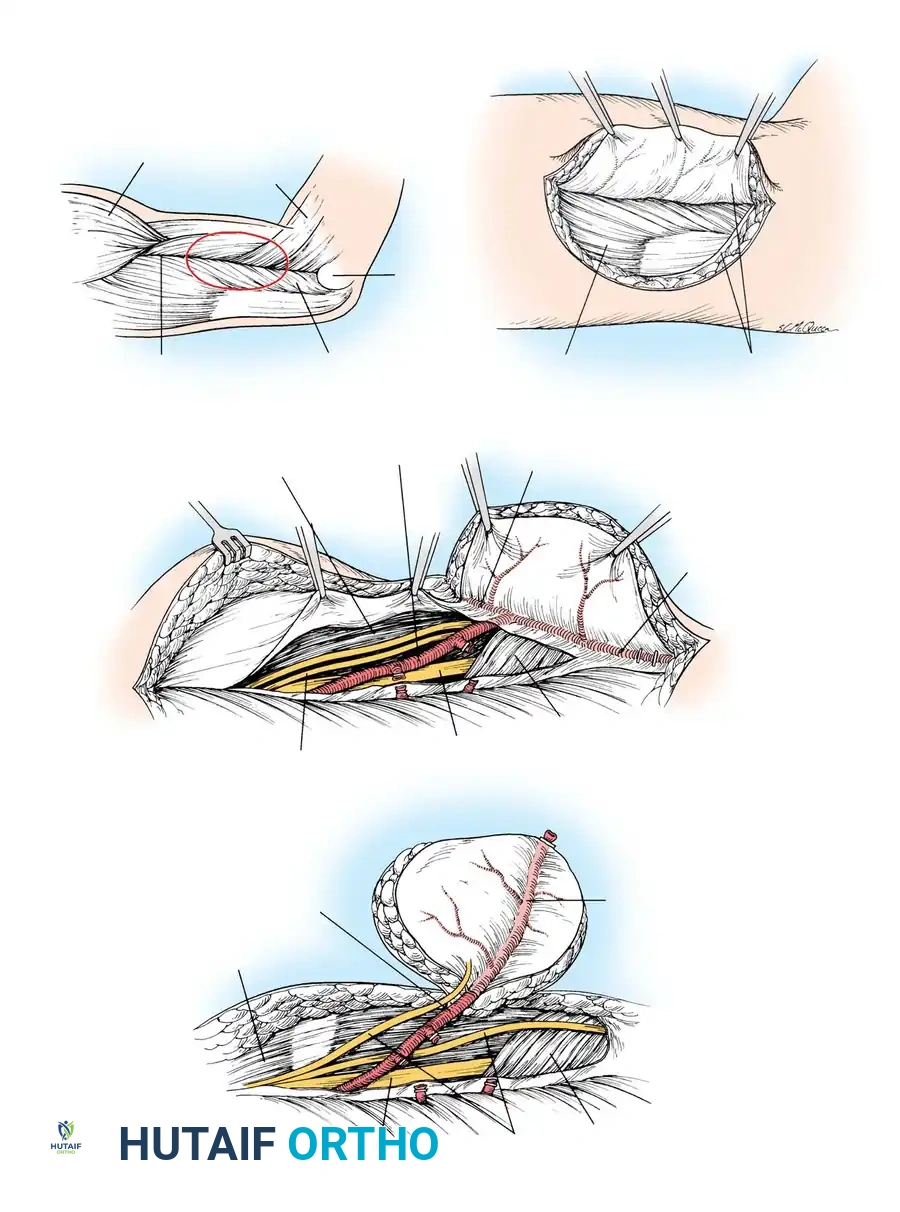
عندما يقرر الطبيب ضرورة التدخل الجراحي، فإن استخدام تقنيات الجراحة الميكروسكوبية الدقيقة يعد أمرا بالغ الأهمية. الأهداف الأساسية للجراحة هي استعادة استمرارية العصب، وتحرير العصب من أي ضغط خارجي، وتوفير بيئة دموية صحية حول العصب لمساعدته على التعافي.
تتطلب هذه الجراحات استخدام عدسات مكبرة أو ميكروسكوب جراحي، وأدوات دقيقة جدا. يقوم الجراح بتحديد موقع العصب في الأنسجة السليمة أولا، ثم يتتبعه بحذر نحو منطقة الإصابة أو الكسر. يتم تحرير العصب بعناية فائقة من الأنسجة الندبية أو الكالس العظمي المحيط به في عملية تسمى تحرير العصب.
أثناء الجراحة، قد يستخدم الطبيب جهاز تحفيز عصبي لتقييم وظيفة العصب. إذا كان العصب متصلا ولكنه متضخم ولا يمرر الإشارات الكهربائية، فقد يضطر الجراح إلى استئصال الجزء التالف والندبي، ثم استخدام رقعة عصبية (تؤخذ عادة من عصب حسي في الساق يسمى العصب السري) لتوصيل الفجوة بين نهايتي العصب السليم.
التأهيل والتعافي بعد إصابة العصب
إن إدارة مرحلة ما بعد الجراحة أو مرحلة العلاج التحفظي لا تقل أهمية عن دقة التدخل الجراحي نفسه. تعافي الأعصاب هو عملية بطيئة تتطلب صبرا والتزاما كبيرا من المريض. تنمو الأعصاب بمعدل بطيء جدا يقدر بحوالي مليمتر واحد يوميا، أو ما يعادل بوصة واحدة شهريا.
يشمل برنامج التأهيل ما يلي
التثبيت والحماية بعد الخياطة الجراحية للعصب، يتم تثبيت الطرف المصاب في جبيرة بوضعية تقلل الشد على منطقة التوصيل لمدة ثلاثة أسابيع تقريبا.
الحركة السلبية المبكرة بينما يتم حماية العصب الموصول، يجب تحريك المفاصل المجاورة بشكل سلبي (بمساعدة المعالج الطبيعي) لمنع تيبس المفاصل وتقلص العضلات الذي قد يكون معيقا جدا في المستقبل.
تمارين انزلاق العصب بعد إزالة الجبيرة، يتم البدء بتمارين لطيفة وتدريجية لمساعدة العصب على الانزلاق بسلاسة ومنع التصاقه بالأنسجة المحيطة به أثناء التئام الجرح.
الدعامات والأجهزة التقويمية تستخدم الجبائر الديناميكية لمنع التمدد المفرط للعضلات المشلولة ومساعدة المريض على أداء وظائفه اليومية. على سبيل المثال، تستخدم جبيرة لرفع الرسغ في حالات شلل العصب الكعبري، أو دعامة للكاحل والقدم في حالات شلل العصب الشظوي لمنع سقوط القدم أثناء المشي.
المتابعة المستمرة يتم مراقبة التعافي السريري من خلال تتبع تقدم الإحساس، وإجراء فحوصات تخطيط الأعصاب الدورية كل ثلاثة أشهر لتقييم مدى وصول الإشارات العصبية إلى العضلات المستهدفة.
الأسئلة الشائعة حول إصابات الأعصاب الطرفية
ما هي المدة المتوقعة لتعافي العصب المصاب
يختلف وقت التعافي بناء على شدة الإصابة وموقعها. تنمو الأعصاب بمعدل مليمتر واحد يوميا. لذلك، إذا كانت المسافة بين مكان الإصابة والعضلة المستهدفة طويلة، قد يستغرق التعافي عدة أشهر إلى أكثر من عام. الإصابات البسيطة (الكدمات العصبية) قد تتحسن خلال أسابيع قليلة.
هل يمكن الشفاء التام من قطع العصب
نعم، يمكن تحقيق الشفاء واستعادة الوظائف بشكل كبير إذا تم التدخل الجراحي الميكروسكوبي في الوقت المناسب لإصلاح القطع. ومع ذلك، يعتمد مدى الشفاء التام على عمر المريض، ونوع العصب، والمسافة التي يجب أن ينمو فيها العصب، والالتزام ببرنامج العلاج الطبيعي.
متى يجب اللجوء لجراحة الأعصاب الطرفية
يتم اللجوء للجراحة فورا في حالات الجروح المفتوحة مع قطع العصب، أو عند وجود إصابات في الأوعية الدموية. أما في الكسور المغلقة، فيتم الانتظار لمدة ثلاثة إلى ستة أشهر؛ وإذا لم يظهر تخطيط الأعصاب والفحص السريري أي تحسن، يصبح التدخل الجراحي ضروريا لتحرير العصب أو ترقيعه.
ما هو تخطيط الأعصاب ومتى يطلب الطبيب إجراؤه
تخطيط كهربائية العضل والأعصاب هو فحص يقيس النشاط الكهربائي وسرعة توصيل الإشارات في الأعصاب. لا يطلب الطبيب إجراءه فور وقوع الحادث، بل يتم الانتظار لمدة ثلاثة إلى أربعة أسابيع حتى تظهر التغيرات الكهربائية الدقيقة التي تؤكد حجم التلف وتساعد في وضع خطة العلاج.
هل العلاج الطبيعي ضروري بعد إصابة العصب
العلاج الطبيعي يعتبر جزءا حيويا ولا غنى عنه في رحلة التعافي. يهدف العلاج الطبيعي إلى الحفاظ على مرونة المفاصل، ومنع ضمور العضلات السليمة، وتحفيز العضلات المصابة، وتدريب المريض على استخدام الدعامات، بالإضافة إلى تمارين الانزلاق العصبي التي تمنع الالتصاقات.
كيف يؤثر الكسر على الأعصاب المجاورة
يمكن للكسر أن يؤثر على العصب لحظة وقوع الحادث من خلال الشد العنيف أو القطع بواسطة شظايا العظام الحادة. كما يمكن أن يتأثر العصب لاحقا بسبب الضغط الناتج عن التورم والتجمعات الدموية، أو بسبب انحشاره داخل الكالس العظمي (النسيج العظمي الجديد) الذي يتكون أثناء التئام الكسر.
ما هي علامات تحسن العصب بعد الإصابة
أولى علامات التعافي غالبا ما تكون استعادة الإحساس بالألم العميق، يليها الشعور بوخز خفيف يتقدم تدريجيا على طول مسار العصب (علامة تينيل). بعد ذلك، يبدأ الإحساس باللمس الخفيف في العودة، وأخيرا تبدأ العضلات في استعادة قوتها وحركتها بشكل تدريجي.
هل يمكن علاج سقوط القدم الناتج عن إصابة العصب
نعم، سقوط القدم الناتج عن إصابة العصب الشظوي يمكن علاجه. في البداية يتم استخدام دعامات بلاستيكية (جبيرة الكاحل والقدم) لتسهيل المشي. إذا لم يتعافى العصب تلقائيا أو بعد الجراحة، يمكن اللجوء لعمليات نقل الأوتار التعويضية لاستعادة القدرة على رفع القدم بشكل دائم.
ما الفرق بين إصابة العصب الأولية والثانوية
الإصابة الأولية تحدث في نفس لحظة وقوع الحادث نتيجة الصدمة المباشرة أو الشد. أما الإصابة الثانوية فتحدث بعد الحادث بأيام أو أسابيع أو أشهر، وتكون ناتجة عن مضاعفات مثل التورم الشديد، أو تكون الأنسجة الندبية، أو نمو العظام الزائد الذي يضغط على العصب السليم.
هل تسبب الطلقات النارية قطعا دائما في العصب
ليس بالضرورة. تشير الدراسات الطبية إلى أن الغالبية العظمى من إصابات الأعصاب الناتجة عن الطلقات النارية العادية لا تكون بسبب قطع مباشر، بل بسبب موجة الصدمة التي تعطل العصب مؤقتا. تتحسن نسبة كبيرة من هذه الحالات تلقائيا خلال أشهر، باستثناء إصابات بنادق الصيد التي تسبب تهتكا أكبر وتتطلب تدخلا جراحيا غالبا.