الدليل الشامل لعلاج المشاكل العظمية لمرضى الشلل الدماغي والجلطات عند البالغين
الخلاصة الطبية
الشلل الدماغي والجلطات الدماغية لدى البالغين تسبب تحديات عظمية معقدة مثل تشنج العضلات وتشوهات المفاصل. يعتمد العلاج على تقييم دقيق يشمل العلاج الطبيعي، استخدام الجبائر، والتدخلات الجراحية المتقدمة مثل إطالة الأوتار ونقلها لتحسين الحركة، تخفيف الألم، والارتقاء بجودة حياة المريض.
الخلاصة الطبية السريعة: الشلل الدماغي والجلطات الدماغية لدى البالغين تسبب تحديات عظمية معقدة مثل تشنج العضلات وتشوهات المفاصل. يعتمد العلاج على تقييم دقيق يشمل العلاج الطبيعي، استخدام الجبائر، والتدخلات الجراحية المتقدمة مثل إطالة الأوتار ونقلها لتحسين الحركة، تخفيف الألم، والارتقاء بجودة حياة المريض.
مقدمة
شهدت العقود الأخيرة تحولاً جذرياً في طرق إدارة وعلاج الشلل الدماغي والجلطات الدماغية. بفضل التقدم الهائل في الرعاية الصحية للأطفال، والتدخل المبكر، وبرامج إعادة التأهيل المتطورة، أصبح جيل كامل من الأطفال الذين كانوا في الماضي يواجهون العزلة، قادرين على الاندماج بنجاح في المجتمع وتكوين أسر. هذا التحول الإيجابي أدى إلى تزايد مستمر في أعداد البالغين المتعايشين مع الشلل الدماغي، مما أفرز مجموعة فريدة ومتطورة من التحديات العظمية التي تتطلب فهماً متخصصاً وإدارة طبية دقيقة.
على عكس طب الأطفال حيث ينصب التركيز على توجيه النمو ومنع حدوث التشوهات، فإن المريض البالغ المصاب بالشلل الدماغي أو الذي يعاني من آثار جلطة دماغية (الشلل النصفي) يواجه تبعات طويلة الأمد لاختلال التوازن العصبي العضلي. مع تقدم العمر، تبدأ الآليات التعويضية التي اعتمد عليها الجسم في الفشل، مما يؤدي إلى ظهور أمراض المفاصل التنكسية المبكرة، وتدهور القدرة على الحركة، وزيادة الحاجة إلى رعاية طبية متخصصة في جراحة العظام. نحن هنا لنقدم لك دليلاً طبياً شاملاً وموثوقاً يضع بين يديك أحدث ما توصل إليه العلم في علاج هذه الحالات، لضمان حياة أكثر راحة واستقلالية.
التشريح
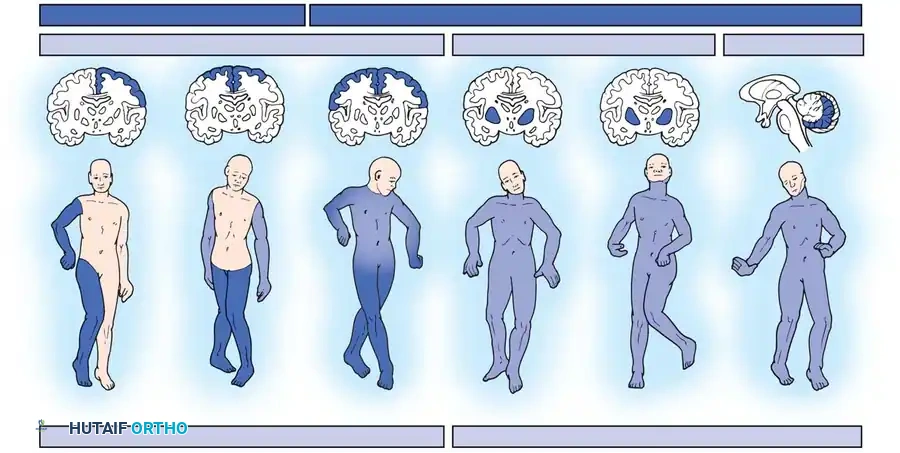
لفهم التحديات العظمية التي تواجه البالغين المصابين بالشلل الدماغي أو الناجين من الجلطات، يجب أولاً فهم التفاعل المعقد بين الجهاز العصبي والجهاز العضلي الهيكلي. في الحالة الطبيعية، يصدر الدماغ إشارات دقيقة تتحكم في انقباض وانبساط العضلات بتناغم تام، مما يسمح بحركة المفاصل بسلاسة.
عند حدوث إصابة في الدماغ (سواء بسبب نقص الأكسجين عند الولادة كما في الشلل الدماغي، أو بسبب انقطاع التروية الدموية كما في الجلطات)، يحدث تلف في الخلايا العصبية الحركية العليا. هذا التلف يؤدي إلى فقدان السيطرة الإرادية الدقيقة على العضلات، مما ينتج عنه ما يسمى بـ "التشنج العضلي".
التشنج العضلي يعني أن العضلات تظل في حالة انقباض مستمر ومقاومة للتمدد. ونظراً لأن العضلات تعمل في أزواج متضادة (عضلة تثني المفصل وأخرى تبسطه)، فإن التشنج يؤدي إلى اختلال هذا التوازن. على سبيل المثال، إذا كانت العضلات القابضة أقوى وأكثر تشنجاً من العضلات الباسطة، فإن المفصل سيبقى في وضعية الانثناء بشكل دائم. بمرور الوقت، هذا الشد المستمر لا يؤثر فقط على العضلات، بل يمتد ليؤثر على الأوتار، الأربطة، وكبسولة المفصل، مما يؤدي إلى تغيرات هيكلية وتشوهات عظمية تتطلب تدخلاً جراحياً لتصحيحها.
الأسباب
العديد من البالغين المصابين بالشلل الدماغي أو آثار الجلطات يراجعون عيادات جراحة العظام في الثلاثينيات والأربعينيات من عمرهم. السبب في ذلك لا يعود إلى تطور الإصابة الدماغية نفسها (فالإصابة في الدماغ ثابتة ولا تتدهور)، بل يعود إلى التراكم الزمني للإجهاد الميكانيكي على الجسم.
أهم الأسباب التي تؤدي إلى تدهور الحالة العظمية في مرحلة البلوغ تشمل:
* فشل الآليات التعويضية: خلال مرحلة الطفولة والشباب، يقوم الجسم بابتكار طرق حركية بديلة (تعويضية) للتغلب على ضعف العضلات أو تشنجها. مع التقدم في العمر وزيادة وزن الجسم، ترهق هذه الآليات وتفشل في الحفاظ على التوازن.
* الشد العضلي المزمن: التشنج المستمر يضع ضغطاً غير طبيعي على الغضاريف والمفاصل، مما يسرع من تآكلها (الخشونة المبكرة).
* قصر الأوتار الدائم: العضلات المتشنجة التي لا يتم إطالتها بانتظام تتحول بمرور الوقت إلى أنسجة ليفية قاسية، مما يؤدي إلى قصر دائم في الأوتار (التقلص العضلي الثابت) وتيبس في المفاصل.
* تغيرات في كثافة العظام: قلة الحركة وعدم تحميل الوزن بشكل كافٍ على الأطراف يؤدي إلى ضعف العظام (هشاشة العظام)، مما يزيد من خطر التعرض للكسور حتى مع إصابات طفيفة.
الأعراض
تختلف الأعراض والمشاكل العظمية باختلاف شدة الإصابة العصبية ومكانها، ولكن هناك أنماط شائعة تظهر بشكل متكرر لدى البالغين المصابين بالشلل الدماغي والجلطات:
مشاكل مفصل الورك التنكسية
الخلع الجزئي أو الكلي لمفصل الورك، والذي قد يبدأ في مرحلة الطفولة، يمكن أن يتطور إلى خشونة شديدة ومؤلمة في مرحلة البلوغ. القوى العضلية غير الطبيعية (مثل تشنج العضلات المقربة والقابضة للورك) تؤدي إلى احتكاك غير متساوٍ داخل المفصل، مما يسرع من تآكل الغضروف. المريض يشتكي من ألم شديد يحد من القدرة على الجلوس أو المشي، وصعوبة في العناية الشخصية.
عدم استقرار الركبة والتقوس للخلف
غالباً ما تنشأ هذه المشكلة كنتيجة ثانوية لقصر وتر أخيل في الكاحل. عندما يكون الكاحل مشدوداً للأسفل، يضطر المريض لدفع ركبته بقوة إلى الخلف (فرط التمدد) للحفاظ على توازنه أثناء الوقوف والمشي. بمرور الوقت، يؤدي هذا إلى تمدد وتمزق في أربطة الركبة الخلفية، مما يسبب ألماً شديداً وعدم استقرار، ويمهّد لخشونة مبكرة في مفصل الصابونة.
تشوهات القدم
في مرضى الشلل الدماغي، يشيع حدوث "القدم المسطحة المروحة" نتيجة ضعف العضلات الرافعة للقدم وتشنج عضلات الساق الخلفية، مما يؤدي إلى انهيار قوس القدم والشعور بألم شديد عند المشي. أما في مرضى الجلطات الدماغية، فإن التشوه الأكثر شيوعاً هو "القدم الخيلية الروحاء"، حيث تكون القدم متجهة للأسفل وللداخل، مما يعيق المشي ويجعل المريض عرضة للتعثر والسقوط المتكرر.
تشوهات العمود الفقري
الجنف (انحناء العمود الفقري) العصبي العضلي شائع جداً، وقد يستمر في التدهور خلال مرحلة البلوغ، خاصة لدى المرضى غير القادرين على المشي. الانحناءات الشديدة تؤدي إلى ميلان الحوض، صعوبة في الجلوس على الكرسي المتحرك، آلام مبرحة في الظهر، وقد تضغط على الرئتين والقلب مما يعيق وظائف التنفس.
التشخيص
التقييم الدقيق هو حجر الزاوية في وضع خطة علاجية ناجحة. لا يقتصر التشخيص على الفحص السريري العادي، بل يتطلب تقييماً شاملاً يعتمد على عدة أدوات:
الفحص السريري الحركي
يقوم جراح العظام بفحص نطاق الحركة لكل مفصل، وتقييم قوة العضلات، وتحديد درجة التشنج. من أهم الاختبارات السريرية هو التفريق بين "التشنج الديناميكي" (الذي يمكن التغلب عليه بالشد البطيء) وبين "التقلص الثابت" (حيث يكون الوتر قد قصر فعلياً ولا يمكن فرده).
تحليل المشي المتقدم
في الحالات التي يكون فيها المريض قادراً على المشي، يتم إجراء تحليل دقيق لنمط المشي. يتم استخدام كاميرات خاصة وحساسات لقياس زوايا المفاصل والقوى المؤثرة عليها أثناء الحركة.
التخطيط الكهربائي الحركي للعضلات
يتم استخدام هذا الفحص لمعرفة أي العضلات تنقبض بشكل غير طبيعي وفي أي مرحلة من مراحل المشي. هذا الفحص ضروري جداً قبل اتخاذ قرار بنقل أي وتر، للتأكد من أن الوتر المنقول سيؤدي وظيفته الجديدة بنجاح.
إبر التشخيص الموضعية
قبل اتخاذ قرار بقطع أو إطالة وتر معين، قد يقوم الطبيب بحقن مخدر موضعي حول العصب المغذي للعضلة المتشنجة. إذا تحسنت حركة المفصل فوراً بعد التخدير، فهذا يؤكد أن المشكلة تشنجية ويمكن علاجها بطرق أقل توغلاً، أما إذا بقي المفصل متيبساً، فهذا يؤكد وجود قصر ثابت يتطلب تدخلاً جراحياً.
العلاج
تعتمد مبادئ العلاج في مرحلة البلوغ على نهج يركز على المريض واحتياجاته اليومية. الأهداف يجب أن تكون واقعية، فاستعادة الحركة الطبيعية تماماً غالباً ما يكون مستحيلاً، ولكن الهدف الأسمى هو تخفيف الألم، تحسين القدرة على أداء الوظائف اليومية، وتسهيل العناية الشخصية.
الخيارات العلاجية غير الجراحية
تعتبر العلاجات التحفظية الخط الأول في إدارة هذه الحالات، وتشمل:
| نوع العلاج | الفائدة والهدف |
|---|---|
| العلاج الطبيعي | الحفاظ على مرونة المفاصل، منع تيبس العضلات، وتقوية العضلات السليمة لتحسين التوازن. |
| الجبائر والأجهزة التقويمية | دعم المفاصل الضعيفة، تصحيح وضعية القدم (مثل جبائر الكاحل والقدم)، ومنع تطور التشوهات. |
| الأدوية الفموية | استخدام مرخيات العضلات لتقليل التشنج العام وتحسين جودة النوم. |
| حقن البوتوكس | حقن سم البوتولينوم في عضلات محددة لإرخائها مؤقتاً (يستمر المفعول لعدة أشهر)، مما يسهل العلاج الطبيعي. |
| تعديل الكراسي المتحركة | توفير كراسي مخصصة تدعم العمود الفقري والحوض لمنع تدهور الجنف وتجنب تقرحات الفراش. |
التدخلات الجراحية المتقدمة
يتم اللجوء للجراحة عندما تفشل الطرق غير الجراحية في تخفيف الألم أو منع التدهور السريع. في حالة مرضى الجلطات، هناك قاعدة ذهبية: يجب تأجيل أي تدخل جراحي عظمي لمدة لا تقل عن 6 إلى 12 شهراً بعد الجلطة. هذا الوقت ضروري للسماح للتعافي العصبي التلقائي بالوصول إلى أقصى حد ممكن واستقرار الحالة.
جراحة مفصل الورك وعلاج مشية المقص
مشية المقص تحدث بسبب التشنج الشديد في عضلات الفخذ الداخلية (العضلات المقربة)، مما يجعل الساقين تتقاطعان أثناء المشي ويعيق التوازن والنظافة الشخصية.
يتم إجراء عملية تحرير الأوتار المقربة وقطع العصب السدادي. من خلال شق صغير في أعلى الفخذ الداخلي، يتم قطع الأوتار المشدودة وإرخائها. في بعض الحالات، يتم قطع جزء صغير من العصب الذي يغذي هذه العضلات لمنع عودة التشنج. بعد الجراحة، يوضع المريض في جبيرة تحافظ على الساقين متباعدتين لعدة أسابيع لضمان التئام الأنسجة في الوضعية الصحيحة.
جراحة القدم والكاحل
تشوه القدم الخيلية الروحاء (انحراف القدم للأسفل وللداخل) هو الأكثر شيوعاً.

لعلاج هذه الحالة، يتم إجراء عملية مزدوجة:
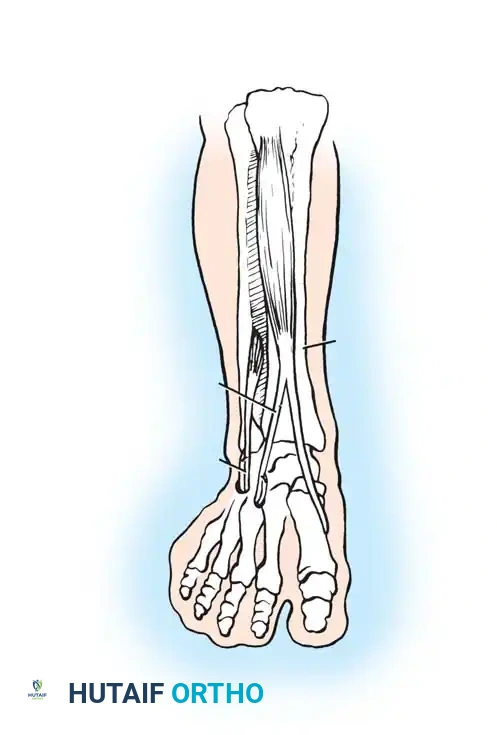
1. إطالة وتر أخيل: يتم عمل شقوق صغيرة في وتر أخيل لإطالته بحذر، مما يسمح للقدم بالعودة إلى وضعية الزاوية القائمة وتلامس الأرض بشكل مسطح.
2. عملية شق ونقل الوتر الظنبوبي الأمامي: إذا كانت العضلة الأمامية للساق تسحب القدم للداخل بقوة، يتم شق وتر هذه العضلة طولياً. يُترك النصف الداخلي في مكانه، بينما يُفصل النصف الخارجي ويُمرر تحت الجلد ليُثبت في عظام منتصف القدم من الجهة الخارجية. هذا التعديل الميكانيكي يحول القوة التي كانت تعوج القدم للداخل إلى قوة ترفع القدم وتوازنها أثناء المشي.
التعافي
التعافي من جراحات العظام لمرضى الشلل الدماغي والجلطات يتطلب صبراً والتزاماً كبيراً.
بعد الجراحة، يتم عادة وضع الطرف المصاب في جبيرة جبسية لعدة أسابيع (تتراوح بين 4 إلى 6 أسابيع) للسماح للأوتار والعظام بالالتئام في وضعيتها الجديدة. خلال هذه الفترة، قد يُمنع المريض من تحميل الوزن على الطرف المصاب.
بمجرد إزالة الجبس، تبدأ المرحلة الأهم وهي العلاج الطبيعي المكثف. الهدف من العلاج الطبيعي في هذه المرحلة ليس فقط استعادة قوة العضلات، بل إعادة برمجة الدماغ للتعامل مع الوضعية الميكانيكية الجديدة للطرف. يجب على المريض وأسرته أن يدركوا أن التحسن الوظيفي التدريجي هو الهدف، وأن الالتزام بارتداء الجبائر الداعمة (مثل جبيرة الكاحل البلاستيكية) بعد الجراحة قد يكون ضرورياً للحفاظ على النتائج ومنع الانتكاس.
الأسئلة الشائعة
هل يمكن الشفاء التام من الشلل الدماغي في مرحلة البلوغ
الشلل الدماغي هو إصابة دائمة في الدماغ حدثت في مرحلة مبكرة من العمر ولا يمكن شفاؤها تماماً. ومع ذلك، يمكن إدارة الأعراض بشكل فعال جداً. التدخلات الطبية والجراحية في مرحلة البلوغ تهدف إلى تحسين جودة الحياة، تخفيف الألم، زيادة الاستقلالية، ومنع المضاعفات المستقبلية، وليس علاج التلف الدماغي الأساسي.
متى يجب التدخل الجراحي لمريض الجلطة الدماغية
لا يُنصح بإجراء أي جراحة عظمية لتصحيح التشوهات الناتجة عن الجلطة الدماغية إلا بعد مرور 6 إلى 12 شهراً على الأقل من حدوث الجلطة. هذه الفترة ضرورية لضمان استقرار الحالة العصبية للمريض ومعرفة المستوى النهائي للتعافي الحركي التلقائي الذي سيصل إليه.
ما هو الفرق بين التشنج العضلي وقصر الأوتار
التشنج العضلي هو انقباض مستمر للعضلة ناتج عن إشارات عصبية غير طبيعية من الدماغ، ويمكن إرخاؤه مؤقتاً باستخدام الأدوية أو العلاج الطبيعي. أما قصر الأوتار (التقلص الثابت) فهو تغير فيزيائي هيكلي يحدث عندما تتحول العضلة المتشنجة لفترة طويلة إلى نسيج ليفي صلب لا يمكن إطالته إلا بالتدخل الجراحي.
هل حقن البوتوكس تفيد البالغين المصابين بالشلل الدماغي
نعم، تعتبر حقن البوتوكس خياراً ممتازاً للبالغين الذين يعانون من تشنج عضلي ديناميكي (وليس قصراً ثابتاً في الأوتار). تعمل الحقن على إرخاء العضلات المستهدفة لمدة تتراوح بين 3 إلى 6 أشهر، مما يقلل الألم، يسهل العناية الشخصية، ويجعل جلسات العلاج الطبيعي أكثر فعالية.
ما هي عملية نقل الأوتار للقدم
هي عملية جراحية يتم فيها فصل جزء من وتر عضلة تعمل بشكل مفرط وتسبب تشوهاً (مثل سحب القدم للداخل)، وإعادة تثبيته في مكان آخر من عظام القدم. الهدف من هذه العملية هو إعادة توازن القوى العضلية حول المفصل، بحيث تعمل العضلة على رفع القدم بشكل مستقيم بدلاً من التسبب في التوائها.
كيف يمكن الوقاية من هشاشة العظام لمرضى الشلل
الوقاية تعتمد على عدة محاور: أولاً، تشجيع المريض على الوقوف وتحميل الوزن على الأطراف السفلية قدر الإمكان (حتى باستخدام أجهزة الوقوف المساعدة). ثانياً، ضمان تغذية سليمة غنية بالكالسيوم وفيتامين د. ثالثاً، المتابعة الطبية الدورية وإجراء فحوصات كثافة العظام، وقد يصف الطبيب أدوية خاصة لتقوية العظام إذا لزم الأمر.
هل يمكن لمريض الشلل النصفي العودة للمشي بدون مساعدة
يعتمد ذلك على شدة الجلطة ومقدار التلف الدماغي. حوالي 65% إلى 75% من مرضى الجلطات يستعيدون القدرة على المشي، لكن الغالبية العظمى منهم سيحتاجون إلى نوع من المساعدة، سواء كانت عصا للمشي، أو جبيرة بلاستيكية لدعم الكاحل والقدم لمنع السقوط وتحسين توازن المشية.
ما هي أهمية الجبائر الطبية بعد الجلطة
الجبائر الطبية (مثل جبيرة الكاحل والقدم AFO) تعتبر حاسمة في المراحل الأولى بعد الجلطة لمنع قصر الأوتار وتيبس المفاصل في وضعيات خاطئة. وفي المراحل المتقدمة، تساعد الجبيرة في تعويض ضعف العضلات، رفع القدم أثناء المشي لمنع التعثر، وتوفير الثبات اللازم للركبة والكاحل.
هل تؤثر العمليات الجراحية على الإحساس في الأطراف
جراحات العظام (مثل إطالة الأوتار ونقلها) تستهدف الأنسجة العضلية والوترية ولا تستهدف الأعصاب الحسية. لذلك، فإن هذه العمليات لا تؤدي عادة إلى فقدان الإحساس في الأطراف. يتم إجراء الجراحة بحذر شديد لتجنب إصابة أي أعصاب أو أوعية دموية رئيسية في منطقة العملية.
ما هو دور العلاج الطبيعي بعد جراحة العظام
العلاج الطبيعي هو النصف الآخر لنجاح أي عملية جراحية في هذه الحالات. بعد الجراحة، تتغير الميكانيكا الحيوية للطرف، ويحتاج الدماغ إلى التدريب للتعرف على الوضع الجديد. يساعد العلاج الطبيعي في تقوية العضلات، استعادة التوازن، تدريب المريض على نمط مشي جديد وصحيح، وضمان عدم عودة التيبس للمفاصل.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك