الدليل الشامل لتشخيص وعلاج الشلل الدماغي عند الأطفال
الخلاصة الطبية
الشلل الدماغي هو مجموعة من الاضطرابات العصبية التي تؤثر على الحركة وتوتر العضلات نتيجة تلف في الدماغ النامي. يبدأ العلاج بتقييم دقيق يشمل تحليل المشي والفحص السريري، ويتضمن العلاج الطبيعي، والأجهزة المساعدة، والتدخلات الجراحية لتحسين القدرة الحركية واستقلالية الطفل.
الخلاصة الطبية السريعة: الشلل الدماغي هو مجموعة من الاضطرابات العصبية التي تؤثر على الحركة وتوتر العضلات نتيجة تلف في الدماغ النامي. يبدأ العلاج بتقييم دقيق يشمل تحليل المشي والفحص السريري، ويتضمن العلاج الطبيعي، والأجهزة المساعدة، والتدخلات الجراحية لتحسين القدرة الحركية واستقلالية الطفل.
مقدمة عن الشلل الدماغي
يعد الشلل الدماغي من أكثر الحالات العصبية التي تثير قلق الآباء والأمهات، وهو ليس مرضاً واحداً بل مجموعة من الاضطرابات التي تؤثر على قدرة الطفل على الحركة والحفاظ على التوازن والوضعية الصحيحة. يحدث هذا الخلل نتيجة لتلف أو تطور غير طبيعي في الدماغ النامي، وغالباً ما يحدث قبل الولادة. تفهمنا العميق لهذه الحالة، كأطباء ومتخصصين، يجعلنا نؤكد دائماً أن التشخيص المبكر والتدخل الطبي الدقيق يمكن أن يحدث فارقاً هائلاً في حياة الطفل. من خلال هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة، بدءاً من كيفية عمل الدماغ والعضلات، مروراً بطرق التشخيص الدقيقة وتقييم التطور الحركي، وصولاً إلى أحدث ما توصل إليه الطب في تحليل المشي ووضع الخطط العلاجية والجراحية التي تهدف إلى منح الطفل أفضل جودة حياة ممكنة.
التشريح العصبي الحركي
لفهم الشلل الدماغي بشكل صحيح، يجب أن نلقي نظرة مبسطة على كيفية تحكم الدماغ في حركة الجسم. يتكون الجهاز العصبي المركزي من الدماغ والحبل الشوكي، وهو بمثابة مركز القيادة لجميع حركاتنا. تبدأ الحركة كإشارة كهربائية في القشرة الحركية للدماغ، ثم تنتقل عبر مسارات عصبية معقدة تمر بالعقد القاعدية والمخيخ، وهي المناطق المسؤولة عن تنسيق الحركات وضبط توتر العضلات وتوازن الجسم.
في حالة الشلل الدماغي، يحدث التلف في واحدة أو أكثر من هذه المناطق الدماغية المسؤولة عن التحكم الحركي. هذا التلف لا يتطور أو يزداد سوءاً مع مرور الوقت، ولكنه يترك أثراً دائماً على كيفية تواصل الدماغ مع العضلات. نتيجة لذلك، قد تتلقى العضلات إشارات غير صحيحة، مما يؤدي إلى تشنجها أو ضعفها أو حركتها بشكل لا إرادي. العضلات والعظام والمفاصل بحد ذاتها تكون طبيعية عند الولادة، ولكن الإشارات العصبية الخاطئة المستمرة تؤدي بمرور الوقت إلى تغيرات في بنية العضلات وتشوهات في العظام والمفاصل إذا لم يتم التدخل بشكل مناسب.
الأسباب وعوامل الخطر
يعتبر التاريخ الطبي والفحص البدني الأدوات الأساسية في فهم أسباب الشلل الدماغي. يجب أن يتضمن التاريخ الطبي تحقيقاً دقيقاً وشاملاً لمرحلة الحمل والولادة. في الغالبية العظمى من الحالات، يحدث التلف الدماغي قبل الولادة، ولكن هناك عوامل قد تزيد من خطر الإصابة، وتشمل:
الولادة المبكرة ونقص الوزن عند الولادة من أهم العوامل التي تزيد من احتمالية الإصابة، حيث يكون دماغ الطفل الخديج أكثر عرضة للنزيف أو نقص الأكسجين. كما تلعب العدوى أثناء الحمل، مثل الحصبة الألمانية أو الفيروس المضخم للخلايا، دوراً في التأثير على تطور دماغ الجنين.
من المهم الإشارة إلى أنه باستثناء بعض الحالات النادرة جداً، مثل الخزل التشنجي العائلي والرنح الخلقي، لا يوجد مكون وراثي جيني معروف للشلل الدماغي. هذا يعني أن الحالة في معظم الأحيان لا تنتقل بالوراثة من الآباء إلى الأبناء. إضافة إلى ذلك، قد تلعب مضاعفات الولادة التي تؤدي إلى نقص حاد في إمداد الدماغ بالأكسجين دوراً، رغم أن الأبحاث الحديثة أثبتت أن هذا العامل مسؤول عن نسبة أقل بكثير من الحالات مما كان يعتقد سابقاً.
الأعراض والعلامات المبكرة
تختلف أعراض الشلل الدماغي بشكل كبير من طفل لآخر بناءً على شدة التلف الدماغي وموقعه. ومع ذلك، هناك علامات مبكرة يمكن أن يلاحظها الأهل وتستدعي استشارة الطبيب. من أبرز هذه العلامات تأخر الطفل في الوصول إلى مراحل التطور الحركي الطبيعية، مثل التأخر في التحكم بالرأس، أو الجلوس، أو الزحف.
قد يلاحظ الأهل أيضاً تغيرات غير طبيعية في توتر العضلات، حيث قد يبدو الطفل متصلباً جداً أو رخواً جداً. هنا يجب التنويه إلى حالة طبية تعرف باسم خلل التوتر العابر للخداج، وهي حالة تتميز بزيادة التوتر العضلي في الأطراف السفلية بين عمر أربعة وأربعة عشر شهراً، وكثيراً ما يتم الخلط بينها وبين الشلل الدماغي. هذه الحالة مؤقتة وتختفي من تلقاء نفسها دون علاج. بالإضافة إلى ذلك، تميل بعض المجموعات العرقية إلى امتلاك توتر عضلي أعلى من غيرها بشكل طبيعي، مما قد يؤدي أحياناً إلى تشخيص خاطئ إذا لم يقم بالتقييم طبيب متمرس.
تشخيص الشلل الدماغي
إن تشخيص الشلل الدماغي، خاصة قبل سن السنتين، يمكن أن يكون صعباً للغاية. أظهرت الدراسات الطبية أن نسبة كبيرة من الأطفال الذين تم تشخيصهم بالشلل الدماغي في عمر سنة واحدة، لم يعودوا يستوفون معايير التشخيص عند بلوغهم سن السابعة. يعتمد التشخيص بشكل أساسي على المراقبة السريرية الدقيقة وتقييم التطور الحركي للطفل.
نادراً ما تكون الدراسات المساعدة مثل الصور الشعاعية، ودراسات الدم، والتحليل الكروموسومي، والأشعة المقطعية، والتصوير بالرنين المغناطيسي، والتصوير المقطعي بالإصدار البوزيتروني ضرورية لإجراء التشخيص بحد ذاته، ولكنها قد تكون مفيدة جداً في تحديد نوع ومدى التلف الدماغي الموجود، واستبعاد الحالات الطبية الأخرى التي قد تحاكي أعراض الشلل الدماغي.
التطور الحركي الطبيعي
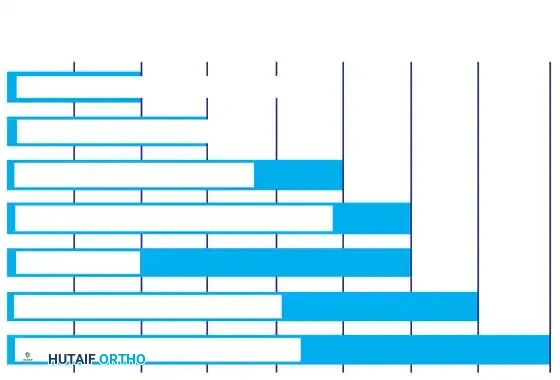
إن المعرفة الدقيقة بمراحل التطور الحركي الطبيعي وردود الفعل البدائية تسمح للطبيب بتحديد الأطفال الذين يعانون من تأخر في تطورهم الحركي. يحدث التطور الحركي عادة في نمط رأسي ذيلي، أي يبدأ من الرأس ويتجه نحو الأسفل. يبدأ هذا التطور بالبلع والرضاعة، وهما موجودان عند الولادة، ويستمر حتى يصل إلى التحكم في العضلة العاصرة، والذي يحدث في عمر السنتين إلى ثلاث سنوات.
| مرحلة التطور الحركي | متوسط العمر بالأشهر | النسبة المئوية الخامسة والتسعون |
|---|---|---|
| التحكم بالرأس | 3 | 6 |
| الجلوس المستقل | 6 | 9 |
| الزحف | 8 | متغير وقد لا يفعله البعض أبداً |
| السحب للوقوف | 8 | 12 |
| المشي المستقل | 12 | 17 |
ردود الفعل البدائية
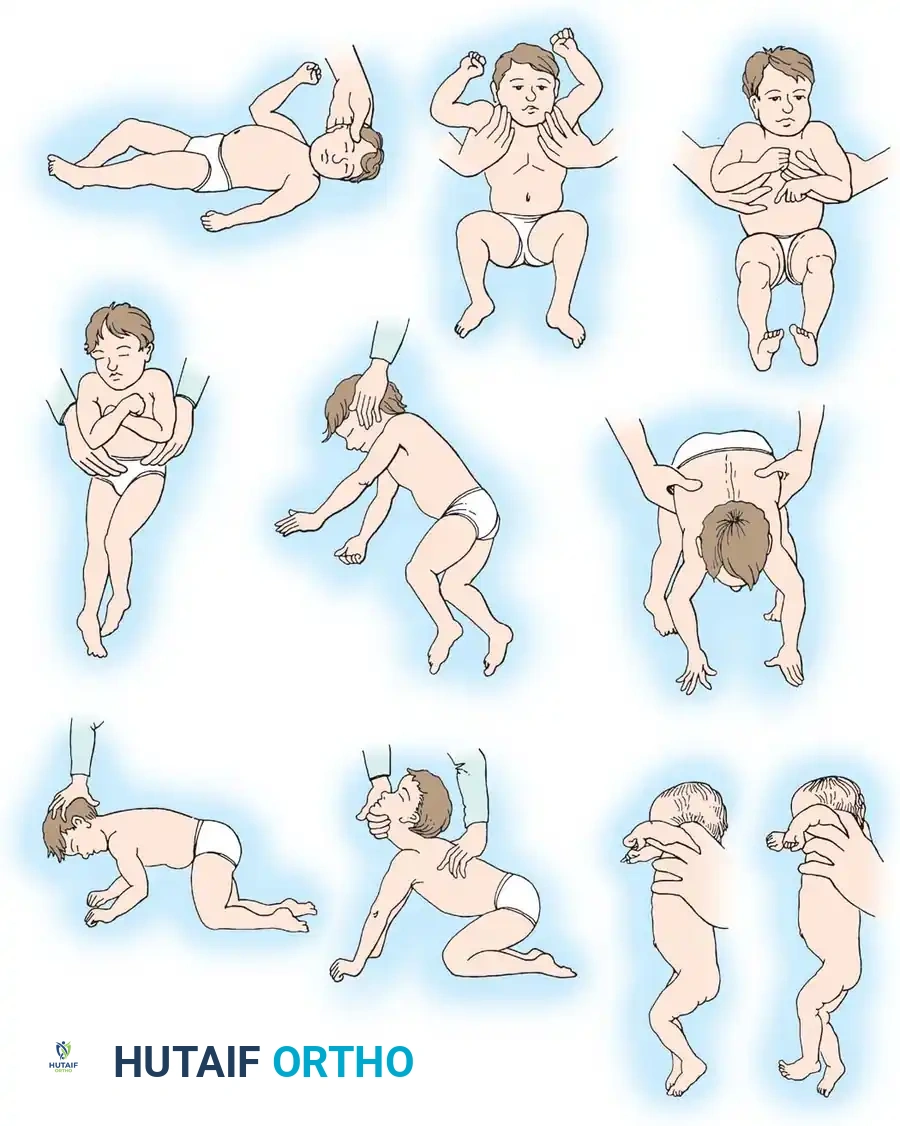
ردود الفعل البدائية هي أنماط من النشاط الحركي اللاإرادي التي يولد بها الطفل، والتي يتخلص منها كجزء من عملية النضج الطبيعي للجهاز العصبي. في الأطفال المصابين بالشلل الدماغي، تستمر هذه الردود لفترة أطول من الطبيعي، وفي بعض الحالات تستمر بشكل دائم.

يوضح الشكل أعلاه مجموعة من ردود الفعل البدائية التي يتم فحصها أثناء التقييم العصبي:
* منعكس الرقبة المنشط غير المتماثل حيث يؤدي دوران الرأس لجهة معينة إلى ثني الذراع والركبة في الجهة المقابلة.
* منعكس مورو حيث يؤدي التمديد المفاجئ للرقبة إلى تمدد الأطراف العلوية بعيداً عن الجسم ثم ضمها في نمط يشبه العناق.
* منعكس الدفع الباسط حيث تتصلب الأطراف السفلية بشكل مستقيم عند حمل الرضيع في وضع مستقيم من تحت الإبطين.
* منعكس تصحيح الرقبة حيث يتبع الكتفان والجذع والحوض والأطراف السفلية حركة الرأس عند التفاتة.
* تفاعل المظلة وهو رد فعل وقائي حيث يمد الرضيع ذراعيه ويديه لحماية نفسه عند خفضه فجأة نحو طاولة.
* منعكس الرقبة المنشط المتماثل حيث يؤدي ثني الرقبة إلى ثني الذراعين وتمدد الساقين، والعكس صحيح.
* تفاعل وضع القدم حيث يضع الرضيع قدمه على السطح عند ملامسة الجزء العلوي من قدمه لحافة السطح.
من خلال تحديد ردود الفعل الموجودة أو الغائبة، يمكن تحديد العمر العصبي للطفل. وبمقارنة العمر العصبي بالعمر الزمني، يمكن تحديد حاصل الذكاء العصبي، وهو مفيد في تحديد التكهن المستقبلي والعلاج. وجود هذه الردود البدائية واستمرارها يمكن أن يساهم في حدوث المزيد من التشوهات العضلية الهيكلية.
نظام تصنيف الوظائف الحركية الإجمالية
لتقييم قدرات الطفل الحركية وتوحيد لغة التواصل بين المتخصصين، نستخدم نظام تصنيف الوظائف الحركية الإجمالية، والذي يقسم الأطفال إلى خمس مستويات بناءً على قدرتهم على الحركة الذاتية واستخدام الأجهزة المساعدة.
| المستوى | الوصف السريري للقدرة الحركية |
|---|---|
| المستوى الأول | يتمتع بوظيفة حركية إجمالية شبه طبيعية. |
| المستوى الثاني | يمشي بشكل مستقل، ولكن لديه قيود في الجري والقفز. |
| المستوى الثالث | يستخدم الأجهزة المساعدة للمشي، والكرسي المتحرك للمسافات الطويلة. |
| المستوى الرابع | لديه القدرة على الوقوف للانتقال، ولكن قدرته على المشي ضئيلة ويعتمد على الكرسي المتحرك للتنقل. |
| المستوى الخامس | يفتقر إلى التحكم في الرأس، ولا يمكنه الجلوس بشكل مستقل، ويعتمد كلياً على الآخرين في جميع جوانب الرعاية. |
العوامل التنبؤية للقدرة على المشي
لقد تم إجراء الكثير من الأبحاث حول العوامل التي يمكن أن تتنبأ بالوظيفة الحركية، بما في ذلك القدرة على المشي، لدى مرضى الشلل الدماغي. لوحظ أن وجود ردود فعل الرقبة المنشطة يتعارض عادة مع توازن الوقوف المستقل والقدرة على أداء الحركات المتناوبة للأطراف السفلية الضرورية للمشي.
يعد الجلوس المستقل قبل سن السنتين مؤشراً جيداً على القدرة على المشي المستقل في المستقبل. تشير الإحصائيات إلى أن حوالي نصف الأطفال الذين يمكنهم الجلوس بشكل مستقل بين عمر سنتين وأربع سنوات يمشون في النهاية. أما إذا لم يستطع الطفل الجلوس بشكل مستقل بحلول سن الرابعة، فمن غير المرجح أن يمشي أبداً دون مساعدة. وإذا لم يتعلم الطفل المشي بحلول سن الثامنة، ولم يكن مقيداً بتقلصات عضلية شديدة، فمن غير المرجح أن يمشي على الإطلاق.
تم استخدام وجود أو غياب ردود الفعل البدائية لتحديد التكهن بالمشي. يتم إعطاء الطفل نقطة واحدة عن أي رد فعل بدائي غير طبيعي لا يزال موجوداً، ونقطة واحدة عن أي رد فعل أكثر نضجاً غائب. الدرجة التي تبلغ نقطتين أو أعلى ترتبط بتكهن ضعيف للمشي، والدرجة نقطة واحدة تحمل تكهناً حذراً، والدرجة صفر هي علامة تنبؤية جيدة.
تشمل العلامات التنبؤية السيئة للمشي استمرار منعكس الرقبة المنشط غير المتماثل، واستمرار منعكس مورو، والدفع الباسط القوي عند التعليق العمودي، واستمرار منعكس تصحيح الرقبة، وغياب تفاعل المظلة الطبيعي بعد أحد عشر شهراً. يرتبط استمرار هذه الردود البدائية بتلف دماغي واسع وشديد وتكهن ضعيف للمشي المستقل والرعاية الذاتية وأنشطة الحياة اليومية.
تحليل المشي السريري والكمي
قبل تطوير أنظمة تحليل المشي المعتمدة على الكمبيوتر، كانت الملاحظة السريرية الدقيقة هي الطريقة الأساسية لتشخيص اضطرابات المشي لدى الأطفال المصابين بالشلل الدماغي، ولا تزال عنصراً أساسياً في إجراء التشخيص. تتم هذه الملاحظة السريرية من خلال مشاهدة الطفل مراراً وتكراراً وهو يمشي من الأمام والجانبين والخلف، ودراسة مكون واحد من المشي في كل مرة، مع الانتباه إلى الحوض والورك والركبة والكاحل والقدم وطول الخطوة والإيقاع والمحاذاة الدورانية وموضع الجذع والاختلافات بين الجانبين.
ومع ذلك، يستخدم تحليل المشي الكمي الحديث كاميرات تصوير سينمائي عالية السرعة من زوايا مختلفة، وعلامات عاكسة على سطح الجلد تتماشى مع المعالم الهيكلية العظمية، ومنصات قوة لقياس المكونات المختلفة للمشي. يتم توفير بيانات حركية تمثل الحركة ثلاثية الأبعاد للمفاصل أثناء دورة المشي.
يستخدم تخطيط كهربية العضل لتوثيق تنشيط العضلات المختلفة أثناء دورة المشي، وتحديد العضلات التي تعمل بنمط طبيعي وتلك التي تعمل خارج الطور. تشمل المكونات الأخرى لتحليل المشي الكمي قياس ضغط القدم وقياس استهلاك الأكسجين. مجتمعة، تعطي هذه البيانات للمراقب المدرب تمثيلاً دقيقاً للتفاعل المعقد لجميع مكونات المشي.
يُستخدم تحليل المشي بشكل متكرر في التخطيط قبل جراحة الأطراف السفلية لتحديد انحرافات المشي المحددة للمريض وتخطيط التدخل المناسب. أظهرت الدراسات أن الاعتماد على بيانات تحليل المشي الكمي يمكن أن يغير التوصيات الجراحية بنسبة تصل إلى أكثر من خمسين بالمائة مقارنة بالتقييم السريري وحده، مما يقلل من الإجراءات غير الضرورية ويوجه الجراح نحو التدخلات الأكثر فائدة مثل إطالة العضلات أو نقل الأوتار.
كما أن تحليل المشي بعد الجراحة قد يكون مفيداً ليس فقط في تقييم النتائج، ولكن أيضاً في تقديم توصيات علاجية إضافية مثل استخدام الدعامات أو بروتوكولات علاج طبيعي محددة. ولتحسين النتائج، يُقترح نموذج من خمس خطوات لاتخاذ القرار السريري لتحسين قدرة المشي، ويشمل: التاريخ السريري، الفحص البدني، التصوير التشخيصي، تحليل المشي الكمي، والفحص تحت التخدير.
خيارات العلاج المتاحة
علاج الشلل الدماغي لا يهدف إلى الشفاء التام من التلف الدماغي، بل يهدف إلى تحسين وظائف الطفل الحركية، وتقليل التشوهات، وزيادة استقلاليته. يتطلب العلاج فريقاً طبياً متكاملاً يشمل أطباء جراحة العظام، وأطباء الأعصاب، وأخصائيي العلاج الطبيعي والوظيفي.
يعد العلاج الطبيعي حجر الزاوية في إدارة الحالة، حيث يساعد على تحسين قوة العضلات ومرونتها ومنع التقلصات العضلية. تستخدم الجبائر والدعامات التقويمية للحفاظ على المفاصل في وضعيات صحيحة وتسهيل المشي. في الحالات التي يكون فيها التشنج العضلي شديداً، قد يتم استخدام أدوية مرخية للعضلات أو حقن البوتوكس الموضعية لإرخاء العضلات المستهدفة.
التدخل الجراحي العظمي يلعب دوراً حاسماً عندما تعيق التقلصات العضلية أو التشوهات العظمية قدرة الطفل على الحركة أو تسبب له الألم. بناءً على التقييم الدقيق وتحليل المشي، قد يقوم الجراح بإطالة الأوتار القصيرة، أو نقل الأوتار لتحسين توازن القوى حول المفصل، أو إجراء قص عظمي لتصحيح انحرافات العظام. يتم توقيت هذه الجراحات بعناية لتحقيق أقصى استفادة وتجنب الحاجة لتكرار العمليات.
التعافي وإدارة الحالة على المدى الطويل
التعافي وإدارة الشلل الدماغي هي رحلة تستمر مدى الحياة. بعد أي تدخل جراحي، يمر الطفل بفترة من إعادة التأهيل المكثف لاستعادة القوة وتعلم كيفية استخدام العضلات والمفاصل في وضعياتها الجديدة والمحسنة. الدعم النفسي والاجتماعي للطفل والأسرة لا يقل أهمية عن العلاج الطبي.
مع تقدم الطفل في العمر ودخوله مرحلة المراهقة والبلوغ، قد تتغير احتياجاته الطبية. الحفاظ على النشاط البدني المنتظم، وإدارة الوزن، والمتابعة الدورية مع الفريق الطبي تساعد في الوقاية من المضاعفات المتأخرة مثل تآكل المفاصل المبكر أو تراجع القدرة الحركية. الهدف الأسمى دائماً هو تمكين الفرد من عيش حياة منتجة ومستقلة قدر الإمكان ضمن حدود قدراته البدنية.
الأسئلة الشائعة
هل الشلل الدماغي مرض وراثي ينتقل للأبناء
في الغالبية العظمى من الحالات، لا يوجد مكون وراثي جيني للشلل الدماغي. باستثناء حالات نادرة جداً مثل الخزل التشنجي العائلي، لا يعتبر المرض وراثياً ولا ينتقل من الآباء إلى الأبناء.
متى يمكن تشخيص الشلل الدماغي بشكل نهائي
تشخيص الحالة قبل سن السنتين قد يكون صعباً جداً، حيث أن العديد من الأطفال الذين يظهرون علامات مبكرة قد يتحسنون لاحقاً. عادة ما يصبح التشخيص أكثر دقة وتأكيداً بعد تجاوز الطفل عمر السنتين ومراقبة تطوره الحركي.
ما هو خلل التوتر العابر للخداج
هي حالة مؤقتة تصيب بعض الأطفال الخدج وتتميز بزيادة توتر العضلات في الساقين بين عمر أربعة وأربعة عشر شهراً. غالباً ما يتم الخلط بينها وبين الشلل الدماغي، لكنها حالة تختفي من تلقاء نفسها دون الحاجة لعلاج.
هل اختلاف التوتر العضلي يعني دائما وجود شلل دماغي
لا، التوتر العضلي يختلف بين الأطفال وقد يتأثر بعوامل عرقية. على سبيل المثال، يميل الأطفال من أصول إفريقية إلى امتلاك توتر عضلي أعلى طبيعياً مقارنة بغيرهم، مما قد يؤدي أحياناً إلى تشخيص خاطئ إذا لم يتم التقييم بشكل شامل.
ما أهمية ردود الفعل البدائية في التشخيص
ردود الفعل البدائية هي حركات لا إرادية يولد بها الطفل وتختفي مع نموه. استمرار هذه الردود لفترة أطول من الطبيعي أو بشكل دائم يعتبر مؤشراً قوياً على وجود خلل عصبي ويساعد الطبيب في تحديد شدة الشلل الدماغي.
هل سيتمكن طفلي المصاب من المشي يوما ما
يعتمد ذلك على شدة الحالة. بشكل عام، إذا تمكن الطفل من الجلوس بمفرده قبل سن السنتين، فهناك فرصة جيدة جداً لتعلمه المشي. أما إذا لم يتمكن من الجلوس بحلول سن الرابعة، فإن احتمالية المشي المستقل تصبح ضعيفة.
ما هو تحليل المشي الكمي ولماذا هو مهم
هو فحص متقدم يستخدم كاميرات عالية السرعة وأجهزة استشعار لقياس حركة المفاصل ونشاط العضلات أثناء المشي بدقة بالغة. هذا التحليل ضروري جداً لمساعدة الجراحين في تحديد المشاكل الدقيقة ووضع خطة جراحية مخصصة وناجحة للطفل.
هل الأشعة المقطعية والرنين المغناطيسي ضرورية للتشخيص
التشخيص الأساسي يعتمد على الفحص السريري والتاريخ الطبي. ومع ذلك، تُستخدم أشعة الرنين المغناطيسي والأشعة المقطعية لتحديد مكان وحجم التلف في الدماغ، واستبعاد أي أمراض عصبية أخرى قد تسبب أعراضاً مشابهة.
هل الجراحة تشفي من الشلل الدماغي تماما
الجراحة لا تعالج التلف الموجود في الدماغ، ولكنها تعالج المضاعفات الناتجة عنه في العضلات والعظام. تهدف الجراحة إلى تصحيح التشوهات، وإرخاء العضلات المشدودة، وتحسين قدرة الطفل على المشي والحركة براحة أكبر.
ما هو دور العلاج الطبيعي في إدارة الحالة
العلاج الطبيعي هو أساس رحلة العلاج، حيث يبدأ منذ سن مبكرة جداً ويستمر لسنوات. يهدف إلى تقوية العضلات الضعيفة، وإطالة العضلات المشدودة، وتدريب الطفل على التوازن والحركة، ومنع تيبس المفاصل وتدهور الحالة الحركية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك