الدليل الشامل في علاج التهابات العمود الفقري والديسك
الخلاصة الطبية
التهابات العمود الفقري هي حالة طبية خطيرة تتطلب تدخلاً عاجلاً، وتشمل التهاب الفقرات أو الديسك أو خراج الحبل الشوكي. يعتمد العلاج على المضادات الحيوية الوريدية الموجهة لفترات طويلة، أو التدخل الجراحي لتنظيف الأنسجة وتثبيت الفقرات وتخفيف الضغط عن الأعصاب لتجنب المضاعفات.
الخلاصة الطبية السريعة: التهابات العمود الفقري هي حالة طبية خطيرة تتطلب تدخلاً عاجلاً، وتشمل التهاب الفقرات أو الديسك أو خراج الحبل الشوكي. يعتمد العلاج على المضادات الحيوية الوريدية الموجهة لفترات طويلة، أو التدخل الجراحي لتنظيف الأنسجة وتثبيت الفقرات وتخفيف الضغط عن الأعصاب لتجنب المضاعفات.
مقدمة
عندما يواجه المريض تشخيصاً يتعلق بوجود عدوى أو التهاب بكتيري في العمود الفقري، فإن القلق والتوتر يكونان رد الفعل الطبيعي الأول. إن التهابات العمود الفقري، سواء كانت في الفقرات العظمية أو الأقراص الغضروفية أو الأنسجة المحيطة بالحبل الشوكي، تعد من الحالات الطبية المعقدة التي تتطلب رعاية متخصصة وفهماً عميقاً لطبيعة المرض.
يهدف هذا الدليل الطبي الشامل إلى تبسيط المفاهيم الطبية المعقدة ووضعها بين يدي المريض العربي، ليكون مرجعاً موثوقاً يوضح كل ما يتعلق بمسار المرض، بدءاً من الأسباب الخفية والأعراض التحذيرية، وصولاً إلى أحدث بروتوكولات علاج التهابات العمود الفقري غير الجراحية والخيارات الجراحية المتقدمة. نحن نؤمن بأن المريض المثقف صحياً هو الشريك الأهم في رحلة التعافي والشفاء.
نظرة على تشريح العمود الفقري
لفهم كيفية حدوث العدوى وصعوبة علاجها في بعض الأحيان، يجب أن نلقي نظرة مبسطة على البيئة التشريحية للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها وسائد مرنة تعرف بالأقراص الغضروفية أو الديسك.
في مرحلة البلوغ، تفقد هذه الأقراص الغضروفية الأوعية الدموية الخاصة بها تماماً، وتصبح بيئة خالية من التروية الدموية المباشرة. هذا التكوين التشريحي الفريد يجعل من الصعب جداً على الأجسام المضادة الطبيعية في الجسم، أو حتى المضادات الحيوية التي تنتقل عبر الدم، الوصول إلى داخل الديسك بتركيزات كافية للقضاء على البكتيريا. لذلك، عندما تستقر البكتيريا في هذه المنطقة، فإنها تجد بيئة مثالية للتكاثر بعيداً عن دفاعات الجسم.
أما القناة الشوكية التي تحوي الحبل الشوكي والأعصاب، فهي محاطة بمساحة تعرف بالفراغ فوق الجافية. هذا الفراغ يحتوي على دهون وأوعية دموية دقيقة، وفي حال وصول العدوى إليه، قد يتشكل خراج يضغط بقوة على الأعصاب، مما يمثل حالة طوارئ طبية قصوى.
أسباب وأنواع التهابات العمود الفقري
تتعدد أشكال العدوى التي تصيب العمود الفقري بناءً على مكان تمركز البكتيريا والفئة العمرية للمريض. يمكن تقسيم هذه الالتهابات إلى عدة أنواع رئيسية تتطلب كل منها مقاربة علاجية مختلفة.
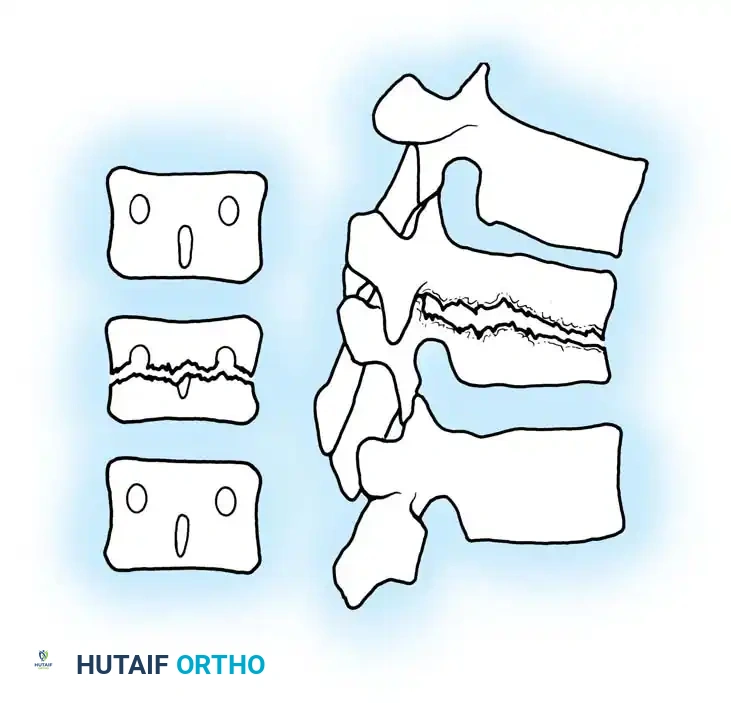
التهاب الفقار القيحي
يعتبر التهاب الفقار القيحي أو التهاب العظام والنقي الفقري من أكثر أنواع عدوى العمود الفقري شيوعاً، حيث يمثل نسبة ملحوظة من حالات التهابات العظام بشكل عام. تشير الإحصائيات الطبية إلى أن هذا النوع يصيب الرجال البالغين بنسبة أكبر، خاصة في المرحلة العمرية ما بين خمسة وأربعين وخمسة وستين عاماً.
تعتبر بكتيريا المكورات العنقودية الذهبية المسبب الأول والأكثر انتشاراً لهذا الالتهاب. تنتقل هذه البكتيريا عادة عبر مجرى الدم من مصدر عدوى آخر في الجسم، مثل التهابات المسالك البولية أو التهابات الجلد، لتستقر في الأوعية الدموية الدقيقة المغذية للفقرات. توجد فئات معينة من المرضى، مثل الأشخاص الذين يعانون من ضعف المناعة أو الذين يتلقون حقناً وريدية متكررة، يكونون عرضة لأنواع أخرى من البكتيريا الشرسة التي تتطلب مضادات حيوية ذات طيف محدد.
التهاب الديسك عند الأطفال
يمثل التهاب الأقراص الغضروفية عند الأطفال حالة سريرية فريدة ومختلفة تماماً عن البالغين. يظهر هذا الالتهاب عادة في سن السادسة أو السابعة، ويتميز بثلاثية كلاسيكية تشمل ارتفاع درجة الحرارة، وارتفاع مؤشرات الالتهاب في الدم، وتأخر ظهور التغيرات في صور الأشعة السينية لعدة أسابيع.
نظراً لأن الأطفال في هذا العمر لا يستطيعون دائماً التعبير عن الألم بدقة، فإن الأعراض قد تظهر على شكل رفض مفاجئ للمشي، أو البكاء عند محاولة الوقوف، أو تصلب شديد في الظهر حيث يحافظ الطفل على استقامة ظهره بشكل متصلب لتجنب الألم. في بعض الأحيان، قد يشتكي الطفل من ألم غامض في البطن، مما قد يؤدي إلى تأخر التشخيص. لحسن الحظ، فإن المضاعفات العصبية في هذه الفئة العمرية نادرة جداً، وتستجيب الحالة بشكل ممتاز للعلاج الدوائي، بل إن نسبة كبيرة من الأطفال يحدث لديهم التحام طبيعي للفقرات المتأثرة كجزء من عملية الشفاء.
عدوى مساحة القرص عند البالغين
على عكس الأطفال، فإن الأقراص الغضروفية لدى البالغين خالية تماماً من الأوعية الدموية. هذا يعني أن العدوى البكتيرية لا يمكن أن تصل إلى الديسك مباشرة عبر الدم. لذلك، فإن التهاب الديسك المعزول عند البالغين يكون في الغالب الأعم نتيجة تدخل طبي مباشر، مثل العمليات الجراحية لاستئصال الانزلاق الغضروفي، أو الحقن الموضعي في العمود الفقري.

تظهر هذه العدوى عادة بعد أسابيع من الإجراء الجراحي. قد يختلط الأمر في البداية مع آلام ما بعد الجراحة الطبيعية، ولكن استمرار الألم الشديد، والتقلص العضلي المستمر الذي يمنع المريض من الحركة، وعدم انخفاض مؤشرات الالتهاب في الدم بعد مرور شهر من الجراحة، كلها علامات قوية تستدعي إجراء تصوير بالرنين المغناطيسي لتأكيد وجود العدوى والبدء الفوري في علاج التهابات العمود الفقري.
خراج فوق الجافية الشوكي
يعد خراج الفراغ فوق الجافية من أندر أنواع التهابات العمود الفقري ولكنه الأخطر على الإطلاق. يتكون هذا الخراج عندما تتجمع القيح والمواد الملوثة في المساحة المحيطة بالحبل الشوكي. غالباً ما يمتد هذا الخراج ليغطي عدة فقرات متتالية، ويشكل ضغطاً ميكانيكياً مباشراً على الأعصاب الحساسة.
تتطور الأعراض هنا بسرعة مذهلة مقارنة بالتهاب الفقرات العادي. تبدأ بآلام عامة في الظهر، تتطور خلال أيام قليلة إلى آلام عصبية حادة تمتد للأطراف، ثم ضعف في العضلات، وإذا لم يتم التدخل الجراحي الطارئ، قد تنتهي الحالة بشلل كامل لا رجعة فيه خلال فترة تتراوح بين أسبوع إلى عشرة أيام.
عوامل الخطر المؤدية للعدوى
لا يصاب الجميع بالتهابات العمود الفقري بنفس النسبة، فهناك عوامل خطر تجعل بعض الأشخاص أكثر عرضة من غيرهم. من أهم هذه العوامل ضعف الجهاز المناعي، والذي قد ينتج عن أمراض مزمنة مثل داء السكري غير المنتظم، أو الفشل الكلوي، أو أمراض الكبد المتقدمة.
كما أن المرضى الذين يتلقون علاجات مثبطة للمناعة، مثل مرضى زراعة الأعضاء أو الذين يخضعون للعلاج الكيميائي، يواجهون خطراً متزايداً. بالإضافة إلى ذلك، تعتبر العمليات الجراحية السابقة في العمود الفقري، والتقدم في العمر، وسوء التغذية الحاد، من العوامل التي تضعف قدرة الجسم على محاربة البكتيريا التي قد تصل إلى منطقة الظهر.
الأعراض والعلامات التحذيرية
تختلف أعراض التهابات العمود الفقري باختلاف نوع العدوى ومكانها، ولكن هناك علامات تحذيرية مشتركة يجب على المريض الانتباه لها وعدم تجاهلها أبداً. يتميز ألم الظهر الناتج عن العدوى بأنه ألم مستمر، يزداد سوءاً في الليل وأثناء الراحة، ولا يتحسن بشكل ملحوظ مع مسكنات الألم العادية.
بالإضافة إلى الألم الموضعي، قد يعاني المريض من حمى وقشعريرة، وفقدان غير مبرر للوزن، وتعب عام وإرهاق شديد. العلامات الأكثر خطورة والتي تتطلب توجهاً فورياً لقسم الطوارئ تشمل ظهور ألم يمتد إلى الساقين أو الذراعين يشبه الصدمة الكهربائية، أو خدر وتنميل في الأطراف، أو ضعف مفاجئ في العضلات يجعل المشي صعباً، أو أي فقدان للسيطرة على وظائف الأمعاء والمثانة. هذه الأعراض العصبية تدل على وجود ضغط مباشر على الحبل الشوكي أو جذور الأعصاب.
طرق التشخيص الدقيقة
يعتمد نجاح علاج التهابات العمود الفقري بشكل كلي على التشخيص المبكر والدقيق. يبدأ الطبيب بأخذ التاريخ الطبي المفصل وإجراء فحص سريري دقيق لتقييم الوظائف العصبية وتحديد مكان الألم.
تعتبر تحاليل الدم من الخطوات الأولى والأساسية، خاصة قياس سرعة ترسب الدم ومستوى البروتين التفاعلي. هذه المؤشرات ترتفع بشكل ملحوظ في حالات العدوى البكتيرية، وتعتبر أداة ممتازة لمتابعة استجابة المريض للعلاج لاحقاً.
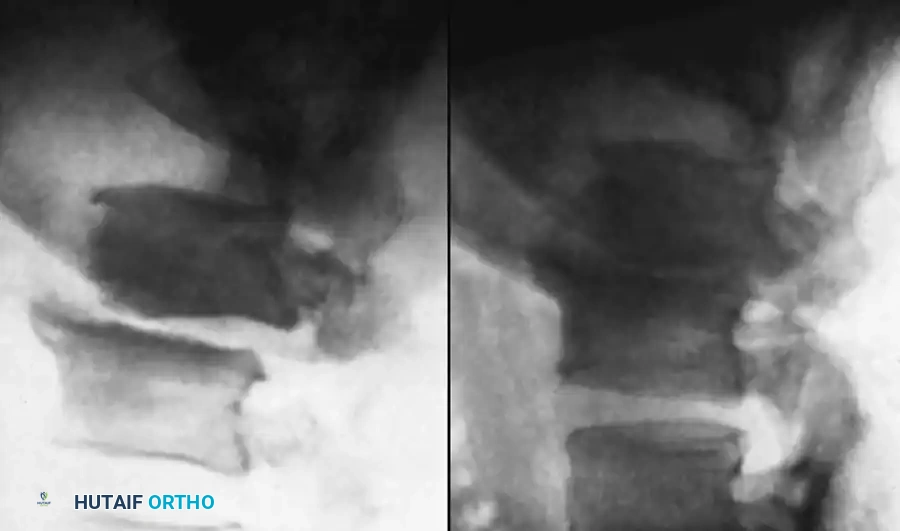
أما على صعيد التصوير الطبي، فإن التصوير بالرنين المغناطيسي مع استخدام الصبغة الملونة يعتبر المعيار الذهبي والأداة الأقوى لتشخيص التهابات العمود الفقري. يوفر الرنين المغناطيسي صوراً فائقة الدقة تظهر بوضوح التورم في الأنسجة، وتآكل العظام، وتجمع السوائل أو الخراجات حول الأعصاب، حتى في المراحل المبكرة جداً من المرض التي لا تظهر في الأشعة السينية العادية.
في العديد من الحالات، ولتحديد نوع البكتيريا المسببة للعدوى بدقة واختيار المضاد الحيوي المناسب، يطلب الطبيب إجراء خزعة موجهة بالأشعة. يتم إدخال إبرة دقيقة تحت التخدير الموضعي لسحب عينة من الأنسجة المصابة وإرسالها للزراعة المخبرية. يشدد الأطباء على أهمية تجنب إعطاء المضادات الحيوية العشوائية قبل أخذ هذه العينة، لضمان دقة النتائج، إلا في حالات التدهور السريع أو التسمم الدموي.
العلاج التحفظي والدوائي
تاريخياً، كان علاج التهابات العمود الفقري يعتمد على البقاء في السرير لفترات طويلة جداً مع استخدام قوالب الجبس القاسية لكامل الجسم. أما اليوم، فقد تطورت بروتوكولات العلاج بشكل كبير، وأصبحت تعتمد على ركيزتين أساسيتين العلاج الدوائي الموجه، والدعم الميكانيكي الحديث.
الأساس في العلاج التحفظي هو استخدام المضادات الحيوية الوريدية المخصصة للقضاء على نوع البكتيريا الذي تم تحديده في الزراعة المخبرية. يتطلب اختيار المضاد الحيوي معرفة طبية دقيقة، حيث أن بعض المضادات الحيوية القوية في الدم قد تفشل في اختراق البيئة الخالية من الأوعية الدموية داخل الديسك. أثبتت الدراسات الطبية المتقدمة أن هناك أنواعاً معينة من المضادات الحيوية تمتلك قدرة فائقة على النفاذ إلى هذه الأنسجة العميقة وتحقيق تراكيز علاجية فعالة.
تستمر فترة العلاج بالمضادات الحيوية الوريدية لمدة لا تقل عن ستة أسابيع في معظم الحالات. بعد هذه الفترة، وبناءً على التحسن السريري وانخفاض مؤشرات الالتهاب في الدم إلى مستوياتها الطبيعية، يتم تحويل المريض إلى المضادات الحيوية الفموية كعلاج وقائي يمتد لعدة أسابيع أو أشهر إضافية. القاعدة الطبية الذهبية تنص على عدم إيقاف العلاج حتى تعود تحاليل الدم إلى طبيعتها تماماً.
أما بالنسبة للدعم الميكانيكي، فقد حلت الأحزمة الطبية والدعامات البلاستيكية المخصصة محل قوالب الجبس القديمة. تساعد هذه الدعامات في تثبيت العمود الفقري، وتقليل الألم، ومنع حدوث تشوهات في الفقرات المتضررة أثناء فترة التئام العظام.
التدخل الجراحي لالتهابات العمود الفقري
على الرغم من فعالية العلاج الدوائي في نسبة كبيرة من الحالات، إلا أن التدخل الجراحي يصبح الخيار الحتمي والمنقذ للحياة في سيناريوهات طبية محددة. تهدف الجراحة إلى تحقيق ثلاثة أهداف رئيسية تنظيف الأنسجة الميتة والمصابة، وإزالة الضغط عن الحبل الشوكي والأعصاب، وإعادة بناء وتثبيت العمود الفقري لمنع انهياره.
يلجأ الجراحون للعمليات الجراحية في الحالات التالية تدهور الوظائف العصبية وظهور علامات الشلل، أو وجود خراج كبير يضغط على القناة الشوكية، أو حدوث عدم استقرار أو تشوه ملحوظ في العمود الفقري، أو فشل العلاج الدوائي في السيطرة على العدوى واستمرار الألم الشديد.
تعتمد التقنية الجراحية المستخدمة على موقع العدوى وحجم الضرر. في الحالات التي يكون فيها الخراج في الجزء الخلفي من القناة الشوكية، يتم إجراء شق خلفي لإزالة جزء من العظم وشفط الخراج وتنظيف المنطقة. أما إذا كانت العدوى قد دمرت جسم الفقرة من الأمام، فإن الجراح يضطر للدخول من الجهة الأمامية أو الجانبية للصدر أو البطن، لإزالة الفقرة المتآكلة بالكامل، وزرع دعامات معدنية أو طعوم عظمية لتعويض النقص، وتثبيت المنطقة بمسامير وشرائح معدنية لضمان الاستقرار الميكانيكي.
المضاعفات المحتملة
إن مسار الشفاء من التهابات العمود الفقري يتطلب صبراً ومتابعة حثيثة، حيث أن التحدي لا ينتهي بمجرد القضاء على البكتيريا. هناك مرحلة حرجة تعرف طبياً بمرحلة العظام اللينة. خلال هذه الفترة، تكون العدوى النشطة قد انتهت، ولكن العظام التي تضررت من الالتهاب لم تكتسب صلابتها الطبيعية بعد، ولم تكتمل عملية بناء العظام الجديدة.
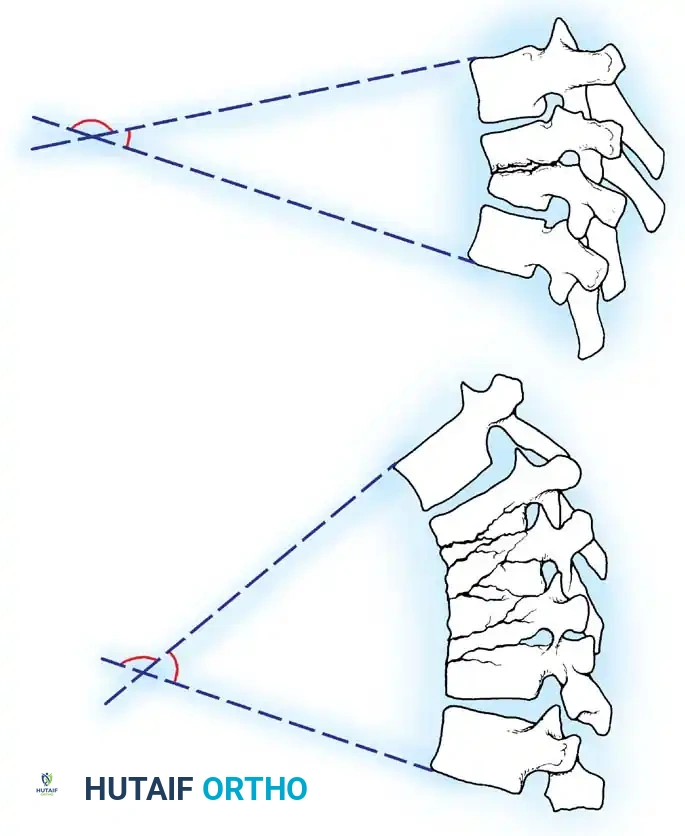
في هذه النافذة الزمنية الحساسة، يكون العمود الفقري عرضة للانهيار تحت تأثير وزن الجسم، مما قد يؤدي إلى مضاعفات خطيرة ومزعجة مثل التحدب التدريجي للظهر، أو عودة الضغط على الأعصاب.
لذلك، يشدد الأطباء على أهمية الالتزام بارتداء الدعامات الطبية وتجنب المجهود البدني الشاق خلال هذه المرحلة لتجنب هذه المضاعفات الكارثية التي قد تتطلب عمليات جراحية معقدة لتصحيحها.
مرحلة التعافي وإعادة التأهيل
التعافي من التهابات العمود الفقري أو جراحاتها هو رحلة تدريجية تتطلب تعاوناً وثيقاً بين المريض وفريق طبي متكامل يضم جراح العظام، وطبيب الأمراض المعدية، وأخصائي العلاج الطبيعي.
بعد الخروج من المستشفى، يستمر المريض في تلقي المضادات الحيوية وإجراء تحاليل الدم الأسبوعية لمراقبة مؤشرات الالتهاب. يتم جدولة زيارات دورية للعيادة لإجراء صور أشعة سينية للتأكد من ثبات الفقرات والتئام الطعوم العظمية في حال إجراء جراحة.
يبدأ العلاج الطبيعي بخطوات حذرة ومدروسة، تركز في البداية على المشي الآمن والحفاظ على مرونة الأطراف دون إجهاد العمود الفقري. مع مرور الأشهر وتأكيد التئام العظام، يتم إدخال تمارين تقوية عضلات الجذع والظهر تدريجياً لاستعادة الوظيفة الطبيعية والسماح للمريض بالعودة إلى حياته اليومية المعتادة بأمان.
الأسئلة الشائعة
نسبة الشفاء من التهاب العمود الفقري
في الغالبية العظمى من الحالات، ومع التشخيص المبكر والالتزام التام ببروتوكول العلاج، يمكن تحقيق الشفاء التام. تعتمد سرعة ونسبة الشفاء على مناعة المريض، ونوع البكتيريا، ومدى الضرر الذي لحق بالفقرات قبل بدء العلاج.
مدة العلاج بالمضادات الحيوية
تستغرق فترة العلاج الأساسية عن طريق الوريد ستة أسابيع على الأقل. بعد ذلك، يتم تقييم الحالة وقد يستمر العلاج بالمضادات الحيوية الفموية لعدة أسابيع أو أشهر إضافية حتى تعود جميع مؤشرات الالتهاب في الدم إلى مستوياتها الطبيعية تماما.
علامات الخطر التي تستدعي جراحة عاجلة
ظهور أي ضعف مفاجئ في حركة الساقين، أو فقدان الإحساس في الأطراف، أو عدم القدرة على التحكم في التبول أو التبرز، تعتبر حالات طوارئ قصوى تستدعي تدخلا جراحيا فوريا خلال ساعات لإنقاذ الحبل الشوكي من التلف الدائم.
خطورة التهاب الديسك عند الأطفال
على الرغم من أن أعراضه قد تبدو مقلقة للآباء، إلا أن التهاب الديسك عند الأطفال يستجيب بشكل ممتاز للعلاج بالمضادات الحيوية. المضاعفات العصبية نادرة جدا في هذه الفئة العمرية، وغالبا ما يتعافى الطفل تماما ويعود لنشاطه الطبيعي.
سبب زيادة ألم الظهر ليلا في حالات العدوى
الآلام الناتجة عن الالتهابات والأورام تتميز بأنها تزداد حدة أثناء الليل ووقت الراحة، وذلك بسبب التغيرات في تدفق الدم ومستويات الكورتيزون الطبيعي في الجسم، بالإضافة إلى غياب المشتتات الذهنية التي تقلل من إدراك الألم خلال النهار.
علاج خراج العمود الفقري بدون جراحة
يمكن علاج الخراج الصغير بالمضادات الحيوية القوية فقط في حالات نادرة جدا ومختارة بعناية، وذلك للمرضى الذين لا يعانون من أي أعراض عصبية وتكون حالتهم مستقرة تماما. ومع ذلك، فإن المراقبة الطبية اللصيقة ضرورية، وأي تدهور يتطلب الجراحة الفورية.
العودة للعمل بعد جراحة التهاب الفقرات
يعتمد وقت العودة للعمل على طبيعة المهنة وحجم الجراحة. الأعمال المكتبية الخفيفة قد يمكن العودة إليها بعد شهرين إلى ثلاثة أشهر، بينما الأعمال البدنية الشاقة قد تتطلب ستة أشهر إلى سنة كاملة لضمان التئام العظام بشكل صلب وآمن.
دور الحزام الطبي في خطة العلاج
يعمل الحزام الطبي أو الدعامة البلاستيكية الصلبة كجبيرة خارجية تحمي العمود الفقري. يقلل الحزام من الحركة في المنطقة المصابة، مما يخفف الألم بشكل كبير ويمنع انهيار الفقرات الضعيفة أثناء فترة العلاج.
سبب طلب تحاليل الدم بشكل أسبوعي
تعتبر تحاليل الدم مثل سرعة ترسب الدم ومستوى البروتين التفاعلي البوصلة التي توجه الطبيب. انخفاض هذه المؤشرات يؤكد أن المضاد الحيوي فعال وأن الجسم يستجيب للعلاج، بينما ثباتها أو ارتفاعها يستدعي تغيير خطة العلاج أو إعادة التقييم.
احتمالية انتقال عدوى العمود الفقري للآخرين
التهابات العمود الفقري العادية غير معدية ولا تنتقل من شخص لآخر عبر التلامس أو التنفس. البكتيريا المسببة لها تصل للعمود الفقري عبر مجرى الدم من داخل جسم المريض نفسه، باستثناء بعض الحالات النادرة المرتبطة بأمراض معدية محددة مثل السل العظمي.
تم إعداد هذا المحتوى الطبي الشامل استناداً إلى البروتوكولات المعتمدة من Hutaifortho's Operative Orthopaedics، وتمت مراجعته طبياً من قبل أ.د. محمد حطيف، استشاري جراحة العظام والعمود الفقري. يهدف هذا الدليل إلى توفير معلومات دقيقة وموثوقة للمرضى وعائلاتهم لتعزيز الوعي الصحي.
آلام الظهر والرقبة والديسك ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. ومن أفضل الكفاءات الطبية في جراحات العمود الفقري والديسك.
مواضيع أخرى قد تهمك