الدليل الشامل لعدم استقرار مفصل المشط السلامي الثاني: الأسباب، التشخيص، والعلاج المتطور
الخلاصة الطبية
عدم استقرار مفصل المشط السلامي الثاني هو حالة مؤلمة تصيب إصبع القدم الثاني، وتتميز بألم وتشوه تدريجي. يتضمن العلاج خيارات غير جراحية مثل تقويم العظام والعلاج الطبيعي، أو التدخل الجراحي لإصلاح الصفيحة الأخمصية، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: عدم استقرار مفصل المشط السلامي الثاني هو حالة مؤلمة تصيب إصبع القدم الثاني، وتتميز بألم وتشوه تدريجي. يتضمن العلاج خيارات غير جراحية مثل تقويم العظام والعلاج الطبيعي، أو التدخل الجراحي لإصلاح الصفيحة الأخمصية، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
مقدمة حول عدم استقرار مفصل المشط السلامي الثاني
يُعد عدم استقرار مفصل المشط السلامي الثاني (MTPJ) حالة شائعة ومُنهِكة لمقدمة القدم، تؤثر بشكل خاص على إصبع القدم الثاني. يتميز هذا الاضطراب بألم مستمر، وتشوه تدريجي في الإصبع، وضعف وظيفي يؤثر بشكل كبير على جودة حياة المريض وقدرته على ممارسة الأنشطة اليومية. قد تتراوح شدة الحالة من التهاب خفيف في الغشاء الزليلي والمحفظة المفصلية، إلى خلع جزئي أو كلي ظهري واضح في مفصل إصبع القدم.
على الرغم من أن أي مفصل من مفاصل المشط السلامية يمكن أن يتأثر، إلا أن مفصل المشط السلامي الثاني هو الأكثر عرضة للإصابة. يعود هذا الاستعداد الفريد إلى الضغوط التشريحية والميكانيكية الحيوية الخاصة التي يتعرض لها هذا المفصل أثناء الحركة والمشي. غالبًا ما يتم التقليل من تقدير مدى انتشار هذه الحالة بسبب التشخيص الخاطئ أو التأخر في عرضها على الطبيب. يرى الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، أن الفهم العميق لأسباب هذه الحالة وتشريحها المعقد هو المفتاح للتشخيص الدقيق والعلاج الفعال.
إذا تُرك عدم استقرار مفصل المشط السلامي الثاني دون علاج، فقد يؤدي إلى تفاقم الأعراض وتطور مضاعفات خطيرة مثل الخلع الجزئي الظهري المستمر، وتكون إصبع القدم المطرقية أو المخلبية، وتكون مسامير اللحم العنيدة (الكيراتوز) تحت رأس المشط، بالإضافة إلى الألم المزمن الذي يعيق الحركة بشكل كبير. لذلك، فإن التشخيص المبكر والعلاج المناسب ضروريان للحفاظ على وظيفة القدم وتحسين جودة حياة المرضى.
فهم تشريح مفصل المشط السلامي الثاني ووظيفته
إن الفهم الشامل للتشريح الدقيق والميكانيكا الحيوية المعقدة لمفصل المشط السلامي الثاني أمر بالغ الأهمية للتشخيص الدقيق والتدخل الجراحي الناجح. هذا المفصل هو مفصل زلالي مصمم لتوفير كل من الثبات والمرونة، وهما صفتان حيويتان لعملية الدفع أثناء المشي.
التشريح العظمي
يتكون مفصل المشط السلامي الثاني من رأس المشط الثاني المحدب الذي يتمفصل مع قاعدة السلامية القريبة الثانية المقعرة. يتميز رأس المشط بتسطح نسبي في الجانب الأخمصي ليستوعب الصفيحة الأخمصية. يلعب اصطفاف عظام الأمشاط، وخاصة طول المشط الثاني بالنسبة للأول (غالبًا ما يكون أطول، وهو ما يعرف بإصبع موريتون)، دورًا حاسمًا في توزيع الحمل عبر مقدمة القدم. يعتبر الخلع الجزئي الظهري للسلامية على رأس المشط السمة المميزة لعدم الاستقرار.
الهياكل الكبسولية الرباطية
تشمل المثبتات الثابتة الأساسية لمفصل المشط السلامي: الصفيحة الأخمصية، والأربطة الجانبية، والمحفظة المفصلية.
- الصفيحة الأخمصية: هذه البنية الليفية الغضروفية هي المثبت الأكثر أهمية لمفصل المشط السلامي، حيث تقاوم فرط التمدد والخلع الجزئي الظهري. وهي امتداد بعيد للمحفظة المفصلية، تنشأ من عنق المشط البعيد عبر ألياف كولاجينية قوية. وفي النهاية، تلتصق بقوة بقاعدة السلامية القريبة. تندمج جانبيًا مع الأربطة الجانبية الحقيقية والملحقة. توفر الصفيحة الأخمصية نقطة ارتكاز مستقرة للعضلات الداخلية وتحمي رأس المشط من الضغط المباشر على الأرض. تحدث التمزقات غالبًا عند ارتباطها القريب بعنق المشط بسبب قوى الشد والقص المتكررة.
- الأربطة الجانبية: تمتد الأربطة الجانبية الحقيقية من رأس المشط إلى قاعدة السلامية القريبة، مما يوفر ثباتًا وسطيًا وجانبيًا. وتمتد الأربطة الجانبية الملحقة من رأس المشط إلى الصفيحة الأخمصية. تعمل هذه الأربطة معًا لتقييد الحركة الانحرافية الإنسية والوحشية في مفصل المشط السلامي.
- المحفظة المفصلية: تحيط بالمفصل، وتندمج ظهريًا مع الغطاء الباسط والصفيحة الأخمصية، ووسطيًا وجانبيًا مع الأربطة الجانبية. تكون المحفظة الظهرية أرق وأقل قوة من الهياكل الأخمصية.
المثبتات الديناميكية
توفر العضلات الداخلية للقدم ثباتًا ديناميكيًا وتتحكم في حركة مفصل المشط السلامي:
*
العضلات الخراطينية (Lumbricals):
تنشأ العضلات الخراطينية الأربع من أوتار العضلة المثنية الطويلة للأصابع. تمر أخمصيًا إلى الرباط المشطي المستعرض العميق (DTML) وتلتصق بالجانب الإنسي للغطاء الباسط لأصابعها المعنية. عملها الأساسي هو ثني مفصل المشط السلامي وبسط مفصل السلاميات. تساهم العضلة الخراطينية الثانية، على وجه الخصوص، في ثبات مفصل المشط السلامي الثاني عن طريق سحب الإصبع إلى الثني.
*
العضلات بين العظمية (Interossei):
تنشأ العضلات بين العظمية الظهرية والأخمصية من سيقان الأمشاط وتلتصق بقواعد السلاميات القريبة والأغطية الباسطة. تساعد في ثني مفصل المشط السلامي وتقريب/تبعيد الأصابع.
الميكانيكا الحيوية لعدم الاستقرار
غالبًا ما تبدأ آلية حدوث عدم استقرار مفصل المشط السلامي الثاني بالإفراط في تحميل رأس المشط بشكل متكرر، خاصة لدى الأفراد الذين لديهم مشط ثانٍ طويل أو أولئك الذين يعانون من إبهام القدم الأروح حيث ينتقل الحمل جانبيًا. يمكن أن يؤدي هذا الإجهاد المزمن إلى التهاب، وضعف، وفي النهاية تمزق الصفيحة الأخمصية عند أضعف نقطة فيها - الارتباط القريب بعنق المشط.
بمجرد تعرض الصفيحة الأخمصية للخطر، تفقد العضلات الداخلية (الخراطينية وبين العظمية) نقطة ارتكازها المستقرة، ويصبح سحب وتر باسط الأصابع الطويل (EDL) غير معارض ظهريًا. يؤدي هذا إلى خلع جزئي ظهري تدريجي للسلامية القريبة، وفقدان ثني مفصل المشط السلامي، وفرط تمدد تعويضي في مفصل السلاميات القريبة (PIP)، مما يؤدي إلى تشوه "إصبع المخلب" أو "إصبع المطرقة" الكلاسيكي. كما أن الوسادة الدهنية الأخمصية، التي توجد عادة تحت رأس المشط، تنتقل بعيدًا، مما يساهم في زيادة الضغط والألم تحت رأس المشط.
الأسباب وعوامل الخطر لعدم استقرار مفصل المشط السلامي الثاني
يُعد فهم الأسباب الكامنة وراء عدم استقرار مفصل المشط السلامي الثاني أمرًا حيويًا للوقاية والعلاج الفعال. غالبًا ما تكون هذه الحالة نتيجة لمجموعة من العوامل الميكانيكية الحيوية، والرضوح، والحالات الالتهابية. يوضح الأستاذ الدكتور محمد هطيف أن تحديد هذه العوامل يساعد في وضع خطة علاجية مخصصة لكل مريض.
عوامل الخطر الشائعة
-
الحمل الزائد الميكانيكي الحيوي (Biomechanical Overload):
هذا هو السبب الأكثر شيوعًا، وينتج عن توزيع غير متساوٍ للضغط على مقدمة القدم.
- إصبع موريتون (Morton's Toe): عندما يكون المشط الثاني أطول من المشط الأول، فإنه يتحمل ضغطًا أكبر أثناء المشي، مما يزيد من إجهاد مفصله.
- إبهام القدم الأروح (Hallux Valgus/Bunions): يمكن أن يؤدي انحراف إبهام القدم نحو الخارج إلى نقل الضغط الزائد إلى المشط الثاني، مما يسبب ما يُعرف بـ "ألم المشط الانتقالي" (Transfer Metatarsalgia).
- القدم المسطحة المرنة (Pes Planovalgus): يؤدي تسطح قوس القدم إلى تغيير في ميكانيكا المشي، مما يزيد من الضغط على مقدمة القدم.
- ارتفاع المشط الأول (Elevated First Ray): عندما يكون المشط الأول مرتفعًا، يقلل من قدرته على تحمل الوزن، مما يزيد من الحمل على المشط الثاني.
-
الإصابات (Trauma):
- الإصابات الحادة: مثل الالتواءات الشديدة أو السقوط على مقدمة القدم، يمكن أن تسبب تمزقًا مباشرًا في الصفيحة الأخمصية أو الأربطة الجانبية.
- الإصابات الدقيقة المتكررة: الأنشطة التي تتضمن ضغطًا متكررًا على مقدمة القدم، مثل الجري، أو الرقص، أو ارتداء الأحذية ذات الكعب العالي، يمكن أن تؤدي إلى إجهاد مزمن وتمزقات صغيرة تتفاقم بمرور الوقت.
-
التهاب المفاصل الالتهابي (Inflammatory Arthritis):
- التهاب المفاصل الروماتويدي: يمكن أن تسبب الأمراض الالتهابية الجهازية ضعفًا وتلفًا في المحفظة المفصلية والأربطة، مما يؤدي إلى عدم الاستقرار.
- التهابات المفاصل الفقرية السلبية المصلية (Seronegative Spondyloarthropathies): مثل التهاب المفاصل الصدفي، يمكن أن تؤثر على المفاصل الصغيرة في القدم.
- عوامل علاجية المنشأ (Iatrogenic): في بعض الحالات، يمكن أن تؤدي الجراحات السابقة على المشط الأول (مثل جراحات إبهام القدم الأروح العدوانية) إلى نقل الحمل الزائد إلى المشط الثاني، مما يسبب عدم استقراره.
- التغيرات التنكسية (Degenerative Changes): مع التقدم في العمر، يمكن أن يحدث تآكل طبيعي في هياكل المفصل، مما يضعف الصفيحة الأخمصية والأربطة ويجعل المفصل أكثر عرضة لعدم الاستقرار.
إن التعرف على هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقديم خطة علاجية شاملة لا تعالج الأعراض فحسب، بل تتصدى أيضًا للجذور الكامنة للمشكلة لضمان أفضل النتائج للمرضى.
الأعراض والعلامات التشخيصية لعدم استقرار مفصل المشط السلامي الثاني
تتطور أعراض عدم استقرار مفصل المشط السلامي الثاني عادة بشكل تدريجي، وقد يخطئ الكثيرون في تفسيرها في البداية. من المهم للمرضى التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب. يؤكد الأستاذ الدكتور محمد هطيف على أهمية الفحص السريري الدقيق والاستماع إلى شكوى المريض لتحديد طبيعة المشكلة.
الأعراض الشائعة
-
الألم (Pain):
- الموقع: يتركز الألم عادة تحت رأس المشط الثاني أو في قاعدة إصبع القدم الثاني.
- الخصائص: يوصف الألم غالبًا بأنه حارق، نابض، أو كخز الإبر، ويزداد سوءًا مع المشي، الوقوف لفترات طويلة، أو عند ارتداء أحذية ضيقة أو ذات كعب عالٍ.
- الراحة: يميل الألم إلى التخفيف مع الراحة أو خلع الحذاء.
- التورم (Swelling): قد يلاحظ المريض تورمًا خفيفًا حول مفصل إصبع القدم الثاني، خاصة بعد النشاط.
- الخشونة أو "النقر" (Clicking or "Popping"): قد يشعر بعض المرضى بإحساس "نقر" أو "فرقعة" في المفصل أثناء المشي أو تحريك الإصبع، وقد يكون ذلك مؤلمًا. هذا يشير إلى حركة غير طبيعية للمفصل.
- الإحساس بوجود حصاة (Feeling of a Pebble): قد يصف المرضى إحساسًا مزعجًا بوجود حصاة صغيرة أو جسم غريب تحت مقدمة القدم، خاصة تحت رأس المشط الثاني.
-
تشوه الإصبع (Toe Deformity):
مع تقدم الحالة، يتطور تشوه مميز في إصبع القدم الثاني:
- الخلع الجزئي الظهري (Dorsal Subluxation): يرتفع إصبع القدم الثاني تدريجيًا إلى الأعلى، ليصبح "راكبًا" فوق الإصبع الأول أو الثالث.
- إصبع المطرقة أو المخلب (Hammer Toe or Claw Toe): ينثني مفصل السلامية القريبة (PIP) لإصبع القدم الثاني بشكل مفرط، بينما يظل مفصل المشط السلامي (MTPJ) مفرط التمدد، مما يعطي الإصبع شكل المطرقة أو المخلب.
- صعوبة في ارتداء الأحذية (Difficulty with Footwear): يؤدي التشوه والألم إلى صعوبة في العثور على أحذية مريحة، وقد تتكون تقرحات أو مسامير لحم مؤلمة على قمة الإصبع أو تحت رأس المشط.
- فقدان وظيفة الإصبع (Loss of Toe Function): يصبح الإصبع أقل قدرة على المساعدة في الدفع أثناء المشي، مما يؤثر على التوازن ونمط المشي العام.
- تغيرات في الإحساس (Sensory Changes): في بعض الحالات، قد يحدث ضغط على الأعصاب الرقمية الحسية، مما يؤدي إلى خدر أو حرقان في الإصبع.
متى يجب زيارة الطبيب
إذا كنت تعاني من أي من هذه الأعراض، خاصة الألم المستمر الذي لا يزول بالراحة، أو إذا لاحظت تشوهًا في إصبع قدمك الثاني، فمن الضروري استشارة طبيب متخصص في جراحة العظام والقدم. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف خبرته الواسعة في تقييم وتشخيص هذه الحالات، لضمان الحصول على العلاج المناسب في الوقت المناسب. التشخيص المبكر يمنع تفاقم الحالة ويحسن فرص التعافي الكامل.
تشخيص عدم استقرار مفصل المشط السلامي الثاني
يُعد التشخيص الدقيق حجر الزاوية في العلاج الناجح لعدم استقرار مفصل المشط السلامي الثاني. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يجمع بين الفحص السريري الدقيق وتقنيات التصوير المتقدمة لتحديد السبب الأساسي وشدة الحالة.
التقييم السريري
-
التاريخ المرضي:
- يتم جمع معلومات مفصلة عن طبيعة الألم (موقعه، شدته، العوامل التي تزيده أو تخففه)، ومدة الأعراض، والعلاجات السابقة التي جربها المريض، وتأثير الحالة على الأنشطة اليومية.
- يُسأل المريض عن صعوبات في ارتداء الأحذية، وجود مسامير لحم، وأي تشوهات أخرى مصاحبة (مثل إبهام القدم الأروح).
-
الفحص البدني:
- الملاحظة: يتم تقييم القدم للبحث عن علامات الخلع الجزئي الظهري، وتشوه إصبع المطرقة أو المخلب، وتوسع الأصابع، ووجود مسامير لحم مؤلمة تحت رأس المشط الثاني، وتقييم محاذاة القدم بشكل عام (مثل القدم المسطحة).
- الجس: يتم جس المنطقة لتحديد موضع الألم بدقة في مفصل المشط السلامي، أو رأس المشط، أو الصفيحة الأخمصية.
- مدى الحركة: يتم تقييم مدى الحركة السلبية والنشطة لمفصل المشط السلامي. ملاحظة أي تصلب أو فرط حركة.
-
اختبارات الثبات:
- اختبار لاكمان (Lachman Test) أو اختبار الإجهاد العمودي (Vertical Stress Test): مع تثبيت رأس المشط، يتم تطبيق ضغط ظهري على السلامية القريبة. تشير الترجمة الظهرية الزائدة مقارنة بالأصابع المجاورة أو القدم المقابلة إلى قصور في الصفيحة الأخمصية.
- اختبار السحب (Drawer Test): يتم تثبيت رأس المشط ومحاولة خلع السلامية القريبة ظهريًا وأخمصيًا.
- التقييم الديناميكي: ملاحظة وضع الإصبع أثناء تحمل الوزن والمشي.
- الحالة العصبية الوعائية: يتم تقييم الإحساس والدورة الدموية، وخاصة الأعصاب الرقمية.
التصوير
-
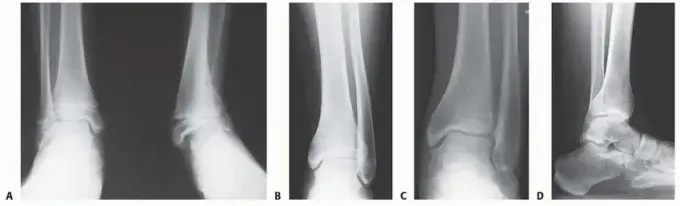
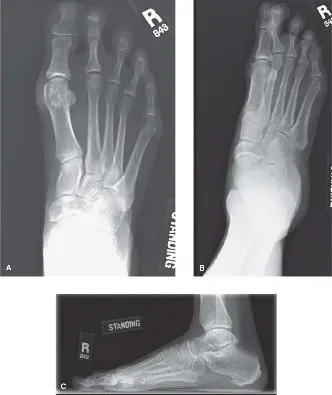
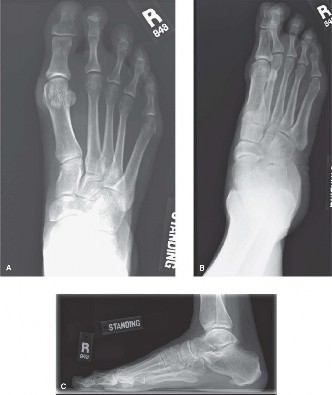
الأشعة السينية (Weight-Bearing Radiographs):
- تُعد الأشعة السينية التي تُجرى أثناء الوقوف (تحمل الوزن) ضرورية. يتم أخذ صور أمامية خلفية (AP)، وجانبية، ومائلة.
- المنظر الأمامي الخلفي (AP View): لتقييم محاذاة مفصل المشط السلامي، وتوسع الأصابع، ووجود إبهام القدم الأروح، ونمط طول الأمشاط (مثل المشط الثاني الطويل). من المؤشرات الشائعة لعدم الاستقرار فقدان التوازي بين المشطين الثاني والثالث.
- المنظر الجانبي (Lateral View): حاسم لتحديد الخلع الجزئي الظهري للسلامية القريبة بالنسبة لرأس المشط. كما يقيم بنية القوس الكلية.
- المنظر المائل (Oblique View): يوفر رؤية إضافية للهياكل العظمية.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم هياكل الأنسجة الرخوة، وخاصة الصفيحة الأخمصية.
- يمكن للرنين المغناطيسي أن يصور مباشرة تمزقات الصفيحة الأخمصية (التي تحدث غالبًا عند ارتباطها بعنق المشط)، والتهاب الغشاء الزليلي، ووذمة نخاع العظم.
-
الموجات فوق الصوتية (Ultrasound):
- يمكن استخدامها ديناميكيًا لتقييم عدم الاستقرار وتصوير تمزقات الصفيحة الأخمصية، لكنها تعتمد بشكل كبير على مهارة الفاحص.
بفضل هذه الأدوات التشخيصية المتكاملة، يستطيع الأستاذ الدكتور محمد هطيف تحديد مدى الضرر، وتحديد أفضل مسار للعلاج، سواء كان تحفظيًا أو جراحيًا.
خيارات العلاج لعدم استقرار مفصل المشط السلامي الثاني
يهدف علاج عدم استقرار مفصل المشط السلامي الثاني إلى تخفيف الألم، تصحيح التشوه، واستعادة وظيفة القدم. يعتمد اختيار العلاج على شدة الحالة، مدة الأعراض، ومدى تأثيرها على حياة المريض. يتبع الأستاذ الدكتور محمد هطيف في صنعاء نهجًا تدريجيًا، يبدأ بالعلاجات غير الجراحية وينتقل إلى الجراحة عند الضرورة.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخط الأول لمعظم حالات عدم استقرار مفصل المشط السلامي الثاني، خاصة في المراحل المبكرة أو الحالات الخفيفة.
1.
تعديل الأنشطة:
تقليل الأنشطة التي تزيد الضغط على مقدمة القدم، مثل الجري أو الوقوف لفترات طويلة.
2.
تعديل الأحذية:
ارتداء أحذية مريحة وواسعة من الأمام، ذات كعب منخفض، ونعل صلب. تجنب الأحذية ذات الكعب العالي أو الضيقة التي تضغط على الأصابع.
3.
دعامات تقويم العظام (Orthotics) وبطانات الأحذية:
*
بطانات مزودة ببطانة مشطية (Metatarsal Pad):
تساعد في رفع رؤوس الأمشاط وتخفيف الضغط عن المشط الثاني.
*
أحذية ذات نعل هزاز (Rocker Bottom Soles):
تقلل من الحاجة إلى ثني مفصل المشط السلامي أثناء المشي.
4.
تثبيت الإصبع (Taping or Strapping):
يمكن استخدام الشريط الطبي لتثبيت إصبع القدم الثاني في وضع منخفض (أخمصي) للمساعدة في تقليل الخلع الجزئي وتوفير الدعم.
5.
الأدوية المضادة للالتهاب:
يمكن استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم.
6.
العلاج الطبيعي:
تمارين لتقوية العضلات الداخلية للقدم وتحسين مرونة المفصل، بالإضافة إلى تقنيات تخفيف الألم.
7.
حقن الستيرويد:
قد تُستخدم لتخفيف الالتهاب والألم، ولكنها لا تعالج السبب الجذري ويجب استخدامها بحذر بسبب المخاطر المحتملة على الأنسجة.
مؤشرات العلاج غير الجراحي:
* الألم الخفيف إلى المتوسط الذي يستجيب لتعديل الأنشطة والمسكنات.
* خلع جزئي قابل للرد يدويًا.
* المراحل المبكرة من التشوه بدون مسامير لحم مؤلمة.
* تمزق الصفيحة الأخمصية من الدرجة الأولى (ضعف خفيف) أو التهاب الغشاء الزليلي بدون تمزق واضح.
العلاج الجراحي
يُعتبر التدخل الجراحي عندما تفشل الإجراءات التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما يكون هناك تشوه هيكلي كبير وضعف وظيفي.
مؤشرات التدخل الجراحي:
*
الألم المستمر والخلل الوظيفي:
على الرغم من فترة كافية من العلاج غير الجراحي (مثل 3-6 أشهر)، يستمر المريض في الشعور بألم مُنهِك يحد من الأنشطة اليومية.
*
خلع جزئي أو خلع كامل غير قابل للرد:
يكشف التقييم السريري عن مفصل مشطي سلامي ثابت أو مخلوع بشكل كبير لا يمكن رده يدويًا، مما يشير إلى تضرر كبير في المحفظة والأربطة.
*
تشوه تدريجي:
تطور أو تفاقم تشوه إصبع المطرقة/المخلب الذي يُعزى مباشرة إلى عدم استقرار مفصل المشط السلامي، مما يسبب نقاط ضغط، ومسامير لحم مؤلمة، وصعوبات في ارتداء الأحذية.
*
تمزق موثق في الصفيحة الأخمصية:
تُظهر دراسات التصوير، وخاصة الرنين المغناطيسي، تمزقًا كبيرًا في الصفيحة الأخمصية (الدرجة 2 أو 3) مع ارتباط سريري بعدم الاستقرار.
*
الحد من الوظيفة:
يسبب عدم الاستقرار اضطرابًا كبيرًا في المشي، أو صعوبة في تحمل الوزن، أو عدم القدرة على المشاركة في الأنشطة المرغوبة.
*
فشل التدخل الجراحي السابق:
في حالات عدم الاستقرار المتكرر بعد جراحة سابقة في مفصل المشط السلامي، حيث يُعتبر التدخل الجراحي المراجعة مناسبًا.
موانع التدخل الجراحي (نسبية أو مطلقة):
*
العدوى النشطة:
المحلية أو الجهازية.
*
أمراض الأوعية الدموية الطرفية الشديدة:
تؤثر على التئام الجروح.
*
أمراض التهابية جهازية غير مسيطر عليها:
مثل التهاب المفاصل الروماتويدي غير المتحكم فيه.
*
مرض السكري غير المتحكم فيه بشدة:
يزيد من خطر العدوى ومشاكل التئام الجروح.
*
هشاشة العظام الشديدة:
قد تؤثر على تثبيت العظام.
*
سوء حالة الجلد:
في موقع الجراحة.
*
عدم امتثال المريض:
عدم القدرة أو عدم الرغبة في الالتزام بتعليمات ما بعد الجراحة.
*
التشوهات الخفيفة القابلة للرد:
التي تستجيب جيدًا للعلاج التحفظي.
الإجراءات الجراحية الشائعة
تهدف الجراحة إلى استعادة المحاذاة التشريحية، تثبيت المفصل عن طريق إصلاح أو إعادة بناء الصفيحة الأخمصية، ومعالجة أي عوامل ميكانيكية حيوية كامنة.
-
إصلاح الصفيحة الأخمصية (Plantar Plate Repair):
- النهج: عادة ما يتم إجراء شق طولي ظهري (على ظهر القدم) للوصول إلى المفصل.
- التقنية: يتم إصلاح الصفيحة الأخمصية الممزقة مباشرة باستخدام غرز قوية أو مثبتات جراحية صغيرة (suture anchors) لتثبيتها مرة أخرى في مكانها التشريحي الصحيح على رأس المشط.
-
الهدف:
استعادة الثبات الأساسي للمفصل ومنع الخلع الجزئي الظهري.

توضح هذه الصورة النهج الظهري النموذجي لمفصل المشط السلامي، مع إبراز الهياكل التشريحية ذات الصلة والمناطق المحتملة لشق المحفظة أو إصلاح الصفيحة الأخمصية.
-
قطع عظم ويل (Weil Osteotomy - Shortening Metatarsal Osteotomy):
- الهدف: غالبًا ما يُجرى هذا الإجراء بالتزامن مع إصلاح الصفيحة الأخمصية، خاصة إذا كان المشط الثاني طويلاً جدًا أو كان هناك خلع جزئي ظهري كبير.
- التقنية: يتم إجراء قطع عرضي في عنق المشط الثاني لتقصيره بمقدار بضعة ملليمترات ورفع رأس المشط. يتم تثبيت العظم بعد ذلك ببرغي واحد أو اثنين.
- الفوائد: يقلل الضغط
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك