الدليل الشامل لمرض الحثل العضلي وعلاجه الجراحي والدوائي
الخلاصة الطبية
مرض الحثل العضلي هو مجموعة من الاضطرابات الوراثية التي تسبب ضعفاً تدريجياً وتلفاً في العضلات الهيكلية، وأشهرها حثل دوشين. يعتمد العلاج على إبطاء تقدم المرض باستخدام الكورتيكوستيرويدات، بالإضافة إلى التدخلات الجراحية العظمية لتصحيح التشوهات وإطالة فترة قدرة المريض على المشي وتحسين جودة حياته.
الخلاصة الطبية السريعة: مرض الحثل العضلي هو مجموعة من الاضطرابات الوراثية التي تسبب ضعفاً تدريجياً وتلفاً في العضلات الهيكلية، وأشهرها حثل دوشين. يعتمد العلاج على إبطاء تقدم المرض باستخدام الكورتيكوستيرويدات، بالإضافة إلى التدخلات الجراحية العظمية لتصحيح التشوهات وإطالة فترة قدرة المريض على المشي وتحسين جودة حياته.
مقدمة عن مرض الحثل العضلي
إن تشخيص طفلك بمرض الحثل العضلي قد يكون لحظة مليئة بالتساؤلات والقلق، ولكن مع التقدم الطبي الهائل في مجالات جراحة العظام والعلاج الدوائي، أصبح من الممكن تقديم رعاية شاملة تحسن من جودة حياة المريض بشكل كبير. يمثل الحثل العضلي (Muscular Dystrophy) مجموعة غير متجانسة من الاضطرابات الوراثية التي تصيب العضلات الهيكلية في الجسم. تتميز هذه الحالة طبياً بحدوث تنكس تدريجي في الألياف العضلية، حيث يتم استبدال النسيج العضلي السليم بأنسجة دهنية وليفية، مما يؤدي إلى ضعف عضلي عميق ومستمر.
تختلف طريقة انتقال هذه الأمراض وراثياً، كما تختلف شدة الأعراض وطريقة ظهورها من مريض لآخر. يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وعائلاتهم بفهم عميق لطبيعة المرض، أسبابه، تطوره، وأحدث الاستراتيجيات المتبعة في علاج الحثل العضلي، مع التركيز بشكل خاص على دور جراحة العظام في الحفاظ على قدرة المريض على الحركة لأطول فترة ممكنة.

أنواع مرض الحثل العضلي
تتعدد أنواع الحثل العضلي بناءً على الجين المسبب للمرض وطريقة الوراثة، ولكن يمكن تصنيفها بشكل رئيسي إلى عدة فئات أهمها:
حثل دوشين العضلي
يعد حثل دوشين العضلي (Duchenne Muscular Dystrophy - DMD) النوع الأكثر شيوعاً والأكثر أهمية من الناحية السريرية. وهو مرض مرتبط بالكروموسوم الجنسي (X)، مما يعني أنه يصيب الذكور في الغالب. ومع ذلك، قد يظهر في حالات نادرة جداً لدى الإناث اللواتي يعانين من متلازمة تيرنر أو خلل في تعطيل الكروموسوم X. عادة ما تكون الإناث الحاملات للجين المصاب بلا أعراض، ولكنهن قد يظهرن علامات خفيفة جداً للمرض. يبلغ معدل الإصابة بهذا النوع حوالي حالة واحدة من بين كل 3500 ولادة لذكور أحياء. ورغم أن 70% من الحالات لها تاريخ عائلي موثق للمرض، إلا أن حوالي 30% من الحالات تنشأ نتيجة طفرات جينية عفوية جديدة (De novo mutations) لم تكن موجودة في العائلة من قبل.
الحثل العضلي بيكر
وهو نوع مشابه لحثل دوشين من حيث ارتباطه بالكروموسوم X، ولكنه يتسم بكونه أقل حدة وتطوره أبطأ بكثير، حيث يتم إنتاج كميات قليلة أو مشوهة من البروتين العضلي بدلاً من غيابه تماماً.
الحثل العضلي الوجهي الكتفي العضدي
يُعرف هذا النوع اختصاراً بـ (FSHD)، وينتقل كصفة وراثية سائدة (Autosomal Dominant). يختلف هذا النوع عن حثل دوشين في أنه يظهر بنمط مميز من الضعف الموضعي، حيث يبدأ بالتأثير على عضلات الوجه، ثم يمتد ليصيب العضلات المثبتة للوح الكتف، ولاحقاً عضلات العضد والجزء الأمامي من الساق.
فسيولوجيا وتشريح العضلات في مرض الحثل العضلي
لفهم كيفية حدوث المرض، يجب أن ننظر إلى البنية المجهرية للعضلة. السبب الجذري والأساسي لحثل دوشين العضلي هو حدوث طفرة في المنطقة (Xp21) على الكروموسوم X. هذه المنطقة مسؤولة عن تشفير وإنتاج بروتين هيكلي ضخم وهام جداً يُسمى "الديستروفين" (Dystrophin).
يعمل بروتين الديستروفين كمرساة أو دعامة أساسية تربط الهيكل الخلوي الداخلي للألياف العضلية بالنسيج الضام المحيط بها من الخارج. هذا الربط ضروري جداً لتثبيت وحماية غشاء الخلية العضلية أثناء عمليات الانقباض والانبساط المستمرة.
في حالة حثل دوشين العضلي، يؤدي الغياب التام لبروتين الديستروفين الوظيفي إلى هشاشة وضعف شديد في غشاء الخلية العضلية. ونتيجة لذلك، يتدفق الكالسيوم إلى داخل الخلية بكميات غير طبيعية، مما ينشط إنزيمات هادمة تؤدي في النهاية إلى تنكس مستمر وتلف لا رجعة فيه في الألياف العضلية.
أسباب مرض الحثل العضلي وعوامل الخطر
كما ذكرنا، فإن السبب الرئيسي هو الخلل الجيني. تتضمن عوامل الخطر ما يلي:
* التاريخ العائلي: وجود أفراد في العائلة مصابين بالمرض يزيد من احتمالية انتقال الجين، خاصة من الأم الحاملة للجين إلى أبنائها الذكور.
* الطفرات الجينية العفوية: يمكن أن يحدث المرض حتى في العائلات التي ليس لها تاريخ مسبق مع المرض بسبب طفرة جينية تحدث أثناء تكوين الجنين.
* الجنس: الذكور هم الأكثر عرضة للإصابة بالأنواع الشديدة مثل حثل دوشين، بينما تصاب الإناث بالأنواع الأخرى أو يكنّ حاملات للجين فقط.
أعراض مرض الحثل العضلي وتطوره
تتطور أعراض الحثل العضلي تدريجياً، وعادة ما يمر الأطفال المصابون بحثل دوشين بمراحل النمو الحركي المبكرة في أوقاتها الطبيعية، إلا أن القدرة على المشي المستقل غالباً ما تتأخر. يصبح المرض واضحاً سريرياً عادة بين سن 3 إلى 6 سنوات.
العلامات المبكرة في مرحلة الطفولة
تشمل العلامات التحذيرية المبكرة التي قد يلاحظها الآباء ما يلي:
* الميل إلى المشي على أطراف الأصابع (Toe-walking).
* السقوط المتكرر وغير المبرر.
* صعوبة واضحة في صعود السلالم أو الجري.
* تأخر في التطور الحركي مقارنة بالأقران.
الفحص البدني وعلامات الضعف العضلي
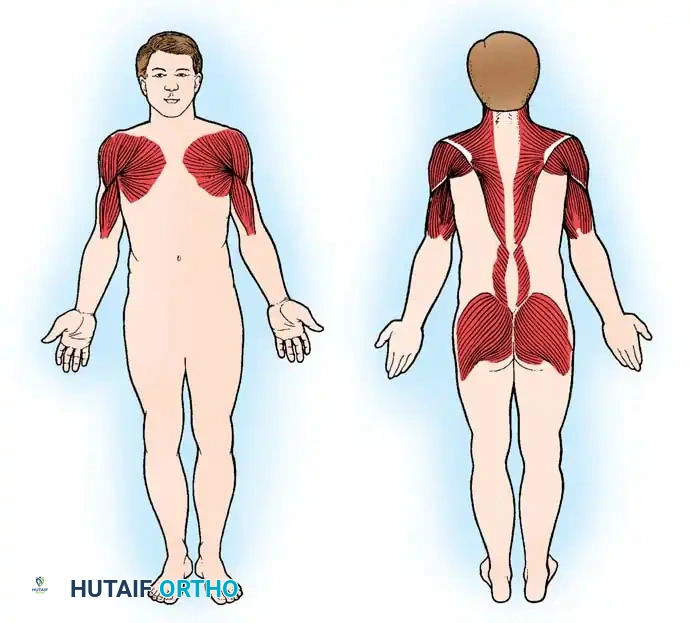
نمط الضعف العضلي في حثل دوشين يمكن التنبؤ به بدرجة كبيرة، حيث يتقدم من العضلات القريبة (المركزية) إلى العضلات البعيدة (الطرفية).
ضعف الأطراف السفلية وحزام الحوض:
يظهر الفحص الطبي ضعفاً مبكراً في عضلات الأرداف (العضلة الألوية الكبرى والوسطى). يترجم هذا الضعف القريب إلى وقفة ذات قاعدة واسعة مع تقوس في أسفل الظهر (Lordotic stance)، ومشية متهادية تشبه مشية البطة (Trendelenburg gait).
علامة جاور:
تعد "علامة جاور" (Gower Sign) السمة المميزة لضعف الأطراف السفلية القريبة. عندما يحاول الطفل النهوض من الأرض، فإنه يضطر إلى استخدام يديه وذراعيه "للتسلق" على فخذيه من أجل الوصول إلى وضعية الوقوف المستقيمة، وذلك لعدم قدرة عضلات الحوض والفخذ على رفعه.
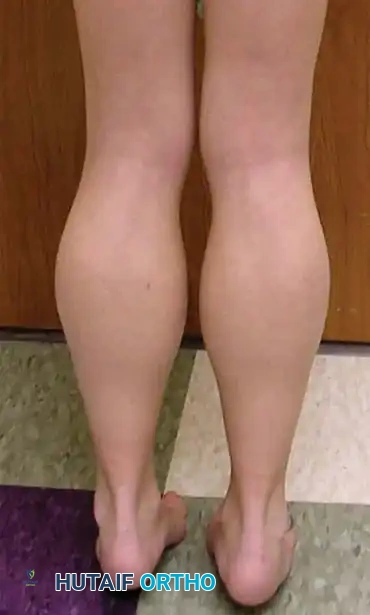
تضخم الساق الكاذب:
تبدو عضلات الساق الخلفية (السمانة) متضخمة وصلبة. هذا ليس تضخماً عضلياً حقيقياً (بناء عضلات)، بل هو تضخم كاذب (Pseudohypertrophy) ناتج عن التسلل المكثف للدهون والأنسجة الليفية التي تحل محل الأنسجة العضلية المتدهورة. عند فحصها، تعطي الساق إحساساً يشبه "المطاط الصلب".
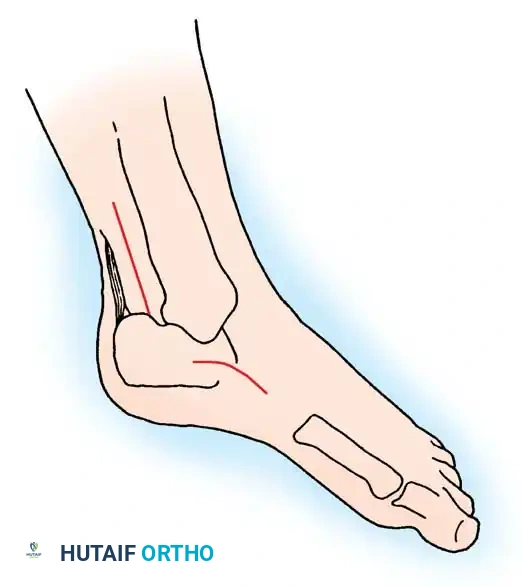
تشوهات القدم والكاحل:
تحتفظ العضلات الخارجية للقدم والكاحل بقوتها لفترة أطول من عضلات الورك والركبة. وعلى وجه التحديد، تحتفظ العضلة الظنبوبية الخلفية بقوتها لأطول فترة. يؤدي السحب المستمر وغير المعارض لهذه العضلة، إلى جانب قصر وتيبس وتر أخيل، إلى دفع القدم بشكل حتمي نحو تشوه صلب يُعرف بالقدم الحنفاء (Equinovarus deformity).
ضعف الأطراف العلوية وحزام الكتف:
يظهر ضعف حزام الكتف من خلال "علامة ميريون" (Meryon sign). عندما يحاول الطبيب رفع الطفل عن طريق إحاطة صدره من تحت الإبطين، تنزلق ذراعا الطفل لأعلى بشكل سلبي بسبب الضعف الشديد في العضلات الخافضة والمقربة للكتف، مما يتسبب في "انزلاق" الطفل من بين يدي الفاحص.
التقلصات العضلية وتيبس المفاصل:
مع تقدم المرض، تظهر تقلصات ثابتة (Contractures) في المفاصل. يُظهر اختبار "توماس" الطبي وجود تقلصات انثنائية ثابتة في الورك، بينما يُظهر اختبار "أوبر" وجود شد في الشريط الحرقفي الظنبوبي.
طرق تشخيص مرض الحثل العضلي
غالباً ما يتم الاشتباه السريري بالمرض بحلول سن الخامسة. تتضمن خطوات التشخيص الدقيق ما يلي:
- التحاليل المخبرية: يُظهر تحليل الدم ارتفاعاً هائلاً في مستويات إنزيم كرياتين كيناز (CK)، حيث تصل عادة إلى 50 إلى 100 ضعف الحد الأعلى الطبيعي، مما يعكس حدوث نخر (تلف) عضلي هائل.
- التحليل الجيني (DNA): يتم تأكيد التشخيص النهائي من خلال تحليل الحمض النووي للخلايا الليمفاوية في الدم المحيطي لتحديد الطفرة الجينية المحددة في المنطقة Xp21.
- خزعة العضلات (Muscle Biopsy): إذا كانت الاختبارات الجينية غير حاسمة، يُشار إلى أخذ خزعة من العضلة. يُظهر الفحص النسيجي تبايناً شديداً في حجم الألياف العضلية، ووجود ألياف متدهورة وأخرى في طور التجدد في نفس الوقت، بالإضافة إلى ترسب هائل للأنسجة الدهنية والليفية. تؤكد الصبغات المناعية الغياب التام لبروتين الديستروفين في حالة حثل دوشين.
العلاج الدوائي لمرض الحثل العضلي
يعتبر العلاج الطبي حجر الزاوية في إدارة المرض، ويهدف بشكل أساسي إلى إبطاء تدهور العضلات. تعتمد العلاجات الدوائية بشكل رئيسي على الكورتيكوستيرويدات (مثل بريدنيزون وديفلازاكورت). أثبتت الأدلة الطبية أن العلاج بالكورتيزون يحافظ على قوة العضلات، ويطيل فترة القدرة على المشي المستقل لمدة تصل إلى سنتين إلى ثلاث سنوات، ويبطئ بشكل كبير من تطور انحناء العمود الفقري (الجنف العصبي العضلي).
تحذير طبي هام حول مضاعفات الكورتيزون:
على الرغم من فوائده الكبيرة، إلا أن الاستخدام المزمن للكورتيزون يسبب مضاعفات جانبية ملحوظة، تشمل زيادة كبيرة في الوزن، واعتلال عضلي إضافي، وهشاشة عظام شديدة. هذه الهشاشة تزيد بشكل كبير من خطر الإصابة بالكسور المرضية في العظام الطويلة والعمود الفقري، وتجعل من الصعب تثبيت الأدوات الجراحية في العظام أثناء جراحات تصحيح العمود الفقري لاحقاً.
تتطور العلاجات التجريبية بسرعة، بما في ذلك أدوية تخطي الإكسون (Exon-skipping)، والعلاج الجيني، ونقل الخلايا الجذعية، ولكنها تظل علاجات مساعدة للرعاية الطبية وجراحة العظام القياسية.
العلاج الجراحي لمرض الحثل العضلي
الهدف الأساسي لجراحة العظام في مرض الحثل العضلي دوشين هو الحفاظ على القدرة الوظيفية على المشي لأطول فترة ممكنة فسيولوجياً. إن إطالة فترة المشي تؤخر ظهور تقلصات المفاصل الشديدة، وتحافظ على وظائف الجهاز التنفسي، وتؤخر التطور السريع لانحناء العمود الفقري (الجنف) الذي يتبع حتماً مرحلة الجلوس الدائم على الكرسي المتحرك.
بين سن 8 و 14 عاماً (بمتوسط 10 سنوات)، يبدأ المرضى عادة في الشعور بـ "قفل" أو تيبس في مفاصلهم بسبب التقلصات التدريجية. يجب إدارة تقلصات الأطراف السفلية بقوة وفعالية. من الأسهل بكثير إبقاء المريض قادراً على المشي مقارنة بمحاولة إعادة تأهيله للمشي بعد أن يكون قد فقده تماماً.
توقيت التدخل الجراحي
توجد ثلاث استراتيجيات أو مناهج تحدد توقيت التدخل الجراحي:
- المنهج الإسعافي المبكر (المعيار الحالي): يتم إجراء الجراحة بينما لا يزال المريض قادراً على المشي بشكل مستقل، وعادة قبل حدوث انخفاض كبير في القدرة على المشي. يُنصح بإجراء جراحة مبكرة عندما تظهر التقلصات لأول مرة، وعندما تستقر قوة العضلات (حوالي سن 5-6 سنوات)، وعندما يجد الطفل صعوبة في الحفاظ على وضعية مستقيمة مع ضم القدمين معاً. الهدف هو منع تدهور القدرة على أداء مناورة جاور.
- المنهج التأهيلي: يتم تأجيل الجراحة حتى يفقد المريض القدرة على المشي، بهدف استئناف المشي المحدود داخل المنزل باستخدام أجهزة تقويم الركبة والكاحل والقدم (KAFOs).
- المنهج التلطيفي: يُخصص التدخل الجراحي للمرضى غير القادرين على المشي لتصحيح التقلصات الشديدة التي تتداخل مع وضعية الجلوس على الكرسي المتحرك، أو النظافة الشخصية، أو ارتداء الأحذية.
نصيحة ميكانيكية حيوية هامة: في جراحات إطالة وتر أخيل، يجب على الجراح عدم إطالة الوتر بشكل مفرط. إن وجود تقلص خفيف في وتر أخيل (Mild equinus) يعتبر مفيداً ميكانيكياً في مرض حثل دوشين. فهو يجبر قوة رد فعل الأرض على التوجه أمام مفصل الركبة أثناء مرحلة الوقوف، مما يخلق عزم تمدد يمنع الركبة من الانثناء أو الانهيار في ظل وجود ضعف شديد في العضلة الرباعية الرؤوس.
إذا كانت الجراحة مطلوبة، يجب تحرير تقلصات الورك والركبة والقدم في وقت واحد تحت تخدير واحد لتقليل فترة النقاهة. تُفضل التقنيات الجراحية عبر الجلد (Percutaneous) لتقليل صدمة الأنسجة.
تقنيات جراحة العظام لتصحيح تشوهات الأطراف السفلية
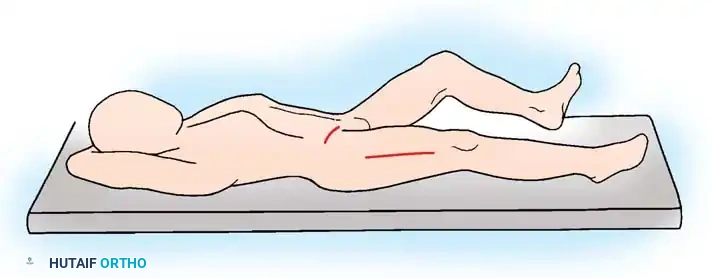
التجهيز والتحضير قبل الجراحة
يعد الوضع الصحيح للمريض على طاولة العمليات أمراً بالغ الأهمية للوصول إلى مواقع التحرير الجراحي المتعددة في وقت واحد.
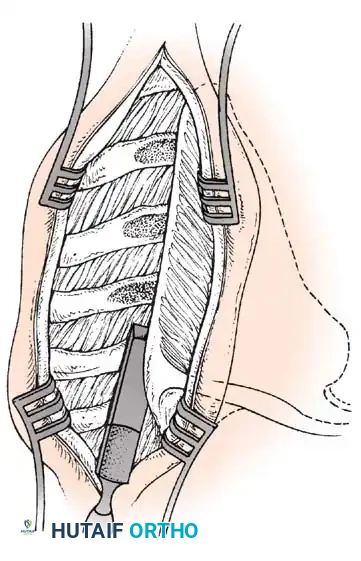
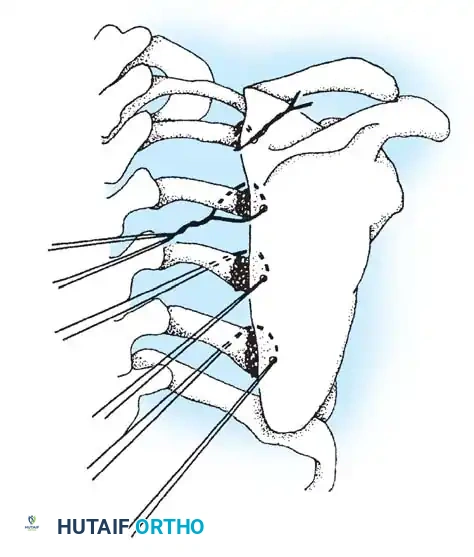
تقنية التحرير عبر الجلد لتقلصات الورك ووتر أخيل (تقنية جرين)
تسمح هذه التقنية طفيفة التوغل بإعادة التأهيل السريع والتعبئة الفورية بعد الجراحة.
- وضعية المريض: يوضع الطفل مستلقياً على ظهره. يتم تعقيم وتغطية كلا الطرفين السفليين من الحوض إلى أصابع القدم.
- شد الأنسجة: يتم ثني ثم تمديد الورك المراد تحريره، مع إبقائه في وضع التقريب لوضع أقصى قدر من الشد على العضلات المتقلصة.
- الشق الجراحي: يتم إدخال شفرة جراحية صغيرة عبر الجلد بالقرب من الشوكة الحرقفية الأمامية العلوية (ASIS).
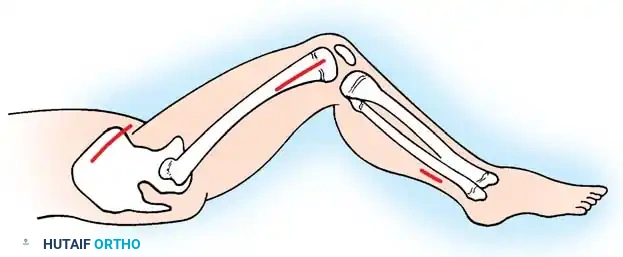
- تحرير العضلات: يتم تحرير العضلة الخياطية أولاً، ثم العضلة الموترة للفافة العريضة (TFL). يتجنب الجراح التشريح الداخلي لحماية حزمة الأوعية الدموية والأعصاب الفخذية.
- تحرير اللفافة السفلية: يتم تحرير الشريط الحرقفي الظنبوبي عبر الجلد فوق الركبة بقليل.
- قطع وتر أخيل: يتم إجراء تحرير منزلق أو كامل لوتر أخيل عبر الجلد، اعتماداً على شدة التشوه.
- التثبيت: يتم وضع جبائر طويلة للساقين مع تمديد الركبتين ووضع القدمين في وضع محايد، مع التأكد من التبطين الجيد لحماية الكعبين من تقرحات الضغط.
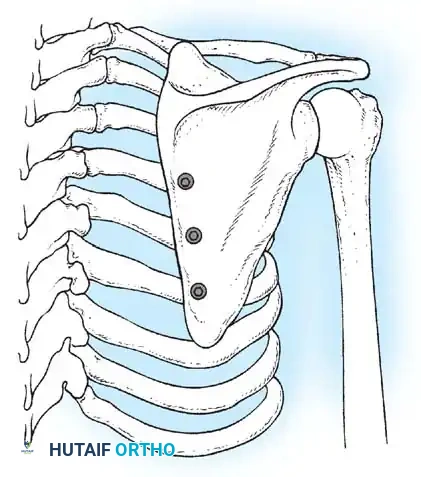
تقنية ريدو (النهج المفتوح)
وصف الجراح ريدو إجراءً مفتوحاً أكثر شمولاً للتقلصات الشديدة والمستعصية. يتضمن ذلك التحرير المفتوح لعضلات الورك القابضة وهياكل الفخذ الجانبية، والاستئصال الرسمي لجزء من الشريط الحرقفي الظنبوبي لمنع تكرار التقلص.
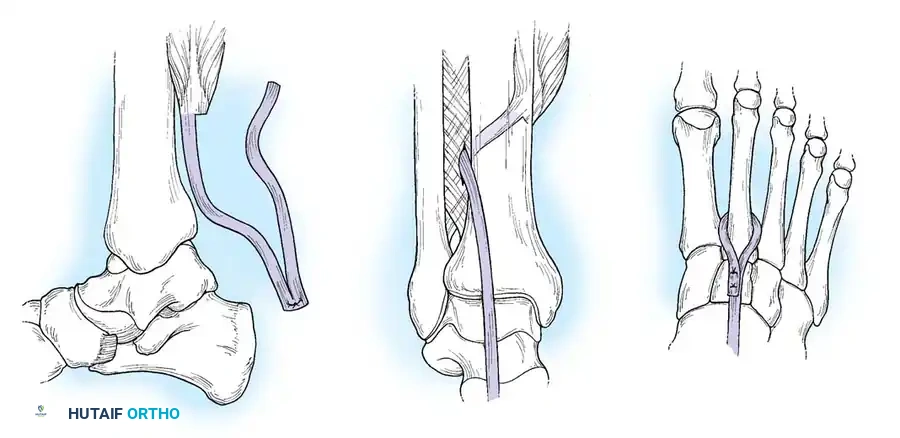
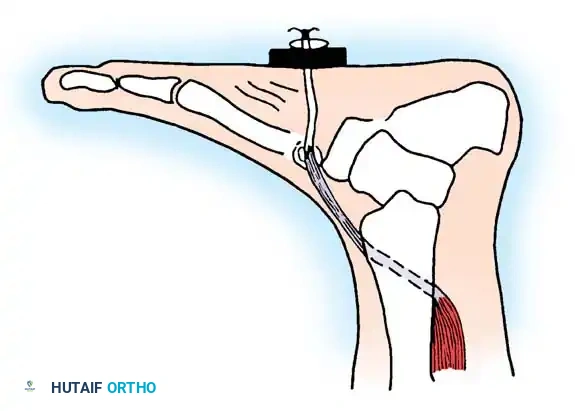
تقنية نقل الوتر الظنبوبي الخلفي إلى ظهر القدم (تقنية جرين)
في المرضى الذين يعانون من تشوه القدم الحنفاء الصلب الناتج عن السحب الزائد للعضلة الظنبوبية الخلفية، لا تكفي إطالة وتر أخيل البسيطة. أثبتت الدراسات أن نقل الوتر الظنبوبي الخلفي (PTT) إلى ظهر القدم يعطي نتائج ممتازة على المدى الطويل، مما يحافظ على استواء القدم حتى بعد أن يصبح المريض مقعداً على الكرسي المتحرك.
- الشق الداخلي (حصاد الوتر): يتم عمل شق طولي على الجانب الداخلي للقدم لتحرير الوتر من ارتباطاته العظمية مع الحفاظ على أقصى طول له.
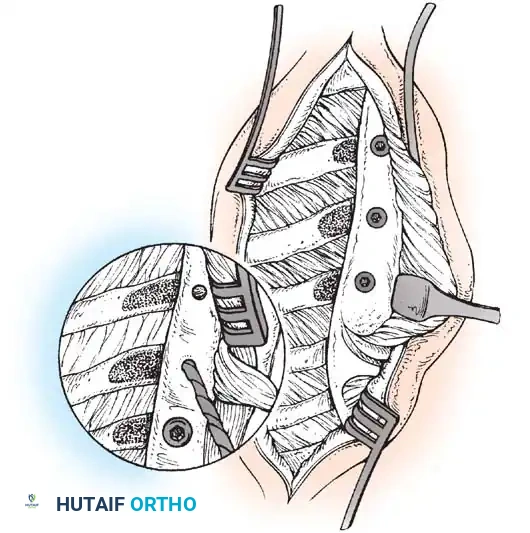
- الشق الخلفي الداخلي: يتم عمل شق ثانٍ بين وتر أخيل والحد الخلفي الداخلي لعظمة الساق السفلية لسحب الوتر.
3.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك