الدليل الشامل لعلاج العظام في الأمراض العصبية العضلية: حثل دوشين وضمور العضلات الشوكي
الخلاصة الطبية
الأمراض العصبية العضلية مثل حثل دوشين وضمور العضلات الشوكي تسبب ضعفاً متقدماً في العضلات وتشوهات عظمية. يهدف العلاج العظمي إلى تحسين الحركة، تصحيح انحناء العمود الفقري (الجنف)، ومنع خلع المفاصل عبر تدخلات جراحية دقيقة مثل نقل الأوتار ودمج الفقرات، مما يعزز جودة حياة المريض واستقلاليته.
الخلاصة الطبية السريعة: الأمراض العصبية العضلية مثل حثل دوشين وضمور العضلات الشوكي تسبب ضعفاً متقدماً في العضلات وتشوهات عظمية. يهدف العلاج العظمي إلى تحسين الحركة، تصحيح انحناء العمود الفقري (الجنف)، ومنع خلع المفاصل عبر تدخلات جراحية دقيقة مثل نقل الأوتار ودمج الفقرات، مما يعزز جودة حياة المريض واستقلاليته.
مقدمة عن الأمراض العصبية العضلية
تمثل إدارة وعلاج المشاكل العظمية المرتبطة بالأمراض العصبية العضلية لدى الأطفال تحدياً سريرياً معقداً يتطلب خبرة طبية متخصصة ورعاية متعددة التخصصات. تشمل هذه الأمراض مجموعة من الحالات الطبية المعقدة، من أبرزها حثل دوشين العضلي وضمور العضلات الشوكي والشلل الدماغي. تتسم هذه الحالات بضعف عضلي تدريجي ومستمر، مما يؤدي إلى اختلال التوازن العضلي، وتيبس المفاصل، وتشوهات العمود الفقري، وخلل التنسج الوركي.
ندرك تماماً حجم القلق الذي يساور الآباء والأمهات عند تشخيص طفلهم بأحد هذه الأمراض. لذلك، يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة وموثوقة حول الخيارات العلاجية والتدخلات الجراحية العظمية التي تهدف في المقام الأول إلى إطالة القدرة على المشي، الحفاظ على توازن الجلوس، منع خلع المفاصل المؤلم، وتحسين وظائف الرئة والتنفس.
بما أن هذه الأمراض تتطور مع مرور الوقت، فإن توقيت التدخل الجراحي يُعد عاملاً حاسماً في نجاح العلاج. يجب تنسيق أي تدخل طبي بعناية فائقة مع الحالة الصحية العامة للمريض، خاصة فيما يتعلق بكفاءة القلب والرئتين وكثافة المعادن في العظام. في هذا الدليل، سنغوص في التفاصيل الطبية الدقيقة بأسلوب مبسط لنضع بين أيديكم خريطة طريق واضحة للتعامل مع هذه الحالات.
فهم طبيعة العضلات والأعصاب
لفهم كيفية تأثير الأمراض العصبية العضلية على الجسم، يجب أولاً فهم العلاقة الوثيقة بين الجهاز العصبي والجهاز العضلي الهيكلي. الحركة الطبيعية لجسم الإنسان تعتمد على إشارات كهربائية تنتقل من الدماغ عبر الحبل الشوكي والأعصاب الطرفية لتصل إلى العضلات، مما يحفزها على الانقباض والانبساط.
في حالة الأمراض العصبية العضلية، يحدث خلل في هذه المنظومة. إما أن يكون الخلل في العضلة نفسها (كما في حثل دوشين العضلي حيث يغيب بروتين حيوي لبناء العضلة)، أو في الخلايا العصبية التي تغذي العضلة (كما في ضمور العضلات الشوكي حيث تتلف الخلايا العصبية الحركية في الحبل الشوكي). هذا الخلل يؤدي إلى عدم استخدام العضلات بشكل طبيعي، مما يسبب ضمورها وضعفها.
عندما تضعف العضلات، تفقد المفاصل والعمود الفقري الدعم اللازم لبقائها في وضعها التشريحي السليم. العضلات القوية تعمل كأربطة ديناميكية تحافظ على استقرار الهيكل العظمي. وبغياب هذا الدعم، تبدأ التشوهات العظمية في الظهور، مثل انحناء العمود الفقري (الجنف) أو انحراف القدم أو خلع مفصل الورك، وهي المشاكل التي يتدخل جراح العظام لعلاجها.
الأسباب وعوامل الخطر
تختلف الأسباب الجذرية للأمراض العصبية العضلية باختلاف نوع المرض، ولكن السمة المشتركة بين معظمها هي العامل الجيني والوراثي. فهم هذه الأسباب يساعد العائلات على إدراك طبيعة المرض وأهمية الاستشارة الوراثية.
أسباب حثل دوشين العضلي
حثل دوشين العضلي هو اضطراب وراثي متنحي مرتبط بالكروموسوم إكس. ينتج هذا المرض عن طفرة جينية في الجين المسؤول عن إنتاج بروتين يُسمى الديستروفين. هذا البروتين يعمل كممتص للصدمات داخل الألياف العضلية ويحافظ على سلامتها أثناء الانقباض. غياب الديستروفين يؤدي إلى تلف تدريجي في الألياف العضلية واستبدالها بنسيج ليفي ودهني، مما يفقد العضلة قدرتها على العمل ويؤدي إلى الضعف التدريجي. يصيب هذا المرض الذكور بشكل شبه حصري، بينما تكون الإناث حاملات للجين المعيب دون ظهور أعراض شديدة عليهن غالباً.
أسباب ضمور العضلات الشوكي
على الجانب الآخر، يُعد ضمور العضلات الشوكي اضطراباً وراثياً متنحياً جسدياً، مما يعني أنه يصيب الذكور والإناث على حد سواء، ويجب أن يرث الطفل نسختين من الجين المعيب (واحدة من كل أب) ليصاب بالمرض. يحدث هذا المرض بسبب طفرة في جين محدد يؤدي إلى نقص في بروتين ضروري لبقاء الخلايا العصبية الحركية في الحبل الشوكي. نتيجة لذلك، تموت هذه الخلايا العصبية، مما يؤدي إلى شلل رخو متماثل وشديد في العضلات. من المهم الإشارة إلى أن الوظائف الإدراكية والعقلية، وكذلك الإحساس، تبقى سليمة تماماً لدى مرضى ضمور العضلات الشوكي.
الأعراض والمضاعفات العظمية
تتطور الأعراض العظمية بشكل تدريجي مع تقدم المرض الأساسي. المراقبة الدقيقة لهذه الأعراض من قبل الأهل والطبيب المعالج تلعب دوراً محورياً في تحديد الوقت الأمثل للتدخل العلاجي.
| المضاعفات العظمية | حثل دوشين العضلي | ضمور العضلات الشوكي |
|---|---|---|
| العمود الفقري | جنف مرن يتطور بسرعة بعد فقدان القدرة على المشي | جنف مبكر وشديد يؤثر على التوازن والجلوس |
| مفصل الورك | نادراً ما يحدث خلع كامل | خلل تنسج شديد وخلع متكرر لمفصل الورك |
| القدم والكاحل | قدم حنفاء (انحراف للداخل وللأسفل) | تفلطح القدم أو تشوهات مرنة |
| تقلصات المفاصل | شائعة جداً في الركبة والكاحل | تحدث في المراحل المتقدمة |
فقدان القدرة على المشي وتأثيره
تعتبر مرحلة فقدان القدرة على المشي نقطة تحول حرجة في مسار الأمراض العصبية العضلية التقدمية. بمجرد أن يصبح المريض معتمداً بشكل كامل على الكرسي المتحرك، يتسارع تطور انحناء العمود الفقري (الجنف الشللي) بشكل كبير جداً. هذا الانحناء لا يؤثر فقط على المظهر الخارجي أو القدرة على الجلوس، بل يؤدي إلى تدهور مستمر في وظائف الرئة بسبب ضغط القفص الصدري على الرئتين. لذلك، غالباً ما يُطلب التثبيت الجراحي الاستباقي للعمود الفقري قبل أن تنخفض السعة الحيوية للرئتين إلى مستويات تجعل التخدير الجراحي غير آمن.
التشخيص والتقييم الطبي
التشخيص المبكر والدقيق هو حجر الزاوية في وضع خطة علاجية فعالة. في حين أن الفحوصات الجينية أصبحت المعيار الذهبي لتشخيص كل من حثل دوشين وضمور العضلات الشوكي، إلا أن هناك أدوات تشخيصية أخرى لا تزال تلعب دوراً مهماً، خاصة في تقييم الحالة العظمية والعضلية.
الفحوصات الجينية والمخبرية
يتم سحب عينة دم من الطفل لتحليل الحمض النووي والبحث عن الطفرات الجينية المسببة للمرض. كما يتم قياس مستوى إنزيم الكرياتين كيناز في الدم، والذي يكون مرتفعاً جداً في حالات حثل دوشين بسبب تحلل العضلات المستمر.
التصوير الشعاعي
تُستخدم الأشعة السينية بانتظام لمراقبة تطور انحناء العمود الفقري (الجنف) وتقييم حالة مفاصل الورك والقدمين. يتم إجراء صور الأشعة للعمود الفقري والطفل في وضعية الجلوس لتقييم مدى تأثير الجنف على توازن الحوض والعمود الفقري تحت تأثير الجاذبية.
خزعة العضلات المفتوحة
على الرغم من أن الاختبارات الجينية حلت إلى حد كبير محل خزعة العضلات للتشخيص الأولي، إلا أن الخزعة لا تزال بالغة الأهمية لتشخيص اعتلالات العضلات الخلقية والحالات غير النمطية. يتطلب إجراء خزعة العضلات تقنية جراحية دقيقة جداً لتجنب إتلاف العينة، مما قد يجعلها غير صالحة للتقييم المخبري الدقيق تحت المجهر الإلكتروني.
يتم اختيار العضلة المناسبة (غالباً في الفخذ) بحيث تكون متأثرة بالمرض ولكن لم تتحول بالكامل إلى دهون. يتم حقن التخدير الموضعي في الجلد والأنسجة تحت الجلد فقط، ويُمنع تماماً حقن المخدر مباشرة في الألياف العضلية لتجنب إحداث تغييرات اصطناعية في العينة. يتم عمل شق صغير، وتُستخدم أداة خاصة للإمساك بجزء من العضلة للحفاظ على طولها الطبيعي أثناء القص. تُستأصل العينة وتُلف فوراً في شاش مبلل بمحلول ملحي وتُنقل بسرعة إلى مختبر علم الأمراض لتجميدها الفوري وصبغها كيميائياً.
علاج حثل دوشين العضلي
يتطلب علاج حثل دوشين العضلي نهجاً شاملاً يجمع بين العلاج الدوائي والتدخلات الجراحية العظمية للحفاظ على وظائف الجسم لأطول فترة ممكنة.
الإدارة الطبية وصحة العظام
تاريخياً، كان المسار الطبيعي لمرض دوشين يتضمن فقدان القدرة على المشي بين سن 10 إلى 12 عاماً، يليه تطور جنف شديد. ومع ظهور العلاج بالكورتيكوستيرويدات (مثل البريدنيزون)، تغير هذا المسار بشكل كبير، حيث أدى إلى إطالة فترة المشي وتأخير ظهور الجنف.
ومع ذلك، فإن الاستخدام المزمن للكورتيزون يطرح مضاعفات عظمية ثانوية، أبرزها هشاشة العظام الشديدة وزيادة خطر التعرض لكسور في العظام الطويلة والفقرات. لمواجهة ذلك، يتم استخدام أدوية البايفوسفونيت بشكل دوري للتخفيف من هشاشة العظام الناتجة عن الكورتيزون وتثبيت الهيكل العظمي النامي للطفل.
علاج تشوهات الأطراف السفلية
مع تقدم ضعف العضلات، يظهر نمط متوقع من تقلصات المفاصل، يبدأ عادة في مجمع عضلات الساق الخلفية (السمانة) والشريط الحرقفي الظنبوبي. يؤدي هذا إلى تشوه القدم الحنفاء، مما يعيق بشدة قدرة المريض على وضع قدمه بشكل مسطح على الأرض للمشي.
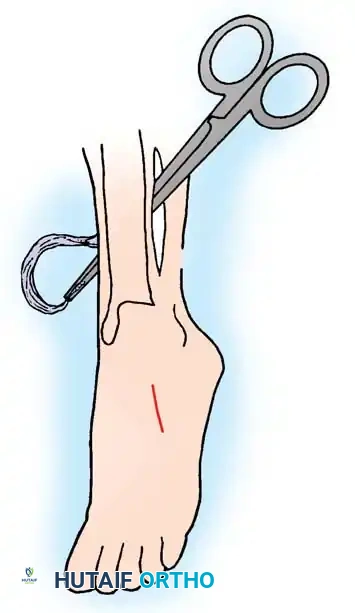
جراحة نقل وتر قصبة الساق الخلفي
لتصحيح تشوه القدم وإزالة القوة العضلية التي تسحب القدم للداخل، يُشار غالباً إلى إجراء جراحة نقل وتر قصبة الساق الخلفي إلى الأمام عبر الغشاء بين العظام.
خطوات هذه الجراحة الدقيقة تتضمن:
يتم وضع المريض على ظهره. يقوم الجراح بعمل شق طولي من الداخل فوق مكان التصاق الوتر، ويتم فصل الوتر مع الحفاظ على أقصى طول ممكن له. يُعمل شق ثانٍ في الثلث السفلي من الساق لسحب الوتر إلى الأعلى. ثم يُعمل شق ثالث فوق الحيز الأمامي للساق، ويتم إنشاء نافذة في الغشاء الفاصل بين عظام الساق لتمرير الوتر من الخلف إلى الأمام بعناية لتجنب الأوعية الدموية والأعصاب. أخيراً، يُعمل شق رابع فوق منتصف القدم من الخارج، ويتم تثبيت الوتر في العظام باستخدام برغي خاص أو خياطته تحت شد مناسب بحيث تكون القدم في وضع محايد. بعد الجراحة، توضع القدم في جبيرة قصيرة لمدة 6 أسابيع بدون تحميل وزن، تليها دعامة بلاستيكية لحماية الوتر أثناء فترة التأهيل.
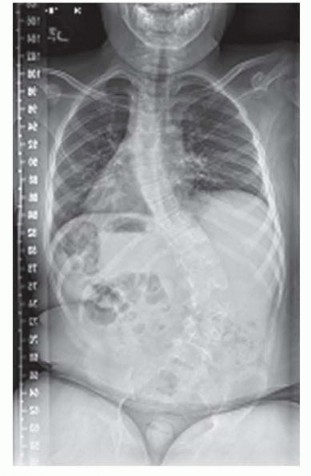
علاج تشوهات العمود الفقري في مرض دوشين
الجنف في مرض دوشين هو عادة انحناء طويل ورخو يمتد عبر العمود الفقري ويتقدم حتماً بمجرد أن يصبح المريض مقعداً. يؤدي ميلان الحوض المرتبط بالجنف إلى فقدان توازن الجلوس، ظهور تقرحات الفراش، وزيادة الضغط على الحجاب الحاجز مما يعيق التنفس.
تنبيه جراحي بالغ الأهمية: المرضى المصابون بحثل دوشين معرضون لخطر كبير للإصابة بتفاعلات تشبه فرط الحرارة الخبيث وانحلال العضلات عند تعرضهم لبعض الأدوية المرخية للعضلات أو غازات التخدير الاستنشاقية. لذلك، فإن التخدير الوريدي الكامل هو إجراء إلزامي لسلامة المريض.
دمج العمود الفقري الخلفي مع تثبيت الحوض
المعيار الذهبي لعلاج جنف دوشين هو دمج العمود الفقري الخلفي الممتد من أعلى الصدر إلى الحوض. التوقف قبل الحوض يؤدي حتماً إلى ميلان الحوض التدريجي وفشل الدعامات المعدنية.
تُستخدم تقنيات حديثة لتثبيت الحوض تعتمد على وضع مسامير خاصة داخل عظام الحوض. يتم كشف العمود الفقري وإدخال مسامير في الفقرات الصدرية والقطنية، بالإضافة إلى مسامير الحوض. يتم تشكيل قضبان معدنية لاستعادة الانحناء الطبيعي للعمود الفقري وتثبيتها في المسامير. يتم تحقيق التصحيح بعناية، ثم توضع طعوم عظمية (من عظام المريض نفسه أو من بنك العظام) على طول مسار الدمج لتحفيز العظام على الالتحام وتكوين كتلة عظمية صلبة وداعمة.
علاج ضمور العضلات الشوكي
يختلف التعامل العظمي مع ضمور العضلات الشوكي نظراً لاختلاف طبيعة المرض وشدة الضعف العضلي والارتخاء الشديد المصاحب له.
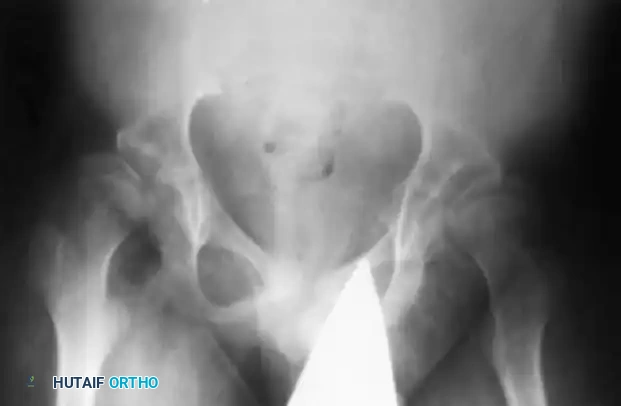
خلل التنسج الوركي الشللي
عدم استقرار مفصل الورك هو سمة مميزة للحالات الشديدة من ضمور العضلات الشوكي. الضعف الشديد في عضلات الحوض، إلى جانب عدم وجود قوى تحمل الوزن الطبيعية (بسبب عدم المشي)، يؤدي إلى فشل التطور الطبيعي لعظمة الفخذ وتجويف الحوض.
النتيجة الإشعاعية الكلاسيكية هي زيادة غير طبيعية في زاوية عنق عظمة الفخذ مع تسطح في تجويف الحوض، مما يؤدي في النهاية إلى خلع جزئي أو كامل لمفصل الورك.

إدارة وعلاج مفصل الورك
إدارة خلع الورك في مرض ضمور العضلات الشوكي تعتبر مسألة دقيقة وتتطلب تقييماً حذراً. نظراً لأن هؤلاء المرضى غير قادرين على المشي ويفتقرون إلى قوة العضلات اللازمة للحفاظ على المفصل في مكانه حتى بعد الجراحة الترميمية المعقدة، فإن معدل تكرار الخلع يكون مرتفعاً جداً.
لذلك، تُتبع الاستراتيجيات التالية:
1. المراقبة والمتابعة: في العديد من الحالات، يكون الورك المخلوع مزمناً لدى مريض ضمور العضلات الشوكي الشديد غير مؤلم ولا يتداخل مع توازن الجلوس. في مثل هذه السيناريوهات، يُعد التجاهل الحميد (المراقبة دون تدخل جراحي) هو الإجراء الأنسب والمدعوم بالأدلة الطبية.
2. إعادة البناء الجراحي: إذا كان الورك يسبب ألماً شديداً، أو إذا كان ميلان الحوض الشديد يتداخل مع القدرة على الجلوس أو استقامة العمود الفقري، فقد يُنظر في التدخل الجراحي. يتطلب هذا نهجاً شاملاً يتضمن تحرير الأنسجة الرخوة (قطع أوتار العضلات المقربة)، وقطع عظمة الفخذ لتصحيح الزاوية والدوران، وقطع عظام الحوض لتوفير تغطية أفضل لرأس عظمة الفخذ.
من الأخطاء الطبية الشائعة إجراء تحرير للأنسجة الرخوة فقط أو قطع لعظمة الفخذ بشكل معزول في حالات خلل التنسج الوركي العصبي العضلي، حيث يؤدي ذلك عالمياً تقريباً إلى الفشل. المشكلة تكمن في كلا الجزأين (الحوض والفخذ)، ويجب معالجة كلا الجانبين في وقت واحد إذا تم اتخاذ قرار الجراحة.
علاج تشوهات القدم المرتبطة
في حين أن تشوه القدم الحنفاء شائع في مرض دوشين، فإن الحالات العصبية العضلية الأخرى، مثل الشلل الدماغي أو بعض الاعتلالات العصبية الطرفية، تظهر غالباً مع تشوهات تسطح القدم الشديدة (القدم المسطحة المائلة للخارج). انهيار القوس الداخلي للقدم، مع ميلان الكعب للخارج وانحراف مقدمة القدم، يؤدي إلى ألم شديد عند ارتداء الدعامات وتقرحات في الجلد فوق العظام البارزة.
التثبيت تحت الكاحل
بالنسبة لتشوهات القدم المسطحة المرنة لدى الأطفال الصغار الذين يعانون من مشاكل عصبية عضلية، يمكن أن يكون التثبيت تحت الكاحل إجراءً فعالاً للحفاظ على المفصل. تحد هذه التقنية من الانقلاب المفرط للقدم للخارج دون الحاجة إلى دمج المفصل بالكامل.
تتضمن التقنية الجراحية إجراء شق صغير (2-3 سم) في الجزء الخارجي من القدم. يتم إبعاد الأنسجة للوصول إلى المفصل تحت الكاحل. يتم تعديل وضع القدم إلى الوضع المحايد لتصحيح الميلان. تُستخدم أدوات قياس لتحديد حجم الزرعة المناسبة التي تمنع الميلان المفرط مع السماح ببعض الحركة الطبيعية للمفصل. يتم إدخال الزرعة النهائية (غالباً سدادة معدنية أو قابلة للامتصاص). نادراً ما يتم إجراء هذه العملية بمفردها؛ بل تُدمج غالباً مع إطالة وتر أخيل عن طريق الجلد لمعالجة قصر الوتر.
التعافي وإعادة التأهيل
الرحلة لا تنتهي بانتهاء العمل الجراحي، بل تبدأ مرحلة حاسمة من التعافي وإعادة التأهيل التي تحدد مدى نجاح التدخل الطبي.
| المرحلة | الإجراءات الطبية والتأهيلية | الهدف المرجو |
|---|---|---|
| الأسابيع الأولى | استخدام الجبائر، العناية بالجروح، إدارة الألم | حماية الأنسجة المرممة ومنع المضاعفات |
| الشهر الأول إلى الثالث | استخدام الدعامات البلاستيكية، العلاج الطبيعي اللطيف | استعادة المدى الحركي ومنع تيبس المفاصل |
| ما بعد 3 أشهر | تعديل الكرسي المتحرك، تمارين التنفس، تقوية العضلات المتبقية | دمج المريض في حياته اليومية بأقصى استقلالية |
يلعب العلاج الطبيعي دوراً محورياً في الحفاظ على مرونة المفاصل ومنع التقلصات. كما أن الرعاية التنفسية بعد جراحات العمود الفقري تُعد ضرورية جداً لضمان عدم حدوث التهابات رئوية. يتم تدريب الأهل على كيفية مساعدة الطفل في تمارين التنفس واستخدام أجهزة المساعدة على السعال إذا لزم الأمر.
ختاماً
يلعب جراح العظام دوراً حيوياً في الرعاية متعددة التخصصات للمرضى الذين يعانون من اضطرابات عصبية عضلية. من خلال الفهم العميق للتاريخ الطبيعي لأمراض مثل حثل دوشين العضلي وضمور العضلات الشوكي، يمكن للجراح تحديد الوقت المناسب للتدخلات. سواء كان ذلك بإجراء دمج معقد للعمود الفقري مع الحوض للحفاظ على توازن الجلوس، أو نقل وتر للحفاظ على وضعية القدم السليمة، يظل الهدف النهائي هو تحسين جودة حياة المريض، واستقلاليته الوظيفية، وصحة القلب والرئتين. الالتزام الصارم بالبروتوكولات القائمة على الأدلة، والتقنية الجراحية الدقيقة، والإدارة الطبية الصارمة حول فترة الجراحة هي أحجار الزاوية للنجاح في التعامل مع هذه الفئة من المرضى التي تتطلب رعاية فائقة.
الأسئلة الشائعة
متى يجب إجراء جراحة الجنف لمرضى دوشين
يُفضل إجراء جراحة دمج العمود الفقري بمجرد أن يفقد الطفل القدرة على المشي ويبدأ في الاعتماد على الكرسي المتحرك، وذلك لأن الجنف يتطور بسرعة كبيرة في هذه المرحلة. من الضروري إجراء الجراحة قبل أن تتأثر وظائف الرئة بشكل كبير لتجنب مضاعفات التخدير.
هل يمكن علاج خلع الورك لمرضى ضمور العضلات الشوكي بدون جراحة
نعم، في العديد من الحالات الشديدة من ضمور العضلات الشوكي حيث لا يستطيع الطفل المشي، يكون خلع الورك غير مؤلم ولا يؤثر على الجلوس. في هذه الحالات، يُنصح بالمراقبة الطبية فقط (التجاهل الحميد) وتجنب الجراحة التي قد تحمل نسب فشل عالية دون تقديم فائدة وظيفية ملموسة.
ما هي مخاطر التخدير لمرضى حثل دوشين العضلي
مرضى دوشين معرضون لخطر تفاعلات خطيرة جداً (مثل فرط الحرارة الخبيث وانحلال العضلات) عند استخدام الغازات المخدرة الاستنشاقية أو بعض مرخيات العضلات. لذلك، يجب استخدام التخدير الوريدي الكامل لضمان سلامتهم أثناء أي إجراء جراحي.
ما هو دور الكورتيزون في علاج حثل دوشين
تساعد أدوية الكورتيكوستيرويدات (مثل البريدنيزون) في إبطاء ضعف العضلات، مما يطيل من فترة قدرة الطفل على المشي ويؤخر ظهور انحناء العمود الفقري. ومع ذلك، يجب مراقبة الآثار الجانبية مثل هشاشة العظام بشكل دقيق.
كيف تساعد عملية نقل الأوتار في تحسين المشي
في حالات تشوه القدم الحنفاء، تقوم العضلات القوية بسحب القدم للداخل وللأسفل. عملية نقل الوتر (مثل وتر قصبة الساق الخلفي) تعيد توجيه هذه القوة العضلية لتعمل على رفع القدم للأعلى، مما يسمح للطفل بوضع قدمه بشكل مسطح على الأرض وتسهيل المشي وارتداء الأحذية.
ما هي خزعة العضلات وكيف يتم إجراؤها
هي إجراء جراحي بسيط يتم فيه أخذ عينة صغيرة من نسيج العضلة لفحصها تحت المجهر. تُجرى تحت تخدير
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك