العلاج الجراحي المفتوح والترميم لالتهاب وتر أخيل المزمن: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب وتر أخيل المزمن هو حالة مؤلمة تصيب وتر الكعب، وغالباً ما تتطلب علاجاً شاملاً. عندما تفشل العلاجات التحفظية، قد يكون التدخل الجراحي المفتوح لتنظيف وترميم الوتر هو الحل الأمثل لاستعادة الحركة وتخفيف الألم بشكل دائم.
الخلاصة الطبية السريعة: التهاب وتر أخيل المزمن (Chronic Achilles Tendinopathy) هو حالة تنكسية ومؤلمة تصيب وتر الكعب، وتؤدي إلى إعاقة حركية شديدة إذا تُركت دون علاج. غالباً ما تتطلب هذه الحالة تقييماً دقيقاً وعلاجاً شاملاً. عندما تفشل العلاجات التحفظية الممتدة لعدة أشهر، يبرز التدخل الجراحي المفتوح لتنظيف وترميم الوتر كحل جذري وفعال لاستعادة الحركة، التخلص من الألم بشكل دائم، والعودة إلى ممارسة الحياة الطبيعية والرياضية.
مقدمة شاملة: لماذا نلجأ إلى الجراحة المفتوحة لعلاج التهاب وتر أخيل المزمن؟
أهلاً بكم في هذا الدليل الطبي الشامل والمرجعي، الذي يقدمه لكم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز جراحي العظام في صنعاء واليمن على الإطلاق. بخبرة تمتد لأكثر من 20 عاماً في مجال جراحة العظام، والتميز في استخدام أحدث التقنيات الطبية مثل الجراحات الميكروسكوبية، مناظير المفاصل بتقنية 4K، والمفاصل الصناعية، يقدم الدكتور هطيف هذا الدليل لإنارة الطريق أمام المرضى الذين يعانون من آلام الكاحل المستعصية.
اليوم، سنتناول حالة طبية تتسم بالتحدي ولكنها مجزية جداً عند التعامل معها بالشكل الصحيح والاحترافي: التهاب وتر أخيل المزمن. يجب أن ندرك أن هذه ليست مجرد إصابة بسيطة ناتجة عن الإفراط في الاستخدام أو إجهاد عابر؛ بل هي عملية تنكسية معقدة (Degenerative Process) تصيب ألياف الكولاجين في الوتر، وتتطلب خبرة جراحية دقيقة عندما لا تستجيب للإجراءات التحفظية.
يُعد وتر أخيل أقوى وأسمك وتر في جسم الإنسان، ويلعب دوراً حاسماً في ديناميكية الحركة، المشي، الركض، والقفز. عندما يصاب هذا الوتر بالالتهاب المزمن والتنكس، يمكن أن يؤثر ذلك بشكل كارثي على جودة حياة المريض، مما يحد من قدرته على ممارسة أبسط الأنشطة اليومية. في مركز الأستاذ الدكتور محمد هطيف في صنعاء، نؤمن إيماناً راسخاً بـ "الأمانة الطبية"؛ فنحن نقدم رعاية شاملة تبدأ بالتشخيص الدقيق، وتمر بخيارات العلاج التحفظي، ولا نلجأ للتدخل الجراحي إلا عندما يكون هو الخيار الأمثل والوحيد للشفاء.
عادةً ما نلجأ إلى التدخل الجراحي المفتوح فقط بعد فشل ما لا يقل عن ثلاثة إلى ستة أشهر من العلاج التحفظي الشامل والمنظم جيدًا (مثل العلاج الطبيعي، الموجات التصادمية، وتعديل الأحذية) في تخفيف الأعراض. لقد أظهرت الدراسات السريرية أن المرضى الذين عانوا من التهاب الوتر لفترات طويلة جداً دون تدخل، قد يواجهون تمزقاً كاملاً في الوتر. لذا، فإن اختيار التوقيت المناسب للجراحة، والتقنية الجراحية الدقيقة، هما سر النجاح، وهذا ما يميز النهج الجراحي للأستاذ الدكتور محمد هطيف.

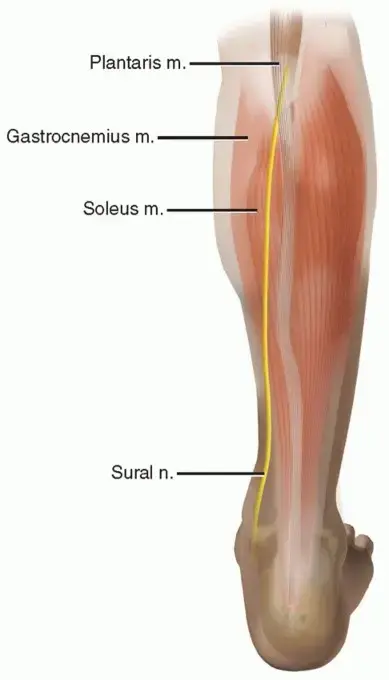
التشريح الدقيق لوتر أخيل: هندسة الحركة في جسم الإنسان
قبل أن نفكر في أي تدخل جراحي، فإن الفهم العميق للتشريح أمر لا غنى عنه لأي جراح متمرس. إنه خارطة طريقنا، وشبكة أماننا التي تضمن عدم المساس بالأنسجة السليمة. بالنسبة للمريض، فإن فهم هذه الهياكل التشريحية يساعد على تقدير دقة الجراحة وأهمية كل خطوة يقوم بها الأستاذ الدكتور محمد هطيف.
1. مجموعة عضلات الساق الخلفية (العضلة ثلاثية الرؤوس الساقية - Triceps Surae)
وتر أخيل ليس مجرد حبل مستقل، بل هو الوتر المتقارب (النهائي) لمجموعة عضلات الساق الخلفية، وهو الذي ينقل القوة الهائلة من هذه العضلات إلى القدم. يتكون من ثلاث عضلات رئيسية:
- العضلة التوأمية (Gastrocnemius): هي العضلة السطحية البارزة في بطة الساق. تتكون من رأسين قويين (إنسي ووحشي)، ينشأ كل منهما من اللقمتين المقابلتين لعظم الفخذ، أعلى مفصل الركبة. تمتد الأجزاء اللحمية تقريبًا إلى منتصف الساق، حيث تتحول أليافها إلى غشاء وتري عريض وقوي. نظراً لأنها تعبر مفصلين (الركبة والكاحل)، فإنها عرضة للشد العالي.
- العضلة النعلية (Soleus): تقع هذه العضلة عميقًا تحت العضلة التوأمية. تنشأ من الجزء الخلفي لرأس عظمة الشظية، والثلث العلوي من جسم الشظية، والخط النعلي لعظم الساق (الظنبوب). يندمج وترها مع السطح العميق لغشاء العضلة التوأمية، مكونًا وتر أخيل. تستمر ألياف العضلة النعلية في الاندماج مع السطح الأمامي لوتر أخيل على طول معظم امتداده.
- العضلة الأخمصية (Plantaris): عضلة صغيرة جداً ذات وتر طويل ورفيع، يرافق وتر أخيل، وقد يكون غائباً في بعض البشر، ولكن يمكن استخدامه أحياناً في عمليات الترميم الجراحي.
2. بنية وتر أخيل وخصائصه الميكانيكية
يبلغ طول وتر أخيل في الشخص البالغ حوالي 15 سم. ينشأ في منطقة منتصف الساق ويمتد نزولاً ليرتبط بالسطح الخلفي لعظم الكعب (العقب - Calcaneus).
من الإعجاز الرباني في هذا الوتر أن أليافه تظهر التواءً أو التفافًا حلزونيًا (Spiral Twist) بزاوية 90 درجة من الجزء العلوي إلى السفلي قبل التصاقها بالعظم. هذا الالتفاف الحلزوني يساهم بشكل كبير في مرونته وقوته، مما يسمح له بتخزين الطاقة وإطلاقها أثناء الركض، ولكنه يجعله أيضًا عرضة لقوى القص (Shear Forces) والتمزقات الدقيقة عند الإجهاد المفرط.
يُحاط الوتر بغلاف رقيق يُسمى "غمد الوتر" أو (Paratenon)، وهو غني بالأوعية الدموية ويسهل انزلاق الوتر. في حالات الالتهاب المزمن، يتليف هذا الغمد ويلتصق بالوتر مما يسبب ألماً شديداً.
3. الإمداد الدموي والشبكة العصبية: حرجة لتخطيط الشق الجراحي
هنا يبرز دور الجراح الخبير. يمتلك الأستاذ الدكتور محمد هطيف فهماً دقيقاً لهذه العلاقات لتجنب أي مضاعفات:
- منطقة نقص التروية (Watershed Area): يقع الجزء الأضعف في وتر أخيل على بُعد حوالي 2 إلى 6 سم فوق نقطة التصاقه بعظم الكعب. هذه المنطقة تعاني من ضعف طبيعي في الإمداد الدموي، مما يجعلها الموقع الأكثر شيوعاً للالتهابات المزمنة والتمزقات، وصعوبة في الالتئام الذاتي.
- العصب الربلي أو السطحي (Sural Nerve): هذا العصب الحسي البحت ينزل سطحيًا على طول الجانب الخلفي الوحشي (الخارجي) للساق، ويمر عادة خلف الكعب الوحشي، ثم يمتد على طول الجانب الخارجي للقدم. إصابة هذا العصب أثناء الجراحة تؤدي إلى خدر مزمن ومؤلم. لذلك، يقوم الأستاذ الدكتور محمد هطيف دائماً بعمل الشق الجراحي من الناحية الإنسية (الداخلية) قليلاً لتجنب هذا العصب تماماً.
ما هو التهاب وتر أخيل المزمن؟ (الباثولوجيا والأسباب)
يشمل مصطلح "التهاب وتر أخيل" مجموعة من الحالات السريرية. في الماضي، كان يُعتقد أنه مجرد "التهاب" (Inflammation)، ولكن الدراسات النسيجية الحديثة أثبتت أن الحالات المزمنة هي في الواقع "تنكس وتآكل" (Tendinosis). يحدث تحلل لألياف الكولاجين القوية، وتُستبدل بأنسجة ليفية ضعيفة وأوعية دموية دقيقة غير طبيعية (Neovascularization) ترافقها نهايات عصبية تسبب الألم المزمن.
لحالة اليوم، نركز على التهاب الجزء الرئيسي من الوتر (Non-insertional Achilles Tendinopathy)، والذي يقع عادة في منطقة نقص التروية (2 إلى 4 سم فوق الكعب).
الأسباب وعوامل الخطر
لا يحدث التهاب وتر أخيل المزمن بين ليلة وضحاها، بل هو نتيجة تراكمية لعدة عوامل:
- الإفراط في الاستخدام (Overuse): الزيادة المفاجئة في شدة أو مدة التمارين الرياضية (مثل الجري لمسافات طويلة دون تدرج).
- الميكانيكا الحيوية الخاطئة للقدم: مثل القدم المسطحة (Flat Feet) أو التقوس الشديد، مما يضع ضغطاً غير متساوٍ على الوتر.
- قصر عضلات السمانة: عدم مرونة العضلة التوأمية يزيد من الشد المستمر على الوتر.
- العمر والتنكس الطبيعي: مع التقدم في العمر، يقل الإمداد الدموي للوتر وتقل مرونته بشكل طبيعي.
- الأحذية غير المناسبة: ارتداء أحذية لا تدعم قوس القدم أو ذات كعب صلب.
- عوامل طبية ودوائية: السمنة المفرطة، مرض السكري، واستخدام بعض أنواع المضادات الحيوية (مثل الفلوروكينولونات - Ciprofloxacin) أو حقن الكورتيزون الموضعية التي تضعف الوتر.
الأعراض والعلامات التحذيرية: متى يجب زيارة الأستاذ الدكتور محمد هطيف؟
التعرف المبكر على الأعراض يسهل العلاج. يجب عليك حجز موعد في عيادة الأستاذ الدكتور محمد هطيف في صنعاء إذا كنت تعاني من:
- ألم وتيبس صباحي: ألم شديد في مؤخرة الساق أو الكعب عند اتخاذ الخطوات الأولى في الصباح، والذي قد يتحسن قليلاً مع الحركة ثم يعود مع الإجهاد.
- ألم يزداد مع النشاط: ألم حاد عند الجري، صعود السلالم، أو الوقوف على أطراف الأصابع.
- تورم وسماكة في الوتر: ظهور كتلة أو عقدة (Nodule) محسوسة ومؤلمة في منتصف الوتر (على بعد بضعة سنتيمترات من الكعب).
- ضعف في الساق: الشعور بعدم القدرة على دفع الأرض بقوة أثناء المشي.
- احمرار وحرارة موضعية: في الحالات التي يصاحبها التهاب في غمد الوتر (Paratendinitis).
التشخيص الدقيق: حجر الأساس لنجاح العلاج
يُعرف الأستاذ الدكتور محمد هطيف بدقته المتناهية في التشخيص، حيث لا يعتمد فقط على شكوى المريض، بل يتبع بروتوكولاً تشخيصياً صارماً:
- الفحص السريري: يتضمن تحسس الوتر لتحديد موقع الألم بدقة، وتقييم سماكة الوتر، واختبار مدى حركة مفصل الكاحل. كما يتم إجراء اختبار تومسون (Thompson Test) للتأكد من عدم وجود تمزق كامل في الوتر.
- الأشعة السينية (X-rays): لاستبعاد وجود نتوءات عظمية في الكعب (Haglund's deformity) أو تكلسات داخل الوتر.
- الموجات فوق الصوتية (Ultrasound): فحص ديناميكي ممتاز يوضح مدى سماكة الوتر، ووجود أي تمزقات دقيقة، وزيادة الأوعية الدموية غير الطبيعية.
- الرنين المغناطيسي (MRI): هو المعيار الذهبي (Gold Standard) الذي يعتمد عليه الأستاذ الدكتور محمد هطيف قبل اتخاذ قرار الجراحة. يوضح الرنين المغناطيسي بدقة متناهية حجم الأنسجة التالفة (التنكسية) داخل الوتر، مما يساعد في التخطيط الجراحي الدقيق (هل يحتاج المريض لتنظيف فقط أم يحتاج لنقل وتري؟).
الخيارات العلاجية: من التحفظي إلى الجراحي
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ التدرج في العلاج. لا يتم اللجوء للجراحة إلا كحل أخير ومدروس.
جدول 1: مقارنة تفصيلية بين العلاج التحفظي والعلاج الجراحي المفتوح لالتهاب وتر أخيل
| وجه المقارنة | العلاج التحفظي (اللا جراحي) | العلاج الجراحي المفتوح (مع أ.د. محمد هطيف) |
|---|---|---|
| دواعي الاستخدام | الخط الأول للعلاج لجميع المرضى، الحالات الخفيفة إلى المتوسطة. | فشل العلاج التحفظي لأكثر من 3-6 أشهر، ألم يعيق الحياة اليومية، وجود تنكس شديد بالوتر. |
| المدة الزمنية للعلاج | يتطلب التزاماً طويلاً (3 إلى 6 أشهر على الأقل). | الإجراء الجراحي يستغرق 1-2 ساعة، يليه برنامج تأهيل. |
| طرق العلاج | راحة، ثلج، أدوية مضادة للالتهاب، علاج طبيعي (تمارين اللامركزية - Eccentric)، موجات تصادمية، حقن البلازما (PRP). | شق جراحي، إزالة الأنسجة الميتة والمتليفة، خياطة الوتر، وربما نقل وتر آخر لتقويته. |
| نسبة النجاح | 60% إلى 75% في الحالات المبكرة. | تتجاوز 90% في التخلص من الألم المزمن واستعادة الوظيفة بالكامل. |
| المخاطر والمضاعفات | احتمالية عودة الألم، تطور الحالة إلى تمزق كامل إذا لم تستجب للعلاج. | مخاطر جراحية عامة (نادرة جداً مع جراح خبير)، التهاب الجرح، خدر مؤقت. |
| النتيجة النهائية | تخفيف الألم وتحسين الوظيفة تدريجياً. | حل جذري وإزالة المسبب الأساسي (الأنسجة التنكسية) بشكل نهائي. |
العلاج الجراحي المفتوح والترميم: متى وكيف؟
عندما يستمر الألم المعيق للحياة رغم كل المحاولات التحفظية، يصبح التنظيف الجراحي المفتوح (Open Surgical Debridement) وترميم الوتر هو حجر الزاوية والحل الأمثل.
دواعي التدخل الجراحي القاطع
- ألم مستمر لأكثر من 6 أشهر لا يستجيب للعلاج الطبيعي.
- تضخم كبير ومؤلم في الوتر يمنع ارتداء الأحذية العادية.
- ظهور علامات تنكس شديد (تآكل) في الرنين المغناطيسي يهدد بتمزق الوتر كلياً.
التحضير قبل الجراحة في مركز الأستاذ الدكتور محمد هطيف
يتم إجراء فحوصات دم شاملة، وتقييم لحالة القلب، ومناقشة تفصيلية مع المريض حول توقعات ما بعد الجراحة وبرنامج التأهيل. يتميز الدكتور هطيف بالشفافية التامة والأمانة الطبية في شرح كل خطوة للمريض.
الخطوات التفصيلية لعملية التنظيف الجراحي المفتوح وترميم وتر أخيل
تُجرى هذه العملية بدقة متناهية. دعونا نأخذكم في جولة داخل غرفة العمليات مع الأستاذ الدكتور محمد هطيف لتروا كيف يتم هذا الإجراء المعقد:
1. التخدير والوضعية
تُجرى العملية عادة تحت التخدير النصفي (الشوكي) أو العام. يتم وضع المريض في وضعية الانبطاح (على البطن - Prone Position) مع استخدام عاصبة هوائية (Tourniquet) على الفخذ لتقليل النزيف وضمان رؤية جراحية واضحة تماماً.
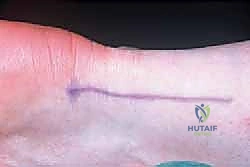
2. الشق الجراحي الاستراتيجي
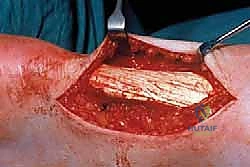
يقوم الدكتور هطيف بعمل شق طولي يبلغ طوله حوالي 5 إلى 10 سم. السر هنا يكمن في موقع الشق؛ يتم إجراؤه على الجانب الإنسي (الداخلي) من خط الوسط لوتر أخيل. هذا التكتيك الجراحي المتقدم يضمن الابتعاد التام عن "العصب السطحي - Sural Nerve" الذي يقع في الجهة الخارجية، مما يمنع حدوث أي مضاعفات عصبية للمريض.
3. فتح غمد الوتر (Paratenon)
يتم شق الأنسجة تحت الجلد بحذر للوصول إلى غمد الوتر (Paratenon). يتم فتح هذا الغمد طولياً. في حالات الالتهاب المزمن، يكون هذا الغمد سميكاً وملتصقاً بالوتر. يتم تحرير الوتر بالكامل من هذه الالتصاقات. يحافظ الدكتور هطيف بعناية فائقة على هذا الغمد لأنه ضروري جداً لإعادة تغطية الوتر في نهاية العملية وتوفير التروية الدموية اللازمة للشفاء.
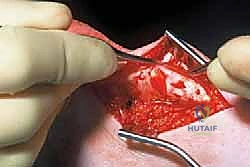
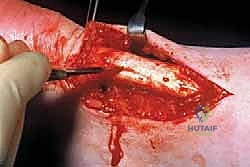
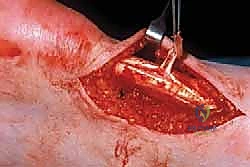
4. استئصال الأنسجة التالفة (Debridement)
هذه هي المرحلة الأهم. يتم إجراء شق طولي في منتصف وتر أخيل نفسه لفتحه مثل الكتاب. هنا تتجلى خبرة الجراح في التمييز بين الأنسجة السليمة والأنسجة المتنكسة. الأنسجة المريضة تبدو رمادية، باهتة، هشة، وتفتقر إلى اللمعان الطبيعي للكولاجين السليم.
يقوم الأستاذ الدكتور محمد هطيف باستئصال (قص) جميع هذه الأنسجة الميتة والمتليفة بدقة ميكروسكوبية، وإزالة التكلسات إن وجدت. هذا الإجراء يحفز استجابة الشفاء الطبيعية للجسم عن طريق إحداث نزيف دقيق في الوتر يجلب خلايا جذعية وعوامل نمو جديدة.
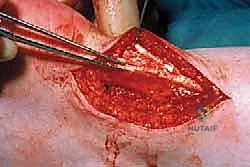
5. خيارات الترميم والنقل الوتري (Reconstruction & Transfer)
يعتمد الإجراء التالي على كمية الأنسجة التي تم استئصالها:
* إذا كان الاستئصال أقل من 50% من سماكة الوتر: يقوم الدكتور هطيف بخياطة الوتر طولياً باستخدام خيوط جراحية قوية جداً لتقويته وإعادة تشكيله (Tubularization).
* إذا كان التنكس شديداً وتم استئصال أكثر من 50% من الوتر: هنا يصبح الوتر المتبقي ضعيفاً جداً ومعرضاً للقطع. في هذه الحالات المعقدة، يُجري الدكتور هطيف إجراءً متقدماً يُسمى نقل وتر العضلة المثنية الطويلة لإصبع القدم الكبير (FHL Transfer). يتم أخذ هذا الوتر المجاور والقوي وربطه بعظم الكعب ووتر أخيل لتعزيز القوة الحركية، دون أن يؤثر ذلك بشكل ملحوظ على وظيفة إصبع القدم.
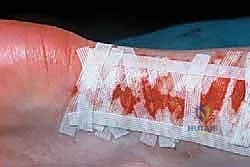
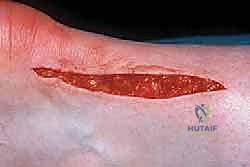
6. الإغلاق الدقيق والعناية بالجرح
بعد التأكد من قوة الوتر المرمم، يتم إغلاق غمد الوتر (Paratenon) بعناية فوق وتر أخيل لمنع التصاقه بالجلد. ثم يتم خياطة الجلد بغرز تجميلية دقيقة. يتم وضع القدم في جبيرة أو حذاء طبي مخصص بحيث يكون الكاحل في وضعية الانثناء الأخمصي (القدم متجهة للأسفل - Equinus) لتخفيف الشد عن الوتر المرمم.
التكنولوجيا الحديثة في غرفة العمليات مع الأستاذ الدكتور محمد هطيف
بصفته أستاذاً جامعياً وباحثاً مستمراً في مجال جراحة العظام، يحرص الأستاذ الدكتور محمد هطيف على جلب أحدث التقنيات العالمية إلى صنعاء. على الرغم من أن هذه الجراحة "مفتوحة"، إلا أن استخدام أدوات الجراحة الميكروسكوبية (Microsurgical Instruments) الدقيقة يسمح بالتعامل اللطيف مع الأنسجة (Atraumatic Tissue Handling).
علاوة على ذلك، تُستخدم خيوط جراحية متطورة تذوب ببطء وتوفر دعماً ميكانيكياً فائقاً للوتر خلال أشهر التعافي الأولى. في بعض الحالات، يمكن دمج العملية مع تطبيقات الطب التجديدي مثل وضع غشاء غني بالصفائح الدموية لتسريع التئام الأنسجة.
بروتوكول إعادة التأهيل والعلاج الطبيعي: طريقك نحو التعافي الكامل
الجراحة الناجحة هي فقط نصف المعركة؛ النصف الآخر يعتمد كلياً على التزام المريض ببرنامج إعادة التأهيل. صمم الأستاذ الدكتور محمد هطيف بروتوكولاً تأهيلياً صارماً يضمن أفضل النتائج:
جدول 2: الجدول الزمني المتوقع للتعافي والعودة للأنشطة
| المرحلة الزمنية | الأهداف الرئيسية | الإجراءات والمسموحات |
|---|---|---|
| المرحلة الأولى (0 - 2 أسبوع) | حماية الجرح، تقليل التورم والألم. | القدم في جبيرة أو حذاء طبي (CAM boot) بوضعية النزول (Equinus). ممنوع تحميل الوزن نهائياً. استخدام العكازات. رفع القدم باستمرار. |
| المرحلة الثانية (2 - 6 أسابيع) | بدء الحركة التدريجية، منع تيبس المفصل. | إزالة الغرز السطحية. تعديل الحذاء الطبي تدريجياً للوصول للوضع المحايد (90 درجة). تحميل وزن جزئي باستخدام العكازات. بدء |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك