قطع عظم الظنبوب العالي: إعادة محاذاة الركبة لتخفيف دائم لآلامها مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
قطع عظم الظنبوب العالي هو إجراء جراحي يعيد محاذاة الساق لتخفيف الضغط عن الجزء المتضرر من مفصل الركبة، مما يوفر راحة دائمة من الألم. يشمل العلاج تصحيح انحراف الساق لتحسين الوظيفة وتقليل تطور خشونة المفصل.
الخلاصة الطبية السريعة: قطع عظم الظنبوب العالي هو إجراء جراحي يعيد محاذاة الساق لتخفيف الضغط عن الجزء المتضرر من مفصل الركبة، مما يوفر راحة دائمة من الألم. يشمل العلاج تصحيح انحراف الساق لتحسين الوظيفة وتقليل تطور خشونة المفصل.
مقدمة
يعد ألم الركبة الناجم عن خشونة المفصل، خاصة في الجزء الإنسي (الداخلي) من الركبة، تحديًا صحيًا شائعًا يؤثر على جودة حياة الكثيرين. في هذه الحالات، عندما لا تنجح العلاجات التحفظية في توفير الراحة الكافية، يبرز "قطع عظم الظنبوب العالي" (High Tibial Osteotomy - HTO) كحل جراحي فعال ومتقدم. تهدف هذه الجراحة إلى إعادة محاذاة الساق، وتحويل وزن الجسم من الجزء المتضرر إلى الجزء السليم من مفصل الركبة، مما يقلل الألم ويحسن الوظيفة ويؤخر الحاجة إلى استبدال المفصل بالكامل.
في صنعاء واليمن، يعتبر الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والمفاصل، أحد الرواد في هذا المجال، بخبرته الواسعة في إجراء جراحات قطع عظم الظنبوب العالي باستخدام أحدث التقنيات. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومخصصة لكل مريض، بدءًا من التشخيص الدقيق وصولاً إلى التعافي الكامل، لضمان أفضل النتائج الممكنة وتخفيف دائم لآلام الركبة.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بقطع عظم الظنبوب العالي، بدءًا من تعريفه وتشريحه، مرورًا بأسباب خشونة الركبة وأعراضها، وصولًا إلى تفاصيل الإجراء الجراحي، الرعاية بعد الجراحة، والنتائج المتوقعة.
ما هو قطع عظم الظنبوب العالي
قطع عظم الظنبوب العالي (HTO) هو عملية جراحية لإعادة محاذاة الساق، وقد تطورت خصيصًا لعلاج خشونة مفصل الركبة في الجزء الإنسي (الداخلي). أحد العوامل الرئيسية المسببة لخشونة الركبة هو الضغط الميكانيكي المفرط على منطقة معينة بسبب انحراف الساق (التقوس). هذا الضغط المفرط يؤدي إلى تدهور الغضروف المفصلي مع التقدم في العمر.
الهدف الأساسي من HTO هو تصحيح هذا الانحراف في محاذاة الطرف السفلي، مما يؤدي إلى نقل حمل الوزن من الجزء الإنسي المتضرر إلى الجزء الوحشي (الخارجي) السليم نسبيًا. يوفر تصحيح محاذاة الركبة المناسبة استقرارًا للركبة المصابة، ويقلل الالتهاب في الغشاء الزليلي (التهاب الغشاء المفصلي)، ويوقف تدهور الغضروف.
تشمل دواعي إجراء HTO خشونة الركبة في الجزء الإنسي، سواء كانت مصحوبة بعدم استقرار أم لا، وكذلك حالات النخر العظمي في الركبة.
التشريح والتركيب العظمي للركبة
لفهم عملية قطع عظم الظنبوب العالي، من المهم فهم بعض المعالم التشريحية الرئيسية في الجزء العلوي من عظم الظنبوب (قصبة الساق). هذه المعالم حيوية لتحقيق نتائج ناجحة وتجنب المضاعفات.
المعالم التشريحية الهامة
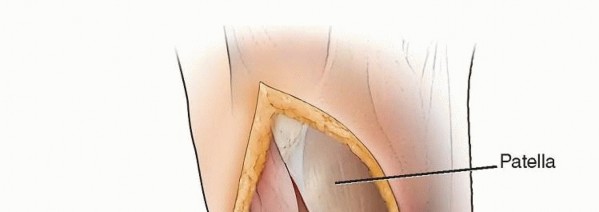
- الحدبة الظنبوبية (Tibial Tuberosity): هي الجزء الأكثر بروزًا في مقدمة الجزء العلوي من عظم الظنبوب. يجب أن يتم القطع العظمي عند مستوى أعلى قليلًا من هذه الحدبة.
- حديبة جيردي (Gerdy Tubercle): تقع على بعد 2 إلى 3 سم جانبيًا (إلى الخارج) من الحدبة الظنبوبية، وهي مكان ارتباط الحزمة الحرقفية الظنبوبية. تعد حديبة جيردي مكانًا مناسبًا لوضع أجهزة التثبيت بسبب سمك العظم القشري فيها.
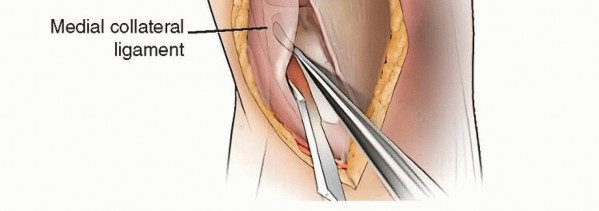
- الجانب الإنسي للظنبوب (Medial Aspect of Proximal Tibia): توجد هنا نقاط ارتباط أوتار القدم الإوزية (عضلات الرشيق وشبه الوترية) المغطاة باللفافة. في الجزء الخلفي الإنسي، يرتبط الرباط الجانبي الإنسي السطحي. في بعض حالات تيبس الأنسجة الرخوة الإنسية، قد تحتاج هذه الأنسجة إلى الرفع تحت السمحاق.
- الجانب الأمامي للظنبوب والشظية (Anterior Aspect of Proximal Tibia and Fibula): هو منشأ عضلات الظنبوبية الأمامية، الباسطة الطويلة للأصابع، والشظوية الطويلة.
- العصب الشظوي المشترك (Common Peroneal Nerve): يمر هذا العصب على الجانب الوحشي (الخارجي) من عنق عظم الشظية. عند إجراء عمليات قطع عظم الشظية أو تقسيم الرباط الظنبوبي الشظوي القريب في عمليات قطع العظم الإسفيني المغلق، يجب الانتباه الشديد لتجنب إصابة العصب.
- الهياكل الوعائية العصبية الخلفية (Posterior Neurovascular Structures): تشمل الشريان والوريد المأبضي والعصب الظنبوبي. يجب حماية هذه الهياكل أثناء قطع الجزء الخلفي من عظم الظنبوب.
- المقطع العرضي للظنبوب (Cross-section of Proximal Tibia): له شكل مثلث. في عمليات قطع عظم الظنبوب العالي بالوتد المفتوح (OW-HTO)، يجب فتح الجزء الخلفي من موقع القطع العظمي أكثر من الجزء الأمامي لتجنب زيادة غير مرغوبة في ميل الظنبوب الخلفي.
الأسباب وعوامل الخطر لخشونة الركبة
خشونة مفصل الركبة (Osteoarthritis - OA) هي اضطراب مفصلي شائع لدى كبار السن يؤدي إلى تدهور تدريجي في وظيفة مفصل الركبة. تتطور خشونة الركبة وتتقدم بسبب مجموعة من عوامل الخطر، والتي يمكن أن تزيد من احتمالية حدوثها وشدتها.
عوامل خطر خشونة الركبة
- الوراثة: قد يكون هناك استعداد وراثي للإصابة بخشونة الركبة.
- الوزن الزائد والسمنة: يؤدي الوزن الزائد إلى زيادة الضغط الميكانيكي على مفصل الركبة، مما يسرع من تآكل الغضروف.
- العمر: تزداد احتمالية الإصابة بخشونة الركبة مع التقدم في العمر، حيث يتدهور الغضروف بشكل طبيعي بمرور الوقت.
- الجنس: النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد انقطاع الطمث.
- إصابات الإجهاد المتكرر: الأنشطة التي تتضمن إجهادًا متكررًا للركبة، مثل بعض المهن أو الرياضات عالية التأثير، يمكن أن تساهم في تدهور الغضروف.
- الإصابات السابقة: إصابات الركبة السابقة مثل الكسور أو تمزقات الغضروف المفصلي (الغضروف الهلالي) تزيد بشكل كبير من خطر الإصابة بخشونة الركبة لاحقًا.
دور انحراف الساق في خشونة الركبة
على الرغم من أن أسباب خشونة الركبة متعددة العوامل، إلا أن خشونة الجزء الإنسي من الركبة غالبًا ما تكون مرتبطة بـ "انحراف الساق" (Varus Deformity)، حيث يمر المحور الميكانيكي للساق عبر الجانب الإنسي البعيد عن مفصل الركبة. هذا يؤدي إلى تحميل إجهاد ميكانيكي مفرط على الغضروف الإنسي، والذي يعتبر أحد العوامل المسببة الرئيسية.
تطور المرض (التاريخ الطبيعي)
بمجرد أن يتأثر مفصل الركبة بالخشونة، يتقدم المرض مع مرور الوقت. تحدث تغيرات عظمية مثل تصلب العظم تحت الغضروف وتكوين النتوءات العظمية (Osteophytes)، والتي تصبح واضحة في الأشعة السينية. يستمر تدهور الغضروف، مما يؤدي إلى تضييق أو اختفاء المسافة المفصلية.
- حدود الحركة: تتحدد نطاق حركة الركبة تدريجيًا، وقد يظهر انثناء دائم أو تقييد في حركة الركبة.
- عدم الاستقرار: مع تقدم المرض وفقدان الغضروف المفصلي، يمكن أن يحدث عدم استقرار في الركبة، يُعرف باسم "الدفع الجانبي" (Lateral Thrust)، مما يعزز المزيد من تدهور الغضروف ويزيد من انحراف الساق.
- توسع المرض: قد تتسبب النتوءات العظمية المتكونة حول الشق بين اللقمتين في نقص الرباط الصليبي الأمامي (ACL)، ويتوسع المرض ليشمل الجزء الوحشي والجزء الرضفي الفخذي من الركبة.
- الإعاقة: في المراحل المتقدمة، يتلف مفصل الركبة وتتأثر وظيفته بشكل كبير بسبب الألم الشديد ومحدودية نطاق الحركة.
ومع ذلك، يمكن لبعض التدابير أن تعدل المسار السريري للمرض، مثل تمارين تقوية العضلة الرباعية وتقليل وزن الجسم. هذه الإجراءات قد تساهم في استقرار مفصل الركبة وتقليل الحمل الزائد على الجزء المتدهور من الغضروف، مما يوفر تخفيفًا جيدًا للألم.
الأعراض الشائعة لخشونة الركبة
يعتمد تشخيص خشونة الركبة على الأعراض التي يبلغ عنها المريض، بالإضافة إلى الفحص البدني والإشعاعي. من المهم جدًا أن يصف المريض أعراضه بدقة للطبيب لتحديد التشخيص الصحيح وخطة العلاج المناسبة.
أعراض ألم الركبة
ألم الركبة هو العلامة السريرية الحاسمة لخشونة الركبة. يصف المرضى عادةً أنهم يعانون من ألم حول مفصل الركبة عند الوقوف من وضع الجلوس وبدء المشي. هذا النوع من الألم، الذي يُطلق عليه "ألم البدء" (Starting Pain)، يعتبر خاصًا جدًا بخشونة الركبة.
- الألم عند النشاط: يتفاقم الألم أيضًا مع الأنشطة البدنية مثل صعود أو نزول السلالم.
- ألم ليلي وتيبس صباحي: يشكو بعض المرضى من الألم ليلًا وتيبس في الصباح.
- وصف الألم: من الضروري سؤال المرضى عن بداية الألم، مدته وتكراره، والأنشطة البدنية التي تزيد الألم، للمساعدة في التشخيص التفريقي.
الفحص البدني
يبدأ الفحص السريري للركبة بتاريخ مفصل للأعراض؛ التاريخ المرضي السابق، بما في ذلك أي صدمات سابقة مثل الكسور أو تمزق الغضروف الهلالي؛ الأمراض الطبية، بما في ذلك السكري أو ارتفاع ضغط الدم؛ والتاريخ المهني.
يجب أن يغطي الفحص البدني الوضعية، نمط المشي، الطرف المصاب، المفاصل على جانبي الركبة، العمود الفقري، وبشكل خاص مفصل الورك، الذي يمكن أن يسبب أيضًا ألمًا في الركبة.
- الملاحظة: تظهر الملاحظة وجود انحراف واضح في الركبة (تقوس الساق)، مشية مؤلمة (Antalgic Gait)، و"دفع جانبي" (Lateral Thrust) في المرحلة المبكرة من المشي، بالإضافة إلى وجود انصباب مفصلي (تجمع السوائل) وضمور في العضلات الرباعية.
- الجس: يشير الجس إلى الموقع الدقيق للألم حول المفاصل الظنبوبية الفخذية والرضفية الفخذية. يمكن تحديد مناطق الألم بسهولة عن طريق مطالبة المرضى بالإشارة إلى المواقع المؤلمة بإصبع واحد.
- انصباب المفصل: عند وجود انصباب مفصلي، يتم ملاحظة "رضفة قابلة للتحسس" (Ballotable Patella).
- الاحتكاك (Crepitation): يُعرف الاحتكاك بأنه صوت طقطقة أو طحن، ويتم تحديده عندما يشعر المريض بخشونة الركبة بإحساس في المفصل أثناء الفحص البدني.
- اختبارات الإجهاد: غالبًا ما يثار الألم في المسافة المفصلية الإنسية عن طريق مناورات الضغط الوحشي (Valgus-stressed maneuvers) لأن التهاب الغشاء الزليلي وتكوين النتوءات العظمية يكونان أكثر وضوحًا في خشونة الركبة بالجزء الإنسي.

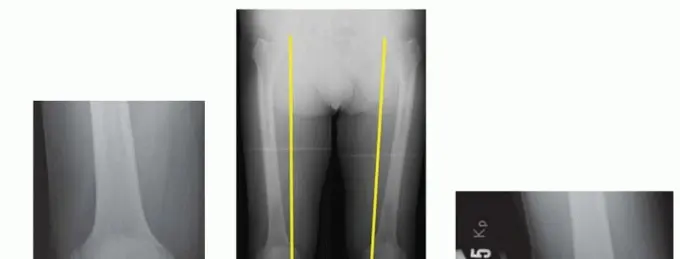
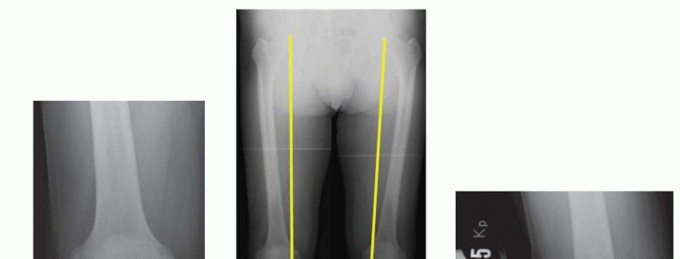
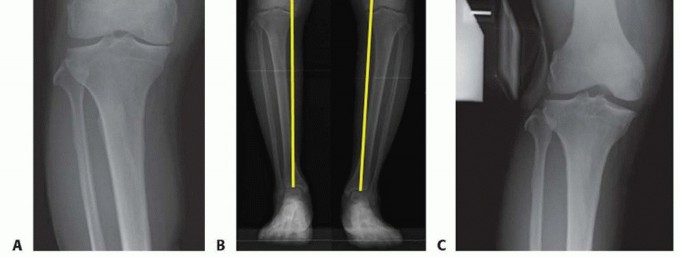
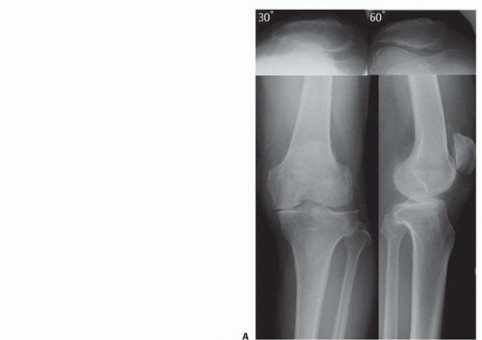
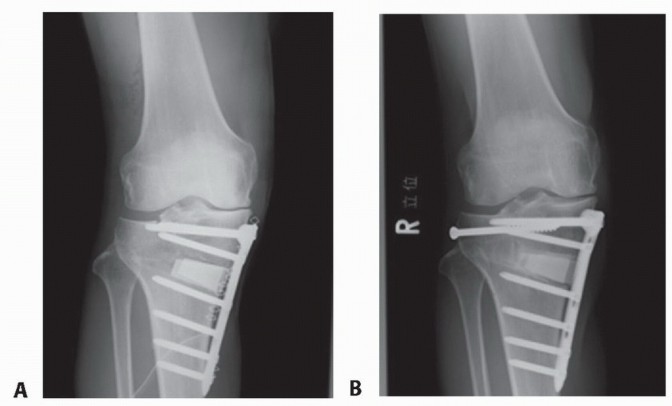
صورة 1: أشعة سينية قبل العملية. أ. أشعة سينية أمامية خلفية للركبة اليمنى تظهر تضييقًا كبيرًا في المسافة المفصلية الإنسية مع تكوّن نتوءات عظمية.

صورة 2: أشعة سينية قبل العملية. ب. منظر المحور الميكانيكي للأطراف السفلية يظهر انحرافًا (تقوسًا) ثنائيًا في الطرف السفلي.
التشخيص والفحوصات الإضافية
للتأكيد على تشخيص خشونة الركبة وتحديد مدى تقدمها، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة شاملة من الفحوصات الإشعاعية والتشخيصية الأخرى. هذه الفحوصات ضرورية لوضع خطة علاج دقيقة ومخصصة لكل مريض.
الفحوصات الإشعاعية الروتينية
تتكون الفحوصات الإشعاعية الروتينية لخشونة الركبة من:
- الأشعة السينية الأمامية الخلفية (AP) والجانبية (Lateral) في وضع الوقوف (تحمل الوزن): توفر الأشعة السينية الأمامية الخلفية في وضع الوقوف تقييمًا أكثر دقة لمحاذاة الركبة وعرض المسافة المفصلية مقارنة بتلك المأخوذة في وضع الاستلقاء (الصورة 1 أ). تعرض الصورة الجانبية حالة آلية الباسطة، بما في ذلك ارتفاع الرضفة (Patella Alta أو Baja)، وأوتار العضلة الرباعية والرضفة، والميل الخلفي للظنبوب، والطرف البعيد لعظم الفخذ، والطرف القريب لعظم الظنبوب.
- الأشعة السينية المحورية المماسية (Tangential Axial Views - Merchant View): يمكن من خلالها تقييم التغيرات المورفولوجية لمفصل الرضفة الفخذية.
- منظر النفق (Tunnel View): يظهر النتوءات العظمية المتكونة على الجانب الخلفي من الشق بين اللقمتين.
- المنظر الخلفي الأمامي (PA) بـ 45 درجة انثناء وتحمل الوزن: يكشف عن عرض المسافة المفصلية للجزء الخلفي من المفصل الفخذي الظنبوبي. يمكن الكشف عن التغيرات التنكسية المبكرة للغضروف المفصلي بهذا المنظر.
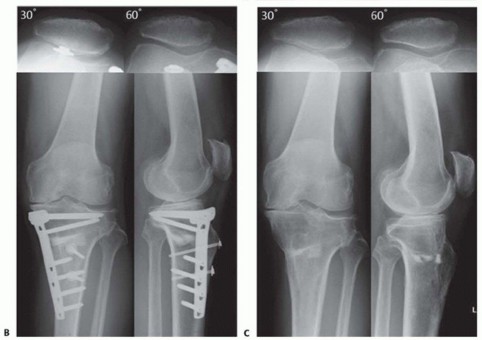
- الأشعة السينية الطويلة للطرف السفلي (Mechanical Axis View): توفر هذه الأشعة محاذاة دقيقة للطرف السفلي بالكامل. تُستخدم هذه الرؤية بشكل شائع في التخطيط قبل الجراحة لـ HTO (الصورة 1 ب).
- أشعة الإجهاد (Varus or Valgus Stress Views): تساعد في تصور استقرار التراخي الإنسي والوحشي في خشونة الركبة الإنسية والتأكد من أن الجزء الوحشي سليم تقريبًا (الصورة 1 ج).
التصوير بالرنين المغناطيسي (MRI)
يوفر التصوير بالرنين المغناطيسي تقييمًا متعدد المستويات لباثولوجيا الهيكل الكامل لمفصل الركبة، بما في ذلك الغضروف، الغشاء الزليلي، الأربطة، الغضاريف الهلالية، ونخاع العظم.
في حالات خشونة الركبة في الجزء الإنسي، يمكن للرنين المغناطيسي أن يصور بشكل مرضٍ التغيرات المورفولوجية للغضروف المفصلي بدءًا من السطح غير المنتظم مع تقدم المرض، وتضخم الغشاء الزليلي، والعظم تحت الغضروفي السميك، والعملية التنكسية للغضروف الهلالي الإنسي، وحالة الرباط الصليبي الأمامي والرباط الجانبي الإنسي، ووذمة نخاع العظم التي تشير إلى الحمل الزائد على السطح المفصلي.
دراسات تشخيصية أخرى
تشمل أدوات التصوير التشخيصية الأخرى التصوير الومضاني للعظام (Bone Scintigraphy) والتصوير المقطعي بالإصدار البوزيتروني (PET Scan) باستخدام الفلوروديوكسي جلوكوز أو فلوريد الصوديوم-18F.
التشخيص التفريقي
من المهم جدًا لـ الأستاذ الدكتور محمد هطيف أن يميز خشونة الركبة عن الحالات الأخرى التي قد تسبب أعراضًا مشابهة. يضمن التشخيص التفريقي الدقيق اختيار العلاج الأنسب والأكثر فعالية للمريض. تشمل الحالات التي يجب تمييز خشونة الركبة عنها ما يلي:
- النخر العظمي في اللقمة الفخذية: يحدث هذا عندما يموت جزء من العظم بسبب نقص إمداد الدم، مما يسبب ألمًا في الركبة قد يشبه ألم الخشونة.
- النخر العظمي في هضبة الظنبوب: حالة مشابهة للنخر العظمي الفخذي، ولكنها تؤثر على الجزء العلوي من عظم الساق.
- مفصل شاركو (Charcot Joint): حالة نادرة تتسبب في تدمير المفصل بسبب تلف الأعصاب، مما يؤدي إلى فقدان الإحساس في المفصل.
- التهاب المفاصل المفاجئ مجهول السبب: حالة تتميز بالتهاب مفصلي حاد دون سبب واضح.
- التهاب المفاصل الروماتويدي في سن الشيخوخة: نوع من التهاب المفاصل الالتهابي الذي يمكن أن يؤثر على الركبة، ولكنه يختلف عن الخشونة في طبيعة الالتهاب وتأثيره على الأنسجة.
- التهاب المفاصل الناجم عن الكريستالات (النقرس الكاذب): يحدث بسبب ترسب بلورات معينة في المفصل، مما يسبب نوبات ألم حادة والتهاب.
- التهاب المفاصل القيحي: عدوى بكتيرية في المفصل تسبب ألمًا شديدًا وتورمًا وحمى.
خيارات العلاج لخشونة الركبة
يقدم الأستاذ الدكتور محمد هطيف خطة علاجية متكاملة لخشونة الركبة، تبدأ دائمًا بالخيارات غير الجراحية وتتطور إلى التدخل الجراحي عند الضرورة، مع التركيز على تحقيق أفضل النتائج لكل مريض.
العلاج غير الجراحي
يوصى باتباع مزيج من العلاجات الدوائية وغير الدوائية في الممارسة السريرية لإدارة خشونة مفصل الورك والركبة.
- تعديلات نمط الحياة: يجب توجيه المرضى حول الغرض من العلاج وأهمية تغييرات نمط الحياة، وتنظيم الأنشطة، وتقليل الوزن، والحاجة إلى استخدام وسائل المساعدة على المشي لتقليل الحمل الزائد على المفصل.
- الدعامات والأحذية: يمكن أن تقلل دعامة الركبة الألم في خشونة الركبة المصحوبة بعدم استقرار خفيف أو معتدل. توفر النعال الداخلية ذات الوتد الجانبي راحة من الأعراض لبعض المرضى الذين يعانون من خشونة الركبة في الجزء الإنسي.
-
العلاجات الدوائية:
- الباراسيتامول (Acetaminophen): يستخدم عادة كمسكن للألم.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): يوصى باستخدامها بأقل جرعة فعالة لمنع زيادة مخاطر الجهاز الهضمي.
- مثبطات COX-2 الانتقائية: يجب استخدامها بحذر لدى المرضى الذين يعانون من عوامل خطر قلبية وعائية.
- الجلوكوزامين أو الكوندرويتين (Glucosamine or Chondroitin): قد توفر مسكنات الألم الأفيونية الضعيفة والمخدرة فوائد عرضية للمرضى الذين يعانون من خشونة الركبة.
- الحقن داخل المفصل: يمكن استخدام حقن الكورتيكوستيرويدات أو الهيالورونات داخل المفصل في علاج خشونة الركبة.
العلاج الجراحي
عندما تفشل العلاجات غير الجراحية في توفير راحة كافية من الألم وتحسين الوظيفة، يصبح التدخل الجراحي ضروريًا. يعتبر الأستاذ الدكتور محمد هطيف مرجعًا في هذا النوع من الجراحات، ويقدم خيارات جراحية متقدمة ومخصصة.
دواعي الاستعمال لقطع عظم الظنبوب العالي
الداعي الرئيسي لإجراء HTO هو خشونة الركبة في الجزء الإنسي التي لا تستجيب بشكل كافٍ للعلاج غير الدوائي والدوائي.
- المرضى المؤهلون: المرضى الذين يعانون من خشونة الركبة مع "دفع جانبي" (Lateral Thrust) هم مرشحون محتملون لـ HTO. المرضى الذين يعانون من نخر عظمي في الركبة هم أيضًا مرشحون جيدون لـ HTO.
- العمر والوزن: المرضى المثاليون هم صغار السن نسبيًا (أقل من 55 عامًا). ومع ذلك، لم يتم دائمًا تحديد معدل فشل أعلى لدى المرضى الذين يعانون من السمنة المفرطة أو كبار السن الذين تزيد أعمارهم عن 65 عامًا. العمر المتقدم والوزن الزائد ليسا موانع مطلقة لـ HTO.
- درجة الانحراف: خشونة الركبة في الجزء الإنسي مع انحراف زاوي فارسي تشريحي أقل من 15 درجة وتشوه انثناء ثابت أقل من 15 درجة هي مؤشر لـ OW-HTO. في الحالات الأخرى، يجب اعتبار CW-HTO خيارًا جراحيًا.
- سلامة الرباط الصليبي الأمامي (ACL): لأداء HTO، يجب أن يكون الرباط الصليبي الأمامي سليمًا وظيفيًا وليس غير كافٍ. يمكن لـ CW-HTO أن يقلل من الميل الخلفي للظنبوب ويجب اختياره لخشونة الركبة التي تعاني من نقص في الرباط الصليبي الأمامي.
- موانع الاستعمال: التهاب المفاصل الالتهابي في الركبة أو خشونة الركبة التي تشمل كلًا من الجزء الإنسي والوحشي ليست مؤشرًا لـ HTO.
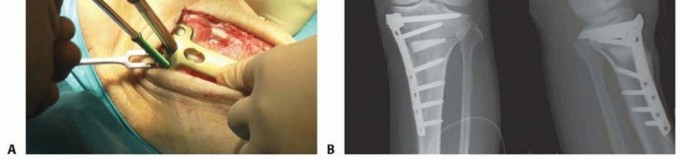
التخطيط قبل الجراحة
في بداية التخطيط قبل الجراحة، من الأهمية بمكان التأكد من الحفاظ على عرض المسافة المفصلية الجانبية في الأشعة السينية الأمامية الخلفية للركبة تحت إجهاد وحشي، لأن الجزء الرئيسي الذي سيحمل الوزن بعد العملية سيصبح الجزء الوحشي.
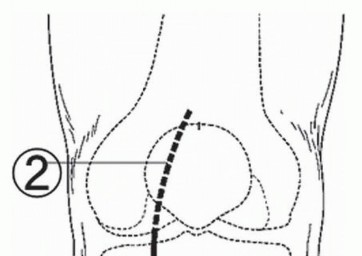
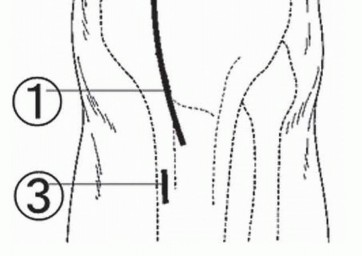
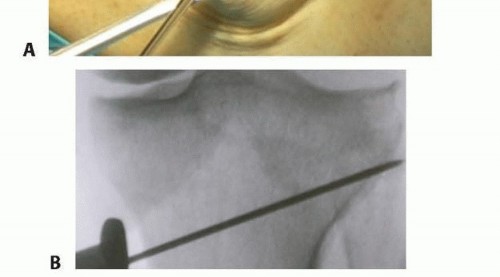
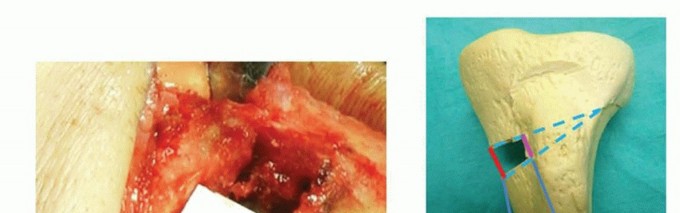
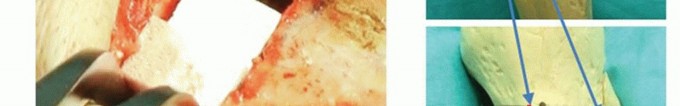
في التخطيط لقطع العظم، المبدأ الأساسي هو تحديد موقع واتجاه خط القطع العظمي والزاوية المطلوبة للتصحيح. باستخدام الأشعة السينية الأمامية الخلفية للركبة في وضع الوقوف، يتم رسم خط قطع عظمي واحد من 35 ملم من نقطة القشرة الظنبوبية الإنسية البعيدة عن خط المفصل الإنسي إلى المفصل الظنبوبي الشظوي القريب.
المحاذاة المطلوبة للركبة بعد العملية هي 170 درجة من الزاوية الفخذية الظنبوبية الواقفة (SFTA)، والتي اقترحها باوير وزملاؤه (10 درجات من الانحراف الوحشي التشريحي). يتم حساب زاوية التصحيح المطلوبة (θ°) بطرح 170 درجة من SFTA للركبة المصابة.
من نقطة تقاطع خط القطع العظمي إلى القشرة الظنبوبية الوحشية، يتم رسم قاعدة مثلث (θ)، ويتم قياس المسافة من النقطة الأولية لخط القطع العظمي إلى نقطة التقاطع مع القشرة الإنسية، والتي تشير إلى عرض الظنبوب لفتح الفجوة أثناء العملية.
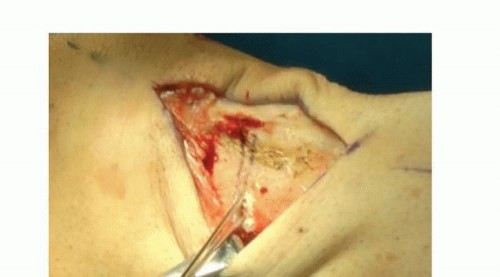
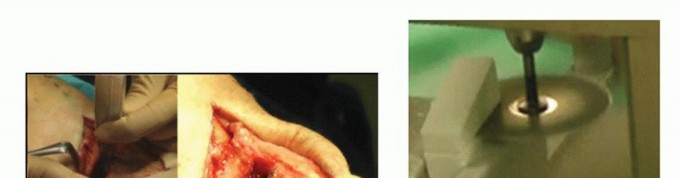
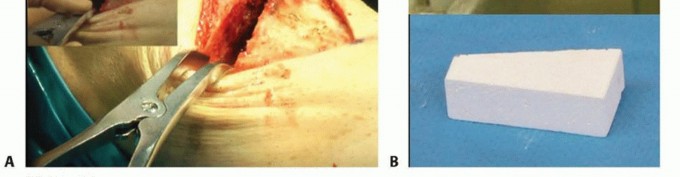
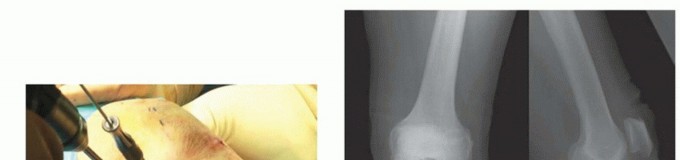
التحضير للعملية (الوضعية)
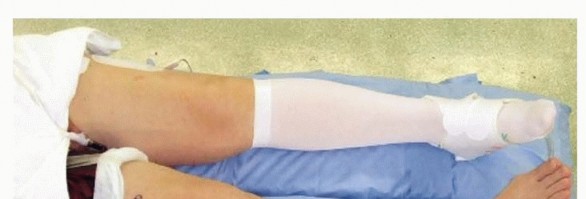
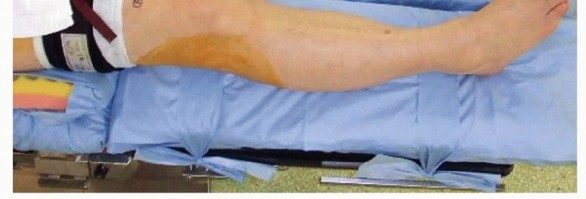
يتم وضع المريض مستلقيًا على طاولة العمليات مع وضع كيس رمل في منطقة الأرداف في نفس الجانب لوضع الطرف السفلي في وضع محايد (الصورة 3).


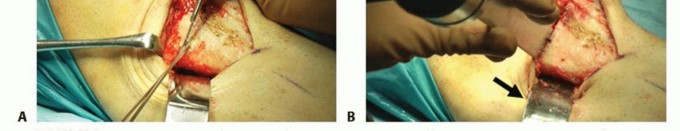
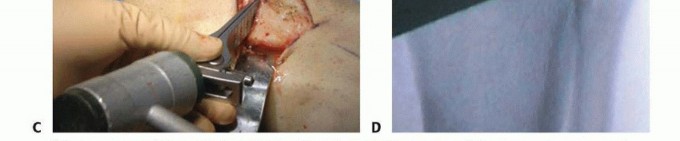
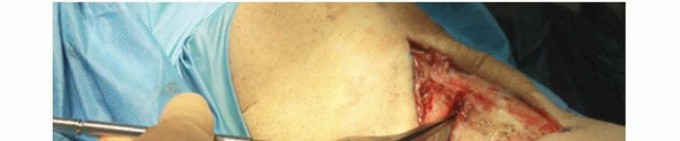


خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك

