خشونة مفصل المرفق: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
خشونة مفصل المرفق هي تآكل تدريجي للغضروف المفصلي يؤدي إلى الألم والتصلب وتقييد الحركة. يشمل العلاج الراحة، العلاج الطبيعي، الحقن، والجراحة مثل التنظير أو استبدال المفصل، بهدف تخفيف الألم وتحسين الوظيفة واستعادة جودة الحياة.
الخلاصة الطبية السريعة: خشونة مفصل المرفق هي تآكل تدريجي للغضروف المفصلي يؤدي إلى الألم والتصلب وتقييد الحركة. يشمل العلاج الراحة، العلاج الطبيعي، الحقن، والجراحة مثل التنظير أو استبدال المفصل، بهدف تخفيف الألم وتحسين الوظيفة واستعادة جودة الحياة.
مقدمة
يُعد مفصل المرفق أحد المفاصل المعقدة والحيوية في جسم الإنسان، حيث يلعب دورًا أساسيًا في أداء العديد من الأنشطة اليومية، من المهام البسيطة إلى الحركات الرياضية المعقدة. ومع مرور الوقت، أو نتيجة لإصابات سابقة، قد يصاب هذا المفصل بحالة تعرف باسم "خشونة مفصل المرفق" أو التهاب المفاصل التنكسي للمرفق. تُعد هذه الحالة مصدرًا شائعًا للألم والتيبس وتحد من القدرة على الحركة، مما يؤثر بشكل كبير على جودة حياة المريض.
في هذا الدليل الشامل، سنتعمق في فهم خشونة مفصل المرفق، بدءًا من تشريح المفصل المعقد، مرورًا بالأسباب وعوامل الخطر، وصولًا إلى الأعراض، طرق التشخيص الحديثة، وخيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. نهدف إلى تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم.
ولأن اختيار الطبيب المناسب يُعد حجر الزاوية في رحلة العلاج الناجح، فإننا نؤكد على خبرة وتميز الأستاذ الدكتور محمد هطيف ، الذي يُعتبر أحد أبرز جراحي العظام والمفاصل في صنعاء والمنطقة. بفضل سجله الحافل في علاج حالات خشونة المرفق المعقدة وتطبيقه لأحدث التقنيات الجراحية، يُقدم الدكتور هطيف رعاية متكاملة وشاملة لمرضاه، مما يجعله الخيار الأول للعديد من الباحثين عن التميز في هذا المجال.
التشريح ووظيفة مفصل المرفق
لفهم خشونة مفصل المرفق، من الضروري أولاً إلقاء نظرة على تركيب هذا المفصل المعقد. يتكون مفصل المرفق من التقاء ثلاث عظام رئيسية:
- عظم العضد (Humerus): وهو العظم الطويل في الذراع العلوي.
- عظم الزند (Ulna): وهو أحد عظمي الساعد، ويقع على الجانب الداخلي (جهة الخنصر).
- عظم الكعبرة (Radius): وهو العظم الآخر في الساعد، ويقع على الجانب الخارجي (جهة الإبهام).
تتغطى نهايات هذه العظام بغضروف مفصلي ناعم ومرن، يعمل كوسادة لامتصاص الصدمات ويسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض أثناء الحركة. يحيط بالمفصل كبسولة مفصلية تحتوي على سائل زليلي (Synovial Fluid) يغذي الغضروف ويزيت المفصل.
تُمسك هذه العظام معًا بواسطة أربطة قوية، أبرزها الرباط الجانبي الإنسي (Medial Collateral Ligament) والرباط الجانبي الوحشي (Lateral Collateral Ligament)، التي توفر الاستقرار للمفصل. كما تُحيط بالمفصل مجموعة من العضلات والأوتار التي تُمكن المرفق من أداء حركاته المتعددة:
- الثني (Flexion): تقريب الساعد من الذراع.
- البسط (Extension): فرد الساعد بعيدًا عن الذراع.
- الكب (Pronation): تدوير الساعد بحيث تتجه راحة اليد للأسفل.
- البسط (Supination): تدوير الساعد بحيث تتجه راحة اليد للأعلى.
في حالة خشونة مفصل المرفق، يبدأ الغضروف المفصلي بالتآكل والتلف، مما يؤدي إلى احتكاك العظام ببعضها البعض، وظهور نتوءات عظمية (Osteophytes)، وتغيرات في العظام تحت الغضروف، مما ينتج عنه الألم والتيبس وفقدان الحركة.
الأسباب وعوامل الخطر لخشونة مفصل المرفق
تُعد خشونة مفصل المرفق، شأنها شأن خشونة المفاصل الأخرى، حالة تنكسية تتطور بمرور الوقت. يمكن تقسيم أسبابها وعوامل خطرها إلى نوعين رئيسيين:
خشونة المرفق الأولية
تحدث خشونة المرفق الأولية دون سبب واضح ومباشر، ولكنها غالبًا ما ترتبط بالاستخدام المفرط والجهد المتكرر على المفصل على مدى سنوات طويلة. تشمل عوامل الخطر:
- العمر: تزداد احتمالية الإصابة بالخشونة مع التقدم في العمر، حيث يتآكل الغضروف بشكل طبيعي.
- المهن والأنشطة عالية الطلب: الأشخاص الذين تتطلب وظائفهم أو هواياتهم حركات مرفق متكررة وقوية، مثل عمال البناء، الرياضيين (خاصة رماة البيسبول والرمح)، والذين يرفعون الأثقال بشكل متكرر، يكونون أكثر عرضة للإصابة.
- الجهد الميكانيكي المزمن: الإجهاد المتكرر على المفصل، حتى لو لم يكن ناتجًا عن إصابة حادة، يمكن أن يؤدي إلى تآكل الغضروف بمرور الوقت.
خشونة المرفق الثانوية
تحدث خشونة المرفق الثانوية نتيجة لسبب محدد أو حالة مرضية أخرى. وتُعد هذه الفئة هي الأكثر شيوعًا في المرفق مقارنة بالخشونة الأولية. تشمل الأسباب الثانوية:
-
الإصابات السابقة للمرفق:
- الكسور: أي كسر في عظام المرفق (العضد، الزند، الكعبرة)، خاصة إذا لم تُعالج بشكل صحيح أو إذا تسببت في عدم تطابق سطوح المفصل، يمكن أن يؤدي إلى خشونة مبكرة.
- الخلع: خلع المرفق المتكرر أو الشديد يمكن أن يُلحق الضرر بالغضروف والأربطة، مما يمهد لظهور الخشونة.
-
أمراض العظم الغضروفي:
- مرض بانر (Panner's Disease): هو نخر لاوعائي لرأس عظم العضد (Capitellum) يحدث في الأطفال. حتى بعد الشفاء، يمكن أن يؤدي التغير في شكل السطح المفصلي إلى خشونة مبكرة في مرحلة البلوغ.
-
الالتهابات المزمنة:
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): وغيره من أمراض المناعة الذاتية الالتهابية يمكن أن تدمر الغضروف والعظام، مما يؤدي إلى خشونة شديدة.
- التهابات المفاصل (Septic Arthritis): العدوى في المفصل يمكن أن تُدمر الغضروف بسرعة.
-
الضغط الزائد المزمن (Chronic Valgus Overload):
- يُلاحظ بشكل خاص في الرياضيين الذين يمارسون رياضات الرمي. يؤدي الضغط الزائد المتكرر على الجانب الداخلي للمرفق إلى تآكل الغضروف وتكوين نتوءات عظمية، خاصة في الجزء الخلفي الإنسي للمرفق.
- الجراحة السابقة: قد تؤدي بعض العمليات الجراحية السابقة في المرفق إلى تغييرات ميكانيكية تزيد من خطر الخشونة.
فهم هذه العوامل يُساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد السبب الجذري للخشونة ووضع خطة علاجية مُخصصة لكل مريض.
أعراض خشونة مفصل المرفق
تتطور أعراض خشونة مفصل المرفق عادةً بشكل تدريجي وتزداد سوءًا بمرور الوقت. يمكن أن تختلف شدة الأعراض من شخص لآخر، ولكنها غالبًا ما تشمل:
الألم
- الألم عند الحركة: يُعد الألم العرض الأكثر شيوعًا، ويزداد سوءًا مع النشاط والحركات المتكررة للمرفق.
- الألم بعد الراحة: قد يشعر المريض بألم وتيبس بعد فترات من عدم النشاط، مثل الاستيقاظ في الصباح (تصلب صباحي).
- الألم عند اللمس: قد يكون المفصل مؤلمًا عند الضغط عليه أو لمسه، خاصة حول النتوءات العظمية.
التيبس وفقدان نطاق الحركة
- صعوبة في بسط وفرد المرفق بالكامل: يُعد فقدان القدرة على فرد المرفق بشكل كامل (Flexion Contracture) من العلامات المميزة للخشونة، وقد يكون سببه نتوءات عظمية في الجزء الخلفي من المفصل.
- صعوبة في ثني المرفق بالكامل: قد يواجه المريض أيضًا صعوبة في ثني المرفق بشكل كامل، بسبب نتوءات عظمية في الجزء الأمامي من المفصل أو تيبس الكبسولة.
- صعوبة في تدوير الساعد (الكب والبسط): إذا تأثر مفصل رأس الكعبرة والعضد (Radiocapitellar joint)، فقد يجد المريض صعوبة في تدوير الساعد، مما يؤثر على مهام مثل فتح الأبواب أو استخدام مفك البراغي.
أعراض ميكانيكية
- الاحتكاك (Crepitus): قد يشعر المريض أو يسمع صوت طقطقة أو احتكاك داخل المفصل أثناء تحريكه، نتيجة لاحتكاك الأسطح الغضروفية المتآكلة.
- الانغلاق (Locking) أو التعليق (Catching): قد ينغلق المرفق أو يتعطل فجأة أثناء الحركة، مما يمنعه من الحركة في نطاق معين، وغالبًا ما يكون ذلك بسبب وجود أجسام رخوة (Loose Bodies) داخل المفصل (قطع من الغضروف أو العظم المتحلل).
أعراض عصبية
- متلازمة النفق المرفقي (Cubital Tunnel Syndrome): تُعد هذه المتلازمة من المضاعفات الشائعة لخشونة المرفق. تتسبب النتوءات العظمية أو التغيرات في شكل المفصل في ضغط على العصب الزندي (Ulnar Nerve) أثناء مروره عبر النفق المرفقي. قد تشمل الأعراض الخدر والتنميل والضعف في الأصبعين الصغير والبنصر، وقد تتفاقم مع ثني المرفق.
يُشير الأستاذ الدكتور محمد هطيف إلى أن هذه الأعراض قد تكون خفيفة في البداية، ولكنها تميل إلى التفاقم تدريجيًا، مما يؤثر على القدرة على أداء الأنشطة اليومية والمهنية.
تشخيص خشونة مفصل المرفق
يعتمد تشخيص خشونة مفصل المرفق على مزيج من التاريخ المرضي الدقيق، الفحص السريري الشامل، والتصوير الطبي. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم اتباع نهج منهجي لضمان تشخيص دقيق ووضع خطة علاجية فعالة.
التاريخ المرضي
يُسأل المريض عن طبيعة الألم (متى بدأ، ما الذي يجعله أسوأ أو أفضل)، وجود تيبس، فقدان في نطاق الحركة، وجود طقطقة أو انغلاق، وأي أعراض عصبية (مثل الخدر أو التنميل). كما يتم الاستفسار عن تاريخ الإصابات السابقة للمرفق، طبيعة العمل، ومستوى النشاط البدني.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بتقييم المرفق بدقة، ويشمل الفحص ما يلي:
*
المراقبة:
البحث عن أي تورم، احمرار، أو تشوهات واضحة.
*
الجس:
تحديد مناطق الألم عند اللمس، خاصة حول النتوءات العظمية أو مسار العصب الزندي.
*
تقييم نطاق الحركة:
قياس مدى قدرة المريض على ثني وبسط المرفق، وكذلك تدوير الساعد (الكب والبسط). يُلاحظ أي قيود في الحركة أو انغلاق.
*
اختبارات خاصة:
إجراء اختبارات لتقييم استقرار الأربطة، وجود انضغاط للعصب الزندي، أو أي علامات على انغلاق خلفي أو أمامي. على سبيل المثال، الألم مع بسط المرفق القسري والضغط المحوري قد يشير إلى انغلاق خلفي.
التصوير الطبي
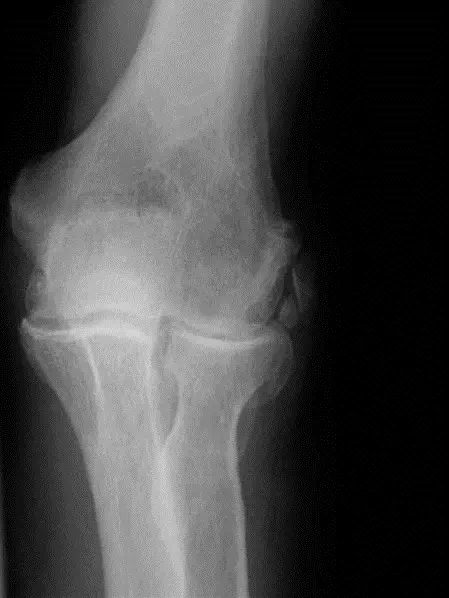
تُعد الأشعة السينية (X-rays) هي الفحص الأولي والأكثر أهمية لتشخيص خشونة مفصل المرفق. يمكن أن تُظهر الأشعة السينية العلامات المميزة للخشونة، مثل:
*
تضيق المسافة المفصلية (Joint Space Narrowing):
دليل على تآكل الغضروف.
*
تكوين النتوءات العظمية (Osteophyte Formation):
نمو عظمي غير طبيعي حول حواف المفصل، خاصة في الجزء الخلفي من الزند (Olecranon) والجزء الأمامي من العضد (Coronoid).
*
تصلب العظم تحت الغضروف (Subchondral Sclerosis):
زيادة كثافة العظم تحت الغضروف المتآكل.
*
التكيسات تحت الغضروفية (Subchondral Cysts):
جيوب مملوءة بالسوائل تتشكل في العظم تحت الغضروف.
*
الأجسام الرخوة (Loose Bodies):
قطع صغيرة من العظم أو الغضروف تطفو داخل المفصل.
يُعتبر المنظر الجانبي (Lateral view) للأشعة السينية حاسمًا لتقييم النتوءات العظمية الخلفية والأمامية.
تصنيف خشونة المرفق:
يستخدم الأطباء أنظمة تصنيف لتقييم شدة الخشونة، مثل
نظام بروبيرغ وموراي (Broberg and Morrey classification)
، الذي يعتمد على مدى تضيق المسافة المفصلية، حجم النتوءات العظمية، ووجود الأجسام الرخوة. هذا التصنيف يساعد في تحديد أفضل خيار علاجي.
فحوصات إضافية:
في بعض الحالات، قد يطلب الأستاذ الدكتور محمد هطيف فحوصات إضافية مثل:
*
الرنين المغناطيسي (MRI):
لتقييم حالة الأنسجة الرخوة، الغضاريف، الأربطة، والأعصاب بشكل أكثر تفصيلاً.
*
الأشعة المقطعية (CT Scan):
لتحديد حجم وموقع النتوءات العظمية والأجسام الرخوة بدقة، خاصة قبل التخطيط للجراحة.
*
تخطيط الأعصاب والعضلات (EMG/NCS):
إذا كان هناك اشتباه في انضغاط العصب الزندي أو أعصاب أخرى.
من خلال هذا التقييم الشامل، يتمكن الدكتور هطيف من تحديد مدى تقدم خشونة المرفق وتأثيرها على وظيفة المريض، مما يمهد الطريق لخطة علاجية مُحكمة.
خيارات علاج خشونة مفصل المرفق
يهدف علاج خشونة مفصل المرفق إلى تخفيف الألم، تحسين نطاق الحركة، واستعادة وظيفة المرفق قدر الإمكان. تبدأ معظم الحالات بالعلاج التحفظي، وإذا لم تكن النتائج مرضية، يتم اللجوء إلى الخيارات الجراحية.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخطوة الأولى في إدارة خشونة المرفق، ويُركز على تخفيف الأعراض وإبطاء تطور المرض.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد الألم أو تتطلب إجهادًا كبيرًا للمرفق.
- تعديل طريقة أداء المهام لتقليل الضغط على المفصل.
- استخدام دعامات أو أربطة للمرفق لتوفير الدعم وتقليل الحركة المفرطة.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، تُستخدم لتخفيف الألم وتقليل الالتهاب. يمكن أن تكون على شكل حبوب أو كريمات موضعية.
- مسكنات الألم: مثل الباراسيتامول، لتخفيف الألم الخفيف إلى المتوسط.
-
العلاج الطبيعي والتأهيل:
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى:
- تحسين نطاق الحركة: من خلال تمارين التمدد اللطيفة التي تُركز على استعادة البسط والثني، وكذلك الكب والبسط.
- تقوية العضلات المحيطة بالمرفق: لزيادة استقرار المفصل ودعمه.
- تقنيات تخفيف الألم: مثل العلاج بالحرارة أو البرودة، والتدليك.
- تعديل النشاط: تعليم المريض كيفية أداء المهام اليومية بطرق تُقلل الضغط على المرفق.
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى:
-
الحقن داخل المفصل:
- حقن الكورتيكوستيرويدات (Corticosteroid Injections): تُعد فعالة في تخفيف الألم والالتهاب على المدى القصير. تُحقن مباشرة داخل المفصل لتقليل الالتهاب الموضعي. يوصى بتحديد عدد الحقن (عادة 2-3 حقن سنويًا) لتجنب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Hyaluronic Acid Injections): تُعرف أيضًا باسم "حقن الزيت" أو "اللزوجة". تُعتقد أنها تُحسن تزييت المفصل وامتصاص الصدمات. فعاليتها في المرفق ليست مثبتة بقوة كما هي في الركبة، وليست معتمدة بشكل روتيني للمرفق.
- حقن البلازما الغنية بالصفائح الدموية (PRP Injections): تُستخدم لتسريع الشفاء وتقليل الالتهاب، ولكن فعاليتها في خشونة المرفق لا تزال قيد البحث وتحتاج إلى المزيد من الأدلة.
العلاج الجراحي
يُلجأ إلى العلاج الجراحي عندما تفشل الإجراءات التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما تكون هناك أعراض ميكانيكية شديدة (مثل الانغلاق) أو خشونة متقدمة. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في مجموعة متنوعة من الإجراءات الجراحية للمرفق.
-
تنظير المرفق (Arthroscopic Debridement):
- الوصف: إجراء جراحي طفيف التوغل يتم باستخدام كاميرا صغيرة وأدوات جراحية دقيقة تُدخل عبر شقوق صغيرة.
- الهدف: إزالة النتوءات العظمية (Osteophyte Excision) التي تُعيق الحركة وتُسبب الانغلاق، وإزالة الأجسام الرخوة (Loose Body Removal) داخل المفصل. يمكن أيضًا إجراء تحرير للكبسولة (Capsular Release) لتحسين نطاق الحركة.
- الاستطبابات: حالات خشونة المرفق المبكرة إلى المتوسطة مع أعراض ميكانيكية واضحة وفقدان في نطاق الحركة، خاصة الانغلاق أو الألم عند أقصى درجات الثني والبسط.
- ميزاته: فترة تعافٍ أقصر، ألم أقل بعد الجراحة، ندوب أصغر.
- ملاحظة: الأستاذ الدكتور محمد هطيف يُعد من الرواد في استخدام التنظير الجراحي للمرفق في صنعاء، مما يوفر للمرضى خيارات علاجية حديثة وفعالة.
-
التنضير الجراحي المفتوح واستئصال النتوءات العظمية (Open Debridement and Osteophyte Excision):
- الوصف: إجراء جراحي تقليدي يتم عبر شق جراحي أكبر للوصول المباشر إلى المفصل.
- الهدف: إزالة النتوءات العظمية الكبيرة، الأجسام الرخوة، وتحرير الكبسولة المفصلية. يمكن أيضًا معالجة انضغاط العصب الزندي في نفس الوقت.
- الاستطبابات: حالات الخشونة الأكثر تقدمًا أو عندما لا يكون التنظير ممكنًا أو كافيًا، خاصة في وجود نتوءات عظمية خلفية وأمامية كبيرة مع تيبس شديد (Flexion Contracture).
-
خيارات الوصول الجراحي:
- الوصول الخلفي المعدل عبر العضلة المرفقية (Anconeus Approach): يُعد هذا الخيار مفضلاً لأنه يوفر وصولاً جيدًا للنتوءات الخلفية والأمامية مع الحفاظ على سلامة عضلة ثلاثية الرؤوس (Triceps).
- بضع العظم في الناتئ المرفقي (Olecranon Osteotomy): يُستخدم في الحالات المعقدة التي تتطلب رؤية واسعة، ولكنه أكثر توغلاً ويتطلب تثبيت الناتئ المرفقي بعد الجراحة.
- بضع العظم في اللقيمة الإنسية (Medial Epicondylar Osteotomy): يوفر وصولاً ممتازًا للمفصل مع الحفاظ على عضلة ثلاثية الرؤوس، ولكنه يتطلب التعامل مع العصب الزندي.
-
استئصال رأس الكعبرة (Radial Head Excision) أو استبدال رأس الكعبرة (Radial Head Arthroplasty):
- الاستطبابات: خشونة مفصل رأس الكعبرة والعضد (Radiocapitellar Osteoarthritis) المعزولة، التي تُسبب ألمًا شديدًا وصعوبة في تدوير الساعد، مع الحفاظ على سلامة مفصل الزند والعضد.
- استئصال رأس الكعبرة: يُخفف الألم ويُحسن الدوران، ولكنه قد يؤدي في بعض الحالات إلى هجرة الكعبرة للأعلى أو عدم استقرار المفصل الزندي الكعبري البعيد (DRUJ instability).
- استبدال رأس الكعبرة: يُفضل في المرضى الأصغر سنًا أو الذين يعانون من عدم استقرار، حيث يُحافظ على طول الكعبرة ويُقلل من خطر المضاعفات.
-
رأب المفصل بالترقيع (Interposition Arthroplasty):
- الوصف: إجراء يتم فيه إزالة الأسطح الغضروفية المتآكلة واستبدالها بنسيج رخو (مثل لفة من اللفافة العريضة من فخذ المريض - Fascia Lata Autograft) لإنشاء سطح انزلاقي جديد.
- الاستطبابات: خيار للمرضى الأصغر سنًا والنشطين الذين يعانون من خشونة متقدمة في مفصل الزند والعضد، والذين لا يُعدون مرشحين جيدين للاستبدال الكلي للمرفق بسبب متطلباتهم الوظيفية العالية. يهدف إلى الحفاظ على الحركة وتقليل الألم دون قيود الغرسات الاصطناعية.
-
الاستبدال الكلي لمفصل المرفق (Total Elbow Arthroplasty - TEA):
- الوصف: إجراء جراحي يتم فيه استبدال أسطح مفصل المرفق التالفة بمكونات اصطناعية (غرسات) مصنوعة من المعدن والبولي إيثيلين.
- الاستطبابات: خشونة المرفق الشديدة والمتقدمة (End-Stage Osteoarthritis) التي تُسبب ألمًا مُنهكًا وفقدانًا كبيرًا في الوظيفة، خاصة في المرضى كبار السن ذوي المتطلبات الوظيفية المنخفضة.
- أنواع الغرسات: تُعد الغرسات شبه المُقيدة (Semi-constrained implants) هي الأكثر شيوعًا، حيث توفر استقرارًا داخليًا مع السماح بحركة دوران محدودة لتقليل الضغط على واجهة العظم والغرسة.
- موانع الاستعمال النسبية: الوظائف التي تتطلب رفع أثقال ثقيلة بشكل متكرر (أكثر من 5-10 أرطال)، أو المرضى الذين يعانون من ضعف شديد في عضلة ثلاثية الرؤوس.
- موانع الاستعمال المطلقة: العدوى النشطة في المفصل، أو ضعف شديد في الأنسجة الرخوة المحيطة.
- المضاعفات: يمكن أن تشمل العدوى (معدل 2-5%)، التخلخل العقيم (Aseptic Loosening) للغرسة، كسور حول الغرسة، وإصابة العصب الزندي.
- ملاحظة هامة: يُشدد الأستاذ الدكتور محمد هطيف على أن الاستبدال الكلي لمفصل المرفق هو خيار فعال للغاية في الحالات المناسبة، ولكنه يتطلب التزامًا صارمًا بقيود رفع الأثقال مدى الحياة لضمان طول عمر الغرسة.
-
تثبيت المفصل (Arthrodesis - Elbow Fusion):
- الوصف: إجراء جراحي يتم فيه دمج عظام المرفق الثلاثة معًا بشكل دائم، مما يؤدي إلى فقدان كامل للحركة في المفصل.
- الاستطبابات: يُعد خيارًا علاجيًا إنقاذيًا (Salvage Procedure) نادرًا، ويُلجأ إليه في حالات العدوى المزمنة التي لا تستجيب للعلاج، أو الألم الشديد والمُنهك مع فشل جميع الخيارات الأخرى، خاصة في المرضى الشباب الذين يحتاجون إلى مفصل مستقر وغير مؤلم على حساب الحركة.
يُجري الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا لكل حالة لتقديم التوصية الأنسب، مع الأخذ في الاعتبار عمر المريض، مستوى نشاطه، شدة الخشونة، وتوقعاته من الجراحة.
التعافي وإعادة التأهيل بعد جراحة المرفق
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من رحلة علاج خشونة مفصل المرفق، خاصة بعد الإجراءات الجراحية. يهدف برنامج التأهيل إلى استعادة نطاق الحركة، تقوية العضلات، تخفيف الألم، وتمكين المريض من العودة إلى أنشطته اليومية. تُشرف عيادة الأستاذ الدكتور محمد هطيف على برامج تأهيل مُخصصة لكل مريض.
بعد التنضير الجراحي (تنظير أو جراحة مفتوحة)
- الحركة المبكرة: تُعد الحركة النشطة المبكرة (Active Range of Motion) حجر الزاوية لمنع التيبس وتكون النسيج الندبي (Arthrofibrosis). غالبًا ما تبدأ تمارين الحركة في غضون أيام قليلة بعد الجراحة، تحت إشراف أخصائي العلاج الطبيعي.
- العلاج الطبيعي المكثف: يركز على استعادة البسط والثني الكاملين، وتقوية العضلات المحيطة بالمرفق.
- منع تكون العظم المغاير (Heterotopic Ossification - HO): في بعض الحالات، خاصة بعد الجراحات الأكثر توغلاً أو في المرضى الذين لديهم تاريخ من الإصابات، قد يصف الدكتور هطيف أدوية (مثل مضادات الالتهاب غير الستيرويدية) أو يُوصي بالعلاج الإشعاعي بجرعة منخفضة للوقاية من تكون العظم في الأنسجة الرخوة، والذي يمكن أن يحد من الحركة.
- **العودة لل
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك


