التهاب العضلات المتكلس: دليل شامل للتشخيص والعلاج والوقاية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب العضلات المتكلس هو حالة حميدة تتكون فيها العظام داخل العضلات بعد إصابة. يبدأ العلاج بالراحة ومسكنات الألم، وقد يتطلب التدخل الجراحي لإزالة التكلسات الناضجة التي تسبب الألم أو تحد من الحركة، مع أهمية التوقيت الدقيق لتجنب المضاعفات.
الخلاصة الطبية السريعة: التهاب العضلات المتكلس هو حالة حميدة تتكون فيها العظام داخل العضلات بعد إصابة. يبدأ العلاج بالراحة ومسكنات الألم، وقد يتطلب التدخل الجراحي لإزالة التكلسات الناضجة التي تسبب الألم أو تحد من الحركة، مع أهمية التوقيت الدقيق لتجنب المضاعفات.
مقدمة عن التهاب العضلات المتكلس
هل شعرت يومًا بكتلة مؤلمة تتكون داخل عضلاتك بعد إصابة، وتزداد صلابة بمرور الوقت؟ قد تكون هذه الكتلة هي ما يُعرف بـ "التهاب العضلات المتكلس" (Myositis Ossificans)، وهي حالة حميدة وغير سرطانية تحدث فيها عملية تكوّن عظمي غير طبيعي داخل الأنسجة الرخوة للعضلة، عادةً بعد صدمة أو إصابة مباشرة. على الرغم من كونها حالة حميدة، إلا أن التهاب العضلات المتكلس يمكن أن يسبب ألمًا شديدًا ويحد من حركة المفصل، مما يجعل التشخيص الدقيق والعلاج المناسب أمرًا بالغ الأهمية.
تكمن صعوبة هذه الحالة في أنها قد تحاكي في بعض جوانبها الأورام السرطانية الخبيثة، خاصةً في مراحلها المبكرة، مما يجعل التمييز بينها تحديًا كبيرًا يتطلب خبرة طبية متعمقة وفهمًا دقيقًا للتطور الزمني للمرض. في هذه الصفحة الشاملة، سنغوص في تفاصيل التهاب العضلات المتكلس، بدءًا من فهم أسبابه وأعراضه، مرورًا بأساليب التشخيص المتقدمة، وصولًا إلى خيارات العلاج المتاحة وبروتوكولات إعادة التأهيل.
نفتخر في مركزنا بتقديم أعلى مستويات الرعاية المتخصصة في جراحة العظام، تحت إشراف الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء واليمن. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، يضمن الأستاذ الدكتور هطيف تقديم الرعاية المثلى للمرضى الذين يعانون من حالات معقدة مثل التهاب العضلات المتكلس، مع التركيز على التشخيص الدقيق وتجنب الأخطاء التي قد تكون لها عواقب وخيمة.
التشريح ووظيفة العضلات المتأثرة
لفهم التهاب العضلات المتكلس، من الضروري أولاً فهم بسيط للتشريح العضلي، خاصةً العضلات الكبيرة التي غالبًا ما تتأثر بهذه الحالة. العضلات هي النسيج الذي يسمح لنا بالحركة، وتتكون من ألياف عضلية منظمة في حزم. عندما تتعرض هذه العضلات لإصابة، تبدأ عملية معقدة للشفاء. في بعض الأحيان، يمكن أن تسوء هذه العملية، مما يؤدي إلى تكوّن العظام في غير مكانها الطبيعي.
في الحالة التي سنناقشها غالبًا، تتأثر عضلات الفخذ الأمامية، والمعروفة باسم "العضلة الرباعية الرؤوس" (Quadriceps Femoris). هذه المجموعة العضلية تتكون من أربع عضلات رئيسية:
1.
العضلة المستقيمة الفخذية (Rectus Femoris):
تقع في منتصف الفخذ، وهي الوحيدة التي تعبر مفصل الورك والركبة.
2.
العضلة المتسعة الإنسية (Vastus Medialis):
تقع على الجانب الداخلي للفخذ.
3.
العضلة المتسعة الوحشية (Vastus Lateralis):
تقع على الجانب الخارجي للفخذ.
4.
العضلة المتسعة الوسطى (Vastus Intermedius):
تقع تحت العضلة المستقيمة الفخذية، وهي العضلة الأكثر عمقًا في مجموعة العضلة الرباعية.
تُعد العضلة الرباعية الرؤوس ضرورية لمد الركبة (فرد الساق) وتلعب دورًا حيويًا في المشي والجري والقفز. عندما يحدث التهاب العضلات المتكلس، فإنه غالبًا ما يصيب العضلة المتسعة الوسطى أو المستقيمة الفخذية، خاصةً بعد إصابات الرضوض المباشرة. تكوّن العظم داخل هذه العضلات يمكن أن يعيق وظيفتها الطبيعية، مما يؤدي إلى الألم وتيبس الركبة وصعوبة في ثنيها أو فردها بالكامل. فهم هذه العلاقات التشريحية يساعد في تحديد موقع الكتلة المتكونة وتأثيرها على حركة المريض.
الأسباب وعوامل الخطر لالتهاب العضلات المتكلس
على الرغم من أن السبب الدقيق لالتهاب العضلات المتكلس ليس مفهومًا بالكامل دائمًا، إلا أن هناك عوامل رئيسية تزيد من خطر الإصابة به، وأبرزها الإصابة المباشرة للعضلة.
الأسباب الرئيسية
- الإصابة الرضحية المباشرة (Direct Trauma): هذا هو السبب الأكثر شيوعًا. يمكن أن تحدث الإصابة نتيجة لضربة مباشرة قوية للعضلة (كدمة)، مثل السقوط، أو الاصطدام أثناء ممارسة الرياضة، أو حوادث السيارات. هذه الصدمة تؤدي إلى نزيف داخل العضلة (ورم دموي) وتلف الألياف العضلية، مما يحفز استجابة التهابية غير طبيعية تؤدي إلى تكوّن العظم.
- الإصابات المتكررة أو الإجهاد المفرط (Repetitive Microtrauma or Overuse): في بعض الحالات، قد لا تكون هناك إصابة واحدة كبيرة، بل سلسلة من الإصابات الصغيرة أو الإجهاد المتكرر على العضلة، خاصةً لدى الرياضيين، مما يؤدي إلى نفس الاستجابة الالتهابية.
- الرضوض العضلية الشديدة (Severe Muscle Contusions): كلما كانت الكدمة أشد، زاد خطر الإصابة بالتهاب العضلات المتكلس.
- التدليك القوي أو التمطيط المفرط بعد الإصابة (Aggressive Massage or Stretching Post-injury): يعتقد بعض الخبراء أن التدليك القوي أو التمطيط المفرط للعضلة المصابة في المراحل المبكرة من الشفاء قد يؤدي إلى تفاقم الالتهاب وتحفيز تكوّن العظم.
عوامل الخطر الإضافية
بصرف النظر عن الإصابة المباشرة، هناك بعض العوامل التي قد تزيد من احتمالية تطور التهاب العضلات المتكلس:
- العمر والجنس: يمكن أن يصيب التهاب العضلات المتكلس أي شخص، ولكنه أكثر شيوعًا لدى الشباب والبالغين النشطين، خاصةً الذكور، بسبب مشاركتهم المتكررة في الأنشطة الرياضية التي تعرضهم للإصابات.
- المواقع التشريحية: غالبًا ما يحدث في العضلات الكبيرة والمعرضة للإصابة، مثل العضلة الرباعية في الفخذ (كما في الحالة المذكورة سابقًا)، والعضلة العضدية في الذراع، وعضلات الألوية في الأرداف.
- الحالات العصبية (Neurogenic Conditions): في حالات نادرة، يمكن أن يتطور التهاب العضلات المتكلس دون إصابة واضحة، خاصةً لدى المرضى الذين يعانون من إصابات الحبل الشوكي، أو الشلل الدماغي، أو إصابات الدماغ الرضحية. يُعرف هذا النوع باسم "التهاب العضلات المتكلس العصبي" (Neurogenic Myositis Ossificans)، ويعتقد أنه ناتج عن خلل في الإشارات العصبية التي تؤثر على عملية الشفاء.
- الاضطرابات الوراثية (Genetic Syndromes): هناك بعض المتلازمات الوراثية النادرة، مثل "التليف العضلي المتكلس المترقي" (Fibrodysplasia Ossificans Progressiva - FOP)، حيث تتكون العظام بشكل مفرط في الأنسجة الرخوة، ولكن هذه حالة مختلفة تمامًا وأكثر شدة من التهاب العضلات المتكلس الرضحي الشائع.
- النزيف الكبير (Large Hematoma): كلما كان النزيف داخل العضلة أكبر بعد الإصابة، زادت فرصة حدوث تكلسات قد تتطور إلى التهاب العضلات المتكلس.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه على أخذ تاريخ مرضي دقيق وتقييم شامل للمريض، مما يمثل الخطوة الأولى نحو التشخيص الصحيح والعلاج الفعال.
الأعراض والعلامات المميزة لالتهاب العضلات المتكلس
تتطور أعراض وعلامات التهاب العضلات المتكلس عادةً على مراحل بعد الإصابة الأولية، مما يتطلب متابعة دقيقة من قبل المريض والطبيب. من المهم جدًا الانتباه لهذه التطورات، حيث أنها تساعد في تمييز هذه الحالة عن غيرها من الحالات الأكثر خطورة.
التطور الزمني للأعراض
-
المرحلة الأولية بعد الإصابة مباشرة (خلال الأيام الأولى):
- الألم والتورم: تبدأ الأعراض عادةً بألم وتورم وكدمات في موقع الإصابة، وهي أعراض طبيعية لأي كدمة عضلية.
- التحسن الأولي: قد يلاحظ المريض تحسنًا في هذه الأعراض الأولية مع الراحة والعلاج التحفظي (مثل الثلج والضغط والرفع).
-
مرحلة ظهور الكتلة (بعد 2-4 أسابيع من الإصابة):
- ظهور كتلة محسوسة: بعد عدة أسابيع من الإصابة، غالبًا ما يلاحظ المريض ظهور كتلة جديدة، صلبة ومحددة، داخل العضلة المصابة. هذه الكتلة قد تزداد في الحجم تدريجيًا.
- استمرار الألم أو زيادته: على عكس الكدمة العادية التي يتحسن ألمها، قد يستمر الألم أو حتى يزداد مع نمو الكتلة، خاصةً مع حركة المفصل المجاور أو عند تفعيل العضلة المصابة.
- طبيعة الألم: يوصف الألم عادةً بأنه عميق، ومؤلم، وغير منتشر، ويزداد سوءًا مع النشاط ويتحسن جزئيًا بالراحة.
-
مرحلة النضج (بعد 6-12 أسبوعًا وما بعدها):
- تصلب الكتلة: تصبح الكتلة أكثر صلابة وتحددًا بمرور الوقت مع استمرار عملية التكلس.
- تراجع الألم: في كثير من الحالات، يبدأ الألم في التراجع مع نضوج الكتلة، على الرغم من أن الكتلة نفسها قد تظل موجودة.
- تحديد حركة المفصل: قد تسبب الكتلة، خاصة إذا كانت كبيرة أو قريبة من المفصل، قيودًا واضحة في نطاق حركة المفصل المجاور. على سبيل المثال، إذا كانت في الفخذ، فقد تحد من ثني الركبة.
- لا توجد أعراض جهازية: من المهم ملاحظة أن المرضى الذين يعانون من التهاب العضلات المتكلس غالبًا ما ينكرون وجود أي أعراض جهازية مثل الحمى، أو التعرق الليلي، أو فقدان الوزن غير المبرر، وهي أعراض قد تشير إلى حالات أكثر خطورة مثل الأورام.
الفحص السريري
عند فحص المريض، يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق للمنطقة المصابة:
- المعاينة (Inspection): قد يلاحظ وجود انتفاخ خفيف أو تغير في محيط العضلة في المنطقة المصابة. عادةً لا توجد علامات التهاب مثل احمرار الجلد أو دفء شديد أو علامات عدوى.
- الجس (Palpation): عند جس المنطقة، يتم العثور على كتلة صلبة، محددة الحواف، وغير متحركة، تقع بعمق داخل العضلة. تكون الكتلة مؤلمة عند الضغط المباشر، ولكنها لا تظهر احتكاكًا (صوت طقطقة). يشعر الطبيب بأنها ثابتة في الأنسجة العضلية المحيطة ولكنها منفصلة عن العظم الأساسي.
- نطاق الحركة (Range of Motion): يتم تقييم حركة المفصل المجاور. غالبًا ما يكون هناك تقييد في الحركة، خاصةً في الاتجاه الذي تضغط فيه الكتلة على العضلة. على سبيل المثال، في الفخذ، قد يكون ثني الركبة محدودًا ومؤلمًا.
- التقييم العصبي والوعائي (Neurological & Vascular Assessment): يتم التأكد من سلامة الأعصاب والأوعية الدموية البعيدة عن موقع الإصابة، حيث لا يؤثر التهاب العضلات المتكلس عادةً على هذه الوظائف.
إن التطور الزمني للأعراض، إلى جانب نتائج الفحص السريري، يمثلان حجر الزاوية في توجيه الأستاذ الدكتور محمد هطيف نحو التشخيص الصحيح، خاصةً عندما يتم دمجها مع نتائج التصوير.
التشخيص الدقيق لالتهاب العضلات المتكلس
يُعد التشخيص الدقيق والتمييز بين التهاب العضلات المتكلس والحالات الأخرى، خاصة الأورام الخبيثة، أمرًا بالغ الأهمية. يعتمد الأستاذ الدكتور محمد هطيف على مزيج من التاريخ المرضي المفصل، والفحص السريري الدقيق، وتقنيات التصوير المتقدمة، وفي بعض الحالات النادرة، خزعة الأنسجة.
التاريخ المرضي والفحص السريري
كما ذكرنا سابقًا، يبدأ التشخيص بتاريخ مرضي مفصل حول الإصابة الأولية، وتطور الأعراض، وظهور الكتلة. يتبع ذلك فحص سريري شامل لتقييم الكتلة، ونطاق حركة المفصل، والوظائف العصبية والوعائية.
التصوير والأشعة
تعتبر تقنيات التصوير العمود الفقري للتشخيص، وتساعد في متابعة تطور الحالة.
الأشعة السينية الأولية (X-ray Findings)
- الأشعة الأولية بعد الإصابة مباشرة: غالبًا ما تكون الأشعة السينية التي تُجرى بعد الإصابة الأولية مباشرة طبيعية تمامًا، ولا تُظهر أي إصابات عظمية حادة أو تكلسات في الأنسجة الرخوة.
- الأشعة السينية بعد 4-6 أسابيع: في هذه المرحلة، قد تبدأ الأشعة السينية في إظهار تكلسات خفيفة وغير محددة المعالم داخل الأنسجة الرخوة للعضلة. قد تكون هذه التكلسات غير منظمة في البداية.
- الأشعة السينية بعد 8-12 أسبوعًا وما بعدها: مع مرور الوقت ونضوج الآفة، تُظهر الأشعة السينية نمطًا أكثر تنظيمًا للتكلس. العلامة المميزة والتشخيصية لالتهاب العضلات المتكلس هي "ظاهرة المنطقة" (Zone Phenomenon). تعني هذه الظاهرة وجود حافة خارجية ناضجة وكثيفة من العظم تحيط بمركز أقل كثافة وأكثر شفافية للأشعة. من المهم ملاحظة عدم وجود تآكل في قشرة العظم المجاور أو تفاعل سمحاقي (نمو عظمي جديد من السمحاق)، وهي علامات قد تشير إلى ورم خبيث.
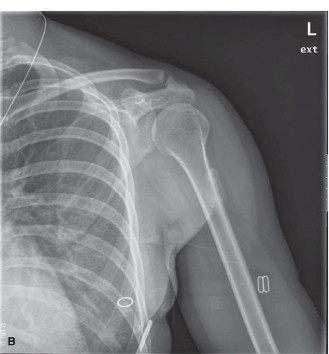
الشكل 1: الأشعة السينية الأولية تظهر تكلسات مبكرة وغير محددة المعالم داخل العضلة الرباعية بعد حوالي 6 أسابيع من الصدمة.
التصوير المقطعي المحوسب (CT Scan)
يُعد التصوير المقطعي المحوسب (CT) أداة ممتازة لتقييم التهاب العضلات المتكلس لأنه يوفر تفاصيل ممتازة عن البنية العظمية والتكلسات.
- تأكيد "ظاهرة المنطقة": يؤكد التصوير المقطعي وجود كتلة الأنسجة الرخوة ويُظهر بوضوح "ظاهرة المنطقة" الكلاسيكية. تُظهر هذه الظاهرة حافة قشرية عظمية كثيفة وناضجة تحيط بلب مركزي أقل كثافة وعظمي.
- تحديد الحجم والموقع: يوفر التصوير المقطعي قياسات دقيقة لحجم الكتلة وموقعها وعلاقتها بالعظام والأنسجة المحيطة.
- التمييز عن الأورام الخبيثة: يساعد التصوير المقطعي في استبعاد علامات الورم الخبيث مثل تآكل قشرة العظم أو غزو العظم المجاور.
الشكل 2: إعادة تنسيق مقطعي محوسب (CT) يوضح كتلة محددة المعالم ومتكلسة في المحيط مع مركز شفاف، تتوافق مع آفة التهاب عضلات متكلس ناضجة. "ظاهرة المنطقة" واضحة للعيان.
التصوير بالرنين المغناطيسي (MRI)
يُستخدم التصوير بالرنين المغناطيسي (MRI) لتقييم الخصائص الأنسجة الرخوة بشكل أفضل واستبعاد العمليات الخبيثة.
- الخصائص المتغيرة: يُظهر التصوير بالرنين المغناطيسي كتلة غير متجانسة مع حافة محيطية ذات إشارة منخفضة (تتوافق مع التكلس الناضج) ومركز ذي إشارة متوسطة إلى عالية (يشير إلى نسيج ليفي غير ناضج، ووذمة، ونخاع دهني).
- التعزيز بعد التباين: تُظهر الصور بعد حقن الصبغة تعزيزًا غير متجانس، غالبًا في المناطق المركزية والمتوسطة، مع تعزيز أقل في الحافة المحيطية الناضجة.
- التحديات: على الرغم من أن ميزات التصوير بالرنين المغناطيسي غالبًا ما تكون موحية بالتهاب العضلات المتكلس، إلا أن الطبيعة المتسللة التي تُرى في الآفات المبكرة أو التعزيز غير المتجانس قد يجعل التمييز عن الساركوما منخفضة الدرجة أمرًا صعبًا دون ربط النتائج السريرية والإشعاعية والمرضية.
اعتبارات الخزعة (Biopsy Considerations)
في كثير من الحالات، إذا كانت الصورة السريرية والإشعاعية (خاصة "ظاهرة المنطقة" الواضحة على الأشعة السينية والتصوير المقطعي) تشير بقوة إلى التهاب العضلات المتكلس، فقد يقرر الأستاذ الدكتور محمد هطيف تأجيل الخزعة.
- خطر التشخيص الخاطئ: السبب الرئيسي لتأجيل الخزعة هو الخطر الكبير للتشخيص الخاطئ. إذا أُجريت الخزعة في مرحلة مبكرة من التهاب العضلات المتكلس (عندما تكون الآفة غير ناضجة وخلوية)، فقد تُظهر عينات الأنسجة خلايا غير نمطية وعظمًا غير ناضجًا، مما قد يُفسر بالخطأ على أنه ساركوما عظمية أو ساركوما عالية الدرجة. هذا التشخيص الخاطئ قد يؤدي إلى تدخلات جراحية وعلاجية عدوانية وغير ضرورية.
- التوقيت المناسب للخزعة: إذا كانت الخزعة ضرورية (بسبب أعراض مستمرة، أو تفاقم الحالة، أو ميزات تصوير غير نمطية)، فيجب إجراؤها بعد أن تكون الآفة قد نضجت إشعاعيًا (عادةً بعد 6-8 أسابيع على الأقل). يجب أن يكون أخصائي علم الأمراض على دراية كاملة بالنتائج السريرية والإشعاعية لتجنب سوء التفسير.
- النهج المحافظ أولاً: في كثير من الحالات، يتم البدء بالعلاج التحفظي والمراقبة الدورية لتطور الآفة. إذا استمرت الأعراض أو ساءت على الرغم من العلاج التحفظي، أو إذا أظهر التصوير ميزات غير نمطية، يمكن عندئذٍ إجراء الخزعة.
إن الخبرة الواسعة للأستاذ الدكتور محمد هطيف في تقييم هذه الحالات المعقدة تضمن اتخاذ القرار الصحيح بشأن الحاجة إلى الخزعة وتوقيتها، مما يحمي المرضى من التشخيصات الخاطئة والعلاجات غير الضرورية.
التشخيص التفريقي: التمييز بين التهاب العضلات المتكلس وحالات أخرى
إن التمييز بين التهاب العضلات المتكلس والأورام الخبيثة أو الحالات الحميدة الأخرى أمر بالغ الأهمية لتجنب التشخيص الخاطئ والعلاج غير المناسب. يعتمد الأستاذ الدكتور محمد هطيف على خبرته السريرية والإشعاعية والباثولوجية لتقديم تشخيص دقيق. يوضح الجدول التالي الفروق الرئيسية بين التهاب العضلات المتكلس وبعض الحالات المشابهة:
| الميزة | التهاب العضلات المتكلس (MO) | الساركوما العظمية خارج الهيكل العظمي (EOS) | الورم الدموي المتكلس / التهاب العضلات الرضحي |
|---|---|---|---|
| السبب | بعد صدمة (واحدة أو متكررة)، عصبي، متلازمات وراثية | جديد، غالبًا غير معروف؛ نادرًا بعد الإشعاع، الالتهاب المزمن | صدمة مباشرة مع نزيف؛ غالبًا ما يختفي تلقائيًا |
| الفئة العمرية | أي عمر، عادة الشباب/المراهقون | كبار السن (50-70)، ولكن يمكن أن يحدث في أي عمر | أي عمر، شائع في الأفراد النشطين |
| نمط النمو | نمو سريع أولي (أسابيع-أشهر)، ثم يستقر/يتراجع | سريع، عدواني، لا هوادة فيه، متسلل | تورم سريع أولي (ورم دموي)، ثم تراجع بطيء/تكلس |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك