الدليل الشامل لعلاج انضغاط العصب فوق الكتف والجراحة الخلفية
الخلاصة الطبية
انضغاط العصب فوق الكتف هو حالة طبية تسبب ألماً وضعفاً في الجزء الخلفي من الكتف نتيجة ضغط مباشر على العصب، غالباً بسبب كيس زلالي. يشمل العلاج التدخل الجراحي بالمنظار أو الجراحة المفتوحة لتحرير العصب وإصلاح الأنسجة، مما يضمن استعادة وظيفة الكتف.
الخلاصة الطبية السريعة: انضغاط العصب فوق الكتف هو حالة طبية تسبب ألماً وضعفاً في الجزء الخلفي من الكتف نتيجة ضغط مباشر على العصب، غالباً بسبب كيس زلالي. يشمل العلاج التدخل الجراحي بالمنظار أو الجراحة المفتوحة لتحرير العصب وإصلاح الأنسجة، مما يضمن استعادة وظيفة الكتف.
مقدمة شاملة حول انضغاط العصب فوق الكتف
يعتبر ألم الكتف من أكثر الشكاوى الطبية شيوعاً، ولكن عندما يتركز الألم في الجزء الخلفي من الكتف ويصاحبه ضعف شديد وغير مبرر في حركة الذراع، فإننا نكون أمام حالة طبية دقيقة تُعرف باسم انضغاط العصب فوق الكتف. هذه الحالة، على الرغم من كونها غير شائعة مقارنة بإصابات الكتف الأخرى، إلا أنها تسبب إزعاجاً بالغاً للمريض وتؤثر بشكل مباشر على جودة حياته وقدرته على أداء المهام اليومية.
تحدث هذه المشكلة عندما يتعرض العصب فوق الكتف لضغط ميكانيكي في مساره التشريحي، وغالباً ما يكون هذا الضغط في مناطق محددة مثل الثلم فوق الكتف أو الشق الشوكي الحقاني. في الماضي، كانت بعض المراجع الطبية تخطئ في تسمية هذا العصب بسبب أخطاء مطبعية تاريخية، ولكن الفهم التشريحي الحديث يحدد بدقة أن المشكلة تكمن في العصب فوق الكتف الذي يغذي عضلات حيوية مسؤولة عن استقرار وحركة مفصل الكتف.
نحن ندرك تماماً أن الشعور بضعف مفاجئ في الذراع أو ملاحظة ضمور في عضلات الكتف قد يكون أمراً مقلقاً للغاية. لذلك، تم إعداد هذا الدليل الطبي الشامل والمفصل ليكون المرجع الأول والأكثر موثوقية للمرضى في جميع أنحاء الوطن العربي. سنأخذك في رحلة معرفية مبسطة ودقيقة تبدأ من فهم تشريح الكتف، مروراً بأسباب المشكلة وأعراضها، وصولاً إلى أحدث تقنيات التشخيص والخيارات الجراحية المتقدمة، بما في ذلك النهج الجراحي الخلفي المفتوح وتقنيات المنظار الحديثة.
التشريح المبسط للكتف ومسار العصب
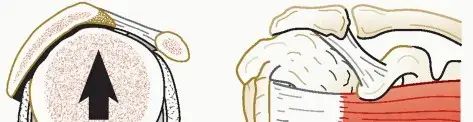
لفهم طبيعة انضغاط العصب فوق الكتف، من الضروري التعرف على المسار التشريحي المعقد لهذا العصب الحيوي. ينشأ العصب فوق الكتف من الجذع العلوي للضفيرة العضدية في منطقة الرقبة، وتحديداً من الجذور العصبية العنقية الخامسة والسادسة.
يبدأ العصب رحلته بالنزول جانبياً عبر المثلث الخلفي للرقبة، ليمر تحت عضلة شبه المنحرف ويصل إلى حافة لوح الكتف. هنا، يمر العصب عبر ممر ضيق يُعرف باسم الثلم فوق الكتف، والذي يغطيه رباط ليفي يسمى الرباط الكتفي المستعرض العلوي. بعد عبور هذا الممر، يقوم العصب بمهمته الأولى وهي إرسال فروع حركية لتغذية العضلة فوق الشوكة، وهي إحدى عضلات الكفة المدورة المسؤولة عن رفع الذراع.
بعد ذلك، يكمل العصب مساره نزولاً بشكل مائل على طول أرضية الحفرة فوق الشوكة، ويلتف حول قاعدة شوكة لوح الكتف ليدخل في ممر ضيق آخر يُعرف باسم الشق الشوكي الحقاني. في هذه المنطقة، يمر العصب تحت رباط آخر يسمى الرباط الشوكي الحقاني، وهو شريط ليفي يتواجد لدى نسبة كبيرة من الأشخاص. في هذه المحطة الأخيرة، يقوم العصب بتغذية العضلة تحت الشوكة، وهي العضلة المسؤولة بشكل رئيسي عن الدوران الخارجي للذراع.
تكمن المشكلة التشريحية في أن العصب فوق الكتف يكون مقيداً ومثبتاً في هذين الممرين الضيقين الثلم فوق الكتف والشق الشوكي الحقاني. هذا التقييد يجعله عرضة للانضغاط والإصابة بسهولة إذا تشكلت أي كتل غير طبيعية في هذه المناطق، أو إذا تعرض الكتف لحركات شد عنيفة.
الأسباب وعوامل الخطر المؤدية لانضغاط العصب
تتعدد الأسباب التي قد تؤدي إلى انضغاط العصب فوق الكتف، ولكن السبب الأكثر شيوعاً والأكثر تسجيلاً في الحالات السريرية، خاصة عندما يحدث الانضغاط في منطقة الشق الشوكي الحقاني، هو تكون كيس زلالي عقدي.
هذه الأكياس الزلالية لا تنشأ من فراغ، بل هي غالباً نتيجة لوجود تمزق في الغضروف المبطن لمفصل الكتف، وتحديداً التمزق الشفاوي الخلفي أو التمزق الشفاوي العلوي من الأمام إلى الخلف. يعمل هذا التمزق كآلية صمام أحادي الاتجاه؛ فمع كل حركة يقوم بها مفصل الكتف، يتم ضخ السائل الزلالي من داخل المفصل إلى الفضاء المحيط به. وبسبب طبيعة التمزق، لا يستطيع السائل العودة إلى داخل المفصل، مما يؤدي إلى تجمعه وتراكمه بمرور الوقت في منطقة الشق الشوكي الحقاني.
مع ازدياد حجم الكيس الزلالي، يبدأ في ممارسة ضغط ميكانيكي مباشر ومستمر على العصب فوق الكتف المار في تلك المنطقة الضيقة. هذا الضغط يمنع العصب من إرسال الإشارات الكهربائية بشكل سليم إلى العضلة تحت الشوكة، مما يؤدي إلى ظهور الأعراض.
بالإضافة إلى الأكياس الزلالية، هناك أسباب أخرى أقل شيوعاً قد تؤدي إلى انضغاط العصب، وتشمل:
* الأورام الصلبة الحميدة أو الخبيثة في منطقة الكتف مثل الأورام الشفانية.
* تضخم وسماكة الرباط الشوكي الحقاني بشكل غير طبيعي.
* التعرض لإصابات مباشرة أو كسور في لوح الكتف.
* المضاعفات الناتجة عن عمليات جراحية سابقة في الكتف والتي قد تؤدي إلى تندب الأنسجة حول العصب.
الأعراض والعلامات التحذيرية للمرض
غالباً ما تكون بداية أعراض انضغاط العصب فوق الكتف تدريجية وغامضة، مما قد يؤدي إلى تأخر التشخيص في بعض الأحيان. يصف المرضى عادة شعورهم بألم عميق ومستمر في الجزء الخلفي من الكتف. هذا الألم قد يوصف بأنه وجع خفي يزداد مع المجهود، وقد يمتد في بعض الحالات لينتشر أسفل الذراع أو يرتفع باتجاه الرقبة.
إلى جانب الألم، يعتبر الضعف العضلي العلامة السريرية الأهم والأكثر وضوحاً. يلاحظ المريض صعوبة وضعفاً ملحوظاً عند محاولة تدوير الذراع إلى الخارج، خاصة عندما تكون الذراع بجانب الجسم. هذا الضعف ينتج عن توقف الإشارات العصبية الواصلة إلى العضلة تحت الشوكة.
مع مرور الوقت واستمرار الضغط على العصب، تبدأ العضلة المحرومة من التغذية العصبية في الضمور. يمكن للطبيب المتمرس، بل وحتى للمريض أو ذويه، ملاحظة تجويف أو غؤور واضح في الجزء الخلفي من لوح الكتف أسفل الشوكة، وهو ما يمثل الضمور الفعلي للعضلة تحت الشوكة.
من الملاحظات الطبية الدقيقة التي يعتمد عليها الأطباء هي أن الانضغاط في منطقة الشق الشوكي الحقاني يؤدي إلى ضعف وضمور معزول في العضلة تحت الشوكة فقط، بينما تظل العضلة فوق الشوكة سليمة. أما إذا كان الضمور يشمل العضلتين معاً، فهذا يشير بشكل شبه مؤكد إلى أن الانضغاط يحدث في منطقة أعلى، وتحديداً في الثلم فوق الكتف.
طرق التشخيص والفحوصات الطبية الدقيقة
للوصول إلى تشخيص دقيق وحاسم لحالة انضغاط العصب فوق الكتف، يعتمد الأطباء على دمج التقييم السريري الشامل مع الفحوصات الفسيولوجية والتصويرية المتقدمة. لا يمكن الاعتماد على الأعراض وحدها، بل يجب تأكيد وجود الضغط وتحديد مكانه وسببه بدقة.
التخطيط الكهربائي للعضلات والأعصاب
يعتبر تخطيط كهربية العضل ودراسات التوصيل العصبي المعيار الذهبي الفسيولوجي لتأكيد تشخيص انضغاط العصب. يقوم هذا الفحص الدقيق بقياس النشاط الكهربائي في العضلات وسرعة انتقال الإشارات عبر الأعصاب.
في حالة انضغاط العصب فوق الكتف عند الشق الشوكي الحقاني، سيظهر الفحص علامات واضحة على فقدان التعصيب معزولة في العضلة تحت الشوكة. كما سيسجل الفحص تأخراً في وصول الإشارة العصبية عند تحفيز العصب من منطقة الرقبة وتسجيل الاستجابة فوق العضلة المصابة. هذا الفحص لا يؤكد التشخيص فحسب، بل يساعد أيضاً في تحديد شدة الضرر الواقع على العصب.
التصوير بالرنين المغناطيسي
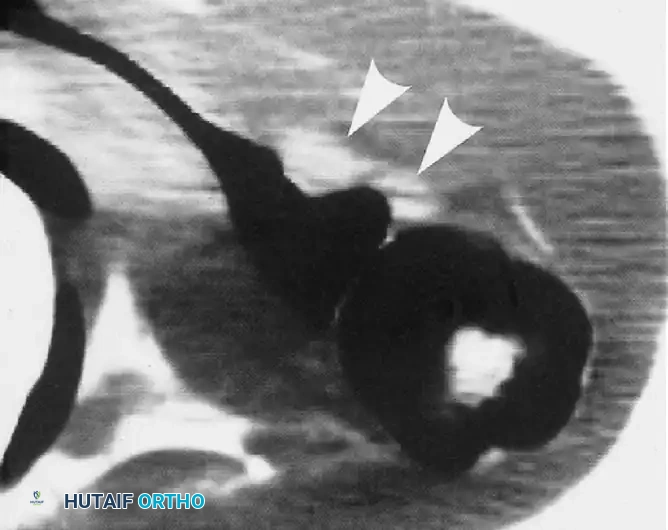
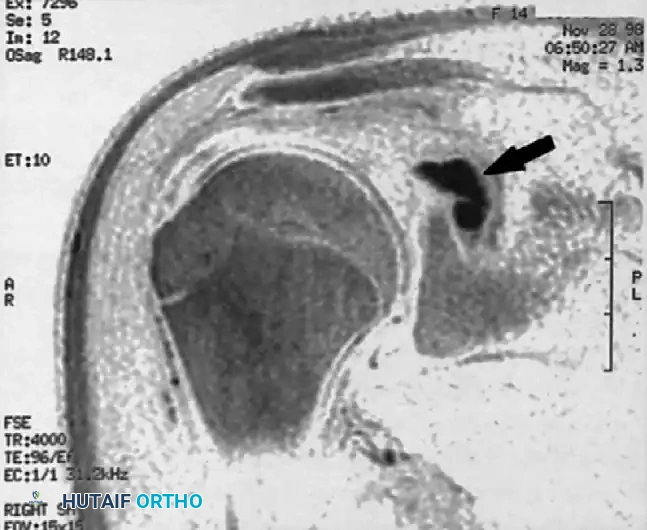
إذا كان التخطيط الكهربائي هو المعيار الفسيولوجي، فإن التصوير بالرنين المغناطيسي هو المعيار الذهبي التشريحي. يوفر هذا التصوير المتقدم صوراً عالية الدقة للأنسجة الرخوة، مما يسمح للطبيب برؤية الكيس الزلالي أو أي كتلة أخرى تضغط على العصب بوضوح تام.
علاوة على ذلك، يكشف الرنين المغناطيسي عن المشكلة الأساسية داخل المفصل التي أدت إلى تكون الكيس، مثل التمزق الشفاوي. كما يتيح للطبيب تقييم حالة عضلات الكفة المدورة ومعرفة مدى التسلل الدهني والضمور الذي حدث فيها نتيجة الانضغاط.
فيما يلي مجموعة من صور الرنين المغناطيسي التي توضح العرض الكلاسيكي للكيس الزلالي العقدي المسبب لانضغاط العصب فوق الكتف:

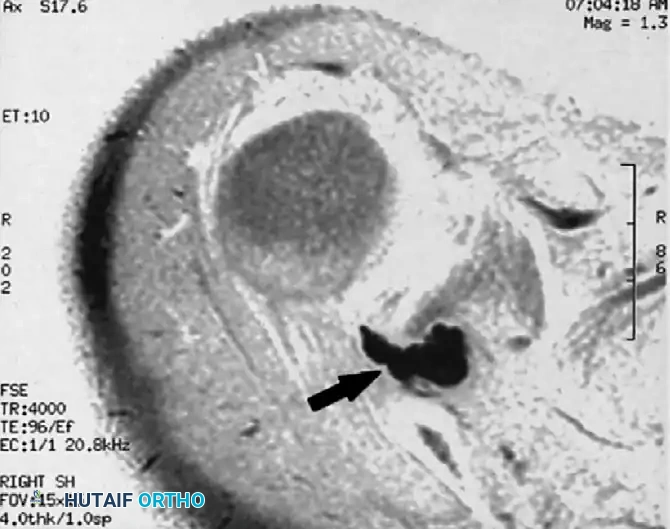
الخيارات العلاجية والنهج الجراحي
تطور علاج انضغاط العصب فوق الكتف بشكل كبير خلال السنوات الأخيرة. يعتمد اختيار النهج العلاجي على حجم الكيس، وسبب الانضغاط، ومدى استجابة المريض للعلاجات التحفظية المبدئية. في الحالات التي يتم فيها تأكيد وجود ضغط ميكانيكي يسبب ضعفاً وضموراً عضلياً، يصبح التدخل الجراحي هو الخيار الأمثل لمنع حدوث تلف دائم في العصب والعضلات.
التدخل الجراحي بالمنظار
يمثل العلاج بالمنظار نقلة نوعية في جراحة العظام، وقد أصبح اليوم الطريقة المفضلة لعلاج انضغاط العصب فوق الكتف الناتج عن الأكياس الزلالية. الميزة الكبرى للمنظار هي قدرته على معالجة السبب الجذري للمشكلة وليس فقط العرض.
نظراً لأن هذه الأكياس تنتج غالباً عن تمزق في غضروف المفصل، فإن الجراح يستخدم المنظار للدخول إلى المفصل، وتحديد مكان التمزق، ثم فتح مسار للوصول إلى الكيس الزلالي. يتم تفريغ الكيس وإزالة الضغط عن العصب، والأهم من ذلك، يتم إصلاح التمزق الغضروفي باستخدام خطاطيف وخيوط جراحية دقيقة. هذا الإصلاح يغلق الصمام أحادي الاتجاه ويمنع تجمع السائل مرة أخرى، مما يقلل بشكل كبير من احتمالية عودة الكيس في المستقبل.
الجراحة المفتوحة من الخلف
على الرغم من انتشار استخدام المنظار، يظل النهج الجراحي الخلفي المفتوح تقنية أساسية وحاسمة في ترسانة جراح العظام. يتم اللجوء إلى الجراحة المفتوحة في حالات محددة تتطلب تدخلاً مباشراً وواسعاً، مثل:
* وجود أكياس زلالية ضخمة جداً أو متعددة الحجرات تمتد عميقاً في الأنسجة.
* الأكياس التي لا تتصل بشكل واضح بتجويف المفصل.
* وجود أورام صلبة تضغط على العصب.
* حالات فشل الجراحة بالمنظار أو وجود تندبات شديدة من جراحات سابقة.
تتميز الجراحة المفتوحة بقدرتها على توفير رؤية مباشرة وواضحة للعصب والأنسجة المحيطة به، مما يسمح للجراح بتسليك العصب بدقة متناهية وإزالة أي ضغط ميكانيكي عليه.
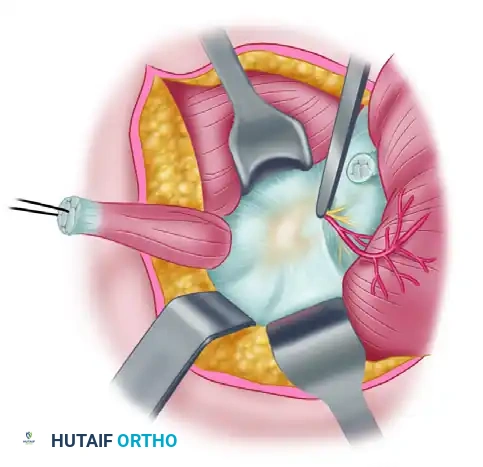
خطوات العملية الجراحية المفتوحة بالتفصيل
يتطلب النهج الجراحي الخلفي المفتوح فهماً عميقاً للتشريح الجراحي للكتف، ويتم تنفيذه بخطوات دقيقة لضمان سلامة العصب وتحقيق أفضل النتائج للمريض.
تبدأ العملية بوضع المريض في وضعية الاستلقاء الجانبي أو الانبطاح الكامل، مع تجهيز الذراع بحيث يمكن تحريكها بحرية أثناء الجراحة لتسهيل الوصول إلى الأنسجة العميقة. يقوم الجراح بتحديد المعالم العظمية للكتف، ثم يُحدث شقاً جراحياً موازياً لشوكة لوح الكتف.
الخطوة التالية تتضمن التعامل مع العضلات السطحية بعناية فائقة. يتم فصل عضلة شبه المنحرف عن شوكة لوح الكتف ورفعها للوصول إلى الطبقات الأعمق. يجب على الجراح في هذه المرحلة السيطرة التامة على النزيف وتجنب المساس بالأعصاب والأوعية الدموية المغذية لتلك المنطقة.
بعد الوصول إلى الطبقة العميقة، يتم فصل جزء من العضلة تحت الشوكة وإزاحتها لكشف الشق الشوكي الحقاني. هنا تكمن الدقة الجراحية؛ حيث يقوم الجراح بالبحث عن العصب فوق الكتف وسط الأنسجة الدهنية والليفية بحذر شديد. بمجرد تحديد العصب، يتم التعرف على الكيس الزلالي أو الكتلة الضاغطة.
الهدف الأساسي في هذه المرحلة هو فصل الكيس عن العصب دون إحداث أي ضرر للعصب نفسه. يتم تتبع قاعدة الكيس حتى منشأه في كبسولة المفصل وإغلاقها لمنع التكرار. إذا كان الرباط الشوكي الحقاني متضخماً ويساهم في الضغط، يتم تحريره وقطعه بحذر.
| وجه المقارنة | الجراحة بالمنظار | الجراحة المفتوحة من الخلف |
|---|---|---|
| حجم الشق الجراحي | ثقوب صغيرة جداً | شق جراحي طولي (10-12 سم) |
| معالجة سبب المشكلة | نعم، يتم إصلاح تمزق الغضروف | يركز على إزالة الكيس وتحرير العصب |
| فترة البقاء في المستشفى | غالباً جراحة يوم واحد | قد تتطلب يوماً إضافياً للمراقبة |
| الحالات المفضلة | الأكياس الزلالية الناتجة عن تمزق مفصلي | الأكياس الضخمة، الأورام، فشل المنظار |
برنامج التأهيل والتعافي بعد الجراحة
يعتبر برنامج إعادة التأهيل بعد جراحة تحرير العصب فوق الكتف جزءاً لا يتجزأ من نجاح العلاج. يهدف هذا البرنامج إلى حماية العضلات التي تم التعامل معها أثناء الجراحة، مع منع حدوث تيبس في مفصل الكتف، واستعادة القوة العضلية تدريجياً.
المرحلة الأولى بعد الجراحة مباشرة
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الثاني. يتم وضع ذراع المريض في حمالة طبية لتوفير الراحة والدعم. يُشجع المريض على تحريك مفصل الكوع والرسغ والأصابع بنشاط لتنشيط الدورة الدموية. يبدأ العلاج الطبيعي بحركات سلبية ومساعدة لمفصل الكتف تحت إشراف المعالج، مع تجنب أي حركة نشطة للدوران الخارجي أو رفع الذراع لحماية العضلات التي في طور الالتئام.
المرحلة المتوسطة من التعافي
تبدأ من الأسبوع الثاني وتستمر حتى الأسبوع السادس. في هذه المرحلة، يتم إدخال الحركات النشطة تدريجياً بناءً على مستوى تحمل المريض للألم. يتم التركيز على استعادة المدى الحركي الكامل للكتف بشكل سلبي ونشط مساعد. كما تبدأ تمارين التقوية متساوية القياس اللطيفة لعضلة الدالية وعضلات الكفة المدورة السليمة.
المرحلة المتقدمة وتقوية العضلات
تبدأ هذه المرحلة بعد الأسبوع السادس، وذلك بعد التأكد من التئام الأنسجة العضلية سريرياً واستعادة المدى الحركي بدون ألم. يتم التركيز هنا على تمارين التقوية المتقدمة والمقاومة المتدرجة.
يجب أن يدرك المريض أن اختفاء الألم يحدث غالباً بشكل سريع بعد الجراحة، ولكن استعادة الكتلة العضلية للعضلة تحت الشوكة وقوة الدوران الخارجي قد تستغرق وقتاً طويلاً يتراوح بين 6 إلى 12 شهراً. يعتمد هذا التأخير على مدى شدة انضغاط العصب والفترة الزمنية التي قضاها المريض قبل الخضوع للجراحة.
المخاطر والمضاعفات المحتملة للجراحة
كأي تدخل جراحي، تحمل جراحة تحرير العصب فوق الكتف بعض المخاطر والمضاعفات المحتملة التي يجب أن يكون المريض على دراية بها، ويجب على الجراح اتخاذ كافة التدابير لتجنبها:
- عدم التحرير الكامل للعصب: قد يحدث إذا لم يتم استئصال الكيس بالكامل من جذوره أو إذا لم يتم تحرير الرباط الضاغط بشكل كافٍ، مما يؤدي إلى استمرار الأعراض.
- عودة الكيس الزلالي: تزداد احتمالية عودة الكيس في الجراحات المفتوحة إذا لم يتم معالجة التمزق الغضروفي الأساسي داخل المفصل.
- إصابة العصب أثناء الجراحة: يعتبر العصب فوق الكتف حساساً للغاية، وأي سحب مفرط أو استخدام غير دقيق لأدوات الكي الكهربائي بالقرب منه قد يؤدي إلى تلف دائم في العصب.
- تجمع دموي: نظراً لغزارة التروية الدموية في عضلات الكتف الخلفية، قد يحدث تجمع دموي إذا لم يتم السيطرة على النزيف بشكل كامل أثناء العملية، مما قد يؤخر الشفاء ويزيد من خطر العدوى.
الأسئلة الشائعة حول انضغاط العصب فوق الكتف
طبيعة ألم انضغاط العصب فوق الكتف
يتميز الألم الناتج عن هذه الحالة بأنه ألم عميق ومستمر يتركز في الجزء الخلفي من الكتف. قد يوصف بأنه وجع خفي يزداد سوءاً مع الأنشطة التي تتطلب تحريك الذراع، وقد يمتد الألم في بعض الأحيان ليشمل الرقبة أو ينزل على طول الذراع، مما يجعله مزعجاً للغاية ويؤثر على جودة النوم.
مدة التعافي بعد جراحة تحرير العصب
تختلف مدة التعافي من مريض لآخر. بشكل عام، يشعر المريض بتحسن كبير في مستوى الألم خلال الأسابيع الأولى بعد الجراحة. ومع ذلك، فإن استعادة المدى الحركي الكامل تتطلب حوالي 6 إلى 8 أسابيع من العلاج الطبيعي، بينما تحتاج العضلات الضامرة إلى فترة تتراوح بين 6 إلى 12 شهراً لاستعادة قوتها وحجمها الطبيعي بالكامل.
إمكانية العلاج بدون تدخل جراحي
في بعض الحالات المبكرة، يمكن تجربة العلاج التحفظي الذي يشمل الأدوية المضادة للالتهابات، وتعديل الأنشطة، وجلسات العلاج الطبيعي. ومع ذلك، إذا كان السبب هو كيس زلالي يضغط ميكانيكياً على العصب ويسبب ضعفاً وضموراً في العضلات، فإن التدخل الجراحي يصبح ضرورياً لمنع التلف الدائم للعصب.
الفرق بين الجراحة المفتوحة والمنظار
الجراحة بالمنظار تتم عبر ثقوب صغيرة وتسمح بمعالجة السبب الجذري (مثل تمزق الغضروف) من داخل المفصل، وهي الخيار المفضل حالياً للأكياس الزلالية. أما الجراحة المفتوحة فتتطلب شقاً جراحياً أكبر في الخلف، وتُستخدم للحالات المعقدة، الأكياس الضخمة، الأورام، أو عند فشل العلاج بالمنظار.
تأثير تأخير العلاج على العضلات
تأخير العلاج الجراحي عند وجود انضغاط مؤكد يؤدي إلى استمرار حرمان العضلة من الإشارات العصبية، مما يسبب ضموراً متزايداً في العضلة تحت الشوكة وتحول أنسجتها إلى دهون. هذا التلف قد يصبح غير قابل للانعكاس بمرور الوقت، مما يعني أن العضلة قد لا تستعيد قوتها الكاملة حتى بعد إجراء الجراحة لاحقاً.
نسبة نجاح عملية تحرير العصب
تعتبر نسبة نجاح هذه العمليات عالية جداً، خاصة عندما يتم إجراؤها بواسطة جراح عظام متخصص وبمجرد تشخيص الحالة بدقة. الغالبية العظمى من المرضى يتخلصون من الألم بشكل شبه كامل، ويستعيدون وظيفة الكتف وقوته بشكل ملحوظ بعد الالتزام ببرنامج التأهيل.
كيفية النوم بعد جراحة الكتف
في الأسابيع الأولى بعد الجراحة، يُنصح بالنوم في وضع شبه جالس باستخدام وسائد داعمة للظهر والذراع، أو النوم على كرسي مريح قابل للإمالة. يجب تجنب النوم على الكتف المصاب تماماً، والحرص على ارتداء الحمالة الطبية أثناء النوم لحماية الكتف من الحركات اللاإرادية.
متى يمكن العودة للعمل والرياضة
تعتمد العودة للعمل على طبيعة المهنة. الأعمال المكتبية يمكن العودة إليها خلال أسبوعين إلى ثلاثة أسابيع. أما الأعمال البدنية الشاقة أو الرياضات التي تتطلب استخدام الكتف بقوة، فقد تتطلب الانتظار لمدة 4 إلى 6 أشهر، وذلك بعد الحصول على موافقة الجراح المعالج واجتياز اختبارات القوة في العلاج الطبيعي.
احتمالية عودة الكيس الزلالي بعد الجراحة
إذا تم إجراء الجراحة بالمنظار وتم إصلاح التمزق الغضروفي المسبب للكيس، فإن احتمالية عودة الكيس تكون ضئيلة جداً. أما في الجراحات المفتوحة التي تكتفي بإزالة الكيس دون معالجة المفصل من الداخل، فقد تكون نسبة التكرار أعلى قليلاً.
دور العلاج الطبيعي في رحلة الشفاء
العلاج الطبيعي ليس مجرد خيار إضافي، بل هو ركن أساسي في العلاج. يساعد العلاج الطبيعي الموجه في منع تيبس المفصل، وتوجيه التئام الأنسجة بشكل صحيح، وإعادة تدريب العضلات الضعيفة، وضمان عودة المريض لممارسة حياته الطبيعية بأعلى كفاءة ممكنة وبدون ألم.
مواضيع أخرى قد تهمك