الدليل الشامل 2026 | كسور جسم عظم الفخذ (Femoral Shaft Fractures): التشريح، التشخيص المتقدم، والعلاج الجراحي بالمسامير النخاعية

الخلاصة الطبية
نستعرض في هذا التقرير كل ما يهمك معرفته عن دليل شامل لكسور قشره الفخذ: التشريح، التشخيص، والعلاج، يبين أنها كسور شائعة في عظم الفخذ، غالباً ما تنتج عن صدمات عالية الطاقة. تُشخص أساساً بالأشعة السينية، والعلاج الفعال هو التثبيت بالمسامير النخاعية، الذي يحقق معدلات نجاح تتجاوز 95%. يساعد هذا الفهم في تحديد الآليات والتشريح المتأثر والمضاعفات المحتملة لتحقيق الشفاء الأمثل.
ما هي كسور جسم عظم الفخذ وأفضل طرق علاجها؟
كسور جسم عظم الفخذ (Femoral Shaft Fractures) هي كسور تصيب الجزء الأنبوبي الأوسط من عظمة الفخذ، وتنتج غالباً عن إصابات شديدة الطاقة (مثل حوادث السيارات). تُعتبر من الكسور الخطيرة بسبب النزيف الداخلي الشديد والألم المبرح. أفضل علاج جراحي لها هو تثبيت المسامير النخاعية (Intramedullary Nailing) ، التي تتميز بنسب نجاح تتجاوز 95%، وتسمح بالتحميل المبكر للوزن والتعافي السريع، وهي المعيار الذهبي عالمياً.
مقدمة: عندما ينكسر أقوى عظام الجسم.. مواجهة إصابة الطاقة العالية
تُعد عظمة الفخذ (Femur) أطول وأقوى عظمة في الهيكل العظمي البشري، فهي مصممة هندسياً لتحمل أضعاف وزن الجسم البشري، وتلعب دوراً محورياً في المشي، الجري، والقفز. لكن، عندما تتعرض هذه العظمة الجبارة لكسر في جزءها الأنبوبي الأوسط (الذي يُسمى "قشرة الفخذ" أو "جسم الفخذ" Femoral Shaft)، فإننا لا نتحدث عن إصابة عادية. إننا نواجه واحدة من أخطر الكسور في تخصص جراحة العظام: كسور جسم عظم الفخذ (Femoral Shaft Fractures) .
هذه الكسور غالباً ما تكون نتيجة لإصابات شديدة الطاقة (High-Energy Trauma)، مثل حوادث السيارات المروعة أو السقوط من ارتفاعات عالية. إنها لا تسبب ألماً مبرحاً فحسب، بل يمكن أن تؤدي إلى نزيف داخلي هائل (قد يصل إلى 1.5 لتر من الدم في الفخذ)، وتلف واسع للأنسجة الرخوة، وقد تكون مصحوبة بإصابات خطيرة أخرى (Polytrauma) تهدد حياة المريض.
في هذا الدليل الطبي الموسوعي الشامل لعام 2026، والذي أُعد تحت إشراف الأستاذ الدكتور محمد هطيف (أستاذ واستشاري جراحة العظام والمفاصل الصناعية، ورائد في إدارة حالات الصدمات الكبرى في اليمن )، سنغوص بعمق في كل ما تحتاج لمعرفته عن هذه الكسور.
سنتعلم: تشريح العظمة الفريد، الوبائيات، الأسباب، الأنماط الكسرية، بروتوكولات التشخيص الدقيق (بما في ذلك صور الأشعة السينية الخاصة)، أهمية تصنيفات الكسور (Winquist & Hansen و AO/OTA)، الخطة العلاجية الجراحية بالمسامير النخاعية (المعيار الذهبي)، والمضاعفات المحتملة، لنضمن لك فهماً كاملاً للتعافي من هذه الإصابة الخطيرة.
الفصل الأول: فهم كسور جسم عظم الفخذ (The Big Picture)
-
**1. تعريف الكسر (Definition)
**
كسور جسم عظم الفخذ هي كسور تصيب الثلثين الأوسطين من عظم الفخذ، أي الجزء الأنبوبي الطويل بين الجزء العلوي (المدورين) والجزء السفلي (فوق مفصل الركبة). يُشار إليها أحياناً بـ "كسور قشرة الفخذ". -
**2. لماذا هي إصابة خطيرة؟
** - الطاقة العالية: تتطلب قوة هائلة لكسرها، مما يعني غالباً وجود إصابات أخرى في الجسم.
- النزيف الهائل: الفخذ عضلة ضخمة غنية بالدم. الكسر يؤدي إلى نزيف داخلي كبير يصل إلى 1000-1500 مل (1-1.5 لتر) حتى لو كان الكسر مغلقاً، مما قد يسبب صدمة نقص حجم الدم (Hypovolemic Shock).
- التشوه والألم: الكسر يؤدي إلى قصر وتشوه كبير في الطرف بسبب قوة العضلات المحيطة، مع ألم مبرح.
-
المضاعفات: خطر كبير للإصابة بالجلطات، الالتهاب الرئوي، ومتلازمة الانصمام الدهني.
-
**3. الوبائيات (Epidemiology)
**
"كسور قشرة الفخذ وجود حالات شائعة نسبيًا، وبمعدل 37.1 لكل 100,000 شخص سنوياً." - الفئات الديموغرافية: غالبًا ما تحدث الإصابات لدى المرضى الأصغر سنّاً (الرجال النشطون) وترجع غالبا الإصابة إلى حوادث المركبات بسرعات عالية. تُعد كسور الطاقة المنخفضة أكثر شيوعًا بين كبار السن وتنجم عادة عن السقوط من وضع الوقوف (بسبب هشاشة العظام). كما يمكن حدوث كسور بالرصاص كذلك.
الفصل الثاني: التشريح التفصيلي لعظم الفخذ (هندسة القوة)
العظم هو أكبر وأقوى العظام في الجسم. فهم تشريحه حيوي لتحديد خطة العلاج.
-
**1. العظام (The Bone)
** - جسم الفخذ (Diaphysis): الجزء الأنبوبي الطويل، يتكون بشكل أساسي من "عظم قشري" كثيف (Cortical Bone) يوفر قوة هائلة، ويحتوي على قناة نخاعية مركزية (Medullary Canal).
- القوس الأمامي للفخذ: الفخذ ليس مستقيماً تماماً، بل يمتلك انحناءً طبيعياً للأمام (Anterior Bowing)، ويتم تشكيله لاستيعاب العضلات التي تحيط به.
-
العنق الفخذي: يقع في الجزء العلوي، ويُعد منطقة ضعيفة بسبب تكوينه من "العظم الإسفنجي" (Cancellous Bone) وضعف التروية الدموية مقارنة بجسم العظم، مما يجعله عرضة للكسور (كسور عنق الفخذ).
-
**2. العضلات وقوى التشوه (Deforming Forces)
**
الفخذ غني بالعضلات الضخمة التي تلعب دوراً حاسماً في تشويه الكسر بعد حدوثه. - عضلات الفخذ الثلاثية (Quadriceps): في الجزء الأمامي.
- عضلات الأرداف (Gluteals): في الجزء العلوي والخلفي.
- عضلات المقربة (Adductors): في الجزء الداخلي.
-
تأثيرها: "تعمل عضلات الفخذ كقوة مشوهة بعد كسر قشرة الفخذ. يتم ثني المقطع القريب للعظمة عن طريق عضلات المؤخرة والصغرى والمرض الأوسط. يخضع المقطع البعيد لقوى التأجج من عضلات المضافة وقوى التمديد من عضلة عرضية الساق." هذا التباين في سحب العضلات هو ما يجعل الكسر منزاحاً جداً ويسببه القصر والتشوه.
-
**3. العلوم الحيوية (Biomechanics)
**
"يعرض العظم الفخذي للانحناء النقي والدوران والانحناء الغير متساوي والضغط الأربعي-نقطة اعتمادا على مكان الكسر وآلية الإصابة." - قوى الانحناء (Bending): كسقوط مباشر على الفخذ.
- قوى الالتواء (Torsion): كالتواء عنيف للساق.
- قوى الانضغاط (Axial Compression): كالسقوط من ارتفاع على القدم.
- هذه القوى تحدد "نمط الكسر" (عرضي، مائل، حلزوني، مفتت).
الفصل الثالث: العلل والإصابات النظامية المرافقة (The Trauma Landscape)
"تعتبر كسور قشرة الفخذ عادة نتيجة لحوادث الصدمات والإصابات عالية الطاقة. يمكن أن تشمل أنماط الكسور كسور عرضية ودورانية ومائلة وشظية ومنفصلة."
كسر جسم الفخذ نادراً ما يكون الإصابة الوحيدة. يجب دائماً البحث عن إصابات أخرى.
-
**1. الآلية (Mechanism of Injury)
** - حوادث المركبات عالية السرعة: (السبب الأول والأكثر شيوعاً).
- السقوط من ارتفاعات عالية.
- الإصابات بالرصاص: تسبب كسوراً مفتوحة ومفتتة.
-
حوادث المشاة والمركبات.
-
**2. الإصابات العظمية المرافقة (Associated Musculoskeletal Injuries)
** -
"وقد تحدث إصابات عظام أخرى مع الكسور، مثل إصابات العنق الفخذي وكسور عظام الفخذ الثنائية وكسور عظام الساق، وكسور الحوض الفخذي التي تساهم في حالات العلاج."
- كسر عنق الفخذ في نفس الطرف (Ipsilateral Femoral Neck Fracture): خطير جداً، ويجب البحث عنه دائماً.
- كسور الفخذ الثنائية: كسر في كلا الفخذين.
- كسور الساق (الظنبوب) في نفس الطرف: تُعرف بـ "الركبة العائمة" (Floating Knee) وهي إصابة خطيرة.
- خلع الركبة أو الورك.
-
3. الإصابات النظامية المرافقة (Associated Systemic Injuries)
**
مريض كسر جسم الفخذ هو "مريض صدمة" (Trauma Patient)** ويحتاج لتقييم شامل. - "يمكن أن تشمل هذه الإصابات الإصابات الصدرية مثل الإصابة الرئوية ، التي يمكن أن تؤدي إلى متلازمة الضائقة الرئوية الحادة إذا تم إجراء العلاج الجراحي المبكر لكسر الفخذ." (ARDS - Acute Respiratory Distress Syndrome).
- نزيف الدماغ ونزيف تحت الجافية: إصابات الرأس شائعة.
- إصابات البطن والحوض.
- إصابات العمود الفقري.
- أهمية التوقيت الجراحي: "النزيف الدماغي وانخفاض ضغط الدم خلال العملية الجراحية" يمكن أن تزيدها الجراحة. لذلك، يجب استقرار حالة المريض العامة قبل الجراحة.
الفصل الرابع: العرض السريري والتشخيص (سباق مع الزمن)
"تبرز أهمية ضرورة التشخيص الفوري والعلاج لكسور قشرة الفخذ."
-
**1. التقييم الأولي (ATLS Protocol)
** - دعم الحياة المتقدم للصدمات (ATLS - Advanced Trauma Life Support): هو المنهجية المتبعة عالمياً لتقييم وعلاج مرضى الصدمات. يتم التركيز على مجرى الهواء، التنفس، الدورة الدموية، ثم تقييم الإعاقة العصبية والتعرض لإصابات أخرى.
-
العرض الأولي: يتضمن تشخيص الألم الشديد في الفخذ، والتورم، والتشوه الواضح.
-
**2. فقدان الدم (Blood Loss)
** - "يمكن أن تتراوح خسارة الدم في حالة كسر الفخذ المغلق من 1000-1500 مل، وتبلغ 500-1000 مل في حالة كسر قشرة الساق المغلق." هذا النزيف الداخلي الهائل يؤدي إلى نقص حجم الدم وصدمة.
-
علامات: شحوب، سرعة نبضات القلب، انخفاض ضغط الدم.
-
**3. الفحص السريري الدقيق
** - الألم والتشوه: الطرف يبدو أقصر ومعوجاً.
- فحص الأعصاب والأوعية الدموية: حاسم للتأكد من سلامة النبضات والإحساس وحركة القدم.
- فحص المفاصل المجاورة: يجب فحص مفصل الورك والركبة لإخراج الإصابات المصاحبة.
-
حساسية حول الفخذ: "يمكن أن تحدث حساسية حول الفخذ، مما يجعل من الصعب فحص عنق الفخذ المتماثل بسبب الألم الناجم عن كسر قشرة الفخذ." هذا يعني وجوب الانتباه الشديد لكسور عنق الفخذ المصاحبة.
-
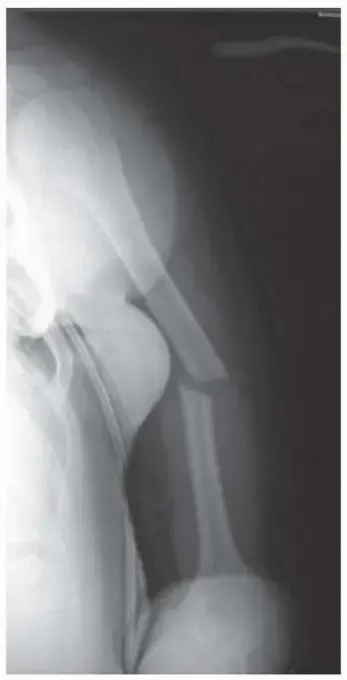
**4. التشخيص بالأشعة (الرؤية العظمية)
** -
الأشعة السينية (X-rays):
"يشمل التشخيص الأشعة السينية على القطعة العليا والجانبية للفخذ بأكمله والورك المتماثل لاستبعاد كسور العنق الفخذي."
- AP و Lateral: صورتان أساسيتان للفخذ بالكامل (من الورك إلى الركبة).
- صور للورك والركبة: ضرورية جداً لاستبعاد الكسور الخفية في هذه المفاصل (خاصة كسر عنق الفخذ المصاحب).
- المسح المقطعي (CT Scan): "قد يتم استخدام المسح المقطعي لاستبعاد كسور العنق الفخذي المرتبطة." ويُستخدم أيضاً لتقييم الكسور المفتتة، والإصابات الحوضية، والبحث عن أجسام حرة داخل المفصل.
- الموجات فوق الصوتية (Ultrasound): تُستخدم لتقييم النزيف حول الكسر أو وجود إصابة وعائية.
- MRI: نادراً ما يُستخدم في التشخيص الأولي لكسور الجسم الحادة، ولكنه مفيد لتقييم الأنسجة الرخوة أو كسور الإجهاد الخفية.
الفصل الخامس: تصنيف كسور جسم عظم الفخذ (دليل الجراح)
تُصنف كسور جسم عظم الفخذ لتحديد مدى شدتها، واستقرارها، ونوع التدخل الجراحي الأنسب.
-
**1. تصنيف Winquist و Hansen (لتقييم التفتت Comminution)
**
"يستند هذا النظام التصنيفي إلى كمية التركيب التكسري، حيث تكون الكسور من النوع 0 التي لا تحتوي على تركيب والنوع IV هو الكسور الشظية التي لا يوجد اتصال بين المقطعين العلوي والسفلي." - النوع 0: كسر بسيط (عرضي، مائل، حلزوني)، لا يوجد تفتت.
- النوع I: تفتت بسيط جداً (أقل من 25% من قطر العظم).
- النوع II: تفتت معتدل (25-50% من قطر العظم).
- النوع III: تفتت شديد (50-75% من قطر العظم).
- النوع IV: تفتت واسع (أكثر من 75% من قطر العظم)، ولا يوجد اتصال بين الجزء العلوي والسفلي من العظم.
-
الأهمية الجراحية: يؤثر على استقرار الكسر، والحاجة إلى استخدام مسامير نخاعية مع "ترقيع عظمي" (Bone Grafting)، وقدرة المريض على تحميل الوزن بعد الجراحة.
-
**2. تصنيف AO/OTA (لتقييم نمط الكسر)
**
"يستند هذا النظام التصنيفي إلى نوع الحرف التكسيري المتضمن لأداة الكسر وينقسم إلى ثلاث مجموعات: بسيطة (32A) والأخدودية (32B) والمعقدة (32C)." -
المجموعة 32-A (الكسور البسيطة):
- 32-A1: حلزوني (Spiral).
- 32-A2: مائل (Oblique).
- 32-A3: عرضي (Transverse).
-
المجموعة 32-B (الكسور الوتدية / الأخدودية Wedge):
تحتوي على قطعة مثلثة الشكل.
- 32-B1: قطعة سليمة.
- 32-B2: قطعة مفتتة.
-
المجموعة 32-C (الكسور المعقدة / المفتتة Comminuted):
- 32-C1: كسر حلزوني معقد.
- 32-C2: كسر قطعي (Segmental Fracture).
- 32-C3: كسر مفتت بالكامل.
- الأهمية الجراحية: هذا التصنيف يوجه الجراح بشكل مباشر لاختيار الأداة الجراحية المناسبة (مسمار نخاعي، شريحة، أو تثبيت خارجي) والتقنية الأفضل.
الفصل السادس: استراتيجيات العلاج (المعيار الذهبي والبدائل)
الهدف الأسمى من علاج كسر جسم عظم الفخذ هو إعادة المريض إلى المشي وحياته الطبيعية بأسرع وقت ممكن وبأقل مضاعفات.
-
**1. الإدارة الأولية (Initial Management / Damage Control Orthopedics)
** - دعم الحياة: علاج الصدمة، السوائل، نقل الدم (في حالات النزيف الشديد).
- تثبيت مؤقت: وضع جبيرة شد (Traction Splint) في الإسعاف أو الطوارئ لتقليل الألم والنزيف.
-
التعامل مع الكسور المفتوحة: (كما ذكرنا في دليل الكسور المفتوحة) إعطاء مضادات حيوية فوراً، تنظيف أولي، وتغطية الجرح.
-
**2. العلاج غير الجراحي (Non-Operative Treatment) - خيار محدود جداً
** - لمن؟ "قد يتم وضع قالب الساق الطويل أو قالب الحوض لكسور غير مفصولة ويكون طول القالب مستقرًا، أو بالنسبة للمرضى الصغار الذين يعانون من عدة أمراض مشتركة."
-
القيود: نادراً ما يُستخدم في البالغين بسبب عدم الاستقرار، ومدة التعافي الطويلة (شهور في الجبس)، والمضاعفات التي تتبع الاستلقاء الطويل. يُحفظ بشكل أساسي للأطفال الصغار جداً (أقل من 6-8 سنوات) حيث يتميزون بسرعة التئام العظام.
-
**3. العلاج الجراحي (Operative Treatment) - المعيار الذهبي
**
"يعتبر تثبيت المسامير النخاع الدبلي هو المعيار الذهبي للعلاج. يمكن استخدام التثبيت الخارجي أيضًا لضحايا النعاس غير المستقر أو للتثبيت المؤقت في كسور مفتوحة شديدة." -
**أ. تثبيت المسامير النخاعية (Intramedullary Nailing - IMN) - المعيار الذهبي
** - الوصف: يتم إدخال قضيب معدني (غالباً من التيتانيوم) داخل القناة النخاعية (المركزية) لعظمة الفخذ، ويُقفل بمسامير عرضية في الأعلى والأسفل.
- الهدف: تثبيت الكسر من الداخل، ويُعد "حاملاً للعبء" (Load Sharing) مع العظم، مما يقلل من الضغط على المعدن.
-
التقنيات (مع أ.د. هطيف):
- المسامير النخاعية مع توسيع القناة (Reamed Nailing): يتم توسيع القناة النخاعية أولاً قبل إدخال المسمار. يسمح باستخدام مسمار أسمك وأقوى، ويزيد من التروية الدموية لبعض الكسور.
- المسامير النخاعية بدون توسيع (Unreamed Nailing): تُستخدم في الكسور المفتوحة لتقليل خطر العدوى، أو إصابات الأوعية الدموية.
- الدخول من الأعلى (Antegrade Nailing): من أعلى الورك (المفضل للغالبية).
- الدخول من الأسفل (Retrograde Nailing): من مفصل الركبة (في حالات كسور الحوض المصاحبة، أو السمنة المفرطة، أو الحمل).
-
المميزات:
- نسبة نجاح عالية (أكثر من 95%) في الالتئام.
- تحميل وزن مبكر: يسمح للمريض بالمشي المبكر (عادة في اليوم التالي).
- جرح صغير: إجراء طفيف التوغل نسبياً.
- قوة ميكانيكية ممتازة: لتحمل وزن الجسم.
-
**ب. التثبيت بالشرائح والمسامير (Plating / ORIF)
** - الوصف: يتم وضع شريحة معدنية على السطح الخارجي للعظم وتثبيتها بمسامير.
-
متى يُفضل؟
- كسور الفخذ القريبة جداً أو البعيدة جداً: (لا يمكن إدخال المسمار النخاعي).
- كسور الفخذ الممتدة إلى داخل مفصل الركبة أو الورك.
- كسور الأطفال: للحفاظ على مراكز النمو.
- المميزات: يسمح بالرد التشريحي الدقيق جداً.
-
العيوب: يتطلب جرحاً أكبر، وقد يؤثر على التروية الدموية للسمحاق (الغلاف الخارجي للعظم).
-
**ج. التثبيت الخارجي (External Fixation)
** - الوصف: يتم إدخال مسامير في العظم من خارج الجلد (بعيداً عن منطقة الكسر)، وتُربط هذه المسامير بإطار خارجي.
-
متى يُفضل؟
- كمرحلة أولى (Damage Control Orthopedics - DCO): في مرضى الصدمات المتعددة غير المستقرين (Polytrauma) كحل سريع لإنقاذ حياة المريض قبل الجراحة النهائية.
- كسور مفتوحة شديدة (Gustilo Type III): للسماح بالوصول إلى الجرح وتنظيفه، ثم يتم تحويله إلى تثبيت داخلي لاحقاً.
- الحروق الشديدة أو إصابات الأوعية الدموية.
- المميزات: سريع، بسيط، لا يدخل معادن في الجرح الملوث، يسمح بالوصول السهل للجرح.
-
العيوب: أقل استقراراً، خطر التهاب موقع المسامير، مزعج للمريض.
-
**جدول (3): مقارنة بين طرق التثبيت الجراحي لكسور جسم الفخذ
**
| المعيار | المسمار النخاعي (IMN) | الشريحة والمسامير (ORIF/Plating) | التثبيت الخارجي (Ex-Fix) |
|---|---|---|---|
| دعامة الجراحة | المعيار الذهبي | جيد لكسور معينة | مؤقت / لإنقاذ الحياة |
| الاستقرار الميكانيكي | ممتاز (حامل للعبء) | جيد (يتحمل العبء) | منخفض إلى متوسط |
| النزيف الداخلي | قليل جداً | معتدل | قليل جداً |
| تلف الأنسجة الرخوة | قليل (شوق صغير) | كبير (شق كبير) | قليل (مسامير) |
| تحميل الوزن المبكر | مسموح جداً (غالباً في اليوم التالي) | قد يتطلب وقتاً أطول | غير مسموح بالتحميل الكامل |
| خطر العدوى (المفتوح) | متوسط | مرتفع | منخفض (لكن التهاب المسامير ممكن) |
| سرعة الإجراء | سريع جداً | معتدل | سريع جداً |
| المضاعفات الرئيسية | متلازمة الانصمام الدهني، آلام الركبة | عدم التئام، التهاب الأنسجة الرخوة | التهاب المسامير، عدم الالتئام |
الفصل السابع: المضاعفات المحتملة (الجانب المظلم للإصابة)
حتى بعد أفضل العلاجات الجراحية، يمكن أن تحدث مضاعفات لكسور جسم عظم الفخذ.
-
**1. المضاعفات المبكرة:
** - صدمة نزفية (Hemorrhagic Shock): بسبب النزيف الداخلي الهائل.
- متلازمة الانصمام الدهني (Fat Embolism Syndrome): تُعد أحد أخطر المضاعفات. تتسرب قطرات دهنية من نخاع العظم المكسور إلى مجرى الدم، لتصل إلى الرئة أو الدماغ، مسببة فشلاً تنفسياً حاداً أو غيبوبة. (خاصة مع توسيع القناة النخاعية).
- إصابة الأعصاب والأوعية الدموية: قد تتلف أثناء الإصابة أو الجراحة.
- العدوى: (خاصة في الكسور المفتوحة).
-
متلازمة الحيز (Compartment Syndrome): نادرة في الفخذ، لكنها ممكنة.
-
**2. المضاعفات المتأخرة:
** - عدم التئام الكسر (Non-union): فشل العظم في الالتئام بعد فترة كافية (6-9 أشهر).
- الالتئام المعوج (Malunion): يلتئم الكسر ولكن بوضعية غير صحيحة (قصر، دوران، انحناء).
- قصر الطرف السفلي (Leg Length Discrepancy): بسبب القصر الناتج عن الكسر أو الالتئام المعوج.
- ضعف العضلات: (خاصة العضلة الرباعية) مما يؤثر على قوة الركبة.
- تيبس المفاصل المجاورة: (الركبة والورك) بسبب عدم الحركة.
- التهاب حول المعدن (Peri-implant Infection).
- كسر حول المعدن (Periprosthetic Fracture): كسر جديد يحدث حول المسمار أو الشريحة.
- كسر بعد إزالة المعدن.
الفصل الثامن: إعادة التأهيل والتوقعات (الطريق نحو استعادة النشاط)
"معظم المرضى المصابين بكسر جسم الفخذ يمكن أن يتوقعوا نتائج جيدة مع تثبيت المسمار النخاعي والالتزام بالبرنامج التأهيلي."
-
**1. الرعاية بعد الجراحة (Post-operative Care)
** - إدارة الألم: مسكنات فعالة.
- الوقاية من الجلطات (DVT Prophylaxis): أدوية مسيلة للدم وجوارب ضاغطة.
-
الحركة المبكرة: البدء بتحريك مفاصل الورك والركبة والكاحل لتقليل التيبس.
-
**2. العلاج الطبيعي وإعادة التأهيل (Physical Therapy)
** - تحميل الوزن (Weight-Bearing): يحدد الدكتور هطيف متى يمكن للمريض تحميل وزنه على الساق المصابة. غالباً ما يُسمح بالتحميل الجزئي أو الكامل مبكراً بعد تثبيت المسمار النخاعي.
- تمارين التقوية: لعضلات الفخذ، الأرداف، والساق.
- استعادة نطاق الحركة: للورك والركبة.
-
التدريب على المشي (Gait Training): باستخدام مشاية، ثم عكازين، ثم عصا، وصولاً إلى المشي الطبيعي.
-
**3. التوقعات (Prognosis)
** - "ترتبط النتائج السيئة بإصابة الجهاز العضلي الهيكلي المتعددة ، وزيادة العمر ، وانعدام تطابق المفاصل الجيد ، وإصابة الفخذ الحرفية التابعة ، والتهاب المفاصل الناتج عن الإصابات النمطية."
- بفضل تثبيت المسامير النخاعية الحديثة، فإن معدلات التئام كسور جسم الفخذ تتجاوز 95%، ومعظم المرضى يستعيدون وظيفتهم الكاملة أو شبه الكاملة.
- العودة للرياضة والعمل الشاق قد تستغرق من 6 إلى 12 شهراً.
كسر جسم عظم الفخذ هو إصابة كبرى تتطلب خبرة جراحية متخصصة وتدخلاً عاجلاً. اختيار التقنية الجراحية الصحيحة والتثبيت القوي هما الفارق بين التعافي الكامل والحياة مع الإعاقة. لا تدع هذه الإصابة الخطيرة تسرق منك قوة قدميك.
للحصول على تشخيص دقيق وخطة علاجية جراحية متكاملة بأحدث التقنيات العالمية (المسمار النخاعي)، تواصل مع مركز البروفيسور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور كسور في صنعاء، وخبير جراحات العظام الكبرى.. نلتزم بإعادتك لحياتك الطبيعية بأسرع وقت وأعلى مستويات الأمان.
الفصل التاسع: الأسئلة المتكررة (FAQ) – إزالة الغموض عن كسور جسم الفخذ
نختتم هذا الدليل بالإجابة على أكثر الأسئلة التي يطرحها المرضى وذويهم في عيادة الدكتور هطيف حول كسور جسم عظم الفخذ:
س 1: هل يمكن علاج كسر جسم الفخذ بالجبس فقط؟
ج: في البالغين، لا يمكن ذلك تقريباً . كسر جسم الفخذ غير مستقر للغاية بسبب قوة العضلات الضخمة التي تسحب أجزاء الكسر. الجبس سيسمح بانحراف العظم وقصره، مما يؤدي إلى التئام معوج وإعاقة دائمة. العلاج الجراحي هو المعيار الذهبي. أما في الأطفال الصغار جداً، قد يكون الجبس مناسباً.
س 2: ما هو المسمار النخاعي ولماذا هو الأفضل لكسور الفخذ؟
ج: المسمار النخاعي هو قضيب معدني يُزرع داخل التجويف المركزي لعظم الفخذ. هو الأفضل لأنه يثبت الكسر من "الداخل" (مثل دعامة المبنى)، ويسمح للعظم بتحمل جزء من وزن الجسم (Load Sharing)، مما يشجع الالتئام ويسمح للمريض بالمشي المبكر. كما يتطلب شقوقاً جراحية صغيرة، مما يقلل من تلف الأنسجة الرخوة.
س 3: كم هي فترة الشفاء الكلية بعد جراحة كسر جسم الفخذ؟
ج: التئام العظم يستغرق عادة من 3 إلى 6 أشهر . أما العودة الكاملة لجميع الأنشطة الرياضية والعمل الشاق، فقد تستغرق من 6 إلى 12 شهراً ، وهذا يتوقف على مدى الالتزام ببرنامج العلاج الطبيعي ونوع الكسر.
س 4: هل سأحتاج إلى إزالة المسمار النخاعي لاحقاً؟
ج: في معظم الحالات، لا يحتاج المسمار النخاعي للإزالة. يُترك في الجسم بشكل دائم ما لم يسبب ألماً، أو كان هناك التهاب، أو طلب المريض إزالته. في الشباب، قد يُفضل إزالته بعد التئام الكسر لتجنب كسر حول المسمار لاحقاً.
س 5: ما هي أخطر المضاعفات التي يمكن أن تحدث بعد جراحة كسر جسم الفخذ؟
ج: من أخطر المضاعفات هي متلازمة الانصمام الدهني (Fat Embolism Syndrome) ، وتحدث نادراً. أيضاً، العدوى (خاصة في الكسور المفتوحة)، وعدم التئام الكسر (Non-union)، والالتئام المعوج (Malunion) هي مضاعفات خطيرة تؤثر على الوظيفة. لهذا السبب، الخبرة الجراحية والمتابعة الدقيقة حاسمة.
س 6: والدي كبير في السن ويعاني من هشاشة العظام، هل تثبيت المسمار النخاعي مناسب له؟
ج: نعم، غالباً. المسمار النخاعي هو خيار ممتاز لكبار السن المصابين بهشاشة العظام لأنه يوفر تثبيتاً قوياً ويسمح بالمشي المبكر، مما يقلل من مخاطر مضاعفات الاستلقاء الطويل (جلطات، التهاب رئوي). ومع ذلك، قد يتطلب استخدام مسامير خاصة مصممة للعظام الهشة.
س 7: هل يمكن أن أقود السيارة بعد جراحة كسر الفخذ؟
ج: لا يمكن القيادة حتى يلتئم الكسر بشكل كافٍ ويستعيد المريض قوة العضلات والتحكم الكامل في الساق. قد تستغرق هذه الفترة من 4 إلى 6 أشهر ، وأحياناً أطول. يجب استشارة الدكتور هطيف لتحديد الموعد الآمن بناءً على تقدم التعافي.
مواضيع أخرى قد تهمك