علاج كسور العظام المتقدمة وعملية التئامها: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء

الخلاصة الطبية
التئام كسور العظام هو عملية بيولوجية معقدة يتم فيها إصلاح النسيج العظمي المتضرر، وينقسم أساسًا إلى التئام أولي (مباشر) يتطلب تثبيتًا مطلقًا وحركة قليلة، والتئام ثانوي (غير مباشر) يتضمن تكوين الكالوس مع تثبيت نسبي. يعتمد اختيار طريقة العلاج، سواء بالتثبيت الداخلي الصارم أو الأقل صرامة، على نوع الكسر وموقعه لتحقيق أفضل النتائج الوظيفية للمريض.
الخلاصة الطبية السريعة: التئام كسور العظام هو عملية بيولوجية معقدة يتم فيها إصلاح النسيج العظمي المتضرر، وينقسم أساسًا إلى التئام أولي (مباشر) يتطلب تثبيتًا مطلقًا وحركة قليلة، والتئام ثانوي (غير مباشر) يتضمن تكوين الكالوس مع تثبيت نسبي. يعتمد اختيار طريقة العلاج، سواء بالتثبيت الداخلي الصارم أو الأقل صرامة، على نوع الكسر وموقعه لتحقيق أفضل النتائج الوظيفية للمريض.
تُعد كسور العظام من الإصابات الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الأفراد، محدثةً الألم والإعاقة ومقيدةً للحركة اليومية. في اليمن، ومع الظروف الراهنة، تزداد الحاجة إلى فهم عميق لآليات التئام الكسور وخيارات علاجها المتقدمة لضمان عودة المرضى إلى حياتهم الطبيعية بأسرع وقت وأفضل حال. يسعدنا أن نقدم لكم هذا الدليل الشامل، الذي يقدم رؤى قيمة ومعلومات دقيقة مستقاة من خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول والأكثر ثقة في مجال جراحة العظام في صنعاء واليمن ككل. بفضل معرفته الواسعة وخبرته السريرية الطويلة، يلتزم الأستاذ الدكتور هطيف بتقديم أعلى مستويات الرعاية الصحية لمرضاه، ويسعى دائمًا لنشر الوعي حول أحدث التقنيات والممارسات في علاج كسور العظام.
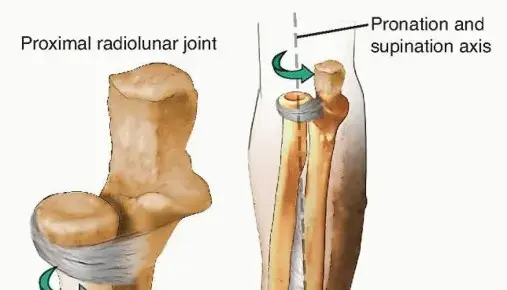
إن عملية التئام العظم هي معجزة بيولوجية تتضمن سلسلة معقدة من الأحداث الخلوية والجزيئية التي تهدف إلى استعادة السلامة الهيكلية والوظيفية للعظم المكسور. هذه العملية يمكن أن تتم بطريقتين رئيسيتين: التئام العظم الأولي (المباشر) أو التئام العظم الثانوي (غير المباشر). فهم هذه الآليات هو مفتاح اختيار العلاج الأنسب لكل حالة كسر، وهو ما سنستكشفه بالتفصيل في هذا الدليل، مع التركيز على دور التثبيت المطلق والنسبي، وتأثير عوامل مثل التفتت والحركة على مسار الشفاء.
1. مقدمة شاملة حول كسور العظام وعملية التئامها
كسر العظم هو حالة طبية تتمثل في فقدان استمرارية العظم، مما يؤدي إلى انقسامه إلى قطعتين أو أكثر. تتراوح الكسور في شدتها من كسور بسيطة (شقوق) إلى كسور معقدة ومفتتة. بغض النظر عن شدتها، تتطلب جميع الكسور اهتمامًا طبيًا لضمان التئامها بشكل صحيح واستعادة وظيفة الطرف المصاب. إن فهم كيفية التئام العظام ليس مجرد أمر نظري، بل هو أساس اتخاذ القرارات العلاجية التي تؤثر مباشرة على مستقبل المريض وقدرته على استعادة نشاطاته اليومية.
تُعد عملية التئام العظام من أروع العمليات البيولوجية في جسم الإنسان، حيث يمتلك العظم قدرة فريدة على إصلاح نفسه دون ترك ندبة، على عكس العديد من الأنسجة الأخرى. تعتمد هذه العملية على عوامل متعددة، بما في ذلك نوع الكسر، وعمر المريض وصحته العامة، والأهم من ذلك، طريقة التثبيت المستخدمة.
هناك نوعان رئيسيان من التئام العظام:
-
التئام العظم الأولي (Primary Bone Healing): يحدث هذا النوع من التئام العظم عندما يكون هناك تثبيت مطلق للكسر، أي أن حواف الكسر تكون متقاربة جدًا ولا توجد حركة تقريبًا بينها. غالبًا ما يتم تحقيق ذلك من خلال التدخل الجراحي باستخدام صفائح ضاغطة أو مسامير تثبيت توفر ثباتًا صارمًا. في هذا النوع من الالتئام، لا يتشكل الكالوس (الدشبذ) الخارجي الذي يميز الالتئام الثانوي، بل يتم إصلاح العظم مباشرة من خلال عملية تسمى إعادة التشكيل الهافرسي (Haversian Remodeling).
-
التئام العظم الثانوي (Secondary Bone Healing): هذا هو النوع الأكثر شيوعًا من التئام العظام، ويحدث عندما يكون هناك تثبيت نسبي للكسر، مما يسمح ببعض الحركة المحدودة بين أجزاء الكسر. يتميز هذا النوع بتكوين الكالوس (الدشبذ)، وهو نسيج عظمي جديد يتشكل حول موقع الكسر لربط الأجزاء المكسورة معًا. يحدث هذا الالتئام بشكل طبيعي في الكسور التي تُعالج بالتجبير أو التثبيت بالمسامير النخاعية أو المثبتات الخارجية.
في هذا الدليل، سنستعرض هذه العمليات بتفصيل أكبر، ونناقش العوامل التي تؤثر عليها، وأساليب التشخيص، وخيارات العلاج المتاحة، مع تسليط الضوء على دور الأستاذ الدكتور محمد هطيف كخبير رائد في هذا المجال في صنعاء واليمن.

2. التشريح المبسط لفهم المشكلة
لفهم كيفية التئام العظام، من الضروري أولاً أن يكون لدينا فهم أساسي لبنية العظم نفسه. العظام ليست مجرد هياكل صلبة جامدة، بل هي أنسجة حية ديناميكية تتكون من عدة طبقات، لكل منها دور حيوي في الدعم، والحماية، وإنتاج خلايا الدم، وبالطبع، في عملية الشفاء بعد الكسر.
تتكون العظمة الطويلة، مثل عظم الفخذ أو عظم العضد، من الأجزاء الرئيسية التالية:
-
السمحاق (Periosteum): هو غشاء رقيق وقوي يغطي السطح الخارجي للعظم (باستثناء المفاصل). يحتوي السمحاق على الأوعية الدموية والأعصاب والخلايا التي تلعب دورًا حاسمًا في نمو العظام وإصلاحها. يعتبر السمحاق مصدرًا غنيًا للخلايا الجذعية التي تساهم بشكل كبير في تكوين الكالوس خلال التئام الكسور الثانوي.
-
العظم القشري (Cortical Bone): يُعرف أيضًا بالعظم المضغوط، وهو الطبقة الخارجية الكثيفة والصلبة للعظم. يمثل حوالي 80% من كتلة الهيكل العظمي ويوفر القوة والمتانة. يتكون العظم القشري من وحدات هيكلية تسمى أنظمة هافرس (Haversian Systems) أو العظمونات (Osteons)، والتي تحتوي على قنوات مركزية (قنوات هافرس) تمر عبرها الأوعية الدموية والأعصاب. تلعب هذه الوحدات دورًا أساسيًا في التئام العظم الأولي.
-
العظم الإسفنجي (Cancellous Bone / Spongy Bone): يقع داخل العظم القشري، خاصة في نهايات العظام الطويلة وداخل العظام المسطحة. يتميز بوجود شبكة من العوارض العظمية (trabeculae) التي تشبه الإسفنج، مما يجعله أخف وزنًا ولكنه لا يزال قويًا. يحتوي العظم الإسفنجي على نخاع العظم الأحمر، وهو المسؤول عن إنتاج خلايا الدم.
-
التجويف النخاعي (Medullary Cavity): هو المساحة المجوفة داخل جسم العظم الطويل، ويحتوي على نخاع العظم الأصفر (الذي يتكون أساسًا من الدهون) في البالغين. يلعب نخاع العظم دورًا في توفير الإمداد الدموي للعظم.
عند حدوث كسر، تتضرر هذه الهياكل، وتتمزق الأوعية الدموية، مما يؤدي إلى نزيف وتكوين ورم دموي حول موقع الكسر. هذه هي الخطوة الأولى في عملية التئام العظم. الخلايا الموجودة في السمحاق ونخاع العظم والأنسجة المحيطة بالكسر تتكاثر وتتمايز لإصلاح العظم. إن فهم هذه المكونات يوضح لماذا يكون بعض الكسور أكثر تعقيدًا في التئامها من غيرها، ولماذا تتطلب تقنيات تثبيت مختلفة لتحقيق الشفاء الأمثل.

3. الأسباب وعوامل الخطر
تحدث كسور العظام نتيجة لتأثير قوة أكبر من قدرة العظم على تحملها. يمكن أن تكون هذه القوة ناتجة عن صدمة حادة أو إجهاد متكرر، أو قد تكون العظام نفسها ضعيفة بسبب حالة مرضية. فهم الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية من الكسور وتحديد خطة العلاج المناسبة.
الأسباب الرئيسية لكسور العظام:
-
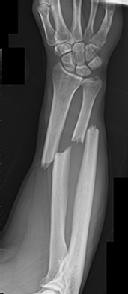
الصدمات والإصابات (Trauma): هذا هو السبب الأكثر شيوعًا للكسور. يشمل حوادث السيارات، السقوط من ارتفاع، الإصابات الرياضية، والإصابات الناتجة عن حوادث العمل. على سبيل المثال، في الحالة السريرية المذكورة، تعرض الشاب لكسر في عظم الفخذ وكسر في عظم العضد نتيجة حادث سيارة، وهي أمثلة نموذجية للكسور الناتجة عن الصدمات عالية الطاقة.
-
إجهاد العظام (Stress Fractures): تحدث هذه الكسور الصغيرة والشروخ الدقيقة نتيجة للإجهاد المتكرر على العظم، خاصة لدى الرياضيين أو الأشخاص الذين يمارسون أنشطة تتطلب حملًا متكررًا على العظام، مثل العدائين.
-
ضعف العظام (Pathological Fractures): تحدث هذه الكسور نتيجة لضعف العظام بسبب أمراض معينة، حتى مع التعرض لقوة بسيطة لا تكفي عادة لكسر عظم سليم. تشمل هذه الأمراض:
- هشاشة العظام (Osteoporosis): وهي حالة تتميز بنقص كثافة العظام، مما يجعلها هشة وعرضة للكسر بسهولة، خاصة في الورك والعمود الفقري والمعصم.
- الأورام (Tumors): سواء كانت أورامًا عظمية أولية أو نقائل سرطانية من أعضاء أخرى، يمكن أن تضعف بنية العظم.
- الالتهابات (Infections): مثل التهاب العظم والنقي (Osteomyelitis) الذي يدمر الأنسجة العظمية.
- بعض الأمراض المزمنة: مثل السكري غير المتحكم فيه، أو أمراض الكلى المزمنة، أو اضطرابات الغدد الصماء.
عوامل الخطر التي تزيد من احتمالية الإصابة بالكسور وتؤثر على التئامها:
- العمر: كبار السن أكثر عرضة للكسور بسبب هشاشة العظام وانخفاض التوازن. الأطفال لديهم عظام أكثر مرونة ولكنهم معرضون لكسور لوحات النمو.
- الجنس: النساء، خاصة بعد انقطاع الطمث، أكثر عرضة لهشاشة العظام وبالتالي للكسور.
- التغذية: نقص الكالسيوم وفيتامين د يضعف العظام.
- النشاط البدني: قلة النشاط البدني تضعف العظام، بينما النشاط المفرط قد يؤدي لكسور الإجهاد.
- التدخين واستهلاك الكحول: يؤثران سلبًا على كثافة العظام وعملية التئامها.
- الأمراض المزمنة: مثل السكري، وأمراض الغدة الدرقية، وأمراض الكلى.
- الأدوية: بعض الأدوية مثل الكورتيكوستيرويدات يمكن أن تضعف العظام.
- تفتت الكسر (Fracture Comminution): كلما زاد تفتت الكسر (أي انقسام العظم إلى قطع صغيرة متعددة)، زادت صعوبة التئامه وزادت احتمالية التئام ثانوي معقد.
- حركة الكسر (Fracture Motion): الحركة الزائدة في موقع الكسر يمكن أن تعيق التئام العظم الأولي وتشجع على التئام الكالوس.
- نوع التثبيت (Fixation Type): التثبيت النسبي (مثل التثبيت بالمسامير النخاعية) يشجع التئام الكالوس، بينما التثبيت المطلق (مثل الصفائح الضاغطة) يشجع التئام العظم الأولي.
MANDATORY TABLE 1: عوامل الخطر القابلة للتعديل vs عوامل الخطر غير القابلة للتعديل
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| نمط الحياة: | الخصائص الشخصية: |
| * التدخين | * العمر (كبار السن والأطفال) |
| * الإفراط في استهلاك الكحول | * الجنس (الإناث أكثر عرضة لهشاشة العظام) |
| * قلة النشاط البدني | * التاريخ العائلي للكسور أو هشاشة العظام |
| التغذية: | طبيعة الكسر: |
| * نقص الكالسيوم وفيتامين د | * شدة الصدمة المسببة للكسر |
| * سوء التغذية العام | * نوع الكسر (مثل الكسر المفتوح، الكسر المفتت) |
| الحالات الطبية: | * موقع الكسر (بعض العظام تلتئم ببطء أكثر) |
| * عدم التحكم في مرض السكري | * درجة تفتت الكسر (كلما زاد التفتت، زادت الصعوبة) |
| * عدم علاج أمراض الغدة الدرقية أو الكلى المزمنة | * وجود تلف في الأنسجة الرخوة المحيطة بالكسر |
| * استخدام بعض الأدوية على المدى الطويل (مثل الكورتيكوستيرويدات) | الحالات الوراثية: |
| * بعض الأمراض الوراثية التي تؤثر على قوة العظام |
4. الأعراض والعلامات التحذيرية
عند حدوث كسر في العظم، تظهر مجموعة من الأعراض والعلامات التي تشير إلى وجود مشكلة خطيرة وتتطلب عناية طبية فورية. التعرف على هذه العلامات يمكن أن يساعد في الحصول على التشخيص والعلاج في الوقت المناسب، مما يقلل من المضاعفات المحتملة.
الأعراض والعلامات التحذيرية الشائعة للكسور تشمل:
-
الألم الشديد: عادة ما يكون الألم حادًا ومفاجئًا في موقع الكسر، ويزداد سوءًا مع أي محاولة لتحريك الجزء المصاب أو تحميل الوزن عليه. في بعض الحالات، قد يكون الألم خفيفًا في البداية، خاصة في كسور الإجهاد، لكنه يتفاقم مع مرور الوقت أو النشاط.
-
التورم (Swelling): يحدث التورم حول موقع الكسر نتيجة للنزيف الداخلي وتراكم السوائل في الأنسجة المحيطة. قد يكون التورم واضحًا للعيان ويسبب زيادة في حجم الطرف المصاب.
-
الكدمات أو تغير لون الجلد (Bruising or Discoloration): يظهر تغير اللون الأزرق أو الأرجواني على الجلد نتيجة للنزيف تحت الجلد (الورم الدموي) الناتج عن تمزق الأوعية الدموية الصغيرة في موقع الكسر. قد تظهر الكدمات بعد ساعات أو أيام من الإصابة.
-
التشوه الواضح (Deformity): قد يظهر الطرف المصاب بشكل غير طبيعي أو مشوه، مثل انحناء غير طبيعي، أو قصر في الطرف، أو بروز جزء من العظم تحت الجلد. هذا التشوه يشير غالبًا إلى كسر كامل مع إزاحة كبيرة لأجزاء العظم.
-
عدم القدرة على تحريك الجزء المصاب أو تحميل الوزن عليه (Inability to Move or Bear Weight): غالبًا ما يكون الشخص غير قادر على تحريك الطرف المصاب بحرية أو استخدام العظم المكسور لدعم الوزن، وذلك بسبب الألم الشديد وفقدان السلامة الهيكلية للعظم.
-
إحساس بالاحتكاك أو الطقطقة (Crepitus): قد يشعر المريض أو يسمع صوت احتكاك أو طقطقة عند محاولة تحريك الطرف المصاب. هذا الصوت ينتج عن احتكاك نهايات العظم المكسور ببعضها البعض.
-
الخدر أو التنميل (Numbness or Tingling): في بعض الحالات، قد يؤثر الكسر على الأعصاب القريبة، مما يسبب خدرًا أو تنميلًا أو ضعفًا في الجزء البعيد من الطرف المصاب. هذه علامة خطيرة قد تشير إلى تلف الأعصاب أو الضغط عليها.
-
الكسر المفتوح (Open Fracture): في هذا النوع من الكسور، يخترق العظم المكسور الجلد ويصبح مرئيًا للخارج، أو يكون هناك جرح عميق يؤدي إلى موقع الكسر. الكسر المفتوح يعتبر حالة طارئة تتطلب علاجًا فوريًا بسبب خطر العدوى الشديد.
إذا ظهرت أي من هذه الأعراض بعد إصابة أو حتى بدون سبب واضح في بعض الحالات (مثل كسور هشاشة العظام)، فمن الضروري طلب المساعدة الطبية فورًا. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف وفريقه الرعاية الفورية والتشخيص الدقيق لضمان أفضل النتائج للمرضى.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق للكسور على مزيج من الفحص السريري الدقيق والتصوير الطبي المتخصص. الهدف من التشخيص هو تحديد وجود الكسر، موقعه، نوعه، مدى تفتته، ووجود أي إصابات مصاحبة للأنسجة الرخوة أو الأوعية الدموية أو الأعصاب. هذه المعلومات حيوية لتحديد خطة العلاج الأنسب.
خطوات التشخيص التي يتبعها الأستاذ الدكتور محمد هطيف:
-
التاريخ المرضي والفحص السريري (History and Physical Examination):
- التاريخ المرضي: يبدأ الأستاذ الدكتور هطيف بجمع معلومات مفصلة عن كيفية حدوث الإصابة (آلية الصدمة)، والأعراض التي يشعر بها المريض، وتاريخه الطبي السابق (مثل وجود أمراض مزمنة أو استخدام أدوية معينة).
- الفحص السريري: يتضمن فحصًا دقيقًا للطرف المصاب لتقييم وجود الألم، التورم، الكدمات، التشوه، وحركة المفاصل. كما يتم فحص الدورة الدموية (نبض الشرايين، لون الجلد، درجة الحرارة) والحالة العصبية (الإحساس، قوة العضلات) للتأكد من عدم وجود تلف في الأوعية الدموية أو الأعصاب.
-
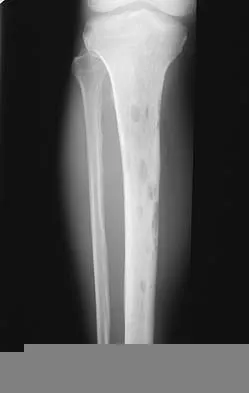
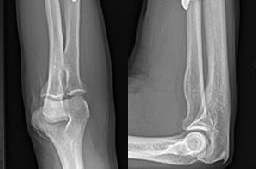
التصوير بالأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الأداة التشخيصية الأولية والأكثر شيوعًا للكسور. توفر صورًا ثنائية الأبعاد للعظام، وتُظهر بوضوح وجود الكسر، موقعه، اتجاه خط الكسر، ودرجة إزاحة أجزاء العظم.
- يتم أخذ الأشعة السينية من زوايا متعددة (عادةً على الأقل وضعان: أمامي جانبي) للحصول على رؤية شاملة للكسر وتحديد مدى تفتته.
-
على سبيل المثال، تظهر الصور الشعاعية المرفقة كسورًا مختلفة، وتُعد أداة لا غنى عنها لتقييم مدى التئام الكسر بعد العلاج.



-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم التصوير المقطعي المحوسب في الحالات الأكثر تعقيدًا، خاصة عند وجود كسور شديدة التفتت أو كسور مفصلية (التي تمتد إلى المفاصل).
- يوفر صورًا ثلاثية الأبعاد مفصلة للعظم، مما يساعد على تقييم حجم الكسر وشكله بدقة أكبر، وتحديد عدد الشظايا العظمية الصغيرة، وتخطيط الجراحة بدقة فائقة. كما أنه مفيد لتقييم الكسور المخفية التي قد لا تظهر بوضوح في الأشعة السينية العادية.
-
التصوير بالرنين المغناطيسي (MRI):
- يُستخدم التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة بالكسر، مثل الأربطة، الأوتار، العضلات، الأعصاب، والأوعية الدموية.
-
يعتبر مفيدًا في تشخيص كسور الإجهاد التي قد لا تكون مرئية في الأشعة السينية المبكرة، أو لتحديد مدى إصابة الغضاريف في الكسور المفصلية، أو لتحديد وجود إصابات في نخاع العظم.

-
الموجات فوق الصوتية (Ultrasound):
- يمكن استخدامها لتقييم بعض إصابات الأنسجة الرخوة المصاحبة للكسور، أو لتحديد وجود نزيف داخلي.
من خلال هذه الأدوات التشخيصية المتقدمة، يضمن الأستاذ الدكتور محمد هطيف في صنعاء الحصول على صورة كاملة وشاملة لحالة الكسر، مما يمكنه من وضع خطة علاجية مخصصة وفعالة لكل مريض.
6. خيارات العلاج الشاملة
يعتمد اختيار طريقة علاج الكسر على عوامل متعددة، بما في ذلك نوع الكسر، موقعه
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك