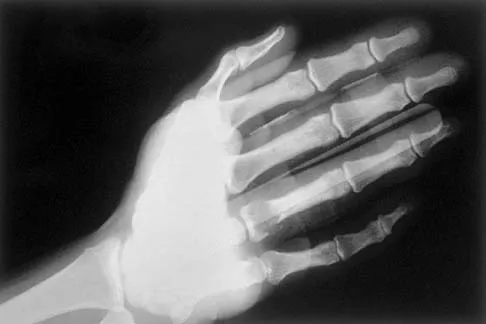
كل ما تحتاج معرفته عن عملية التئام الكسور وشفاؤها
الخلاصة الطبية
موضوعنا اليوم يركز على كل ما تحتاج معرفته عن عملية التئام الكسور وشفاؤها، هي عملية بيولوجية معقدة ومنظمة تهدف لاستعادة سلامة العظام ووظائفها. تتم عبر مسارين رئيسيين: الالتئام المباشر (باستقرار مطلق) والالتئام غير المباشر (باستقرار نسبي وتكوين الكالس). يُعد فهم نظرية الإجهاد لبيرين أساسيًا لاختيار طريقة التثبيت المثلى للكسر وتحسين فرص الشفاء.
العملية الرائعة لالتئام الكسور وشفاؤها: دليل شامل لاستعادة سلامة العظام ووظائفها
الكسور، تلك التحديات المؤلمة والمفاجئة التي قد تعترض طريق أي شخص، ليست مجرد إصابات عظمية، بل هي دعوة لجهاز الجسم ليعمل في أقصى طاقاته لاستعادة سلامته. إن فهم الآليات المعقدة وراء التئام الكسور ليس فقط حجر الزاوية في الممارسة الطبية الحديثة، بل هو أيضاً مفتاح لتمكين المرضى من فهم رحلة شفائهم والمساهمة فيها بفاعلية. في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب عملية التئام العظام المذهلة، من المراحل البيولوجية الدقيقة وصولاً إلى أحدث خيارات العلاج وإعادة التأهيل، مع التركيز على أهمية الخبرة الطبية المتقدمة والتقنيات الحديثة في تحقيق أفضل النتائج.
تتطلب رحلة الشفاء من الكسر دقة في التشخيص، براعة في العلاج، ومتابعة دقيقة في إعادة التأهيل. وهنا يبرز دور الأستاذ الدكتور محمد هطيف ، الذي يعتبر بفضل خبرته التي تتجاوز 20 عاماً، ورتبته الأكاديمية كأستاذ في جامعة صنعاء، بالإضافة إلى استخدامه لأحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، المناظير الجراحية بتقنية 4K، وجراحة استبدال المفاصل (Arthroplasty)، أحد أبرز جراحي العظام والعمود الفقري والكتف في صنعاء واليمن. يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية، مما يضمن لكل مريض أفضل رعاية ممكنة مبنية على أحدث الأدلة العلمية.
تشريح العظم: الأساس لفهم الشفاء
قبل أن نتعمق في عملية التئام الكسور، من الضروري فهم البنية الأساسية للعظم. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية وديناميكية تتجدد باستمرار ولها إمداد دموي وعصبي غني.
يتكون العظم بشكل رئيسي من:
- السمحاق (Periosteum): طبقة خارجية ليفية رقيقة تغطي معظم سطح العظم. تحتوي على الأوعية الدموية والأعصاب وخلايا تكوين العظم (osteoblasts) وهي ضرورية لتغذية العظم ونموه والتئامه بعد الكسر.
- العظم القشري (Cortical Bone): يشكل الطبقة الخارجية الكثيفة والصلبة للعظم، ويوفر القوة والمتانة.
- العظم الإسفنجي (Cancellous/Trabecular Bone): يوجد داخل العظم القشري، خاصة في نهايات العظام الطويلة والفقرات. يتميز بتركيب شبكي مسامي يوفر مساحة كبيرة لتخزين نخاع العظم.
- نخاع العظم (Bone Marrow): يوجد داخل الفراغات في العظم الإسفنجي وداخل القناة النخاعية للعظام الطويلة. وهو المسؤول عن إنتاج خلايا الدم.
إن فهم هذه المكونات أمر حيوي، حيث أن كل جزء يلعب دوراً مهماً في الاستجابة للكسر وفي عملية الترميم.
أنواع الكسور وأسبابها الشائعة: ما الذي يؤدي إلى الحاجة للالتئام؟
تختلف الكسور في شدتها ونوعها وموقعها، وتتطلب كل منها نهجاً علاجياً محدداً. يمكن تصنيف الكسور بعدة طرق:
1. حسب سبب الكسر:
- كسور الرضية (Traumatic Fractures): تحدث نتيجة لقوة خارجية كبيرة، مثل السقوط، حوادث السيارات، أو الإصابات الرياضية.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة لتكرار الإجهاد على العظم بمرور الوقت، وهي شائعة لدى الرياضيين.
- الكسور المرضية (Pathological Fractures): تحدث في عظم ضعيف بسبب مرض كامن، مثل هشاشة العظام، أو الأورام، أو العدوى.
2. حسب طبيعة الإصابة:
- الكسر المغلق (Closed Fracture): الجلد فوق الكسر سليم وغير مخترق.
- الكسر المفتوح (Open/Compound Fracture): الجلد مخترق، والعظم المكسور قد يكون ظاهراً أو هناك جرح يربط موقع الكسر بالبيئة الخارجية. هذه الكسور تحمل خطر العدوى.
3. حسب نمط الكسر:
- الكسر المستعرض (Transverse Fracture): خط الكسر مستقيم وعمودي على محور العظم.
- الكسر المائل (Oblique Fracture): خط الكسر مائل على محور العظم.
- الكسر الحلزوني (Spiral Fracture): خط الكسر يلتف حول العظم، وغالباً ما يحدث نتيجة التواء قوي.
- الكسر التفتتي (Comminuted Fracture): ينكسر العظم إلى ثلاثة أجزاء أو أكثر.
- الكسر الضاغط (Compression Fracture): يحدث عندما ينهار العظم على نفسه، وهو شائع في فقرات العمود الفقري.
- كسر الغصن الأخضر (Greenstick Fracture): كسر جزئي يحدث بشكل شائع لدى الأطفال، حيث ينحني العظم وينكسر جزئياً من جهة واحدة، تماماً كغصن الشجر الأخضر.
أعراض الكسر: متى يجب طلب المساعدة الطبية؟
إن التعرف السريع على أعراض الكسر أمر بالغ الأهمية للحصول على العلاج المناسب في الوقت المناسب. تشمل الأعراض الشائعة:
- ألم حاد ومفاجئ: يزداد سوءاً مع الحركة أو لمس المنطقة.
- تورم وكدمات: حول المنطقة المصابة.
- تشوه واضح: في الطرف المصاب (مثل التواء أو قصر).
- عدم القدرة على تحريك الجزء المصاب: أو تحمل الوزن عليه.
- وجود صوت طقطقة أو طحن (Crepitus): عند محاولة تحريك العظم المكسور.
- خدر أو وخز: في الطرف المصاب (قد يشير إلى تلف الأعصاب).
إذا واجهت أياً من هذه الأعراض بعد إصابة، فمن الضروري طلب المساعدة الطبية الفورية. يقدم الأستاذ الدكتور محمد هطيف في عيادته التشخيص الدقيق باستخدام أحدث التقنيات لضمان تحديد نوع الكسر وخطته العلاجية الأمثل.
الرحلة المذهلة لالتئام الكسور: مراحل الجسم نحو الترميم الكامل
تعتبر عملية التئام الكسور من أكثر العمليات البيولوجية تعقيداً ودقة في جسم الإنسان. إنها رحلة منظمة تتضمن سلسلة من الأحداث الخلوية والجزيئية التي تهدف إلى استعادة السلامة الميكانيكية والوظيفية للعظم. تتم هذه العملية عبر أربع مراحل رئيسية متداخلة:
1. مرحلة الالتهاب وتكوين الورم الدموي (Inflammatory Phase)
تعد هذه المرحلة هي الاستجابة الأولية للإصابة وتبدأ فور حدوث الكسر. عند انكسار العظم، تتمزق الأوعية الدموية في السمحاق وفي داخل العظم، مما يؤدي إلى حدوث نزيف وتكون تجمع دموي يسمى الورم الدموي للكسر (Fracture Hematoma) . يحيط هذا الورم الدموي بموقع الكسر ويمتد ليشمل الفراغ بين شظايا العظم.
- الاستجابة الالتهابية: تتدفق الخلايا الالتهابية مثل العدلات والبلاعم (macrophages) إلى موقع الإصابة. تقوم هذه الخلايا بتنظيف الحطام الخلوي والأنسجة الميتة، مما يهيئ البيئة لمراحل الشفاء اللاحقة.
- تكوين شبكة الفايبرين: يتخثر الدم داخل الورم الدموي لتكوين شبكة من الفايبرين، تعمل كقالب أولي لسد الفجوة وتوفر هيكلاً تتجه نحوه الخلايا الجديدة.
- إطلاق عوامل النمو: تطلق الصفائح الدموية والخلايا الالتهابية مجموعة واسعة من عوامل النمو والسيتوكينات، مثل عوامل النمو المشتقة من الصفائح الدموية (PDGF) وعوامل النمو المحولة (TGF-β)، التي تحفز هجرة الخلايا الجذعية والخلايا المنتجة للعظم والغضروف إلى موقع الكسر.
تستمر هذه المرحلة عادةً من بضعة أيام إلى أسبوع واحد.
2. مرحلة تكوين الكالس اللين (Soft Callus Formation / Reparative Phase - Early)
بعد مرحلة الالتهاب، تبدأ عملية الترميم النشطة، وتعرف هذه المرحلة أيضاً باسم مرحلة الكالس الغضروفي أو الكالس الليفي الغضروفي.
- تكوين النسيج الحبيبي: تتحول الخلايا الليفية والخلايا الوعائية من السمحاق ونخاع العظم إلى موقع الكسر لتكوين نسيج حبيبي.
- تكوين الكالس الليفي الغضروفي: تتمايز الخلايا الجذعية المتوسطة (mesenchymal stem cells) إلى خلايا غضروفية (chondrocytes) وخلايا ليفية (fibroblasts). تبدأ الخلايا الغضروفية بإنتاج غضروف زجاجي (hyaline cartilage) في المناطق الأقل إمداداً بالدم، بينما تنتج الخلايا الليفية الكولاجين في المناطق الأكثر إمداداً بالدم. تتحد هذه المواد لتشكيل الكالس اللين (Soft Callus) الذي يربط بين نهايات الكسر.
- عدم الاستقرار الميكانيكي: على الرغم من أن الكالس اللين يوفر بعض الاستقرار، إلا أنه لا يزال ضعيفاً ولا يمكنه تحمل الضغوط الميكانيكية. هذا هو السبب في أن تثبيت الكسر (بالجبس أو التثبيت الجراحي) أمر حيوي في هذه المرحلة لمنع حركة شظايا الكسر التي قد تعيق الشفاء.
تستمر هذه المرحلة عادةً لمدة 2-3 أسابيع بعد الإصابة.
3. مرحلة تكوين الكالس الصلب (Hard Callus Formation / Reparative Phase - Late)
في هذه المرحلة، يتحول الكالس اللين تدريجياً إلى عظم، مما يوفر استقراراً ميكانيكياً أكبر للكسر.
- التعظم داخل الغضروفي (Endochondral Ossification): تبدأ الأوعية الدموية بالنمو داخل الكالس الغضروفي، وتجلب معها خلايا بانية للعظم (osteoblasts). تقوم الخلايا البانية للعظم بامتصاص الغضروف الميت وتستبدله بعظم جديد غير ناضج (woven bone) من خلال عملية مشابهة لتكوين العظام الطويلة في مرحلة النمو.
- التعظم داخل الغشائي (Intramembranous Ossification): يحدث هذا بشكل خاص تحت السمحاق في المناطق التي يوجد بها إمداد دموي جيد وحيث يوجد تثبيت جيد. تقوم الخلايا البانية للعظم بتكوين عظم جديد مباشرة دون المرور بمرحلة غضروفية.
- تكوين الكالس العظمي (Bony Callus): نتيجة للعمليتين السابقتين، يتكون الكالس الصلب (Hard Callus) ، وهو جسر عظمي يربط بين نهايات الكسر ويصبح قوياً بما يكفي لتحمل بعض الضغوط الميكانيكية. يمكن رؤية الكالس الصلب بوضوح في الأشعة السينية.
تستمر هذه المرحلة من 3-4 أسابيع إلى 2-3 أشهر، اعتماداً على نوع الكسر وعمر المريض وعوامل أخرى.
4. مرحلة إعادة التشكيل العظمي (Bone Remodeling Phase)
هذه هي المرحلة النهائية والأطول في عملية التئام الكسر، وقد تستمر لعدة أشهر أو حتى سنوات. خلال هذه المرحلة، يتم إعادة تشكيل العظم الجديد وتعديله ليصبح قوياً ويستعيد بنيته الأصلية ووظيفته.
- امتصاص وإعادة بناء: تقوم الخلايا الناقضة للعظم (osteoclasts) بامتصاص العظم الزائد وغير المنتظم للكالس الصلب، بينما تقوم الخلايا البانية للعظم بوضع عظم جديد منظم وموجه على طول خطوط الإجهاد الميكانيكية.
- استعادة البنية الأصلية: بمرور الوقت، يتم استبدال العظم غير الناضج (woven bone) بعظم صفائحي (lamellar bone) أقوى وأكثر تنظيماً، وتتم استعادة القناة النخاعية. تصبح المنطقة التي كانت مكسورة في النهاية لا يمكن تمييزها عن العظم المحيط بها، خاصة في الأشخاص الأصغر سناً.
- قانون وولف (Wolff's Law): تؤثر قوى الإجهاد الميكانيكية التي يتعرض لها العظم على إعادة التشكيل. فالعظم يتكيف وينمو ليصبح أقوى في المناطق التي تتعرض لضغط أكبر، ويصبح أضعف في المناطق التي لا تتعرض لضغط. هذا يؤكد أهمية إعادة التأهيل والحركة التدريجية في استعادة قوة العظم.
تستمر هذه المرحلة من عدة أشهر إلى سنوات، ويعتمد اكتمالها على عوامل مثل عمر المريض، نوع العظم، ومدى الالتزام بإعادة التأهيل.
المسارات المتميزة لالتئام الكسور: الالتئام المباشر مقابل غير المباشر
تلتئم الكسور عبر مسارين رئيسيين يعتمدان بشكل كبير على مدى الاستقرار الميكانيكي الذي يتم تحقيقه في موقع الكسر.
1. الالتئام المباشر (Primary/Direct Healing)
يحدث هذا النوع من الالتئام عندما يكون هناك استقرار مطلق (Absolute Stability) في موقع الكسر، مما يعني عدم وجود أي حركة مجهرية بين شظايا العظم. يتحقق هذا عادةً من خلال التثبيت الجراحي الدقيق باستخدام الصفائح والبراغي التي تضغط شظايا الكسر معاً، أو باستخدام براغي ضاغطة محددة.
- آلية العمل: لا يتشكل كالس خارجي كبير في الالتئام المباشر. بدلاً من ذلك، تقوم أجهزة التثبيت بتقريب نهايات العظم المكسور إلى أقصى حد ممكن، مما يسمح للخلايا البانية للعظم بعبور خط الكسر مباشرة وإعادة بناء القشرة العظمية. تتشكل قنوات حفر صغيرة (cutting cones) تحتوي على خلايا بانية للعظم وأوعية دموية تعبر خط الكسر، لتقوم بامتصاص العظم القديم ووضع عظم جديد منظم.
- المميزات: استعادة سريعة للتشريح الطبيعي للعظم، تقليل خطر تكوين كالس غير منتظم، تقليل فترة إعادة التشكيل.
- العيوب: يتطلب جراحة، لا يحدث في جميع أنواع الكسور، يتطلب تقنية جراحية دقيقة جداً.
- أمثلة: التثبيت الداخلي للكسور بواسطة صفيحة ضاغطة أو براغي تثبيت ذات ضغط بين الشظايا.
2. الالتئام غير المباشر (Secondary/Indirect Healing)
يعد هذا هو المسار الأكثر شيوعاً للتئام معظم الكسور، ويحدث في ظل وجود استقرار نسبي (Relative Stability) وحركة طفيفة ومحكومة في موقع الكسر. وهو المسار الطبيعي لالتئام الكسور غير المعالجة جراحياً، أو المعالجة بأساليب التثبيت التي تسمح ببعض الحركة، مثل الجبس، الجبيرة، التثبيت الخارجي، أو المسامير النخاعية.
- آلية العمل: يتضمن هذا المسار المراحل الأربعة التي ذكرناها سابقاً: تكون الورم الدموي، الكالس اللين، الكالس الصلب، وإعادة التشكيل العظمي. الحركة الطفيفة في موقع الكسر تحفز تكوين الكالس اللين (الغضروفي) أولاً، ثم يتم تحويله إلى كالس صلب (عظمي).
- المميزات: يمكن أن يحدث بشكل طبيعي دون جراحة، أو بتقنيات جراحية أقل تدخلاً، ويتمتع بمرونة أكبر في أنماط الكسر.
- العيوب: يتطلب تكوين كالس كبير قد يكون مرئياً، قد يستغرق وقتاً أطول لاستعادة القوة الكاملة، وقد يؤدي الكالس الزائد إلى بعض التشوه.
- أمثلة: علاج الكسور بالجبس، الجبائر، التثبيت الخارجي، أو المسامير النخاعية.
يُعد فهم هذه المسارات حاسماً لتحديد الخطة العلاجية الأنسب لكل مريض. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة لتقييم كل حالة بدقة وتحديد ما إذا كان الكسر يتطلب استقراراً مطلقاً للالتئام المباشر، أو يمكن أن يشفى بنجاح من خلال الالتئام غير المباشر مع التثبيت المناسب.
جدول مقارنة بين الالتئام المباشر وغير المباشر للكسور
| الميزة | الالتئام المباشر (Primary Healing) | الالتئام غير المباشر (Secondary Healing) |
|---|---|---|
| نوع الاستقرار | مطلق (Absolute Stability) | نسبي (Relative Stability) |
| آلية التئام الكسر | عبور مباشر لقنوات حفرية عبر خط الكسر، إعادة بناء القشرة العظمية مباشرة. | تكوين ورم دموي، كالس غضروفي (لين)، كالس عظمي (صلب)، ثم إعادة تشكيل. |
| تكوين الكالس | لا يتشكل كالس خارجي كبير عادةً. | يتشكل كالس خارجي كبير وواضح. |
| الوسائل العلاجية | التثبيت الداخلي الدقيق (مثل صفائح وبراغي ضاغطة). | الجبس، الجبائر، التثبيت الخارجي، المسامير النخاعية. |
| الأنسجة المتكونة | عظم صفائحي مباشر (lamellar bone). | غضروف ثم عظم غير ناضج (woven bone) ثم يتحول إلى عظم صفائحي. |
| المدة | قد تكون أسرع في استعادة التشريح، لكن إعادة التشكيل تستغرق وقتاً. | أطول في المراحل الأولية، لكنها طريقة طبيعية وفعالة. |
| النتائج الجمالية | عادة ما تكون أفضل (لا يوجد كالس مرئي). | قد يترك كالس مرئياً. |
| التعقيد الجراحي | يتطلب جراحة دقيقة وتقنية عالية. | قد لا يتطلب جراحة أو يتطلب جراحة أقل تعقيداً. |
العوامل المؤثرة على سرعة وجودة التئام الكسور
تتأثر عملية التئام الكسور بالعديد من العوامل، بعضها مرتبط بالمريض نفسه، وبعضها الآخر مرتبط بالكسر نفسه وبالعلاج المقدم. فهم هذه العوامل يساعد الأطباء على تحسين نتائج الشفاء وتجنب المضاعفات.
1. عوامل خاصة بالمريض:
- العمر: يلتئم العظم بشكل أسرع وأكثر كفاءة لدى الأطفال والشباب بسبب النشاط الأيضي العالي والإمداد الدموي الغزير. مع التقدم في العمر، تتباطأ عملية الشفاء.
- الحالة الصحية العامة: الأمراض المزمنة مثل السكري، أمراض الأوعية الدموية الطرفية، وسوء التغذية، يمكن أن تعيق التئام الكسر.
- التغذية: البروتينات، الفيتامينات (خاصة فيتامين د وج)، والمعادن (مثل الكالسيوم والفوسفور والزنك)، ضرورية لبناء العظم. النقص في أي منها يمكن أن يؤخر الشفاء.
- التدخين: يقلل التدخين بشكل كبير من تدفق الدم إلى موقع الكسر ويؤثر سلباً على نشاط الخلايا البانية للعظم، مما يؤدي إلى تأخر الالتئام أو عدم الالتئام.
- الأدوية: بعض الأدوية، مثل الكورتيكوستيرويدات، مضادات الالتهاب غير الستيرويدية (NSAIDs) عند استخدامها لفترات طويلة في المراحل المبكرة، وبعض أدوية العلاج الكيميائي، يمكن أن تؤثر على التئام العظم.
- العدوى: العدوى في موقع الكسر يمكن أن تدمر الأنسجة وتبطئ عملية الشفاء بشكل كبير، وقد تؤدي إلى عدم الالتئام.
2. عوامل خاصة بالكسر:
- نوع وموقع الكسر: الكسور في العظام التي لها إمداد دموي ضعيف (مثل عظم الزورق في الرسغ أو عنق عظم الفخذ) قد تستغرق وقتاً أطول للالتئام. الكسور التفتتية أو التي بها فقدان كبير للعظم أيضاً أكثر صعوبة في الالتئام.
- الإمداد الدموي للكسر: الإمداد الدموي الكافي ضروري لجلب الأكسجين والمغذيات والخلايا اللازمة لعملية الشفاء. أي إصابة للأوعية الدموية في موقع الكسر يمكن أن تؤخر الشفاء.
- الاستقرار الميكانيكي: يعتبر الاستقرار الكافي (سواء مطلقاً أو نسبياً) ضرورياً لعملية الشفاء. الحركة المفرطة في موقع الكسر يمكن أن تعيق تكوين الكالس وتؤدي إلى عدم الالتئام.
3. عوامل علاجية:
- دقة رد الكسر (Reduction): إعادة شظايا الكسر إلى وضعها التشريحي الصحيح أمر بالغ الأهمية لالتئام الكسر بشكل صحيح.
- جودة التثبيت: سواء كان التثبيت تحفظياً (جبس) أو جراحياً (صفائح، مسامير)، فإن جودته تؤثر بشكل مباشر على مدى الاستقرار المتحقق وبالتالي على عملية الشفاء.
- التقنية الجراحية: الخبرة الجراحية تلعب دوراً كبيراً في الحفاظ على الإمداد الدموي للكسر وتقليل الأضرار للأنسجة المحيطة. الأستاذ الدكتور محمد هطيف ، بفضل خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية المجهرية والمناظير، يحرص على التدخل بأقل قدر ممكن من الضرر للأنسجة، مما يعزز من فرص الالتئام السريع والفعال.
تشخيص الكسور: الدقة تبدأ هنا
التشخيص الدقيق هو الخطوة الأولى والأساسية نحو خطة علاجية ناجحة. يعتمد الأطباء على مزيج من التاريخ المرضي والفحص السريري والتصوير الطبي لتحديد نوع الكسر وموقعه وشدته.
- التاريخ المرضي والفحص السريري: يسأل الطبيب عن كيفية حدوث الإصابة (آلية الكسر)، الأعراض التي يعاني منها المريض، وتاريخه الطبي. ثم يقوم بفحص المنطقة المصابة للبحث عن علامات مثل التورم، الكدمات، التشوه، والألم عند اللمس أو الحركة.
- الأشعة السينية (X-rays): هي الفحص الأكثر شيوعاً لتشخيص الكسور. يمكنها إظهار معظم أنواع الكسور وموقعها وتحديد ما إذا كانت الشظايا متطابقة أم لا. تُؤخذ عدة لقطات من زوايا مختلفة للحصول على رؤية شاملة.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً مقطعية مفصلة للعظم، وهو مفيد بشكل خاص في الكسور المعقدة، الكسور التي تؤثر على المفاصل، وكسور العمود الفقري والحوض، حيث يمكنه إظهار تفاصيل لا تظهر بوضوح في الأشعة السينية.
- التصوير بالرنين المغناطيسي (MRI): يستخدم موجات الراديو ومجالاً مغناطيسياً قوياً لتوليد صور مفصلة للأنسجة الرخوة (مثل الأربطة والأوتار والعضلات) بالإضافة إلى العظام. وهو مفيد لتشخيص كسور الإجهاد، الأضرار في الأنسجة المحيطة بالكسر، أو في حالات الاشتباه بوجود أورام.
- التصوير بالموجات فوق الصوتية (Ultrasound): قد يستخدم في بعض الحالات لتقييم وجود نزيف أو تلف في الأنسجة الرخوة حول الكسر.
يقوم الأستاذ الدكتور محمد هطيف بتحديد الفحوصات التصويرية المناسبة لكل حالة بدقة لضمان تشخيص لا لبس فيه، مما يمكنه من وضع خطة علاجية مخصصة وفعالة.
خيارات العلاج المتاحة: من التحفظي إلى الجراحي
يهدف علاج الكسور إلى رد شظايا العظم إلى مكانها الطبيعي (reduction) وتثبيتها (immobilization) حتى يلتئم العظم، مع تقليل الألم ومنع المضاعفات واستعادة الوظيفة الكاملة للطرف المصاب.
1. العلاج التحفظي (Conservative Treatment)
يُعتبر العلاج التحفظي الخيار الأول للعديد من الكسور التي لا تحتاج إلى تدخل جراحي، خاصة تلك التي تكون شظاياها مستقرة وغير متحركة بشكل كبير أو يمكن ردها بسهولة وتثبيتها.
- الرد المغلق (Closed Reduction): يتم إعادة شظايا الكسر إلى وضعها التشريحي الصحيح يدوياً دون الحاجة إلى فتح الجلد جراحياً. يتم هذا عادة تحت التخدير الموضعي أو الكلي.
-
التثبيت (Immobilization):
بعد الرد، يتم تثبيت الكسر لمنع الحركة والسماح للعظم بالالتئام. وسائل التثبيت تشمل:
- الجبس (Cast): مصنوع من الجبس أو الألياف الزجاجية، ويوفر تثبيتاً قوياً ويشكل قالباً حول الطرف المصاب.
- الجبائر (Splints): توفر تثبيتاً أقل قوة من الجبس، وغالباً ما تستخدم في المرحلة الحادة من الإصابة (بسبب التورم المتوقع) أو في الكسور التي تتطلب تثبيتاً جزئياً.
- الشريط اللاصق الطبي (Taping): يستخدم لكسور الأصابع الصغيرة.
- الشد (Traction): يستخدم لكسور معينة (مثل عظم الفخذ) للحفاظ على الطول والمحاذاة، ويتم عادة باستخدام أوزان معلقة.
2. التدخل الجراحي (Surgical Intervention)
يُصبح التدخل الجراحي ضرورياً في الحالات التي لا يمكن فيها تحقيق الرد المستقر أو التثبيت الكافي بالطرق التحفظية، أو في الكسور المعقدة أو المفتوحة.
-
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
يتم إجراء شق جراحي للوصول إلى موقع الكسر، ثم يتم رد الشظايا إلى وضعها الصحيح تحت الرؤية المباشرة. بعد ذلك، يتم تثبيت الكسر داخلياً باستخدام:
- الصفائح والبراغي (Plates and Screws): تستخدم لتثبيت شظايا العظم معاً. يمكن أن تكون الصفائح ضاغطة لتعزيز الالتئام المباشر، أو صفائح تثبيت محددة (locking plates) توفر استقراراً جيداً.
- المسامير النخاعية (Intramedullary Nails/Rods): هي قضبان معدنية يتم إدخالها داخل القناة النخاعية للعظام الطويلة (مثل عظم الفخذ والساق) لتثبيت الكسر من الداخل.
- الأسلاك والدبابيس (Wires and Pins): تستخدم لكسور صغيرة أو للمساعدة في تثبيت شظايا الكسر مؤقتاً.
- التثبيت الخارجي (External Fixation): يتم إدخال دبابيس أو مسامير معدنية عبر الجلد إلى العظم المكسور، ثم يتم توصيل هذه الدبابيس بإطار خارجي لتثبيت الكسر. يستخدم غالباً في الكسور المفتوحة الشديدة، الكسور التي بها تلف كبير في الأنسجة الرخوة، أو كحل مؤقت قبل الجراحة النهائية.
يتميز الأستاذ الدكتور محمد هطيف بخبرته الواسعة في تحديد الخيار الجراحي الأنسب لكل كسر، باستخدام أحدث التقنيات الجراحية المجهرية والمناظير التي تقلل من الشق الجراحي وتسرع من عملية الشفاء. كما أن براعته في جراحة استبدال المفاصل تجعله الخيار الأمثل للكسور المعقدة التي قد تؤثر على سلامة المفاصل.
جدول مقارنة بين العلاج التحفظي والجراحي للكسور
| الميزة | العلاج التحفظي | التدخل الجراحي |
|---|---|---|
| دواعي الاستخدام | كسور مستقرة، غير متحركة، ردها سهل، لا يوجد تلف عصبي/وعائي. | كسور غير مستقرة، مفتوحة، تفتتية، تؤثر على المفاصل، فشل الرد المغلق. |
| آلية الرد | رد مغلق (يدوي). | رد مفتوح (جراحي) أو رد مغلق بالتثبيت الداخلي/الخارجي. |
| آلية التثبيت | جبس، جبائر، شد، شريط لاصق. | صفائح وبراغي، مسامير نخاعية، أسلاك، تثبيت خارجي. |
| الاستقرار | استقرار نسبي (عادة الالتئام غير المباشر). | استقرار مطلق أو نسبي (حسب طريقة التثبيت). |
| مخاطر | تصلب المفاصل، ضمور العضلات، قرح الضغط. | عدوى، نزيف، تلف الأعصاب/الأوعية الدموية، مخاطر التخدير، فشل التثبيت. |
| وقت الشفاء | قد يتطلب فترة تثبيت أطول. | قد يسمح بالبدء المبكر في الحركة وإعادة التأهيل. |
| التكلفة | أقل تكلفة بشكل عام. | أكثر تكلفة بسبب الجراحة والأدوات. |
| النتائج | جيدة للكسور المناسبة، قد يتطلب وقتاً أطول للعودة للوظيفة. | يسمح بنتائج تشريحية ووظيفية ممتازة للكسور المعقدة، عودة أسرع للوظيفة. |
رحلة الكسر في غرفة العمليات: نظرة على التثبيت الداخلي
عندما يتطلب الكسر تدخلاً جراحياً، فإن العملية تتم تحت إشراف فريق طبي متخصص، بقيادة جراح العظام. إليك نظرة مبسطة على كيفية إجراء عملية الرد المفتوح والتثبيت الداخلي (ORIF) الشائعة:
- التخدير: يتم تخدير المريض (تخدير عام أو إقليمي) لضمان راحته وعدم شعوره بالألم.
- التعقيم: يتم تنظيف وتعقيم المنطقة المحيطة بالكسر لمنع العدوى.
- الشق الجراحي: يقوم الجراح بإجراء شق في الجلد والأنسجة الرخوة للوصول إلى موقع الكسر.
- الرد المفتوح: يتم تحديد شظايا الكسر وإعادة وضعها بدقة في محاذاتها التشريحية الصحيحة. قد يستخدم الجراح أدوات خاصة لإمساك الشظايا وتثبيتها مؤقتاً.
- التثبيت الداخلي: يتم استخدام الألواح والبراغي، أو المسامير النخاعية، أو الأسلاك لتثبيت الشظايا معاً بإحكام. يحرص الجراح على أن تكون الأجهزة مثبتة بشكل صحيح لتوفير الاستقرار الأمثل للكسر.
- إغلاق الجرح: بعد التأكد من دقة التثبيت، يتم إغلاق الشق الجراحي طبقة بعد طبقة (العضلات، الأنسجة تحت الجلد، الجلد) باستخدام الغرز أو الدبابيس الجراحية.
- الضماد: يتم وضع ضماد معقم على الجرح وقد يتم وضع جبيرة مؤقتة لدعم الطرف.
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية لتقليل التدخل، مثل الجراحة الموجهة بالأشعة السينية الحية (fluoroscopy) لضمان الدقة، والجراحة المجهرية في حالات معينة لتقليل تلف الأنسجة الرخوة. خبرته الواسعة في التعامل مع مختلف أنواع الكسور، وتدريبه الأكاديمي المتقدم، تضمن أعلى مستويات الدقة والأمان لكل مريض.
مضاعفات التئام الكسور: التحديات المحتملة
على الرغم من أن معظم الكسور تلتئم بنجاح، إلا أنه قد تحدث بعض المضاعفات التي يمكن أن تؤثر على عملية الشفاء والنتيجة النهائية.
- عدم الالتئام (Nonunion): يحدث عندما لا يلتئم الكسر على الإطلاق، حتى بعد مرور فترة زمنية كافية (عادة 6-9 أشهر). قد يكون سببه عدم كفاية التثبيت، ضعف الإمداد الدموي، العدوى، أو وجود فجوة كبيرة بين شظايا العظم.
- التئام متأخر (Delayed Union): يلتئم الكسر، لكن ببطء شديد ويستغرق وقتاً أطول بكثير من المتوقع.
- التئام معيب (Malunion): يلتئم الكسر في وضع غير صحيح، مما يؤدي إلى تشوه في العظم أو الطرف، وقد يؤثر على وظيفته.
- العدوى: يمكن أن تحدث في الكسور المفتوحة أو بعد الجراحة، وهي من أخطر المضاعفات التي قد تعيق الالتئام وتتطلب علاجاً مكثفاً.
- متلازمة الحيز (Compartment Syndrome): تحدث عندما يتجمع الضغط داخل حيز عضلي مغلق (بسبب التورم أو النزيف)، مما يؤدي إلى انضغاط الأعصاب والأوعية الدموية ويسبب ألماً شديداً وقد يؤدي إلى تلف دائم في الأنسجة. تتطلب تدخلاً جراحياً عاجلاً.
- تلف الأعصاب أو الأوعية الدموية: قد تتضرر الأعصاب أو الأوعية الدموية أثناء الإصابة الأولية أو كأحد مضاعفات الجراحة.
- التهاب المفاصل بعد الصدمة (Post-traumatic Arthritis): إذا امتد الكسر إلى المفصل أو أثر على سطحه الغضروفي، فقد يؤدي ذلك إلى التهاب المفاصل في المستقبل.
- الضمور العضلي وتصلب المفاصل: يمكن أن يحدث بسبب عدم الحركة لفترات طويلة.
يُعد الكشف المبكر عن هذه المضاعفات وعلاجها الفوري أمراً بالغ الأهمية. يمتلك الأستاذ الدكتور محمد هطيف الخبرة اللازمة للتعرف على هذه المضاعفات والتعامل معها بفاعلية، سواء كان ذلك من خلال العلاج الطبي أو التدخل الجراحي التصحيحي.
برنامج إعادة التأهيل: استعادة القوة والحركة
تبدأ عملية إعادة التأهيل عادةً بمجرد أن يصبح الكسر مستقراً بما فيه الكفاية، وهي حاسمة لاستعادة وظيفة الطرف المصاب وقوته الكاملة. يتم تصميم برنامج إعادة التأهيل بشكل فردي لكل مريض، ويشمل عادةً:
- إدارة الألم والتورم: في المراحل المبكرة، يتم التركيز على تقليل الألم والتورم باستخدام الأدوية، الثلج، والرفع.
-
العلاج الطبيعي (Physiotherapy):
- تمارين الحركة السلبية والنشطة: لزيادة مدى حركة المفاصل المحيطة بالكسر أو البعيدة عنه لمنع التصلب.
- تمارين التقوية: تبدأ بتمارين خفيفة ثم تزداد تدريجياً لتقوية العضلات التي ضعفت بسبب عدم الاستخدام.
- تمارين التوازن والتنسيق: خاصة لكسور الأطراف السفلية، للمساعدة في استعادة القدرة على المشي والأنشطة اليومية.
- المعالجة اليدوية (Manual Therapy): قد يستخدم أخصائي العلاج الطبيعي تقنيات لتدليك الأنسجة الرخوة أو تحريك المفاصل لتحسين المرونة.
- العلاج الوظيفي (Occupational Therapy): يركز على مساعدة المرضى على استعادة القدرة على أداء الأنشطة اليومية (مثل ارتداء الملابس، الأكل، الكتابة) واستخدام أدوات التكيف إذا لزم الأمر.
- المشي المحمول (Weight-bearing Progression): لكسور الأطراف السفلية، يتم تحديد متى وكيف يمكن للمريض البدء في تحمل الوزن على الطرف المصاب. تبدأ عادةً بتحمل وزن جزئي باستخدام عكازات أو مشاية، ثم تتطور إلى تحمل وزن كامل.
- العودة إلى الأنشطة: يتم توجيه المريض تدريجياً للعودة إلى الأنشطة اليومية، العمل، والرياضة، مع مراعاة حماية الكسر المتئم.
يقدم الأستاذ الدكتور محمد هطيف توجيهات مفصلة بشأن برنامج إعادة التأهيل، ويتابع التقدم المحرز عن كثب. تعاونه مع أخصائيي العلاج الطبيعي المهرة يضمن حصول المريض على أفضل رعاية تأهيلية، مما يمكنه من استعادة أقصى قدر من الوظيفة والعودة إلى حياته الطبيعية في أسرع وقت ممكن.
قصص نجاح من عيادة الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة العالية للأستاذ الدكتور محمد هطيف في قصص النجاح العديدة لمرضاه الذين استعادوا عافيتهم ووظائفهم بعد تعرضهم لكسور معقدة. هذه بعض الأمثلة الواقعية (لأغراض توضيحية):
قصة نجاح 1: عودة الرياضي للملاعب بعد كسر معقد في الساق
"كان يوسف، رياضي شاب يبلغ من العمر 25 عاماً، يحلم بالاحتراف في كرة القدم. تعرض لكسر مفتوح وتفتتي في عظم الساق (الظنبوب) إثر اصطدام قوي أثناء مباراة. كانت حالته معقدة وتوقع العديد من الأطباء أنه قد لا يعود لممارسة الرياضة أبداً. بعد عرضه على الأستاذ الدكتور محمد هطيف ، تم اتخاذ قرار بإجراء عملية جراحية عاجلة للرد المفتوح والتثبيت الداخلي باستخدام مسمار نخاعي متطور.
تميزت الجراحة بالدقة الفائقة، حيث حرص الدكتور هطيف على الحفاظ على الإمداد الدموي للكسر واستخدام تقنيات حديثة لتقليل التدخل الجراحي. بعد الجراحة، تابع الدكتور هطيف حالة يوسف عن كثب، وقدم له برنامج إعادة تأهيل مكثف بالتعاون مع أخصائيي العلاج الطبيعي. بفضل الإشراف الدقيق ليوسف والتزامه، استعاد يوسف قوة ساقه وحركتها تدريجياً. بعد 10 أشهر من الجراحة، عاد يوسف إلى الملاعب، وبدأ تدريباته بحذر، ليحقق حلمه بالاحتراف، وهو اليوم يشارك في البطولات بقوة وثقة."
قصة نجاح 2: استعادة الحركة بعد كسر مفصل الكاحل لكبيرة في السن
"السيدة فاطمة، 68 عاماً، سقطت في منزلها وتعرضت لكسر معقد في مفصل الكاحل (كسر ثلاثي الكعبين) مع خلع. كان التحدي كبيراً بسبب عمرها وحالتها الصحية، وخشي أبناؤها من أن تفقد قدرتها على المشي بشكل طبيعي. استشارت عائلة فاطمة الأستاذ الدكتور محمد هطيف ، الذي شرح لهم بدقة خيارات العلاج المتاحة وأهمية التدخل الجراحي للحفاظ على سلامة المفصل.
أجرى الدكتور هطيف عملية جراحية ناجحة للرد المفتوح والتثبيت الداخلي باستخدام صفائح وبراغي صغيرة لتثبيت الكسر وإعادة محاذاة المفصل بشكل مثالي. حرص الدكتور هطيف على استخدام تقنيات جراحية تقلل من مخاطر المضاعفات لدى كبار السن. بفضل الرعاية اللاحقة المتقنة وبرنامج إعادة التأهيل المصمم خصيصاً لها، بدأت السيدة فاطمة في استعادة قدرتها على المشي تدريجياً. واليوم، وبعد عام واحد من الإصابة، تمشي السيدة فاطمة بمفردها داخل المنزل وتستمتع بحديقتها الصغيرة، محتفظة باستقلاليتها بفضل خبرة ورعاية الدكتور هطيف."
أسئلة شائعة حول التئام الكسور
1. ما هو متوسط الوقت الذي يستغرقه الكسر للالتئام؟
يعتمد وقت الالتئام بشكل كبير على عدة عوامل مثل عمر المريض (أسرع في الأطفال)، نوع العظم المكسور (العظام الصغيرة تلتئم أسرع)، موقع الكسر (بعض المناطق أبطأ في الالتئام بسبب ضعف الإمداد الدموي)، وشدة الكسر. بشكل عام، قد تستغرق الكسور البسيطة في الأطفال 4-6 أسابيع، بينما قد تستغرق الكسور المعقدة في البالغين من 3-6 أشهر أو أكثر. مرحلة إعادة التشكيل العظمي قد تستمر لسنوات.
2. هل يمكن أن يلتئم الكسر من تلقاء نفسه دون أي علاج؟
في بعض الحالات النادرة والكسور الصغيرة جداً وغير المتحركة، قد يلتئم الكسر جزئياً من تلقاء نفسه. ومع ذلك، فإن معظم الكسور تتطلب شكلاً من أشكال التثبيت (مثل الجبس أو الجبيرة) أو التدخل الجراحي لضمان الالتئام الصحيح في الوضع التشريحي السليم ومنع المضاعفات مثل الالتئام المعيب أو عدم الالتئام.
3. متى يمكنني العودة إلى ممارسة الرياضة أو الأنشطة العادية بعد كسر؟
تعتمد العودة إلى الأنشطة على نوع وموقع وشدة الكسر، ومدى تقدم عملية الشفاء، ومدى التزامك ببرنامج إعادة التأهيل. سيقوم طبيبك الأستاذ الدكتور محمد هطيف بتقييم حالتك من خلال الأشعة السينية والفحص السريري وسيحدد متى يكون العظم قوياً بما يكفي لتحمل الضغوط. عادةً ما يتم البدء بالأنشطة الخفيفة ثم التدرج تدريجياً. من المهم جداً عدم التسرع لتجنب إعادة الإصابة.
4. هل سيبقى العظم المكسور ضعيفاً بعد الالتئام؟
بعد اكتمال مراحل الالتئام وإعادة التشكيل العظمي، يصبح العظم المكسور عادةً بنفس قوة العظم الأصلي، وفي بعض الحالات قد يكون أقوى قليلاً في موقع الكسر. ومع ذلك، من المهم اتباع تعليمات إعادة التأهيل وتقوية العضلات المحيطة لضمان استعادة الوظيفة الكاملة وتقليل خطر الإصابة المستقبلية.
5. هل تؤثر الأدوية المسكنة على التئام الكسر؟
بعض الأدوية، مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين، قد تؤثر على المراحل المبكرة من التئام الكسر إذا استخدمت بجرعات عالية ولفترات طويلة، حيث يمكنها أن تعيق العملية الالتهابية وتكوين الكالس. يفضل استشارة طبيبك الأستاذ الدكتور محمد هطيف بشأن أفضل المسكنات المناسبة لحالتك.
6. متى يتم إزالة الصفائح والبراغي بعد جراحة الكسر؟
تُترك الصفائح والبراغي عادةً بشكل دائم في الجسم ما لم تسبب مشاكل مثل الألم، العدوى، أو تقييد الحركة. في بعض الحالات، وخاصة لدى الشباب أو إذا كانت الأجهزة قريبة من المفاصل، قد يوصي الدكتور هطيف بإزالتها بعد اكتمال التئام الكسر وتشكيل العظم الجديد، وهذا القرار يعتمد على تقييم دقيق لكل حالة.
7. ما هي العلامات التي تدل على أن الكسر لا يلتئم بشكل صحيح؟
تشمل العلامات التي قد تشير إلى مشكلة في الالتئام: استمرار الألم الشديد أو زيادته في موقع الكسر بعد مرور أسابيع أو أشهر، وجود تورم مستمر، عدم القدرة على تحمل الوزن أو استخدام الطرف المصاب، أو وجود حركة غير طبيعية في الكسر. في مثل هذه الحالات، يجب عليك مراجعة الأستاذ الدكتور محمد هطيف فوراً للتشخيص والعلاج.
8. هل يمكن أن يؤثر التدخين على التئام الكسر؟
نعم، التدخين له تأثير سلبي كبير على التئام الكسور. النيكوتين والمواد الكيميائية الأخرى في السجائر تسبب تضيق الأوعية الدموية، مما يقلل من تدفق الدم والأكسجين والمغذيات إلى موقع الكسر. هذا يمكن أن يؤخر عملية الشفاء بشكل ملحوظ ويزيد من خطر عدم الالتئام والعدوى. يوصى بشدة بالإقلاع عن التدخين قبل وبعد الجراحة وأثناء فترة الشفاء.
9. ما هو دور التغذية في عملية التئام الكسر؟
التغذية الجيدة ضرورية لالتئام الكسر. يحتاج الجسم إلى البروتينات لبناء الأنسجة الجديدة، والكالسيوم وفيتامين د لبناء العظام، وفيتامين ج لتكوين الكولاجين، والزنك، والمغنيسيوم. يُنصح باتباع نظام غذائي متوازن وغني بالبروتينات والفواكه والخضروات، وقد يوصي الدكتور هطيف بالمكملات الغذائية إذا لزم الأمر.
10. هل من الطبيعي الشعور بالألم بعد إزالة الجبس أو أجهزة التثبيت؟
نعم، من الطبيعي الشعور ببعض الألم والتصلب والضعف في الطرف المصاب بعد إزالة الجبس أو أجهزة التثبيت. هذا بسبب عدم الاستخدام لفترة طويلة. يعتبر هذا جزءاً طبيعياً من عملية التعافي، ويجب أن يتحسن تدريجياً مع العلاج الطبيعي وممارسة التمارين الموصى بها.
ختاماً: لماذا تختار الأستاذ الدكتور محمد هطيف لرحلة شفائك؟
إن رحلة الشفاء من الكسر هي مسار معقد يتطلب ليس فقط دقة التشخيص والعلاج، بل أيضاً خبرة عميقة في فهم ديناميكيات التئام العظام والعوامل التي تؤثر عليه. في صنعاء، اليمن، يقف الأستاذ الدكتور محمد هطيف كمرجع موثوق في جراحة العظام والعمود الفقري والكتف.
بصفته أستاذاً في جامعة صنعاء، وخبرة تتجاوز 20 عاماً، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة. يلتزم بأعلى معايير الأمانة الطبية، مقدماً لمرضاه خيارات علاجية مبنية على أحدث الأبحاث وأكثرها فعالية. سواء كانت الحالة تتطلب تدخلاً جراحياً دقيقاً باستخدام تقنيات الجراحة المجهرية المتقدمة أو المناظير الجراحية بتقنية 4K، أو جراحة استبدال المفاصل لكسور المفاصل المعقدة، فإن الدكتور هطيف يقدم رعاية متكاملة تبدأ من التشخيص الدقيق وتستمر خلال العلاج الجراحي أو التحفظي وحتى برنامج إعادة التأهيل.
اختيارك للأستاذ الدكتور محمد هطيف يعني وضع ثقتك في يد خبير يلتزم بتحقيق أفضل النتائج الممكنة، مستخدماً أحدث التقنيات لضمان عودتك إلى حياتك الطبيعية بقوة وصحة.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك