الانزلاق الغضروفي وضغط الأعصاب في العمود الفقري: دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الانزلاق الغضروفي هو حالة تبرز فيها المادة الهلامية للقرص بين الفقرات لتضغط على الأعصاب، مسببة الألم والخدر والضعف. يعتمد العلاج على شدة الحالة، ويتراوح بين الراحة والعلاج الطبيعي والأدوية، وصولاً إلى الجراحة الدقيقة التي يوفرها الأستاذ الدكتور محمد هطيف لضمان تخفيف الضغط وتحسين جودة الحياة.
الخلاصة الطبية السريعة: الانزلاق الغضروفي هو حالة تبرز فيها المادة الهلامية للقرص بين الفقرات لتضغط على الأعصاب، مسببة الألم والخدر والضعف. يعتمد العلاج على شدة الحالة، ويتراوح بين الراحة والعلاج الطبيعي والأدوية، وصولاً إلى الجراحة الدقيقة التي يوفرها الأستاذ الدكتور محمد هطيف لضمان تخفيف الضغط وتحسين جودة الحياة.
مقدمة
تُعد أمراض العمود الفقري التنكسية عبئاً صحياً عالمياً كبيراً، حيث يُمثل تدهور الأقراص الغضروفية السبب الرئيسي لآلام الظهر والرقبة، والألم العصبي الذي يمتد إلى الأطراف، وحتى حالات ضعف النخاع الشوكي. كجراحين عظام متخصصين في العمود الفقري، فإن فهم العلاقة المعقدة بين القرص الغضروفي والأنسجة العصبية المحيطة به أمر بالغ الأهمية للتشخيص الدقيق والإدارة المناسبة وتحقيق نتائج جراحية ناجحة.
إن بروز القرص الغضروفي (الانزلاق الغضروفي)، أو تآكله، أو عدم استقراره، غالباً ما يؤدي إلى ضغط ميكانيكي مباشر، وتهيج كيميائي، وضعف في إمداد الدم للأعصاب، مما يظهر على شكل ألم عصبي (العرج العصبي)، أو ضعف في النخاع الشوكي، أو متلازمة ذيل الفرس. يُقدر انتشار الانزلاق الغضروفي المصحوب بأعراض بنسبة 1-3% من السكان، ويبلغ ذروته في العقدين الرابع والخامس من العمر.
يُمثل الانزلاق الغضروفي القطني حوالي 95% من الحالات في المستويين L4-L5 وL5-S1، بينما يحدث الانزلاق الغضروفي العنقي عادةً في المستويين C5-C6 وC6-C7. أما ضعف النخاع الشوكي الثانوي لتدهور الأقراص العنقية أو الصدرية، فرغم كونه أقل شيوعاً، إلا أنه يحمل مخاطر أعلى من المضاعفات بسبب احتمالية حدوث تلف دائم في الحبل الشوكي.
يهدف هذا الدليل الشامل إلى توضيح الرابط الحيوي بين الأنسجة العصبية والقرص الغضروفي، بدءاً من التشريح العصبي الأساسي وصولاً إلى مبادئ العلاج الجراحي المتقدمة. يحرص الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، على تقديم أحدث المعلومات والخيارات العلاجية لمرضاه، مستنداً إلى خبرته الواسعة ومعرفته العميقة بهذه الحالات المعقدة.
التشريح الحيوي للعمود الفقري والأعصاب
يُعد فهم التشريح الأساسي ووظائف الأنسجة العصبية، خاصة الجهاز العصبي المحيطي وتفاعله مع مكونات الجهاز العصبي المركزي داخل القناة الشوكية، أمراً حاسماً لأي جراح عمود فقري، ولأي مريض يرغب في فهم حالته.
العمود الفقري والأقراص الغضروفية
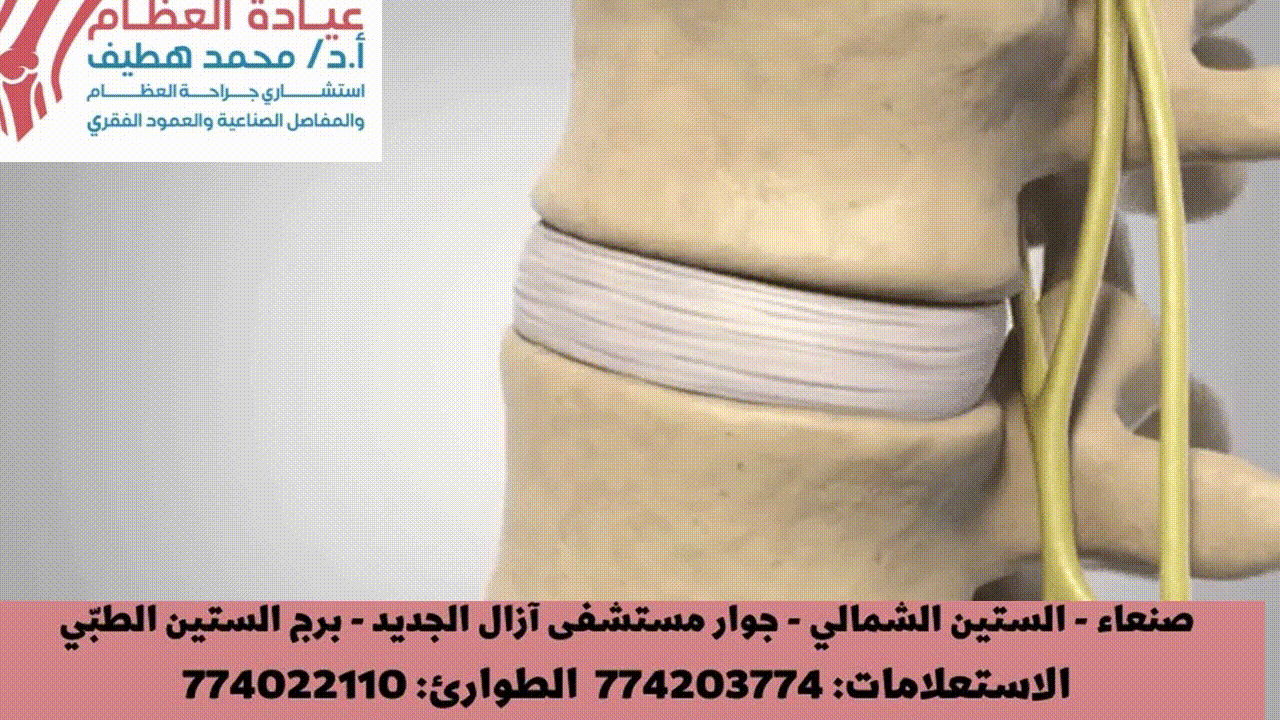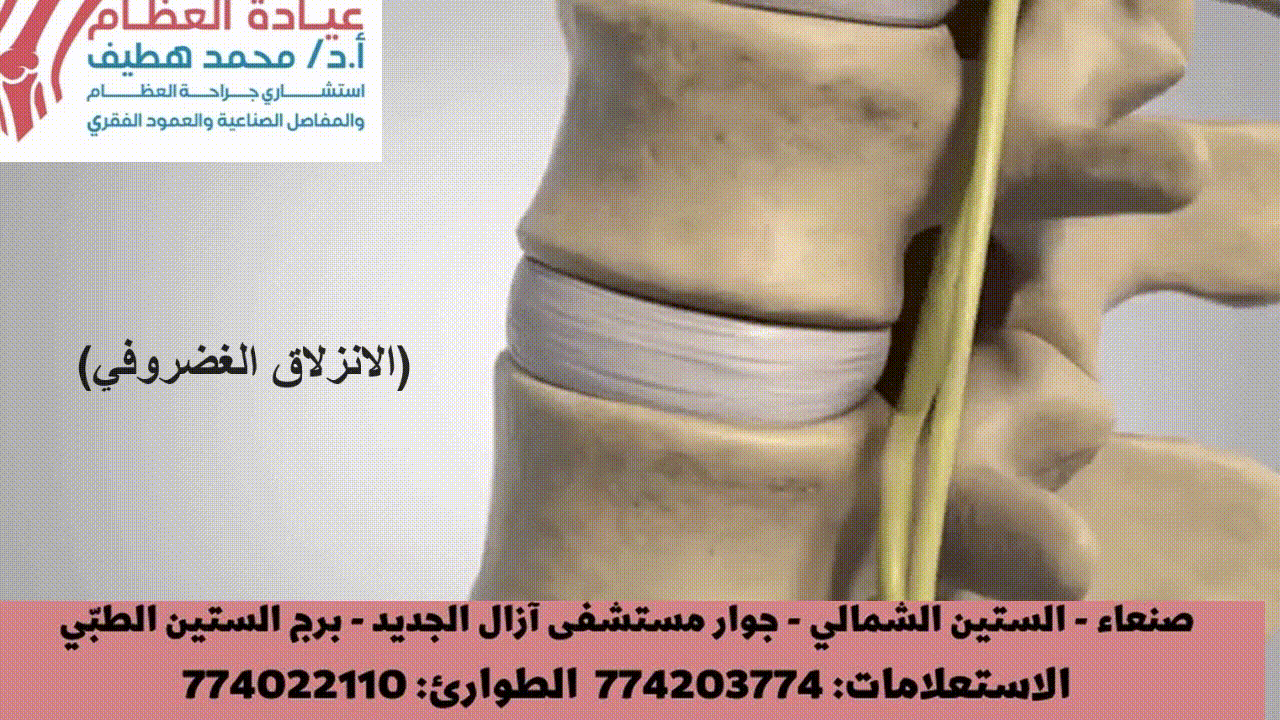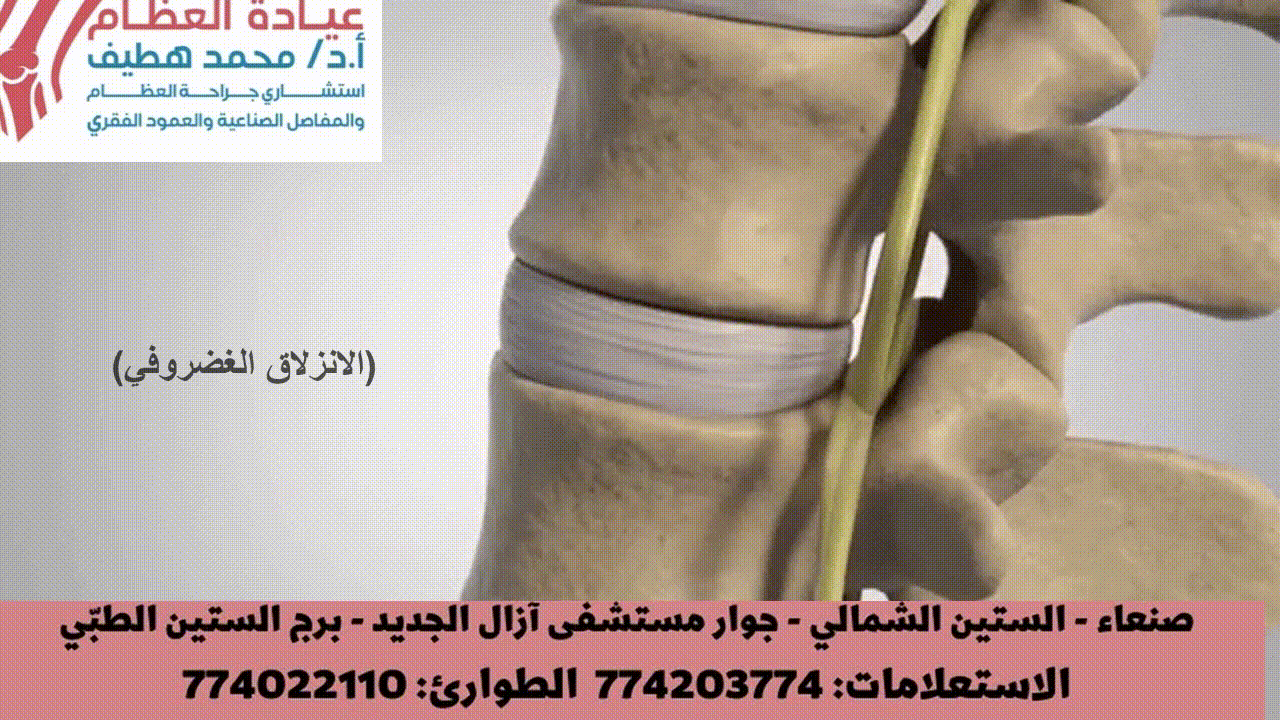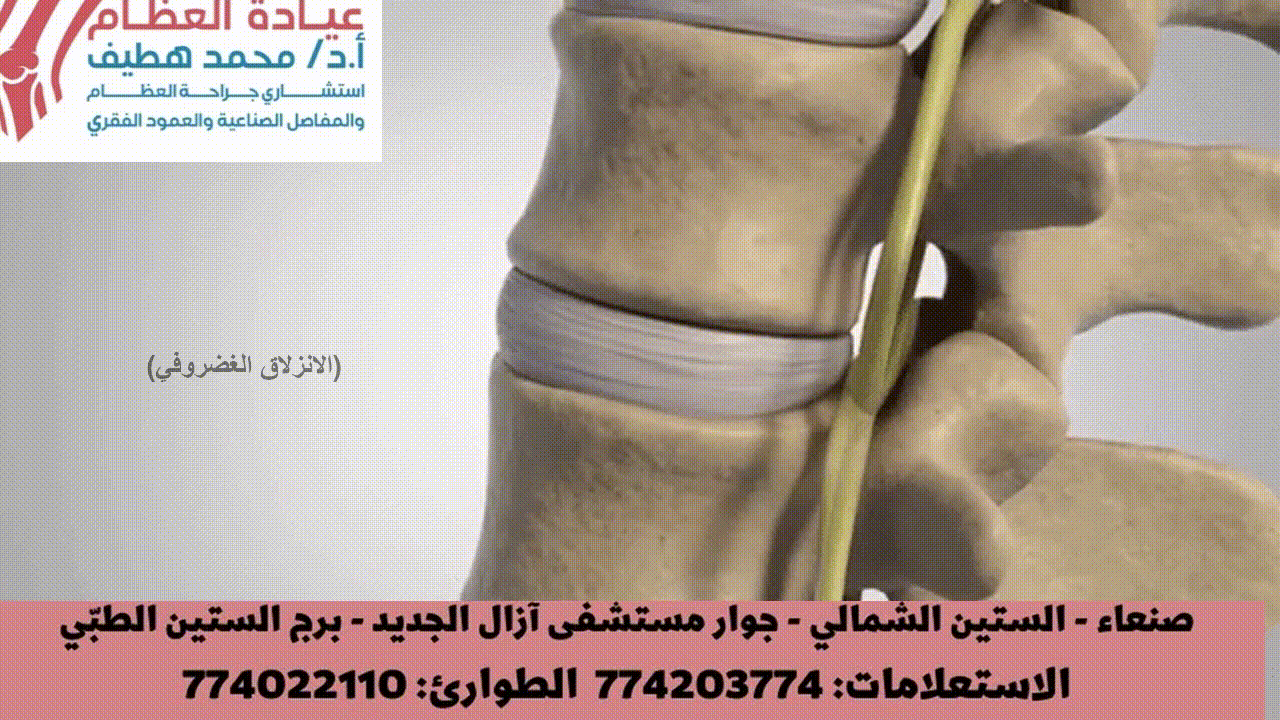
العمود الفقري هو محور الجسم، ويتكون من سلسلة من الفقرات العظمية التي تحمي الحبل الشوكي وتوفر الدعم والمرونة. بين كل فقرتين، يوجد قرص غضروفي يعمل كوسادة لامتصاص الصدمات ويسمح بحركة العمود الفقري.
- القرص الغضروفي: هو بنية ليفية غضروفية معقدة تقع بين أجسام الفقرات المتجاورة، ويتكون من:
- الحلقة الليفية (Annulus Fibrosus): طبقات متحدة المركز من ألياف الكولاجين (النوع الأول والثاني) التي تحيط بالنواة اللبية. الطبقات الخارجية منها غنية بالألياف العصبية، خاصة من العصب الفقري الراجع (العصب السحائي المتكرر) وفروع من الفروع الرمادية المتصلة، مما يساهم في آلام القرص.
- النواة اللبية (Nucleus Pulposus): قلب هلامي يتكون من بروتيوغليكان، وماء، وألياف كولاجين (النوع الثاني)، ويعمل كممتص للصدمات السائل. عادة ما يكون خالياً من الأوعية الدموية والأعصاب في البالغين الأصحاء، ولكن قد يحدث فيه تكون أوعية دموية وألياف عصبية مع التدهور.
- الصفائح الغضروفية النهائية (Cartilaginous Endplates): طبقات رقيقة من الغضروف الزجاجي تربط القرص بأجسام الفقرات، وتسمح بانتشار المغذيات.
الجهاز العصبي المحيطي والمركزي
- الجهاز العصبي المحيطي (PNS): يشمل جميع الهياكل العصبية خارج الدماغ والحبل الشوكي، بما في ذلك الأعصاب القحفية والأعصاب الشوكية والعقد العصبية المرتبطة بها. مكوناته معرضة بشكل مباشر للضغط الميكانيكي والتهيج الكيميائي الناتج عن أمراض القرص.
- الجهاز العصبي المركزي (CNS): يتكون من الدماغ والحبل الشوكي.
الخلية العصبية (Neuron)
الوحدة الأساسية للجهاز العصبي، المسؤولة عن نقل الإشارات الكهربائية والكيميائية.
- جسم الخلية (Soma): المركز الأيضي، ويحتوي على النواة والعضيات. يمثل حوالي 10% من الحجم الكلي للخلية العصبية.
- هضبة المحور (Axon hillock): منطقة متخصصة يتناقص فيها جسم الخلية ليصبح المحور، وتُعد موقع بدء جهد الفعل.
- المحاور العصبية (Axons): عادة ما تكون عملية طويلة واحدة، وأحياناً مع فروع جانبية، تنقل النبضات العصبية بعيداً عن جسم الخلية. تربط الخلية العصبية بالحبل الشوكي (للألياف الحسية الواردة) أو بالأعضاء النهائية (للألياف الحركية الصادرة).
- التغصنات (Dendrites): عمليات متعددة تشبه الشجرة تمتد من جسم الخلية وتستقبل الإشارات من الخلايا العصبية المحيطة، وتعمل كأسطح استقبال رئيسية.
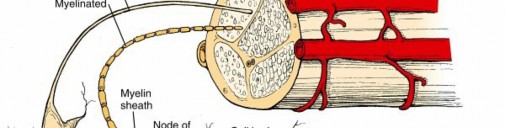
- غمد المايلين (Myelin sheath): طبقة عازلة غنية بالدهون تحيط بالعديد من المحاور العصبية.
فسيولوجيا المايلين العصبية
يُعد غمد المايلين حاسماً للتوصيل العصبي الفعال.
- التكوين: يتكون بشكل أساسي من الغالاكتوسيربروسيد، والسفينغوميالين، والكوليسترول.
- الوظيفة: يسرّع بشكل كبير انتشار الموجة أو التوصيل. تترافق أغلفة المايلين الأكثر سمكاً مباشرة مع زيادة سرعة التوصيل.
- التكوين في الجهاز العصبي المحيطي: تنتجه خلايا شوان.
- خلايا شوان (Schwann cells):
- تنشأ من العرف العصبي أثناء التطور الجنيني.
- تلعب دوراً حاسماً في تجديد الأعصاب بعد الإصابة بسبب قدرتها على إنتاج عوامل عصبية غذائية مختلفة وتوجيه نمو المحاور العصبية.
- الإفرازات: تنتج عامل نمو الأعصاب-β (NGF-β)، وعامل نمو الدماغ العصبي (BDNF)، وعامل النمو الشبيه بالأنسولين 1 (IGF-1)، والإريثروبويتين – وكلها حيوية لبقاء الخلايا العصبية ونموها وإصلاحها.
- الألياف المايلينية: تغلف خلية شوان واحدة محوراً عصبياً واحداً، وتلتف حوله عدة مرات. تغطي كل خلية شوان مساحة محورية تبلغ حوالي 100 ميكرومتر.
- عقد رانفييه (Nodes of Ranvier): فجوات غير مايلينية بين خلايا شوان المتجاورة. تتميز هذه العقد بتركيز عالٍ من قنوات Na+ ذات الجهد الكهربائي، والتي تُعد ضرورية للتوصيل القفزي.
- التوصيل القفزي (Saltatory conduction): "تقفز" جهد الفعل من عقدة رانفييه إلى أخرى، مما يزيد بشكل كبير من سرعة انتشار النبضات مقارنة بالتوصيل المستمر في الألياف غير المايلينية.
- الألياف غير المايلينية: تحيط خلية شوان واحدة عادة بالعديد من المحاور العصبية، ولكن دون تشكيل غمد مايلين حلزوني.
- غشاء المحور (Axolemma): الغشاء المتخصص الذي يحيط بالمحور العصبي. وهو حاسم للحفاظ على جهد غشاء الخلية العصبية.
- جهد الراحة (Resting potential): يحافظ عليه مضخات Na-K، التي تنقل بنشاط 3 أيونات Na+ خارج الخلية و2 أيونات K+ إلى داخل الخلية. هذه المضخة الكهربائية، جنباً إلى جنب مع نفاذية الأيونات التفاضلية، تُنشئ جهد غشاء راحة يبلغ حوالي -70 مللي فولت، مع وجود شحنة سالبة نسبية داخل الخلية.

صورة توضيحية لخلية عصبية نموذجية تُظهر جسم الخلية، والتغصنات، والمحور العصبي، وغمد المايلين.

رسم توضيحي لخلايا شوان تُشكّل المايلين حول محور عصبي طرفي، مع إبراز عقد رانفييه.
الحبل الشوكي وجذور الأعصاب
الحبل الشوكي، وهو امتداد لجذع الدماغ، يمتد من الثقبة العظمى إلى المخروط النخاعي (عادة عند L1-L2). يعمل كموصل أساسي للمعلومات الحسية والحركية بين الدماغ والأطراف.
- المادة الرمادية: منطقة مركزية على شكل فراشة تحتوي على أجسام الخلايا العصبية، والتغصنات، والمحاور العصبية غير المايلينية. تنقسم إلى قرون ظهرية (حسية)، وبطنية (حركية)، وجانبية (ذاتية).
- المادة البيضاء: تحيط بالمادة الرمادية، وتتكون من محاور عصبية مايلينية منظمة في مسارات صاعدة (حسية) ونازلة (حركية).
- الأعصاب الشوكية: 31 زوجاً من الأعصاب الشوكية تخرج من الحبل الشوكي، ويتكون كل منها من اتحاد جذر ظهري (حسي) وجذر بطني (حركي). تمر هذه الجذور عبر الفضاء تحت العنكبوتي، محمية بالأم الجافية والأم العنكبوتية، قبل أن تخرج من القناة الشوكية عبر الثقوب الفقرية البينية.
- العقد الجذرية الظهرية (DRG): تقع داخل الثقبة الفقرية البينية، وتحتوي هذه العقد على أجسام الخلايا العصبية الحسية. العقد الجذرية الظهرية حساسة بشكل خاص للضغط والالتهاب، مما يساهم بشكل كبير في الألم العصبي.
- ذيل الفرس (Cauda Equina): أسفل المخروط النخاعي، تحتوي القناة الشوكية على حزمة من جذور الأعصاب القطنية والعجزية والعصعصية، تشبه ذيل الحصان. يمكن أن يؤدي ضغط هذه الجذور إلى متلازمة ذيل الفرس، وهي حالة طارئة تتطلب تدخلاً جراحياً عاجلاً.

مقطع عرضي للحبل الشوكي يُظهر المادة الرمادية والبيضاء، وخروج جذور الأعصاب الشوكية.
ميكانيكية التفاعل بين القرص العصبي
يمكن أن تؤدي العمليات التنكسية في القرص الفقري إلى تدهور هيكلي يؤثر بشكل مباشر على العناصر العصبية أو يهيجها كيميائياً.
الأسباب وعوامل الخطر لتدهور الأقراص الغضروفية وضغط الأعصاب
تتعدد الأسباب والعوامل التي تؤدي إلى تدهور الأقراص الغضروفية وبروزها، وبالتالي ضغطها على الأعصاب، مما يسبب الألم والأعراض المزعجة. فهم هذه الأسباب يساعد في الوقاية والعلاج الفعال.
الانزلاق الغضروفي (الديسك)
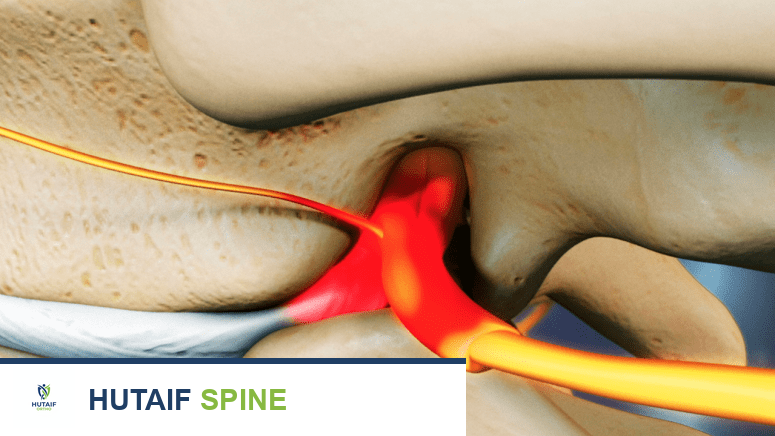
هو السبب الأكثر شيوعاً لضغط الأعصاب. يحدث عندما تبرز المادة الهلامية (النواة اللبية) من داخل القرص الغضروفي عبر شق في الحلقة الليفية الخارجية، متجهة نحو القناة الشوكية أو الثقوب الفقرية البينية.
* الضغط الميكانيكي: يؤدي البروز المباشر للقرص إلى ضغط مباشر على الحبل الشوكي، أو ذيل الفرس، أو جذور الأعصاب الخارجة (مثل في حالات الانزلاق تحت المفصلي، أو الانزلاق في الثقبة، أو الانزلاق البعيد عن الخط الأوسط). يمكن أن يؤدي هذا الضغط إلى إزالة الميالين الموضعية، وتلف المحاور العصبية، وضعف نقل الإشارات العصبية.
* التهيج الكيميائي: تحتوي النواة اللبية على وسائط التهابية (مثل TNF-α، IL-1β، البروستاجلاندين E2، أكسيد النيتريك، الفوسفوليباز A2) التي، عند تعرض الأنسجة العصبية لها، تُحدث استجابة التهابية، وتورماً، وتحفيزاً للألم، مما يزيد من اختلال وظائف الأعصاب والألم.
* ضعف الإمداد الدموي: يمكن أن يؤدي الضغط إلى ضعف الأوعية الدموية الدقيقة التي تغذي جذر العصب أو الحبل الشوكي (مثل الشرايين الجذرية، الشريان الشوكي الأمامي)، مما يؤدي إلى نقص التروية ونقص الأكسجين، ويزيد من إصابة الأعصاب.
تآكل الأقراص الغضروفية وتدهورها
مع التقدم في العمر، تفقد الأقراص الغضروفية محتواها المائي ومرونتها، وتصبح أكثر عرضة للتلف.
* فقدان ارتفاع القرص: يؤدي إلى تضييق المسافة بين الفقرات، مما يقلل من حجم القناة الشوكية والثقوب الفقرية البينية، وبالتالي يزيد من احتمالية ضغط الأعصاب.
* تمزقات الحلقة الليفية: تضعف بنية القرص وتجعله أكثر عرضة للبروز.
* تكون النتوءات العظمية (Osteophytes): استجابة لتدهور القرص وعدم استقرار العمود الفقري، قد تتكون نتوءات عظمية على حواف الفقرات. هذه النتوءات يمكن أن تضيق القناة الشوكية أو الثقوب الفقرية وتضغط على الأعصاب.
تضييق القناة الشوكية (Spinal Stenosis)
هو تضييق في القناة العظمية التي يمر عبرها الحبل الشوكي وجذور الأعصاب. يمكن أن يكون سببه تدهور الأقراص، أو تضخم الأربطة، أو تكون النتوءات العظمية، أو انزلاق الفقرات. يؤدي هذا التضييق إلى ضغط مزمن على الأعصاب، خاصة عند المشي أو الوقوف.
عوامل الخطر الأخرى
- العمر: تزداد مخاطر تدهور الأقراص مع التقدم في العمر.
- الوراثة: قد يكون هناك استعداد وراثي لضعف الأقراص.
- المهنة: الوظائف التي تتطلب رفع الأثقال، أو الانحناء المتكرر، أو الاهتزازات قد تزيد من المخاطر.
- السمنة: تزيد من الضغط على العمود الفقري، خاصة في منطقة أسفل الظهر.
- التدخين: يقلل من تدفق الدم إلى الأقراص الغضروفية، مما يسرع من تدهورها.
- الإصابات الرضحية: الحوادث أو السقوط يمكن أن تؤدي إلى تلف الأقراص.
- قلة النشاط البدني: ضعف عضلات الظهر والبطن (عضلات الجذع) يقلل من دعم العمود الفقري.
الأعراض الشائعة لضغط الأعصاب والانزلاق الغضروفي
تختلف أعراض الانزلاق الغضروفي وضغط الأعصاب بشكل كبير اعتماداً على موقع القرص المتأثر والأعصاب المضغوطة وشدة الضغط. يمكن أن تتراوح الأعراض من ألم خفيف إلى ضعف شديد وفقدان للوظيفة.
آلام الرقبة والظهر
- ألم الظهر المحوري: ألم موضعي في منطقة الظهر أو الرقبة حيث يوجد القرص المصاب. يمكن أن يكون هذا الألم حاداً ومفاجئاً بعد حركة معينة، أو مزمناً وخفيفاً ولكنه يتفاقم مع الأنشطة.
- ألم الرقبة: قد يكون مصحوباً بتيبس وصعوبة في تحريك الرقبة، وقد ينتشر إلى الكتفين أو بين لوحي الكتف.
- الألم الغضروفي: ألم ينشأ من القرص نفسه، خاصة الطبقات الخارجية للحلقة الليفية التي تحتوي على أعصاب. يتفاقم عادة مع الجلوس أو الانحناء أو رفع الأشياء.
الألم العصبي (العرج العصبي)
يحدث نتيجة لضغط جذر العصب، ويُعرف أيضاً باسم "العرج العصبي" أو "التهاب الجذور العصبية".
- ألم يمتد إلى الأطراف:
- في حالة الانزلاق الغضروفي القطني: ينتشر الألم عادةً من أسفل الظهر إلى الأرداف، الفخذ، الساق، وقد يصل إلى القدم والأصابع (عرق النسا).
- في حالة الانزلاق الغضروفي العنقي: ينتشر الألم من الرقبة إلى الكتف، الذراع، الساعد، وقد يصل إلى اليد والأصابع.
- الخدر والتنميل (Paresthesia): إحساس بالوخز أو "الدبابيس والإبر" أو فقدان الإحساس في مناطق معينة من الجلد (توزيع جلدي) يغذيها العصب المضغوط.
- الحرقان: إحساس بالحرقان على طول مسار العصب.
ضعف العضلات وفقدان الوظيفة
- ضعف العضلات (Motor Deficits): قد يلاحظ المريض صعوبة في رفع القدم (سقوط القدم)، أو صعوبة في الإمساك بالأشياء، أو ضعف عام في العضلات التي يغذيها العصب المضغوط.
- ضمور العضلات: في الحالات المزمنة والمهملة، قد يؤدي ضعف العضلات إلى ضمور (نقص في حجم العضلة).
- فقدان ردود الفعل: قد تختفي بعض ردود الفعل العصبية (مثل رد فعل الركبة أو الكاحل) أو تضعف.
ضعف النخاع الشوكي (Myelopathy)
ينتج عن ضغط الحبل الشوكي نفسه، وهو أكثر شيوعاً في الرقبة (ضعف النخاع الشوكي العنقي). يحمل هذا النوع من الضغط خطورة أعلى نظراً لاحتمالية حدوث تلف دائم في الحبل الشوكي.
- أعراض الجهاز العصبي العلوي:
- التشنج (Spasticity): تصلب في العضلات وصعوبة في الحركة.
- فرط ردود الفعل (Hyperreflexia): ردود فعل عصبية مبالغ فيها.
- اضطراب المشي: مشية غير مستقرة أو متذبذبة، وقد يصفها المريض بأنها "ثقيلة" أو "متصلبة".
- صعوبة في الحركات الدقيقة: مثل الكتابة، أو استخدام الأزرار، أو ربط الأحذية.
- مشاكل في التوازن والتنسيق.
متلازمة ذيل الفرس (Cauda Equina Syndrome)
هي حالة طارئة تتطلب تدخلاً جراحياً عاجلاً. تنتج عن ضغط شديد على حزمة الأعصاب الشوكية في أسفل العمود الفقري (ذيل الفرس).
- ألم عصبي ثنائي: ألم في الساقين يمتد إلى كلا الجانبين.
- تنميل أو خدر في منطقة السرج (Saddle Anesthesia): فقدان الإحساس في منطقة الأرداف والأعضاء التناسلية الداخلية والخارجية والمنطقة الشرجية، وهي المناطق التي تلامس السرج عند ركوب الخيل.
- خلل في وظائف المثانة والأمعاء: صعوبة في التبول (احتباس البول أو سلس البول)، أو صعوبة في التحكم في البراز.
- ضعف متفاوت في الأطراف السفلية: قد يؤثر على قوة عضلات الساقين والقدمين.
إذا كنت تعاني من أي من هذه الأعراض، خاصة الأعراض الشديدة أو المتفاقمة، فمن الضروري استشارة طبيب متخصص في العمود الفقري مثل الأستاذ الدكتور محمد هطيف لتقييم حالتك بدقة وتحديد خطة العلاج المناسبة.
التشخيص الدقيق لآلام العمود الفقري والأعصاب
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لأمراض العمود الفقري التنكسية وضغط الأعصاب. يعتمد الأستاذ الدكتور محمد هطيف على منهج شامل يجمع بين التقييم السريري المفصل والتصوير الطبي المتطور لضمان تحديد السبب الجذري للأعراض.
الفحص السريري والتاريخ المرضي
تبدأ عملية التشخيص بمقابلة مفصلة مع المريض لجمع معلومات حول:
* خصائص الألم: متى بدأ، شدته، موقعه، ما الذي يزيده أو يخففه، وما إذا كان ينتشر إلى أجزاء أخرى من الجسم.
* الأعراض العصبية: وجود خدر، تنميل، ضعف في العضلات، أو مشاكل في التوازن والمشي، أو أي تغيرات في وظائف المثانة والأمعاء.
* التاريخ الطبي: الأمراض المزمنة، الأدوية المستخدمة، الجراحات السابقة، وعوامل الخطر (مثل التدخين، طبيعة العمل).
يلي ذلك فحص عصبي شامل، يقوم به الأستاذ الدكتور محمد هطيف لتقييم:
* القوة العضلية: اختبار قوة عضلات الأطراف العلوية والسفلية.
* الإحساس: اختبار الإحساس باللمس، الألم، والحرارة في مناطق مختلفة من الجسم.
* ردود الفعل (Reflexes): تقييم ردود الفعل الوترية العميقة (مثل رد فعل الركبة والكاحل) لتقييم سلامة المسارات العصبية.
* المشية والتوازن: ملاحظة طريقة مشي المريض وتقييم قدرته على الحفاظ على التوازن.
* اختبارات خاصة: مثل اختبار رفع الساق المستقيمة (SLR) لتقييم تهيج جذر العصب في أسفل الظهر.
التصوير بالرنين المغناطيسي (MRI)
يُعتبر التصوير بالرنين المغناطيسي (MRI) المعيار الذهبي لتقييم تضارب القرص مع الأعصاب، وهو أداة لا غنى عنها في عيادة الأستاذ الدكتور محمد هطيف.
- صور T1-weighted: ممتازة لتفاصيل التشريح، حيث تظهر الدهون ساطعة، والماء داكناً، والعظم القشري داكناً. مفيدة لتقييم مورفولوجيا العناصر العصبية.
- صور T2-weighted: تُظهر السوائل (بما في ذلك السائل النخاعي والأنسجة المتورمة) ساطعة، وهي مثالية لتصور الانزلاقات الغضروفية، وتورم الحبل الشوكي (تلين النخاع)، والسائل النخاعي المحيط بالهياكل العصبية.
- صور STIR وبعد حقن الصبغة: تستخدم لتقييم الالتهاب أو الأورام أو الندبات بعد الجراحة.
التصوير المقطعي المحوسب (CT) والأشعة السينية
- التصوير المقطعي المحوسب (CT):
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك