ماستر كلاس: جراحة استبدال مفصل الورك على مرحلتين لعلاج التهاب المفصل المزمن بعد الجراحة باستخدام فاصل محمل بالمضادات الحيوية
الخلاصة الطبية
التهاب مفصل الورك المزمن بعد الجراحة هو حالة خطيرة تتطلب علاجًا دقيقًا. جراحة الاستبدال على مرحلتين، مع إزالة المكونات المصابة وتنظيفها وإدخال فاصل محمل بالمضادات الحيوية، هي الحل الأمثل لاستعادة الوظيفة والقضاء على العدوى.
الخلاصة الطبية السريعة: يُعد التهاب مفصل الورك المزمن بعد الجراحة (Periprosthetic Joint Infection) من أخطر وأعقد المضاعفات الطبية التي تهدد جودة حياة المريض وقدرته على الحركة. يتطلب هذا التحدي تدخلاً جراحياً فائق الدقة. تُعتبر "جراحة استبدال مفصل الورك على مرحلتين"، والتي تتضمن إزالة المكونات المصابة، وإجراء تنظيف جذري للأنسجة، وإدخال "فاصل إسمنتي محمل بالمضادات الحيوية" (Antibiotic-loaded Spacer)، هي المعيار الذهبي والحل الأمثل عالمياً للقضاء على العدوى واستعادة الوظيفة الحركية بشكل نهائي.

مقدمة شاملة: التحدي الطبي الأكبر في جراحة المفاصل
إن الخضوع لجراحة استبدال مفصل الورك هو في العادة خطوة نحو حياة خالية من الألم ومليئة بالحركة والنشاط. ولكن، في نسبة ضئيلة ولكنها مؤثرة من الحالات، قد يتحول هذا الحلم إلى كابوس بسبب حدوث "التهاب مفصل الورك المزمن بعد الجراحة". يُعد هذا الالتهاب البكتيري تحدياً طبياً هائلاً يواجهه أطباء جراحة العظام حول العالم، حيث تتغلغل البكتيريا وتكون ما يُعرف بـ "البيوفيلم" (Biofilm) على سطح المعدن والبلاستيك الخاص بالمفصل الصناعي، مما يجعل المضادات الحيوية العادية عن طريق الفم أو الوريد غير قادرة على اختراق هذا الدرع البكتيري.
هذه الحالة المؤلمة والمُعيقة لا تتطلب مجرد علاج تقليدي، بل تستوجب نهجاً جراحياً استراتيجياً، متخصصاً، وبالغ الدقة لإنقاذ الطرف واستعادة جودة الحياة. في هذا الدليل الطبي المرجعي والشامل، سنتعمق بشكل غير مسبوق في الفهم الدقيق لهذه الحالة المرضية المعقدة، ونستعرض بالتفصيل الممل "جراحة استبدال المفصل على مرحلتين" (Two-Stage Revision Arthroplasty) كحل علاجي نهائي وفعال، مع تسليط الضوء العلمي الدقيق على دور "الفاصل المحمل بالمضادات الحيوية".
يهدف هذا الدليل الموسوعي إلى تزويد المرضى، أسرهم، وحتى الكوادر الطبية بالمعلومات الوافية والعميقة حول هذا الإجراء المعقد، بدءاً من التشخيص الجزيئي وحتى التعافي الوظيفي الكامل. ويأتي هذا الدليل ليُتوج الخبرة الرائدة والمتميزة لـ الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والذي يُصنف بلا منازع كأفضل استشاري جراحة عظام ومفاصل في صنعاء واليمن. بخبرة تتجاوز العشرين عاماً، واستخدامه لأحدث التقنيات العالمية مثل الجراحة المجهرية، مناظير المفاصل بتقنية 4K، والتقنيات المتقدمة في استبدال المفاصل، يقدم الدكتور هطيف الأمانة الطبية والمهارة الجراحية الفائقة كطوق نجاة لمرضى الحالات المعقدة.
التشريح البيوميكانيكي الدقيق لمفصل الورك
لفهم مدى تعقيد جراحة استبدال مفصل الورك، وخاصة الجراحات المراجعة (Revision Surgeries)، يجب أن نغوص في التشريح الدقيق لهذا المفصل الحيوي. يُعد مفصل الورك من أكبر المفاصل الحاملة للوزن في جسم الإنسان، وهو مفصل "كروي حُقي" (Ball-and-Socket Joint) يربط الهيكل العظمي المحوري بالطرف السفلي، مما يسمح بحركة واسعة النطاق مع الحفاظ على استقرار مذهل.
المكونات التشريحية الرئيسية:
- عظم الفخذ (Femur): الجزء العلوي من عظم الفخذ ينتهي بـ "رأس الفخذ" (Femoral Head)، وهو كروي الشكل ومغطى بغضروف زجاجي أملس.
- الحُق (Acetabulum): هو تجويف عميق يشبه الكوب يقع في عظم الحوض، ويستقبل رأس عظم الفخذ.
- الغضروف المفصلي (Articular Cartilage): نسيج مرن وأملس يغطي أسطح التلامس بين العظام داخل المفصل، ويعمل كوسادة لامتصاص الصدمات وتقليل الاحتكاك إلى الحد الأدنى.
- الشفا الحُقي (Acetabular Labrum): حلقة من الغضروف الليفي تحيط بحافة الحُق، وتعمل على تعميق التجويف وزيادة استقرار المفصل وإحكام إغلاقه.
- المحفظة المفصلية والأربطة (Joint Capsule and Ligaments): نسيج ليفي سميك وقوي جداً يحيط بالمفصل بالكامل، مدعوم بأربطة قوية (مثل الرباط الحرقفي الفخذي) تمنع خلع المفصل.
- الغشاء الزليلي (Synovial Membrane): يبطن المحفظة من الداخل ويفرز "السائل الزليلي" اللزج الذي يغذي الغضروف غير الدموي ويزيت المفصل.
عند إجراء جراحة استبدال مفصل أولية، يتم استبدال رأس الفخذ بكرة معدنية أو خزفية مثبتة على جذع (Stem) يُزرع داخل قناة عظم الفخذ، ويتم تبطين الحُق بكوب معدني داخله بطانة من البلاستيك عالي الكثافة (Polyethylene) أو السيراميك. في حالة حدوث عدوى، فإن هذه المكونات الصناعية تصبح بيئة خصبة ومثالية لتكاثر البكتيريا بعيداً عن متناول جهاز المناعة.
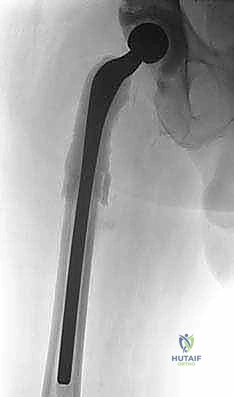
الفهم العميق لالتهاب مفصل الورك المزمن بعد الجراحة (PJI)
التهاب مفصل الورك المزمن بعد الجراحة، والمعروف طبياً بالتهاب حول المفصل الاصطناعي (Periprosthetic Joint Infection - PJI)، ليس مجرد التهاب بسيط، بل هو غزو بكتيري معقد للأنسجة المحيطة بالمفصل الاصطناعي ولأسطح الغرسات نفسها.
ظاهرة "البيوفيلم" (Biofilm): درع البكتيريا المنيع
السبب الرئيسي في فشل المضادات الحيوية التقليدية في علاج هذه الحالة هو قدرة البكتيريا على إنتاج "البيوفيلم". عندما تصل البكتيريا إلى سطح الغرسة المعدنية أو البلاستيكية، فإنها تلتصق بها وتبدأ في إفراز مادة بوليمرية لزجة ومعقدة تحيط بها. هذا الغلاف (البيوفيلم) يعمل كدرع حيوي واقٍ يمنع:
* خلايا الدم البيضاء (جهاز المناعة) من ابتلاع البكتيريا.
* المضادات الحيوية المنتقلة عبر الدم من الوصول إلى الخلايا البكتيرية بتركيزات قاتلة.
* البكتيريا الموجودة في أعمق طبقات البيوفيلم تدخل في حالة سبات (Metabolically inactive)، مما يجعل المضادات الحيوية التي تستهدف جدار الخلية البكتيرية النشطة غير فعالة.

تصنيف العدوى حول المفصل الاصطناعي
يُعد التصنيف الدقيق للعدوى أمراً حاسماً لتحديد خطة العلاج المناسبة. بناءً على توقيت ظهور الأعراض ومصدر العدوى، تُصنف إلى:
-
العدوى الحادة المبكرة (Early Acute Infection):
- تحدث خلال الأسابيع الأربعة الأولى (1-4 أسابيع) بعد الجراحة الأصلية.
- تتميز بأعراض كلاسيكية واضحة: ألم شديد ومفاجئ، احمرار، تورم، ارتفاع في درجة الحرارة، وإفرازات من الجرح.
- العلاج الممكن: في حال التدخل السريع، يمكن إجراء جراحة تنظيف (Debridement) مع تغيير الأجزاء البلاستيكية فقط (DAIR) والاحتفاظ بالغرسات المعدنية الثابتة.
-
العدوى الحادة المنقولة بالدم (Acute Hematogenous Infection):
- تحدث فجأة في مفصل كان يعمل بشكل ممتاز لفترة طويلة (أشهر أو سنوات).
- السبب: انتقال البكتيريا عبر مجرى الدم من مصدر عدوى آخر في الجسم (مثل التهاب المسالك البولية، خراج الأسنان، أو التهاب رئوي).
-
العدوى المزمنة المتأخرة (Late Chronic Infection) - (موضوع هذا الدليل):
- تظهر ببطء شديد بعد فترة طويلة من الجراحة (أكثر من 4 أسابيع، وغالباً بعد أشهر أو سنوات).
- البكتيريا المسببة: غالباً ما تكون بكتيريا منخفضة الشراسة، مثل بكتيريا المكورات العنقودية سلبية الكواجيوليز (Coagulase-negative Staphylococcus) أو (Cutibacterium acnes).
- الأعراض: خفية ومخادعة. قد يقتصر العرض الرئيسي على ألم مستمر يزداد تدريجياً في الورك، مع تيبس، دون وجود حمى أو احمرار واضح.
- العلاج الوحيد الفعال: إزالة المفصل بالكامل وإجراء جراحة المراجعة على مرحلتين.
المضاعفات الكارثية لترك العدوى المزمنة دون علاج
إذا لم يتم تشخيص وعلاج العدوى المزمنة حول المفصل الاصطناعي بشكل جذري وصحيح، فإن مسار المرض سيؤدي حتماً إلى تدمير شامل للمفصل ومحيطه، وتشمل المضاعفات:
1. انحلال العظام الإنتاني (Septic Osteolysis): تقوم البكتيريا والخلايا المناعية المحاربة لها بإفراز إنزيمات تؤدي إلى تآكل وذوبان العظام المحيطة بالغرسة بشكل تدريجي ومخيف.
2. التخلخل الميكانيكي للغرسات (Aseptic/Septic Loosening): مع تآكل العظم، يفقد المفصل الصناعي ثباته، مما يؤدي إلى ألم مبرح مع كل خطوة، وقصر في الطرف المصاب.
3. الكسور حول المفصل (Periprosthetic Fractures): العظام الضعيفة والمجوفة تصبح عرضة للكسر حتى مع الحركات البسيطة.
4. تكوين النواسير (Sinus Tract Formation): قد تبحث العدوى عن مخرج، فتكون قناة من المفصل العميق وصولاً إلى سطح الجلد، وتفرز صديداً مزمناً.
5. تسمم الدم (Sepsis): في الحالات المتقدمة، خاصة لدى مرضى السكري أو ضعاف المناعة، قد تنتشر العدوى إلى مجرى الدم، مما يشكل تهديداً مباشراً للحياة.
الأعراض السريرية: كيف تفرق بين الألم الطبيعي والتهاب المفصل المزمن؟
من أهم التحديات التي تواجه المرضى هو التمييز بين الألم العضلي البسيط أو ألم التكيف بعد الجراحة، وبين ألم العدوى المزمنة. الأستاذ الدكتور محمد هطيف ينبه دائماً إلى العلامات التحذيرية التالية:
- ألم مستمر ومتزايد: ألم لا يزول بالراحة، وغالباً ما يوقظ المريض من النوم (ألم ليلي).
- ألم عند بداية الحركة (Start-up Pain): ألم حاد عند محاولة الوقوف أو اتخاذ الخطوات الأولى بعد فترة من الجلوس.
- تيبس المفصل: فقدان تدريجي لنطاق الحركة الذي كان المريض قد اكتسبه بعد الجراحة الأولى.
- تورم أو دفء خفيف: قد لا يكون ملحوظاً بقوة كما في العدوى الحادة، ولكنه موجود عند الفحص السريري الدقيق.
- شعور بعدم الثبات: إحساس بأن الورك "يتحرك" أو "يفلت" من مكانه بسبب تخلخل الغرسة.
- إعياء عام وإرهاق غير مبرر: استجابة الجسم المستمرة للعدوى الخفية تستنزف طاقته.
بروتوكول التشخيص الدقيق (منهجية الأستاذ الدكتور محمد هطيف)
لا يمكن اتخاذ قرار بإجراء جراحة كبرى كاستبدال المفصل على مرحلتين بناءً على التخمين. يعتمد الأستاذ الدكتور محمد هطيف في عيادته في صنعاء على بروتوكول تشخيصي عالمي صارم، يجمع بين الفحص السريري الدقيق، التحاليل المخبرية المتقدمة، والتصوير الطبي الحديث.
جدول 1: القائمة المرجعية لتشخيص التهاب المفصل المزمن (PJI)
| نوع الفحص | الوصف والهدف من الفحص | المؤشر الإيجابي للعدوى |
|---|---|---|
| تحاليل الدم (الواسمات الالتهابية) | فحص سرعة ترسب الدم (ESR) والبروتين التفاعلي سي (CRP). | ارتفاع مستمر في كليهما (مع ملاحظة أن الارتفاع الطبيعي بعد الجراحة يجب أن ينخفض بعد بضعة أسابيع). |
| تحليل D-Dimer في الدم | فحص حديث أثبت فعاليته في الكشف عن العدوى حول المفاصل. | ارتفاع ملحوظ غير مرتبط بجلطات دموية. |
| شفط سائل المفصل (Joint Aspiration) | الإجراء الأهم. يتم سحب سائل من الورك تحت إرشاد الأشعة لتحليله. | ارتفاع عدد خلايا الدم البيضاء (WBC > 3000)، وزيادة نسبة الخلايا المتعادلة (PMN > 80%). |
| زراعة السائل الزليلي (Culture) | وضع السائل في مزارع بكتيرية لتحديد نوع البكتيريا بدقة. | نمو بكتيري إيجابي (يُفضل أخذ عدة عينات والانتظار لمدة تصل إلى 14 يوماً للبكتيريا البطيئة النمو). |
| تحليل ألفا-ديفينسين (Alpha-Defensin) | تحليل بيولوجي حديث للسائل الزليلي. دقيق للغاية. | وجود بروتين ألفا-ديفينسين يؤكد وجود عدوى بكتيرية بنسبة تقارب 95%. |
| الأشعة السينية (X-rays) | صور متسلسلة لمقارنة حالة العظم حول الغرسة عبر الزمن. | ظهور خطوط شفافة (Radiolucent lines) حول الغرسة، تآكل العظم، أو تغير في وضع الغرسة. |
| الطب النووي (Bone Scan / WBC Scan) | مسح ذري باستخدام كريات دم بيضاء مشعة للكشف عن بؤر الالتهاب. | تجمع المادة المشعة بكثافة حول المفصل الصناعي. |
لماذا "الجراحة على مرحلتين" هي المعيار الذهبي؟
عند تأكيد التشخيص بالتهاب مزمن، يقف المريض والجراح أمام خيارات محدودة. لماذا يصر الخبراء العالميون، وعلى رأسهم الأستاذ الدكتور محمد هطيف، على أن الجراحة على مرحلتين هي الحل الأمثل؟
لنفهم ذلك، دعونا نقارن بين الخيارات المتاحة:
1. العلاج التحفظي (المضادات الحيوية فقط): مجرد مسكن مؤقت. لا يمكن للمضادات الحيوية القضاء على "البيوفيلم" الموجود على المعدن. ستعود العدوى بمجرد إيقاف الدواء.
2. الجراحة على مرحلة واحدة (One-Stage Revision): يتم إزالة المفصل الملوث ووضع مفصل جديد في نفس العملية. نسبة نجاحها أقل في حالات العدوى المزمنة، وتُستخدم فقط في حالات ضيقة جداً (بكتيريا معروفة وحساسة جداً للمضادات، وعظام ممتازة).
3. الجراحة على مرحلتين (Two-Stage Revision): (المعيار الذهبي). تمنح الجراح الفرصة لتنظيف العظم تماماً، وتوفير تركيز هائل من المضادات الحيوية موضعياً (عبر الفاصل الإسمنتي) لأسابيع، ثم التأكد من القضاء على العدوى قبل وضع المفصل النهائي. تصل نسبة نجاحها في القضاء على العدوى إلى 85% - 95%.
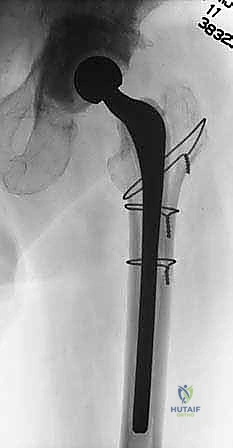
الماستر كلاس: التفاصيل الدقيقة لجراحة استبدال الورك على مرحلتين
هذا الإجراء ليس جراحة عادية؛ إنه "عملية إنقاذ" (Salvage Procedure) تتطلب أعلى مستويات المهارة، التخطيط ثلاثي الأبعاد، والخبرة الطويلة. الأستاذ الدكتور محمد هطيف يُجري هذه العمليات في صنعاء باستخدام أحدث بروتوكولات الأمان الجراحي.
المرحلة الأولى: الاستئصال، التنظيف الجذري، ووضع الفاصل
الهدف من هذه المرحلة هو التخلص من كل مصدر للعدوى وتحويل البيئة الملوثة إلى بيئة معقمة.
1. الشق الجراحي والوصول للمفصل
يتم استخدام نفس الشق الجراحي القديم غالباً، مع استئصال الأنسجة الندبية السابقة. يتطلب الأمر دقة بالغة لحماية الأعصاب والأوعية الدموية التي قد تكون ملتصقة بالأنسجة الملتهبة.
2. إزالة الغرسات المصابة (Explantation)
هذه هي الخطوة الأصعب. يجب إزالة المفصل الصناعي بالكامل (الكوب الحُقي وجذع الفخذ). إذا كانت الغرسات متخلخلة، فقد تكون إزالتها سهلة. ولكن إذا كانت ثابتة بقوة في العظم رغم وجود العدوى، يستخدم د. هطيف أدوات متخصصة دقيقة (مثل الأزاميل المرنة، وأجهزة الموجات فوق الصوتية لإذابة الإسمنت القديم) لاستخراج المعدن دون كسر عظم الفخذ الرقيق.

3. التنظيف الجذري (Radical Debridement)
يُعد التنظيف الجذري سر نجاح العملية. يقوم الجراح بإزالة جميع الأنسجة الرخوة الميتة أو المصابة بالعدوى، العظام التالفة، وأي بقايا للإسمنت العظمي القديم. يتم غسل المفصل بكميات كبيرة من المحاليل المعقمة (Lavage) لتقليل الحمل البكتيري.
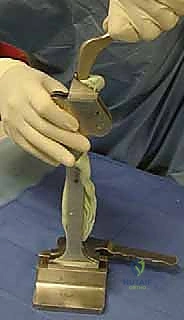
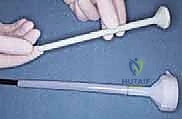
4. تحضير ووضع "الفاصل المحمل بالمضادات الحيوية" (Antibiotic Spacer)
ما هو الفاصل الإسمنتي؟ هو جهاز مؤقت يتم تشكيله أثناء العملية باستخدام "إسمنت العظام" الطبي (Polymethylmethacrylate - PMMA).
* السر الطبي: يتم خلط هذا الإسمنت بجرعات عالية جداً من المضادات الحيوية (مثل الفانكومايسين والتوبيمايسين) التي تتحمل الحرارة العالية الناتجة عن تصلب الإسمنت.
* آلية العمل: بمجرد وضعه داخل تجويف الورك، يبدأ الفاصل في إطلاق تركيزات هائلة من المضادات الحيوية موضعياً داخل المفصل، بتركيز يفوق مئات المرات ما يمكن تحقيقه عبر الدم، مما يقضي على أي بكتيريا متبقية في العظم.
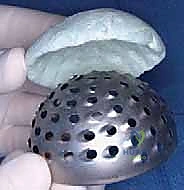
* أنواع الفواصل:
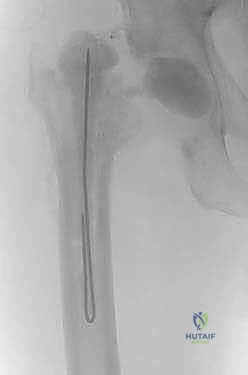
* فواصل ثابتة (Static): كتل إسمنتية تمنع الحركة تماماً، تُستخدم في حالات فقدان العظم الشديد.
* فواصل مفصلية (Articulating): تشبه المفصل الحقيقي، تسمح للمريض بثني الورك والمشي الخفيف، مما يحافظ على مرونة العضلات ويسهل الجراحة الثانية. وهو النوع الذي يفضله د. هطيف متى ما كانت حالة العظم تسمح بذلك.

الفترة الانتقالية: ما بين المرحلتين (6 إلى 12 أسبوعاً)
بمجرد انتهاء المرحلة الأولى، يدخل المريض في مرحلة التعافي والمراقبة الدقيقة.
- المضادات الحيوية الوريدية: بالإضافة إلى المضاد الموضعي من الفاصل، يتلقى المريض مضادات حيوية عبر الوريد (غالباً عبر قسطرة وريدية مركزية PICC line) لمدة 4 إلى 6 أسابيع، بناءً على توصيات طبيب الأمراض المعدية.
- الحركة: يُسمح للمريض بالحركة باستخدام المشاية أو العكازات. إذا كان الفاصل من النوع المفصلي، يمكنه وضع وزن جزئي على القدم.
- المراقبة المخبرية: يتم فحص مستويات (ESR) و (CRP) أسبوعياً. الهدف هو رؤية انخفاض تدريجي ومستمر في هذه المؤشرات حتى تصل إلى المستويات الطبيعية، مما يدل على القضاء على العدوى.
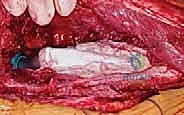
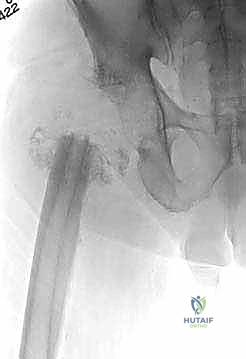
المرحلة الثانية: إعادة البناء وتركيب المفصل النهائي (Re-implantation)
بعد التأكد التام من القضاء على العدوى (سريرياً ومخبرياً)، وتوقف المريض عن تناول المضادات الحيوية لمدة أسبوعين على
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك

