كسور ما بعد استبدال مفصل الورك: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
كسور ما بعد استبدال مفصل الورك هي مضاعفات محتملة تحدث حول المكونات الاصطناعية، سواء أثناء الجراحة أو بعدها. يشمل علاجها تثبيت الكسر، الحفاظ على استقرار المفصل، وتحقيق الالتئام، وقد يتضمن التدخل الجراحي أو التحفظي بناءً على نوع الكسر واستقرار الغرسة.
الخلاصة الطبية السريعة: كسور ما بعد استبدال مفصل الورك هي مضاعفات محتملة تحدث حول المكونات الاصطناعية، سواء أثناء الجراحة أو بعدها. يشمل علاجها تثبيت الكسر، الحفاظ على استقرار المفصل، وتحقيق الالتئام، وقد يتضمن التدخل الجراحي أو التحفظي بناءً على نوع الكسر واستقرار الغرسة.
مقدمة
يُعد استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA) إجراءً جراحيًا بالغ الفعالية في تخفيف الألم واستعادة وظيفة مفصل الورك المصاب، ويحتل المرتبة الثانية بين العمليات الجراحية الاختيارية الأكثر شيوعًا. مع تزايد قبول هذا الإجراء وارتفاع استخدام المكونات غير المثبتة بالأسمنت، بالإضافة إلى زيادة أعداد كبار السن، شهدنا ارتفاعًا في معدلات جراحات مراجعة مفصل الورك وفي وتيرة حدوث كسور حول المفصل الاصطناعي (Periprosthetic Fractures).
إن فهم هذه الكسور وتشخيصها وعلاجها المبكر أمر بالغ الأهمية لتجنب النتائج الكارثية. في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بكسور ما بعد استبدال مفصل الورك، من الأسباب والتشخيص إلى أحدث طرق العلاج والتعافي. يسرنا أن نؤكد أن الأستاذ الدكتور محمد هطيف ، بصفته أحد أبرز خبراء جراحة العظام في صنعاء واليمن، يقدم رعاية متخصصة ومتقدمة للمرضى الذين يعانون من هذه الحالات المعقدة، مستفيدًا من خبرته الواسعة ومعرفته العميقة بأحدث التصنيفات والتقنيات العلاجية.
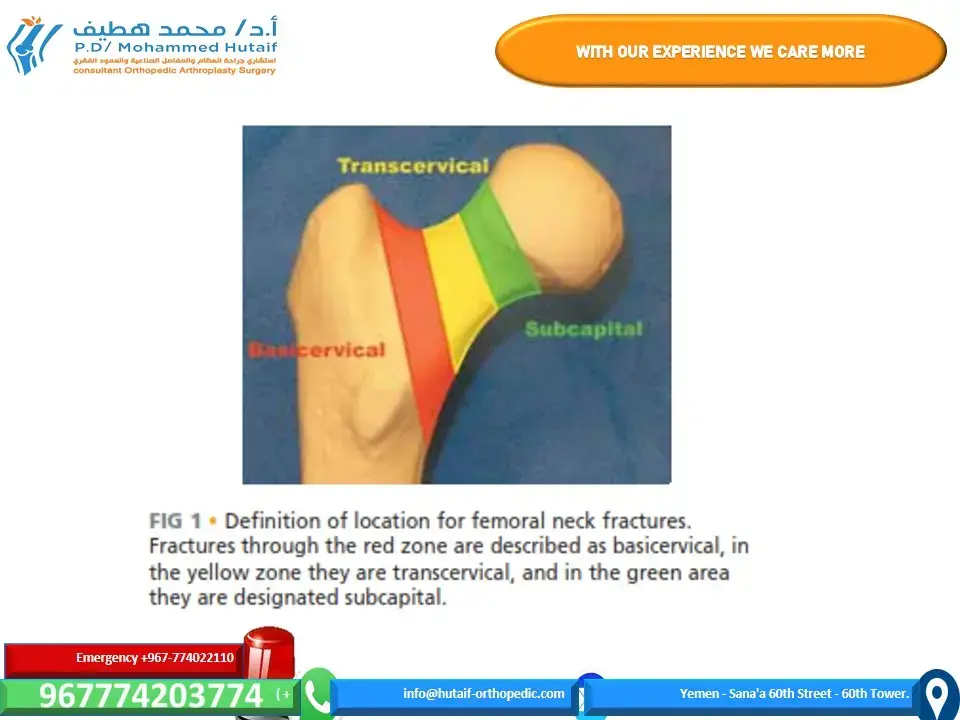
يمكن أن تحدث الكسور حول المفصل الاصطناعي في جانب الحُق (Acetabulum) أو في عظم الفخذ (Femur)، سواء أثناء الجراحة أو بعدها. الفشل في التعرف على الكسر أثناء الجراحة قد يؤدي إلى نتائج سيئة مثل عدم الالتئام، سوء الالتئام، أو ارتخاء الغرسة. أما الكسور التي تحدث بعد الجراحة، فقد يكون علاجها صعبًا وتنطوي على مخاطر عالية للمضاعفات ونتائج غير مرضية. إن تصنيف فانكوفر (Vancouver classification) لكسور الفخذ حول المفصل الاصطناعي هو نظام بسيط ومعتمد يساعد الجراح على تحديد العلاج الأنسب بناءً على ثلاثة عوامل رئيسية: موقع الكسر، استقرار ساق الغرسة الفخذية، وجودة مخزون العظام المتبقي. وقد تم تعديل هذا التصنيف ليشمل الكسور التي تحدث أثناء الجراحة أيضًا.

التشريح
لفهم كسور ما بعد استبدال مفصل الورك، من الضروري أولاً فهم التشريح الأساسي للمفصل وكيف يتم استبداله. يتكون مفصل الورك من جزأين رئيسيين:
*
الحُق (Acetabulum):
وهو تجويف في عظم الحوض يشبه الكوب.
*
رأس عظم الفخذ (Femoral Head):
وهو الجزء الكروي العلوي من عظم الفخذ الذي يستقر داخل الحُق.
في عملية استبدال مفصل الورك الكلي، يتم استبدال كلا الجزأين بمكونات اصطناعية:
*
كوب الحُق الاصطناعي (Acetabular Cup):
يتم زرعه في تجويف الحُق.
*
ساق عظم الفخذ الاصطناعية (Femoral Stem):
يتم إدخالها في قناة عظم الفخذ، وينتهي الجزء العلوي منها برأس كروي اصطناعي.
تحدث الكسور حول هذه المكونات الاصطناعية، إما حول كوب الحُق أو حول ساق عظم الفخذ. تُصنف هذه الكسور بناءً على موقعها (الحُق أو الفخذ)، ووقت حدوثها (أثناء الجراحة أو بعدها)، ومدى خطورتها واستقرار الغرسة.

الأسباب وعوامل الخطر
تتعدد أسباب وعوامل خطر كسور ما بعد استبدال مفصل الورك، وتختلف باختلاف موقع الكسر ووقت حدوثه.
كسور الحُق أثناء الجراحة
تُعد كسور الحُق أثناء الجراحة أقل شيوعًا من كسور الفخذ. وترتبط هذه الكسور بشكل أكبر باستخدام أكواب الحُق غير المثبتة بالأسمنت.
*
قوى الدق والتثبيت:
تحدث غالبًا أثناء إدخال مكون الحُق، خاصة عند استخدام تقنية "التثبيت بالضغط" (press-fit fixation) للمكونات غير الأسمنتية، والتي تتطلب إعادة تسوية العظم بحجم أقل من حجم المكون لتحقيق ثباته.
*
الحجم الزائد للمكونات:
يوصى عادةً بعدم زيادة حجم المكونات بأكثر من 2 مم لتقليل خطر الكسر.
*
عوامل خطر المريض:
هشاشة العظام (Osteopenia)، أمراض العظام الأيضية، تحلل العظم (Osteolysis)، وإعادة التسوية العدوانية للعظم، واستخدام الأكواب البيضاوية.

كسور الحُق بعد الجراحة
عادة ما تكون كسور الحُق بعد الجراحة نادرة وتحدث نتيجة لصدمة كبيرة أو كسر إجهادي في منطقة تعاني من فقدان كبير للعظم أو تحلل عظمي.
*
الصدمات:
إصابات قوية قد تؤدي إلى كسر الحُق.
*
فقدان العظم أو تحلله:
ضعف العظام حول الغرسة بسبب التحلل العظمي يزيد من خطر الكسور.
*
كسور الإجهاد:
قد تحدث لدى كبار السن بعد زيادة في مستوى النشاط، وقد تؤدي إلى ما يسمى "انفصال الحوض" (pelvic discontinuity).
كسور الفخذ أثناء الجراحة
تُعد كسور الفخذ أثناء الجراحة أكثر شيوعًا، وتختلف معدلات حدوثها بناءً على نوع الغرسة والجراحة.
*
الغرسات غير الأسمنتية:
تتراوح نسبة حدوثها في عمليات زرع الفخذ الأولية غير الأسمنتية من 1% إلى 5.4%.
*
الغرسات الأسمنتية:
تكون النسبة أقل، تتراوح من 0.3% إلى 1.2%.
*
جراحات المراجعة (Revision THA):
تزداد نسبة حدوث الكسور بشكل ملحوظ في جراحات المراجعة، خاصة مع الغرسات غير الأسمنتية (حوالي 21%) مقارنة بالأسمنتية (3.6%).
*
تطعيم العظام بالدق (Impaction Grafting):
يرتبط بزيادة خطر الكسور أثناء الجراحة وبعدها.
*
جودة العظام:
ضعف جودة العظام والتشوهات المحتملة تزيد من صعوبة العلاج.


كسور الفخذ بعد الجراحة
تتراوح نسبة حدوث كسور الفخذ بعد الجراحة من 1% في مكونات الفخذ الأولية إلى 4% في مكونات الفخذ المراجعة.
*
الصدمات البسيطة:
غالبًا ما تحدث هذه الكسور بسبب صدمات بسيطة، حيث تشير الدراسات إلى أن 80% إلى 84% من الكسور ترتبط بصدمات طفيفة.
*
الصدمات الكبيرة:
تكون السبب في حوالي 8.5% من الحالات.
*
ارتخاء الغرسة أو تحلل العظم:
تلعب هذه العوامل دورًا رئيسيًا في ضعف العظم حول الغرسة وجعله أكثر عرضة للكسر.

الأعراض
تختلف أعراض كسور ما بعد استبدال مفصل الورك بناءً على وقت حدوثها وموقعها وشدتها.
أعراض كسور أثناء الجراحة
- صعوبة في تثبيت الغرسة: قد يلاحظ الجراح عدم استقرار الغرسة أو سماع صوت "طقطقة" أثناء إدخالها.
- تغير في مقاومة العظم: قد يشعر الجراح بتغير مفاجئ في المقاومة أثناء إعادة تسوية العظم أو إدخال الغرسة.
- نزيف غير متوقع: قد يشير إلى وجود كسر.
- عدم القدرة على تحقيق الثبات المطلوب: خاصة في حالات كسور الحُق.
أعراض كسور بعد الجراحة
- ألم مفاجئ وشديد: في منطقة الورك أو الفخذ، يزداد سوءًا مع الحركة أو تحمل الوزن.
- عدم القدرة على تحمل الوزن: أو صعوبة كبيرة في المشي.
- تشوه في الساق: قد تبدو الساق أقصر أو ملتفة بشكل غير طبيعي.
- تورم أو كدمات: حول منطقة الورك أو الفخذ.
- عدم استقرار المفصل: شعور بأن المفصل "يخرج عن مكانه" أو غير ثابت.
- ظهور أعراض جديدة: مثل ألم بعد زيادة في مستوى النشاط، خاصة لدى كبار السن (كسور الإجهاد).
يجب على أي مريض خضع لعملية استبدال مفصل الورك أن يبلغ الأستاذ الدكتور محمد هطيف أو فريقه الطبي فورًا عن أي من هذه الأعراض لتقييم الحالة بشكل عاجل.
التشخيص
يتطلب تشخيص كسور ما بعد استبدال مفصل الورك درجة عالية من الشك والتقييم الدقيق، خاصة وأن بعضها قد يكون صعب التحديد.
التقييم السريري
- التاريخ المرضي: جمع معلومات حول الأعراض، وقت حدوثها، وأي صدمات أو تغييرات في مستوى النشاط.
- الفحص البدني: تقييم الألم، مدى الحركة، وجود أي تشوهات، تورم، أو كدمات، بالإضافة إلى اختبار استقرار المفصل.
التقييم الإشعاعي
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. يجب أن تشمل صورًا متعددة للورك المصاب (أمامية خلفية AP، وجانبية) لتقييم موقع الكسر، مدى إزاحته، واستقرار مكونات المفصل الاصطناعي. قد تكون الأشعة السينية صعبة القراءة بسبب وجود المعدن.
- صور جوديت (Judet views): صور إشعاعية خاصة للحوض قد تكون مفيدة في تحديد كسور الحُق.
- التصوير المقطعي المحوسب (CT scan): يوفر صورًا ثلاثية الأبعاد أكثر تفصيلاً للعظام ويساعد في تحديد خطوط الكسر التي قد تكون مخفية بسبب الغرسات المعدنية، ويقيم فقدان العظم.
- اختبار الإجهاد أثناء الجراحة: في حالة الاشتباه في كسر أثناء الجراحة، قد يقوم الجراح باختبار إجهاد الحوض ومكون الحُق لتحديد استقرار المكون، وقد يتطلب الأمر إزالة الكوب لفحص الحُق بالكامل.
إن التشخيص الدقيق والمبكر أمر حيوي لتحديد خطة العلاج الأنسب، ويحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث تقنيات التشخيص لضمان أفضل النتائج لمرضاه في صنعاء.
العلاج
تعتمد مبادئ علاج كسور حول المفصل الاصطناعي على تثبيت الكسر، ومنع انتشاره، والحفاظ على استقرار ومحاذاة المكون، وتحقيق التئام الكسر. يختلف العلاج بشكل كبير بناءً على موقع الكسر (الحُق أو الفخذ)، ووقت حدوثه (أثناء الجراحة أو بعدها)، ونمط الكسر، واستقرار الغرسة، وجودة مخزون العظام.
كسور الحُق
كسور الحُق أثناء الجراحة
- الكسور الطفيفة أو الشقوق المستقرة: إذا كان الكسر مجرد شق بسيط وكانت الغرسة مستقرة، قد يختار الجراح عدم التدخل أو تعزيز تثبيت الكوب بمسامير إضافية.
- الكسور التي تسبب عدم استقرار الحوض: يجب على الجراح تثبيت الحوض، باستخدام صفيحة إذا لزم الأمر، وتحقيق تثبيت مستقر للكوب، إما بكوب غير مثبت بالأسمنت أو بقفص مضاد للبروز (antiprotrusio cage). يمكن بعد ذلك تثبيت كوب بولي إيثيلين بالأسمنت داخل قفص إعادة البناء. تُعرف هذه التقنية باسم "بنية الكوب والقفص" (cup-cage-construct technique)، وقد أظهرت نتائج جيدة في جراحات المراجعة.
كسور الحُق بعد الجراحة
-
الكسور المبكرة بعد الجراحة:
- الكسور المستقرة وغير المزاحة: تُعالج تحفظيًا بتقليل تحمل الوزن لمدة 12 أسبوعًا، مع توقع الالتئام في معظم الحالات.
- الكسور المزاحة مع ارتخاء المكون: تتطلب جراحة مراجعة مع تثبيت الجدار أو العمود، وتطعيم العظام، وإعادة وضع مكون حُقي غير مثبت بالأسمنت.
- الكسور المتأخرة: غالبًا ما تحدث حول مكونات الحُق الأسمنتية، وعادة ما تكون مصحوبة بتحلل عظمي كبير. تميل هذه الكسور إلى أن تكون قليلة الإزاحة، وقد يُقترح العلاج التحفظي الأولي للسماح بالالتئام وتجنب التجريف غير الضروري للعمود الخلفي عند المراجعة اللاحقة. ومع ذلك، غالبًا ما تكون النتائج ضعيفة وقد تتطلب إعادة بناء لاحقًا.
- انفصال الحوض (Pelvic Discontinuity): تُعالج بأقفاص مضادة للبروز، أو مكونات غير مثبتة بالأسمنت، أو مكونات مثبتة بالأسمنت بدون أقفاص. وقد أظهرت الأقفاص نتائج مرضية بنسبة أعلى.
كسور الفخذ
كسور الفخذ أثناء الجراحة
يتم توجيه التوصيات العلاجية وفقًا لتصنيف فانكوفر المعدل للكسور التي تُكتشف أثناء الجراحة.


- كسور من النوع A1: ثقوب بسيطة في الجزء الداني من عظم الفخذ، يمكن علاجها بتطعيم العظام المحلي البسيط.
- كسور من النوع A2: شقوق خطية في الجزء الداني، يمكن تثبيتها بأسلاك التثبيت (cerclage wire fixation).
- كسور من النوع A3: كسور غير مستقرة في عنق الفخذ و/أو المدور، قد تتطلب سيقان تثبيت ديابيزية مع كابلات و/أو مشابك للمدور لتحقيق بنية مستقرة.


- كسور من النوع B1: ثقوب قشرية في الجزء الأوسط من عظم الفخذ، غالبًا ما تحدث أثناء إزالة الأسمنت أو تحضير القناة. يوصى بتطعيم دعامي مع أسلاك تثبيت. إذا تم التعرف عليها، يجب تجاوز الثقب بقطرين قشريين باستخدام ساق أطول.
- كسور من النوع B2: شقوق خطية غير مزاحة في الجزء الأوسط من عظم الفخذ، غالبًا ما تُشخص بعد الجراحة. يمكن علاجها بتقليل تحمل الوزن لمدة 6-12 أسبوعًا أو بأسلاك تثبيت مع أو بدون طعم دعامي لتجاوز هذه الكسور.
- كسور من النوع B3: كسور مزاحة في الجزء الأوسط من عظم الفخذ. غالبًا ما تحدث هذه الكسور في منطقة عظم ضعيف. تتطلب هذه الكسور تقليل الكسر بأسلاك تثبيت وكابلات وطعم دعامي مع سيقان طويلة مناسبة.




- كسور من النوع C1: ثقوب بعيدة أثناء إزالة الأسمنت أو تحضير القناة. تُعالج بشكل أفضل بالدعامات وأسلاك التثبيت.
- كسور من النوع C2: شقوق خطية تمتد تقريبًا إلى الركبة. تُعالج بشكل أفضل بأسلاك التثبيت وطعم دعامي سطحي.
- كسور من النوع C3: كسور مزاحة تتطلب ردًا مفتوحًا وتثبيتًا داخليًا (ORIF) لعظم الفخذ البعيد. تشمل خيارات العلاج صفيحة الكابل، صفيحة القفل، أو مسمار نخاعي رجعي مع تطعيم دعامي.
كسور أثناء الجراحة تُكتشف بعد الجراحة
في بعض الأحيان، تُشخص الكسور التي حدثت أثناء الجراحة في فترة ما بعد الجراحة مباشرة. يتطلب ذلك تقييمًا إشعاعيًا كاملاً. عادة ما تكون هذه الكسور غير مزاحة ومستقرة. يمكن علاج المرضى تحفظيًا بتقليل تحمل الوزن حتى التئام الكسر. أما الكسور المزاحة المصحوبة بعدم استقرار مكون الفخذ، فتُعالج بالمراجعة والرد المفتوح والتثبيت الداخلي كما هو موضح في كسور ما بعد الجراحة المتأخرة.

كسور الفخذ بعد الجراحة
تُصنف كسور الفخذ المتأخرة بعد الجراحة باستخدام تصنيف فانكوفر، الذي يعالج ثلاثة عوامل مهمة: الموقع، استقرار الغرسة، وجودة العظم.
-
كسور من النوع A:
تقتصر على منطقة المدور.
- النوع A-G: كسور المدور الكبير.
- النوع A-L: كسور المدور الصغير.
- العلاج: الكسور من النوع A-L غالبًا ما تعكس ضعف جودة العظم وتُعالج بشكل عرضي. الكسور غير المزاحة من النوع A-G تُفضل الرعاية غير الجراحية لها. أما كسور المدور الكبير المزاحة، فيمكن تثبيتها بأسلاك التثبيت المدعومة بمسامير أو صفائح إذا لزم الأمر، وغالبًا ما ترتبط هذه الكسور بتحلل عظمي في الجزء الداني من الفخذ ويجب تطعيمها.


-
كسور من النوع B:
تحدث حول الغرسة أو أسفلها مباشرة.
-
النوع B1:
كسور في مستوى الغرسة حيث تكون الغرسة ثابتة بقوة.
- العلاج: يمكن استخدام أسلاك التثبيت أو الكابلات لتثبيت الكسور المائلة أو الحلزونية الطويلة. ومع ذلك، يوفر التثبيت التكميلي بواسطة طعم دعامي قشري أو صفيحة إمكانية التثبيت بالمسامير الموضوعة أسفل الغرسة وبأسلاك التثبيت أو الكابلات الموجودة في الجزء الداني. تُستخدم الدعامات القشرية المطعمة مع طعم عظمي مجروش لتعزيز الالتئام.
-
النوع B2:
كسور في مستوى الغرسة مع غرسة مرتخية ومخزون عظمي جيد نسبيًا.
- العلاج: تستلزم هذه الكسور مراجعة مكون الفخذ المرتخي بالتزامن مع علاج تثبيت الفخذ. يجب تخصيص علاج الكسور بناءً على جودة العظم، نمط الكسر، وخبرة الجراح. يمكن استخدام مكونات معيارية ذات ساق طويلة مطلية في الجزء الداني، أو سيقان طويلة مطلية في الجزء البعيد مع أو بدون مسامير متداخلة، أو أطراف صناعية أسمنتية ذات ساق طويلة. تُستخدم أسلاك التثبيت والطعم العظمي الدعامي لتكملة التثبيت وتسهيل الالتئام العظمي.
-
النوع B1:
كسور في مستوى الغرسة حيث تكون الغرسة ثابتة بقوة.




-
النوع B3:
كسور في مستوى الغرسة مع فقدان كبير للعظم الداني وارتخاء في السيقان.
- العلاج: تُعد هذه الكسور الأصعب في العلاج. إذا أمكن تحقيق تثبيت بعيد كافٍ في الجزء الأوسط من الفخذ، يمكن ضغط الجزء الداني من الفخذ ليحتضن الساق الأساسية. يمكن بعد ذلك تعزيز التثبيت ومخزون العظام بطعمين قشريين سطحيين وطعم عظمي إسفنجي. إذا لم يكن هذا الحل ممكنًا، قد يكون من الضروري استبدال الجزء الداني من الفخذ بطرف صناعي مخصص في المرضى المسنين أو بمركب طعم صناعي في الفئة العمرية الأصغر.





-
كسور من النوع C:
تحدث بعيدًا عن مكون الفخذ.
- العلاج: يمكن علاج كسور النوع C بنفس طريقة علاج أي كسر في عظم الفخذ البعيد. قد يعيق انسداد عظم الفخذ الداني تثبيت المسمار النخاعي الأمامي، لذا فإن التسمير النخاعي الرجعي هو خيار مناسب. قد تشجع الصفائح فوق اللقمية أو تثبيت صفيحة الفخذ البعيدة مع تطعيم دعامي إضافي على الالتئام وتحافظ على الاستقرار.